Дискинезии желчевыводящих путей относятся к часто встречающимся заболеваниям. Женщины болеют в 10 раз чаще, чем мужчины.
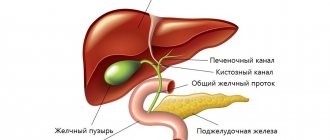
Сокращение желчного пузыря происходит под действием гормона холецистокинина, который выделяют клетки слизистой оболочки двенадцатиперстной кишки. Выделение холецистокинина происходит под действием пищи. При попадании пищи в двенадцатиперстную кишку, происходит выброс холецистокинина, желчный пузырь сокращается, а сфинктер Одди расслабляется. Желчь выделяется в двенадцатиперстную кишку. Весь этот процесс зависит от состояния и тонуса мускулатуры желчного пузыря, сфинктеров и характера пищи.
По происхождению выделяют первичную и вторичную дискинезии желчного пузыря и желчевыводящих путей
- Первичная дискинезия
возникает в связи с нарушением нервно-мышечной регуляции двигательной активности желчного пузыря и сфинктеров желчных путей. Считается, что такой вид дискинезий возникает у пациентов астенического телосложения, имеющих невротические или психоэмоциональные нарушения. Таким пациентам кроме диагноза дискинезии желчевыводящих путей, часто устанавливают диагнозы нейроциркуляторной дистонии или вегетососудистой дисфункции. Причинами возникновения дискинезий становятся заболевания эндокринной системы, в частности, заболевания щитовидной железы, половых желез, климакс. - Вторичная дискинезия
желчного пузыря и желчевыводящих путей возникает у пациентов с заболеваниями других органов желудочно-кишечного тракта (хронический гастрит, дуоденит, энтерит, колит). Особенно часто дискинезии возникают при заболеваниях двенадцатиперстной кишки, когда в связи с поражением клеток слизистой оболочки двенадцатиперстной кишки, нарушается выброс ими холецистокинина. Вторичные дискинезии возникают и у больных желчекаменной болезнью или хроническим холециститом.
Факторы риска
Дискинезия желчного пузыря является полиэтиологическим состоянием, поэтому врачам необходимо учитывать все возможные формы предрасположенности к недугу. Считается, что расстройство функций желчного пузыря может быть связано с образом жизни пациента, наследственностью и особенностями питания.
Ключевые факторы риска
- Функциональные заболевания желчного пузыря и его протоков в семейном анамнезе. Наследственные факторы зачастую связаны с анатомическими аномалиями.
- Инфекционные процессы в печени и желчных протоках. В первую очередь это гепатит A и B.
- Хирургическое лечение органов брюшной полости, абдоминальная травма.
- Астеническое телосложение и психоневрологические расстройства, сопровождающиеся тревогой и апатией.
- Неправильное питание: избыток жирной пищи в рационе, перекусы перед сном, недостаточное потребление жидкости.
- Хронический стресс и бессонница.
- Недостаточная физическая активность.
- Сахарный диабет.
Многие факторы риска могут быть устранены с помощью лечебной диеты и своевременного лечения первичных заболеваний желудочно-кишечного тракта.
Причины заболевания
Нарушение оттока желчи может случиться по разным причинам, но все их можно разделить на две большие группы.
Первая – это первичные причины, и тогда симптомы ДЖВП будут появляться в следующих обстоятельствах:
- 1. Стрессы и перегрузка нервной системы, либо срывы в работе вегетативной нервной системы.
- 2. Неправильное питание – нерегулярное, переедание, слишком большое содержание в диете жирных продуктов, либо низкокачественных, недостаточное пережёвывание.
- 3. Астеническое телосложение в подростковом возрасте и нехватка массы тела.
- 4. Аллергические реакции – астма, крапивница.
В этом случае дискинезия желчного пузыря, если она не сочетается с другими болезнями органов пищеварения, лечится вполне успешно.
Вторая группа причин болезни – это сочетание с заболеваниями желудка и кишечника. Дисфункция здесь не является первичной, поэтому для её устранения придётся вылечить основную патологию. Обычно это холецистит, холангит, гастрит, язвенная болезнь, дуоденит, панкреатит.
Иногда дискинезия сопровождает гепатиты, глистные инвазии, дисбиоз кишечника, инфекции кишечника.
Патогенез
В норме эвакуация желчи является скоординированным процессом: последовательное сокращение гладких мышц тела и шейки пузыря приводит к забросу жидкости в желчные протоки. После того как холецистокинин стимулирует расслабление сфинктера Одди, секрет попадает в тонкую кишку и участвует в пищеварении. Нервная система обеспечивает активацию или торможение функций желчного пузыря в зависимости от внешних факторов. Специалистам редко удается определить, какое звено регуляции изменилось при возникновении патологии.
Дискинезия желчного пузыря в первую очередь проявляется неравномерным сокращением разных отделов органа. Так, возможно сочетание быстрого сокращения шейки пузыря с ослабленной деятельностью мышц тела органа. В результате желчь полностью не выводится, а стенки пузыря растягиваются, после чего возникает абдоминальная боль. Дополнительные симптомы зачастую обусловлены другими вегетативными расстройствами, влияющими на болевой порог. Длительная задержка вывода желчи осложняется образованием конкрементов и полной закупоркой протоков.
Классификация
Гастроэнтерологи классифицируют дискинезию желчного пузыря по клиническим проявлениям болезни, этиологии и характеру нарушения моторики. Все эти признаки помогают подобрать оптимальную терапию недуга.
Основные типы дискинезии
- Гипертоническое расстройство моторики, проявляющееся быстрыми нескоординированными сокращениями стенок желчного пузыря. В большинстве случаев такая форма дискинезии диагностируется у детей и молодых пациентов. Главным симптомом является острая приступообразная боль, продолжающаяся в течение нескольких минут.
- Гипотоническое расстройство моторики, при котором мышцы желчного пузыря сокращаются слишком редко или недостаточно сильно. Гипомоторная дискинезия обычно обнаруживается у пожилых пациентов. Болевые ощущения менее острые и продолжительные.
Другая классификация включает вторичные и первичные формы расстройства. Дискинезия может возникать самостоятельно при нарушении иннервации, анатомическом дефекте или гормональном дисбалансе, однако чаще диагностируется вторичная форма заболевания, формирующаяся на фоне патологий других органов.
Лечение дискинезий желчного пузыря и желчевыводящих путей
Прежде всего, необходима нормализация режима питания, режима труда и отдыха, состояния нервной системы. При гипертоническом типе дискинезий назначается диета с исключением жареных, острых блюд, приправ, копченостей, алкогольных напитков. Рекомендуется прием пищи небольшими порциями, часто. При болях назначаются спазмолитические средства, седативные сборы лекарственных трав.
Назначается физиотерапевтическое и санаторно-курортное лечение, лечебная физкультура. При гипокинетическом варианте дискинезий диета несколько расширяется. Применяются препараты, стимулирующие двигательную активность желчных путей (ксилит, сорбит, сульфат магния). Рекомендуется проведение дуоденальных зондирований с освобождением желчного пузыря от желчи или «закрытых тюбажей», когда пациенту рекомендуется специальная методика, по которой он может самостоятельно проводить стимуляцию сокращения желчного пузыря. Обязательно назначается лечебная физкультура и санаторно-курортное лечение.
Симптомы и признаки
Клиническая картина болезни зависит от типа нарушения моторики желчного пузыря, возраста пациента и сопутствующих патологических состояний. Болевой синдром может продолжаться в течение нескольких минут или сохраняться на протяжении суток. В целом характер боли является важным диагностическим маркером.
Другие признаки:
- тошнота и рвота;
- ухудшение аппетита;
- вздутие живота;
- жидкий стул или запоры;
- горечь во рту;
- пожелтение слизистых оболочек и кожных покровов;
- бессонница;
- слабость и усталость;
- головокружение;
- эмоциональная лабильность.
Почти все симптомы дискинезии желчного пузыря являются неспецифическими, поэтому точная диагностика осуществляется только с помощью специальных обследований.
Прогноз и профилактика
Заболевание будет протекать хронически на протяжении всей жизни, но при соблюдении диеты и при здоровом образе жизни можно избежать развития болевых приступов.
Среди осложнений при самолечении или несоблюдении рекомендаций врача может развиться калькулёзный холецистит и холангит.
Профилактические меры включают в себя соблюдение принципов здорового питания, нормализацию сна, избегание стрессов и обязательное лечение заболеваний, которые могут привести к развитию вторичной ДЖВП.
Диагностика
Для проведения обследования пациенту необходимо обратиться к гастроэнтерологу. Во время приема врач расспросит больного о жалобах, соберет анамнестические данные и проведет физикальное обследование. Внешний осмотр позволяет специалисту обнаружить желтуху, вздутие живота и болезненность в правом подреберье, однако не всегда эти патологические признаки представлены. Окончательный диагноз определяется после проведения инструментальных и лабораторных исследований.
Необходимые диагностические манипуляции
- Лабораторные исследования. В первую очередь производится анализ крови для оценки количества лейкоцитов, определения печеночных функций и исключения инфекционных заболеваний. Также рекомендуется проводить тест на хеликобактер.
- Ультразвуковая визуализация желчного пузыря. Это исследование не всегда позволяет обнаружить дискинезию, однако в ряде случаев врачи выявляют увеличение объема органа и другие аномалии. Также возможно проведение визуализации после приема пищи и желчегонных средств: у пациентов, страдающих от дискинезии, объем желчного пузыря уменьшается только на 35-40%.
- Радионуклидная диагностика. Введение специального химического маркера в организм пациента дает специалисту возможность оценить функции печени и желчного пузыря.
- Ретроградная холангиопанкреатография – визуальное исследование желчных протоков и слизистой оболочки желудочно-кишечного тракта.
- Компьютерная или магнитно-резонансная томография органов брюшной полости. Получение объемных изображений этих анатомических структур позволяет врачу более точно определить причину заболевания.
Гастроэнтеролог может назначить ограниченное количество тестов для постановки диагноза после запроса истории болезней и изучения симптоматики.
Терапевтическое лечение
Если нарушение моторики желчного пузыря не осложнено тяжелыми структурными патологиями, врачи назначают только медикаментозную терапию. Основной задачей является нормализация работы желчного пузыря и облегчение эвакуации желчи в двенадцатиперстную кишку. Перед назначением конкретных лекарственных средств необходимо определить тип заболевания.
Возможные назначения:
- Миотропные спазмолитики, расслабляющие гладкую мускулатуру желчного пузыря. Эти препараты необходимы при гипертонической форме расстройства.
- Желчегонные средства – вещества, стимулирующие функции печени и желчного пузыря. Если у пациента слишком активные мышечные сокращения, необходимы холеспазмолитики, замедляющие моторику органа и устраняющие спастические явления.
- Холекинетики и прокинетики при ослабленной моторике желчного пузыря. Эти препараты одновременно улучшают сокращение органа и облегчают выделение желчи в кишечник.
- Дополнительные медикаменты: противовоспалительные средства и антидепрессанты для устранения осложнений недуга.
Помимо медикаментозной терапии, пациентам обязательно назначают лечебную диету. Рекомендуемый рацион зависит от формы расстройства моторики, но чаще всего больным запрещают употреблять слишком жирную пищу и алкогольные напитки.
Дискинезия (дисфункция) желчных путей
Лечение дисфункции желчного пузыря включает:
- режим,
- диетотерапию;
- лекарственную терапию;
- физиотерапию;
- водолечение;
- санаторнокурортное лечение.
Лечение больных с дисфункцией желчного пузыря и сфинктера Одди чаще проводится амбулаторно.
Лечение гипертонического типа дискинезии ЖВП:
- При гипертоническом типе дискинезии больным очень важно состояние психоэмоционального комфорта, покой. После ликвидации болевого синдрома, признаков обострения режим больного расширяется.
- Диетотерапия имеет существенное значение. Общими принципами диеты являются режим питания с частыми приемами небольших количеств пищи (56разовое питание) с последним приемом пищи непосредственно перед сном, что способствует регулярному опорожнению желчных путей, устранению застоя желчи.
При гипертоническом типе показано ограничение продуктов, стимулирующих сокращения пузыря, — животные жиры, мясные, рыбные, грибные бульоны, яйца.
Хороший эффект при данной форме функциональных расстройств дают препараты, относящиеся к группе холеспазмолитиков.
К группе холеспазмолитиковхолинолитиков относятся следующие препараты:
- Атропина сульфат, 0,1 % раствор назначают внутрь по 5-10 кап. на прием.
- Беллалгин (анальгин 0,25 г; анестезин 0,25 г; экстракт красавки 0,015 г; натрия гидрокарбонат 0,1 г) принимают по 0,51 табл 2-3 раза в день.
- Бесалол (экстракт красавки 0,01 г, фенилсалицилат 0,3 г) назначают по 1 табл. 2 раза в день.
- Метацин применяют по 1 табл. 2-3 раза в день. При коликах препарат вводится подкожно или в мышцу по 1 мл 0,1 % раствора.
- Платифиллин назначают по 1 табл. (0,005 г) 2-3 раза в день до еды в течение 100 дней. При коликах препарат вводится подкожно по 1 мл 2 % раствора 1-3 раза в сутки.
- Эуфиллин (теофиллин 80 %; этилендиамин 20 %) по 1 табл. (0,15 г) 1 раза в день.
- При гипертонической дисфункции ЖВП чаще применяются холеспазмолитики синтетического происхождения.
- Ношпа (дротаверина гидрохлорид) назначается в таблетках по 0,04 г 1-3 раза в день в течение 14 дней и более или в ампулах по 2 мл 2 % раствора внутримышечно или внутривенно 1-2 раза в сутки.
- Папаверин (папаверина гидрохлорид) назначается внутрь в таблетках по 0,04 или 0,01 г 3 раза в день или внутримышечно (внутривенно) по 2 мл 2 % раствора.
К комбинированным холеспазмолитикам относятся никошпан (никотиновая кислота 22 %; дротаверина гидрохлорид 78 %) по 20 мг 1-2 раза в день и папазол (дибазол 0,03 г; папаверина гидрохлорид 0,03 г) по 1 табл. 2-3 раза в день Недостатком препаратов данной группы является неселективность, т. е. они действуют на всю гладкую муску латуру, включая мочевыводящие пути и кровеносные сосуды, а также существует возможность развития гипомоторной дискинезии и гипотонии сфинктерного аппарата ЖКТ.
Современный препарат дюспаталин (мебеверин), относящийся к группе миотропных спазмолитиков, оказывает прямое блокирующее действие на быстрые натриевые каналы клеточной мембраны миоцита, что нарушает приток Na+ в клетку, замедляет процессы деполяризации и блокирует вход Са2+ в клетку через медленные каналы, предотвращая развитие мышечного спазма и болевого синдрома. Дюспаталин не оказывает влияния на мускариновые рецепторы, чем обусловлено отсутствие таких побочных эффектов, как сухость во рту, нарушение зрения, тахикардия, задержка мочи, запоры, слабость. Препарат отличается пролонгированным действием, его назначают не чаще 2 раз в сутки в виде капсул по 200 мг в течение 2-4 нед. Увеличивая поступление желчи в тонкую кишку, миотропные спазмолитики способствуют улучшению процессов пищеварения, активизируют перистальтику кишечника, что приводит к нормализации стула. К миотропным спазмолитикам относятся селективные блокаторы кальциевых каналов гладких мышц: минавирин бромид (дицетел), его назначают по 50100 мг 3 раза в день; спазмолин (отилония бромид).
Одестон (7-гидрокси-4-метилкумарин) — миотропный спазмолитик, обладающий желчегонным действием. Препарат усиливает образование и отделение желчи, оказывает избирательное спазмолитическое действие на сфинктер Одди и сфинктер желчного пузыря, что способствует хорошему оттоку желчи из печени и желчных путей. Одестон обладает опосредованным желчегонным действием за счет облегчения пассажа желчи в желудочнокишечный тракт, что усиливает рециркуляцию желчных кислот. Преимуществом препарата является отсутствие неблагоприятного влияния на гладкую мускулатуру стенки сосудов, мускулатуры кишечника, он не повышает давления в желчных путях и также не ухудшает секреторную функцию пищеварительных желез и всасывание пищевых веществ. Таким образом, одестон способствует улучшению пищеварения и перистальтики, нормализации стУла, ликвидации запоров, оказывает положительное действие при Дисфункции сфинктера Одди, дискинезии ЖВП, хроническом холецистите (включая неосложненный калькулезный), а также в случаях нарушения процессов пищеварения, вызванных дефицитом желчи в кишечнике. Суточная доза одестона составляет 600 мг (по 1 табл 3 раза в день). Продолжительность лечения индивидуальная (от 1 до 3 нед).
Дискинезии желчевыводящих путей применяются такие лекарственные растительные средства, как препараты арники (цветки, настойка), валерианы (корневища с корнями), девясила (корневища с корнями), зверобоя (трава), мелиссы лекарственной (трава), мяты перечной (листья), календулы (цветки), сушеницы топяной (трава), шалфея (листья), конвафлавин, олиметин, холагол, аир, бессмертник будра, буквица, горец змеиный, дрок, душица, зверобой, земляника золототысячник, календула, кипрей, кивар конский, копытень, крапива, душица, кукурузные рыльца, лапчатка прямостоячая, лен, можжевельник, мята, одуванчик, пастушья сумка, подорожник, пижма, полынь горькая, почечный чай, пырей, ремешок, роза, ромашка, спорыш, туя, укроп, фенхель, хмель, цикорий, чабрец, черника, чистотел, шалфей, шиповник
При дисфункции пузыря, обусловленной повышением тонуса сфинктеров билиарной системы, ограничивают прием лекарственных препаратов, обладающих холеретическим и гидрохолеретическим эффектом (желчные кислоты, ферментные препараты, настои и отвары желчегонных трав, синтетические желчегонные препараты, желудочный сок и др ).
С целью стимуляции желчеотделения, снижения тонуса общего желч ного протока, что способствует усилению поступления желчи в двенадцатиперстную кишку, применяются холекинетики — препараты, вызывающие выработку холецитокинина, который контролирует кинетику желчного пузыря и сфинктера Одди. Эффект обусловлен раздражающим действием лекарственных средств указанной группы на рецепторныи аппарат слизистой оболочки двенадцатиперстной кишки.
С целью стимуляции образования и оттока желчи, а также спазмолитического действия применяется чай, в состав которого входят следующие растения: листья шпината (Folia Spinaciae), плоды чертополоха (Fruc tus Cardui Mariae), трава лапчатки гусиной (Herba Anserinaе), трава чистотела (Herba Cheh ‘ dorm), трава тысячелистника (Herba Millefolii), корень солодки (Radix Liqumtae), корневище ревеня (Rhizoma Rhei), корень и трава одуванчика (Radix Taraxaci с. Herba), корневище куркумы, масло куркумы (Rhizoma Curcumae, Oleum Curcumae), вытяжка алоэ(Extractum Aloes).
Холекинетическим эффектом обладает ряд лекарственных растений: (берберина сульфат), извлечения из лекарственного растительного сырья (аира, корневища), барбариса обыкновенного (настойка листьев), бессмертника песчаного (цветки), брусники (листья, побеги), василька синего (цветки), вахты трехлистной (листья), горца птичьего (трава), душицы (трава), календулы (цветки), кориандра (плоды), можжевельника (плоды), одуванчика (корни), пастушьей сумки (трава), ревеня (корень), ромашки (цветки), тимьяна обыкновенного (трава), тмина (плоды), тысячелистника (трава), шиповника (плоды, холосас), фенхеля (плоды).
Ориентировочной схемой лечения гипермоторной дискинезии желч ного пузыря является использование спазмолитиков для быстрого купирования болевого синдрома (ингибиторы фосфодиэстеразы — ношпа, папаверин) или Мхолинолитики (атропин, платифиллин) в соцетании с гепабене для уменьшения тонуса сфинктера Одди.
Лечение гипотонического типа дискинезии ЖВП. В лечении дисфункции желчного пузыря по гипотоническому типу целесообразно расширение двигательного режима.
Указанные лица хорошо переносят некрепкие бульоны, уху, сливки, сметану. Используется пища с достаточным содержанием растительного жира (до 80 г/сут), яйца. В течение 2-3 нед назначают растительное масло по 1 ч. л. 2-3 раза в день за 30 мин до еды. Для предотвращения запоров рекомендуют сырые овощи: морковь, тыкву, кабачки, зелень. Выраженный эффект на моторику желчевыводящих путей оказывают отруби (1 ст. л. заваривают крутым кипятком и в виде кашицы добавляют к разным гарнирам).
Показаны прокинетики: цизаприд 5-10 мг 3 раза в день; домперидон 5-10 мг 3 раза в день за 30 мин до еды; метоклопрамид 5-10 мг в сутки.
Хороший эффект оказывают препараты группы холеретиков), а также препараты желчных кислот.
К препаратам, содержащим желчные кислоты, относятся следующие средства:
- Лиобил (лиофилизированная бычья желчь), таблетки по 0,2 г, 1-2 табл. 3 раза в день после еды. Курс 1-2 мес.
- Дехолин (натриевая соль дегидрохолевой кислоты), ампулы по 5 мл 5 % и 20 % раствора, вводится внутривенно по 5-10 мл 1 раз в день.
- Холецин (соединение соли дезоксихолевой кислоты и натриевой соли высших жирных кислот) назначается по 1-2 табл. 3 раза в день перед едой.
- Хологон (дегидрохолевая кислота), таблетки по 0,2 г, 0,2-0,25 г раза в день. Курс лечения 2-3 нед.
Хороший эффект на функцию ЖВП оказывают препараты растительного происхождения и лекарственные растения, обладающие холеретическим действием: водные извлечения из лекарственного растительного сырья аира (корневища), барбариса обыкновенного (лист, корень), березы (почки, листья), бессмертника песчаного (цветки), володушки многожильчатой (трава), горца птичьего (трава), золото{тысячника (трава), кориандра (плоды), кукурузы (столбики с рыльцами), лопуха (корни), пижмы (цветки), полыни горькой (трава), ряби1 ны (плоды), хмеля (шишки), цикория обыкновенного (трава), желчегонные сборы № 1 и 2, комбинированные фитопрепараты (холагогум, холагол, холафлукс, гепатофальпланта, гепабене, курепар, фламин, фуметере и др.).
При наличии гипомоторной дисфункции желчного пузыря на фоне повышения тонуса сфинктеров внепеченочных желчных путей к препаратам, усиливающим сократительную функцию желчного пузыря, добавляют одестон по 200 мг 3-4 раза в день.
Эффективным при лечении гипомоторной дискинезии желчного пузыря с нормальной моторной функцией ЖКТ является сочетанное при менение препаратов группы прокинетиков (метоклопромид, или домперидон, или 5-10 % раствор сернокислой магнезии по 1 ст. л. 2-4 раза в день за 10-15 мин до еды) с желчегонными препаратами, содержащими желчные кислоты или средства растительного происхождения (аллохол, холензим, гепабене). Длительно сохраняющийся билиарный сладж на фоне или после указанной терапии является показанием к применению препаратов УДХК до 3-6 мес.
Для коррекции гипомоторной дискинезии желчного пузыря в случае ее сочетания с гастро и/или дуоденостазом используется 2-недельная (по показаниям и более длительная) схема лечения, включающая прокинетики; желчегонные препараты растительного происхождения или содержащие желчные кислоты; антибактериальные препараты при наличии симптомов бактериальной контаминации тонкой кишки.
В случае гипомоторной дискинезии желчного пузыря и толстой кишки рекомендуется проведение 24-недельной терапии, в состав которой входят прокинетики и желчегонные препараты, содержащие желчные кислоты.
При сочетании гипофункции желчного пузыря с гипермоторикой кишечника и дисбактериозом показано лечение гепабене в комплексе с хилакомфорте. В дополнение к указанным лекарственным средствам могут назначаться кишечные адсорбенты, такие как смекта, фосфалюгель и др.
Весьма эффективно применение беззондовых тюбажей с отваром шиповника, кукурузных рылец, теплой минеральной водой, 10-25 % раствором магния сульфата (по 1-2 ст. л. 2 раза в день) или 10 % раствором сорбита или ксилита (по 50 мл 2 раза в день).
Методика «слепого» зондирования по Демьяновичу
Назначают «слепые» зондирования 23 раза в неделю в течение 1 мес Зондирование проводится следующим образом:
- утром натощак пациенту дают выпить 15-20 мл 33 % раствора сернокислой магнезии, подогретой до 40-50 °С (вместо сернокислой магнезии можно использовать 1-2 яичных желтка, теплое оливковое или кукурузное масло; 10 % растворы сорбита, ксилита; теплую минеральную воду типа Ессентуки-17; стакан сока свеклы).
- необходимо уложить пациента на правый бок на валик с тепло грелкой или аппликацией парафина на правый бок.
- в течение процедуры делать глубокие вдохи (для открытия сфинтера Одди) — по 23 вдоха каждые 5 мин.
Брольным с дисфункцией желчных путей показаны иглорефлексотерапия,рациональная психотерапия, улучшающая психоэмоциональное состояние, снижающая интенсивность вегетативных реакций и болевых ощущений. Важным является контакт врача с больным, объяснение причин заболевания и возможных путей его устранения. Доверие к врачу во многом определяет успех лечения.
Фармакологическая коррекция психоневрологических нарушений проводится антидепрессантами. Для этой цели используются трициклические антидепрессанты: амитриптилин, препараты с механизмом обратного захвата серотонина (феварин, фрамекс и др.).
При вегетососудистой дистонии, невротическиневрозоподобном синдроме рекомендуют «малые» транквилизаторы (элениум, тазепам и др.), седативные препараты: настойка валерьяны, пустырника по 40 кап. 3-4 раза в день или настой этих растений (10 г на 200 мл) по 1 ст. л. 4 раза в день.
В лечении дисфункции желчного пузыря используются физиотерапевтические процедуры:
- Для улучшения микроциркуляции и трофических процессов у больных с гипертонической дискинезией показана индуктотермия.
- При гипотонии назначают диадинамические токи, фарадизацию желчного пузыря.
- УВЧ обладает противовоспалительным и бактерицидным действием.
- СВЧтерапия улучшает кровоток, трофику тканей, усиливает окислительновосстановительные процессы, обладает противовоспалительным и болеутоляющим действием, снимает спазмы желчевыводящих путей.
- Аппликации парафина, озокерита улучшают кровоток и трофику тканей, обладают рассасывающим действием и способностью вызывать спазмолитический эффект при гипертонической дискинезии желчевыводящих путей.
- При гипертонических дискинезиях показан электрофорез 5 % раствора новокаина, 10 % раствора магния сульфата.
- Ванны (хвойные, жемчужные) назначают через день, на курс 10-12 ванн.
- Души (дождевой, веерный, циркулярный) рекомендуют по 35 мин, на курс 10-15 процедур.
- Массаж шейноворотниковой области № 10. Гальванический воротник на воротниковую область.
- Электрофорез хлористого кальция, раствора брома на воротниковую область, на курс 7-10 процедур. Электрофорез 5 % раствора новокаина, 0,1 % раствора папаверина, 5 % сульфата магния на область правого подреберья, на курс 7-10 процедур.
Прогноз:
Прогноз при дискинезиях благоприятный. Трудоспособность сохранена.
Хирургическое лечение
Показанием для оперативного вмешательства может быть осложненная дискинезия, которую невозможно устранить медикаментозной терапией. Также операция назначается при сильной боли и тяжелом нарушении пищеварения. Перед хирургическим лечением важно исключить другие патологии желчного пузыря, вроде желчнокаменной болезни или роста злокачественной опухоли. Согласно современным исследованиям, радикальное лечение эффективнее облегчает симптоматику расстройства.
В зависимости от показаний и состояния пациента врач может провести открытую или лапароскопическую холецистэктомию. Операция предполагает удаление желчного пузыря. После вмешательства функции пищеварительной системы нормализуются, однако возможно развитие некоторых осложнений, вроде дислипопротеинемии или дисфункции сфинктера Одди.
Вопрос-ответ
Женщины болеют в 10 раз чаще, чем мужчины.
Первичный тип чаще возникает у лиц с вегетативными дисфункциями, нервными расстройствами, неправильным питанием и нарушениями сна. Вторичная патология развивается на фоне болезней органов пищеварения, гепатитов, после удаления желчного пузыря. На вероятность заболеть влияет гормональный фон и наличие некоторых хронических заболеваний в анамнезе.
При неправильном лечении повышается риск образования камней желчного пузыря, развития острого или хронического панкреатита, холецистита, рефлюкс-гастрита. Все это трудно поддается терапии и серьезно сказывается на состоянии здоровья пациента.
Прогноз и осложнения
Прогностические данные зависят от формы патологии, сопутствующих заболеваний и возраста пациента. Если дискинезия желчного пузыря не осложнена другими расстройствами, прогноз благоприятный. В большинстве случаев медикаментозная терапия позволяет добиться значительных улучшений.
Возможные осложнения:
- печеночная энцефалопатия при длительной задержке желчи;
- воспаление желчного пузыря и его протоков;
- возникновение вторичной инфекции;
- недостаточное поступление питательных веществ в организм.
Для предотвращения развития осложнений необходимо соблюдать лечебную диету.
Профилактика
Многие болезни органов пищеварительной системы являются отдаленными последствиями неправильного образа жизни, поэтому профилактические мероприятия помогают предотвратить нарушение функций желчного пузыря и его протоков. В первую очередь врачи рекомендуют обратить внимание на первичные патологии и особенности питания.
Основные рекомендации
- Улучшение рациона: отказ от слишком жирной пищи, жареных продуктов, алкоголя и избытка специй. Достаточное потребление жидкости.
- Нормализация массы тела и регулярная физическая активность.
- Избегание стрессов, лечение тревоги.
- Своевременное выявление и лечение воспалительных процессов в желчном пузыре и кишечнике.
- Регулярное прохождение обследований у гастроэнтеролога при наличии хронических болезней пищеварительной системы.
- Отказ от гормональных контрацептивов и препаратов соматостатина.
Таким образом, дискинезия желчного пузыря является распространенным заболеванием, проявляющимся нарушением моторики органа. Недостаточное выделение желчи может привести к тяжелым осложнениям, поэтому такое расстройство обязательно необходимо лечить при появлении первых симптомов. Чаще всего достаточно приема лекарственных средств и изменения образа жизни.
Типы дискинезии
По характеру нарушения моторной функции ДЖВП делится на гиперкинетическую (сокращения желчного пузыря усилены) и гипокинетическую (стенки расслабляются, отток желчи замедленный). В первом случае наблюдаются такие симптомы дискинезии, как интенсивная боль, отдающая в лопатку и проявляющаяся приступообразно, а также тошнота (в редких случаях — рвота).
Характерные признаки гипокинетической болезни:
- ощущение переполненности, тяжести в животе;
- неинтенсивная боль в правом подреберье;
- проблемы со стулом (диарея, запор);
- изменение цвета каловых масс;
- рост показателей билирубина, холестерина в крови, образование сгустков, камней в желчном пузыре.
Также дискинезию можно классифицировать по механизму этиологии на первичную и вторичную. Например, в первом случае речь идет о неправильном образе жизни, во втором заболевание провоцируют сопутствующие патологические процессы.