Классификация патологии
В зависимости от причины развития болезни существует 2 основных типа сахарного диабета: инсулинозависимый (1 тип) и инсулиннезависимый (2 тип). При инсулинозависимом диабете поджелудочная железа не синтезирует инсулин либо вырабатывает его в недостаточном количестве, а при инсулиннезависимом — понижается чувствительность тканей к инсулину.
Дополнительно различают вторичный диабет (развивается на фоне других заболеваний) и гестационный (возникает у беременных женщин).
В зависимости от компенсации сахарный диабет бывает:
- компенсированным – обмен углеводов нормализуется, и концентрация глюкозы приближается к норме;
- субкомпенсированным – периодически повышается или понижается уровень сахара в крови;
- декомпенсированным – понизить глюкозу не удается ни диетой, ни лекарствами, из-за чего у диабетиков часто развиваются прекома или кома, что может привести к смерти.
Чтобы успешно компенсировать сахарный диабет, важно регулярно производить измерение уровня сахара в крови и своевременно вносить коррективы в лечение.
Как жить с диабетом
Подобный диагноз — не приговор, с диабетом первых типов можно вести полноценную жизнь. Следует регулярно проходить осмотр у врача, сдавать необходимые анализы и придерживаться определенных правил. К ним относятся:
- сбалансированное питание. Нужно включить в диету продукты, богатые клетчаткой и с малой долей жира;
- отказ от сахара и замена его альтернативными вариантами;
- еда малыми порциями с тщательным учетом калорий;
- грамотное похудение при наличие ожирения;
- соблюдение гигиены;
- контроль уровня сахара в крови;
- умеренные занятия спортом или лечебной гимнастикой;
- отказ от бесконтрольного приема лекарственных препаратов.
И, конечно, важно отказаться от вредных привычек.
Степени сахарного диабета
Согласно классификации ВОЗ, различают 3 степени болезни:
- легкую (уровень глюкозы не превышает 7 ммоль/л) – часто протекает скрыто, симптоматика отсутствует либо слабо заметна, осложнения не возникают;
- среднюю (концентрация сахара – 7-14 ммоль/л) – наблюдаются осложнения в виде поражения кожи, сосудов, сердца, почек, глаз, нервов;
- тяжелую (уровень глюкозы находится в пределах 15-25 ммоль/л, а иногда и выше) – возникают тяжелые осложнения (диабетические язвы, почечная недостаточность, гангрена конечностей, диабетическая кома), возможен летальный исход.
Причины болезни
Первостепенное значение в развитии сахарного диабета имеет наследственный фактор. Предрасположенность к болезни в 5% случаев передается по материнской линии и в 10% случаев – по линии отца. Если же оба родителя болеют сахарным диабетом, то риск возникновения патологии достигает 100%.
Также в число основных причин инсулиннезависимого диабета входят:
- малоподвижность и переедание, приводящие к ожирению – если масса тела на 50% превышает норму, то риск повышения глюкозы вырастает до 60%;
- неправильное питание.
Главные причины инсулинозависимого диабета:
- аутоиммунные болезни (волчанка, аутоиммунный тиреоидит, гломерулонефрит, гепатит);
- вирусные инфекции, разрушающие бета-клетки поджелудочной железы, ответственные за выработку инсулина (ветряная оспа, краснуха, гепатит, паротит).
Факторы, влияющие на развитие сахарного диабета
В механизмах развития сахарного диабета выделяют два ключевых момента, на основании которых заболевание делится на типы:
- Низкая выработка инсулина внутрисекреторными клетками поджелудочной железы.
- Нарушение способности гормона действовать на организм, невосприимчивость клеток к инсулину.
В случае недостаточной продукции инсулина развивается диабет 1 типа. В его основе лежит прогрессирующее разрушение островков Лангерганса (внутрисекреторных клеток поджелудочной железы). Это происходит вследствие аутоиммунных процессов в организме — вырабатываются антитела к инсулину, структурам секреторных клеток, ферментам.
Провоцирующими факторами развития аутоиммунных нарушений могут служить:
- вирусные инфекции;
- нарушение питание во время беременности, при вскармливании;
- неблагоприятная экологическая обстановка;
- действие стрессов.
Диабет 1 типа чаще диагностируется у лиц молодого возраста. Первые проявления патологии возникают, когда гибель внутрисекреторных клеток достигает более 80%. Болезнь протекает с высоким риском осложнений, значительно страдают все виды обмена.
Диабет 2 типа возникает при невосприимчивости рецепторов тканей к действию инсулина. При этом гормон воспроизводится в нормальном или незначительно сниженном количестве. Механизм таких нарушений связан с изначально неполноценной структурой инсулина (наследственная предрасположенность) или приобретенных изменений, в результате которых нарушается передача сигнала от рецепторов к внутренним структурам клетки.
Провоцировать развитие заболевания 2 типа могут:
- неправильный пищевой рацион, переедание;
- малоподвижный образ жизни;
- гипертоническая болезнь;
- злоупотребление алкоголем;
- возрастные изменения;
- ожирение;
- неконтролируемый прием медикаментов.
Признаки заболевания
Основные симптомы и признаки диабета сходны для обоих типов болезни:
- полидипсия – сильная жажда;
- полиурия – частые обильные мочеиспускания, в том числе и в ночное время (никтурия);
- полифагия – чрезмерный аппетит и постоянный голод.
Но есть и различия. Например, при диабете 1 типа больные худеют (несмотря на хороший аппетит), а при 2 типе – набирают вес.
Сахарный диабет у мужчин нередко сопровождается сексуальными проблемами: эректильной дисфункцией, ранним семяизвержением, бесплодием.
Возможные осложнения
При отсутствии лечения либо несоблюдении врачебных предписаний развиваются опасные осложнения:
- диабетический кетоацидоз – накопление в крови кетоновых тел;
- гипогликемия – понижение концентрации сахара ниже нормы (3,3 ммоль/л);
- гиперосмолярная кома – сопровождается сильным обезвоживанием;
- лактацидотическая кома – в крови и тканях накапливается молочная кислота;
- диабетическая ретинопатия – повреждение сетчатки глаза, приводящее к кровоизлияниям, возможно отслоение сетчатки;
- диабетическая макро- и микроангиопатия – нарушение проницаемости кровеносных сосудов, повышенная ломкость, склонность к тромбозу и атеросклерозу;
- диабетическая полинейропатия – поражение обоих отделов нервной системы (соматического и вегетативного), что приводит к болевым ощущениям в различных частях тела, ухудшению чувствительности и онемению нижних конечностей;
- диабетическая нефропатия – поражение почек, со временем приводящее к почечной недостаточности;
- диабетическая артропатия – боли и «хруст» в суставах, ограничение подвижности конечностей;
- диабетическая офтальмопатия – поражение глаз, которое способствует развитию катаракты;
- диабетическая энцефалопатия – неустойчивость и резкие перепады настроения;
- диабетическая стопа – гнойно-некротические поражения ступни, нередко приводящие к ампутации.
Следует учесть, что чем выше содержание глюкозы в крови и чем дольше развивается болезнь, тем больше риск появления осложнений. У диабетиков в 4-6 раз чаще образуются злокачественные опухоли. Причиной более половины всех проводимых ампутаций служат осложнения сахарного диабета.
Сахарный диабет 2 типа — симптомы и лечение
Лечение СД II типа предполагает решение основных задач:
- компенсировать недостаток инсулина;
- скорректировать гормонально-метаболические нарушения;
- осуществление терапии и профилактики осложнений.
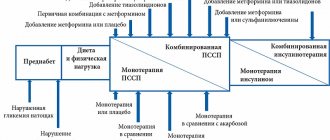
Для их решения применяется следующие методы лечения:
- диетотерапия;
- физические нагрузки;
- применение сахароснижающих препаратов;
- инсулинотерапия;
- хирургическое вмешательство.
Диетотерапия
Диета при СД II типа, как и обычная диета, предполагает оптимальное соотношение основных веществ, содержащихся в продуктах: белки должны составлять 16% суточного рациона, жиры — 24%, а углеводы — 60%. Отличие диеты при диабете II типа заключается в характере потребляемых углеводов: рафинированные сахара заменяются медленно усваиваемыми углеводами. Так как данное заболевание возникает у полных людей, потеря веса является важнейшим условием, нормализующим содержание глюкозы в крови. В связи с этим рекомендована калорийность диеты, при которой пациент еженедельно будет терять 500 г массы тела до момента достижения идеального веса. Однако при этом еженедельное уменьшение веса не должно превышать 2 кг, в противном случае это приведёт к избыточной потере мышечной, а не жировой ткани. Количество калорий, необходимое для суточного рациона пациентов с СД II типа, рассчитывается следующим образом: женщинам нужно умножить идеальный вес на 20 ккал, а мужчинам — на 25 ккал.
При соблюдении диеты необходимо принимать витамины, так как во время диетотерапии происходит избыточное выведение их с мочой. Нехватку витаминов в организме можно компенсировать при помощи рационального употребления полезных продуктов, таких как свежая зелень, овощи, фрукты и ягоды. В зимние и весенние периоды возможен приём витаминов в дрожжевой форме.
Физическая нагрузка
Верно подобранная система физических упражнений, с учётом течения заболевания, возраста и присутствующих осложнений, способствует значительному улучшению состояния больного СД. Эта методика лечения хороша тем, что необходимость применения инсулита практически отпадает, так как во время физических нагрузок глюкоза и липиды сгорают без его участия.
Лечение сахароснижающими препаратами
На сегодняшний день используют производные сахароснижающих препаратов:
- сульфонилмочевины (толбутамид, глибенкламид);
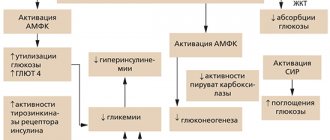
- бигуаниды, снижающие глюконеогенез в печени и повышающие чувствительность мышц и печени к инсулину (метформин);
- тиазолидиндионы (глитазоны), схожие по свойствам с бигуанидами (пиоглитазон, росиглитазон);
- ингибиторы альфа-глюкозидаз, снижающие темпы всасывания глюкозы в желудочно-кишечном тракте (акарбоза);
- агонисты рецепторов глюкагоноподобного пептида-1, стимулирующие синтез и секрецию инсулина, снижающие продукцию глюкозы печенью, аппетит и массу тела, замедляющие эвакуацию пищевого комка из желудка (эксенатид, лираглутид);
- ингибиторы депептидил-пептидазы-4, также стимулирующие синтез и секрецию инсулина, снижающие продукцию глюкозы печенью, не влияющие на скорость эвакуации пищи из желудка и оказывающие нейтральное действие на массу тела (ситаглиптин, вилдаглиптин);
- ингибиторы натрий-глюкозного котранспортера 2 типа (глифлозины), снижающие реабсорбцию (поглощение) глюкозы в почках, а также массу тела (дапаглифлозин,эмпаглифлозин).
Инсулинотерапия
В зависимости от тяжести болезни и возникающих осложнений врач назначает приём инсулина. Данный метод лечения показан примерно в 15-20% случаев. Показаниями к применению инсулинотерапии являются:
- быстрая потеря веса без видимой на то причины;
- возникновение осложнений;
- недостаточная эффективность других сахароснижающих препаратов.
Хирургическое лечение
Несмотря на множество гипогликемических препаратов, остаётся не решённым вопрос об их правильной дозировке, а также о приверженности пациентов к выбранному методу терапии. Это, в свою очередь, создаёт трудности при достижении длительной ремиссии СД II типа. Поэтому всё большую популярность в мире получает оперативная терапия данного заболевания — бариатрическая или метаболическая хирургия. МФД считает данный метод лечения пациентов с СД II типа эффективным. В настоящее время в мире проводится более 500 000 бариатрических операций в год. Существует несколько видов метаболической хирургии, самыми распространёнными являются шунтирование желудка и мини гастрошунтирование.[4]
Шунтирование желудка по Ру
Во время шунтирования, желудок пересекается ниже пищевода таким образом, чтоб его объём сократился до 30 мл. Оставшаяся большая часть желудка не удаляется, а заглушается, предотвращая попадание в неё пищи.[5] В результате пересечения образуется маленький желудок, к которому затем пришивается тонкая кишка, отступив 1 м от её окончания. Таким образом пища будет прямиком попадать в толстую кишку, при этом обработка её пищеварительными соками снизится. Это, свою очередь, провоцирует раздражение L-клеток подвздошной кишки, способствующее снижению аппетита и увеличению роста клеток, синтезирующих инсулин.
Мини шунтирование желудка
Главное отличие минигастрошунтирования от классического шунтирования желудка — сокращение количества анастомозов (соединений отрезков кишки).[2] При выполнении традиционной операции накладывается два анастомоза: соединение желудка и тонкой кишки и соединение разных отделов тонкой кишки. При минигастрошунтировании анастомоз один — между желудком и тонкой кишкой. Благодаря малому объёму вновь сформированного желудка и быстрому поступлению еды в тонкую кишку у пациента возникает чувство насыщения даже после приёма незначительных порций пищи.
К другим видам бариатрической хирургии относятся:
- гастропликация — ушивание желудка, предотвращающее его растягивание;[8]
- рукавная гастропластика (иначе её называют лапароскопической продольной резекцией желудка) — отсечение большей части желудка и формирование желудочной трубки объёмом 30 мл, которое способствует быстрому насыщению, а также позволяет избежать соблюдения строгой диеты;
- бандажирование желудка — уменьшение объёма желудка с помощью специального кольца (бандажа), накладывающегося на верхнюю часть желудка (данное вмешательство обратимо).
Противопоказания к проведению хирургического лечения — наличие у пациента эзофагита (воспаления слизистой оболочки пищевода), варикозного расширения вен пищевода, портальной гипертенззи, цирозща печени, язвенной болезни желудка или двенадцатиперстной кишки, хронического панкреатита, беременности, алкоголизма, тяжёлых заболеваний сердечно-сосудистой системы или психических расстройств, а также длительное применение гормональных препаратов.
Методы лечения
В настоящее время нет возможности устранить причину болезни и полностью вылечить сахарный диабет. Поэтому диабетикам назначают симптоматическое лечение, направленное на избавление от неприятной симптоматики, поддержание стабильного уровня глюкозы, нормализацию массы тела и предотвращение осложнений.
При 1 типе сахарного диабета назначают инсулинотерапию, а при втором – сахаропонижающие лекарственные средства. Важное значение для успешного лечение имеют умеренная физическая активность и правильная диета.
MODY-диабет
Причиной развития MODY-диабета является генетический дефект, нарушающий выделение инсулина бета-клетками островков Лангерганса поджелудочной железы. MODY-диабет встречается не очень часто – около 5% больных сахарным диабетом имеют эту форму болезни. Начало заболевания обычно проиходит в достаточно раннем возрасте. Лечение этого типа сахарного диабета происходит с применением инсулина, однако для достижения оптимального уровня глюкозы крови больному требуются невысокие дозы инсулина. Компенсация данного типа диабета достигается достаточно легко. Образно говоря, MODY-диабет занимает «среднюю» позицию между сахарным диабетом 1 и 2 типа.