Состав на одну капсулу:
Действующее вещество:
миноциклина гидрохлорида дигидрат (в пересчете на миноциклин) 50,0 мг или 100,0 мг.
Вспомогательные вещества:
целлюлоза микрокристаллическая (73,5 мг/147,0 мг), повидон К-17 (8,75 мг/17,5 мг), крахмал картофельный (7,0 мг/14,0 мг), магния стеарат (1,75 мг/3,5 мг), лактозы моногидрат (до массы содержимого капсулы 175,0 мг/350,0 мг).
Капсулы твердые желатиновые:
для 50 мг:
вода (13-16 %), краситель хинолиновый желтый (0,5833-0,75 %), краситель солнечный закат желтый (Е110) (0,0025-0,0059 %), титана диоксид (0,9740-2,0 %), желатин (до 100 %).
для 100 мг:
вода (13-16 %), титана диоксид (2,0-2,1118 %), желатин (до 100 %).
Фармакологические свойства
Фармакодинамика
Полусинтетический антибиотик из группы тетрациклинов. Оказывает бактериостатическое действие на клетки чувствительных штаммов микроорганизмов за счет обратимого ингибирования синтеза белка на уровне 30S субъединиц рибосом. Обладает широким спектром антибактериальной активности.
Чувствительность микроорганизмов:
Аэробные грамположительные:
Некоторые из приведенных ниже микроорганизмов показали резистентность к миноциклину, поэтому перед применением рекомендуется провести лабораторные исследования чувствительности. Антибиотики группы тетрациклинов не рекомендуются для лечения стрептококковых и стафилококковых инфекций, если не показана чувствительность микроорганизмов к миноциклину.
- Bacillus anthracis
- Listeria monocytogenes
- Staphylococcus aureus
- Streptococcus pneumoniae
Аэробные грамотрицательные:
- Bartonella bacilliformis
- Brucella species
- Calymmatobacterium granulomatis
- Campylobacter fetus
- Francisella tularensis
- Haemophilus ducreyi
- Vibrio cholerae
- Yersinia pestis
Для указанных ниже микроорганизмов настоятельно рекомендуется проведение исследований чувствительности к миноциклину:
- Acinetobacter species
- Enterobacter aerogenes
- Escherichia coli
- Haemophilus influenzae
- Klebsiella species
- Neisseria gonorrhoeae
- Neisseria meningitidis
- Shigella species
Дополнительно:
- Actinomyces species
- Borrelia recurrentis
- Chlamydia psittaci
- Chlamydia trachomatis
- Clostridium species
- Entamoeba species
- Fusobacterium nucleatum subspecies fusiforme
- Mycobacterium marinum
- Mycoplasma pneumoniae
- Propionibacterium acnes
- Rickettsiae
- Treponema pallidum subspecies pallidum
- Treponema pallidum subspecies pertenue
- Ureaplasma urealyticum
Фармакокинетика
Приём пищи не оказывает существенного влияния на степень абсорбции миноциклина. Миноциклин имеет высокую степень растворимости в липидах и низкую аффинность в отношении связывания Са2+. Быстро всасывается из пищеварительного тракта пропорционально принятой дозe. Максимальная концентрация миноциклина в плазме крови (Сmax) после приема внутрь 200 мг составляет 3,5 мг/л и достигается (tmax) через 2-4 часа.
Связывание с белками крови составляет 75 %, влияние различных заболеваний на этот параметр не исследовано.
Объём распределения составляет 0,7 л/кг. Миноциклин хорошо проникает в органы и ткани: через 30 – 45 минут после приёма внутрь обнаруживается в терапевтических концентрациях в почках, селезёнке, тканях глаза, плевральной и асцитической жидкостях, синовиальном экссудате, экссудате гайморовых и лобных пазух, в жидкости десневых борозд. Хорошо проникает в спинномозговую жидкость (20 – 25 % от уровня, определяемого в плазме). Проходит через плаценту, проникает в материнское молоко.
При повторных введениях препарат может кумулировать. Накапливается в ретикуло-эндотелиальной системе и костной ткани. В костях и зубах образует нерастворимые комплексы с Са2+. Подвергается кишечно-печёночной рециркуляции, 30-60% принятой дозы выводится с кишечным содержимым; 30% выделяется почками за 72 часа (из них 20–30% — в неизменённом виде), при тяжёлой хронической почечной недостаточности – только 1–5%. Период полувыведения (T1/2) миноциклина равен приблизительно 16 часам.
Применение миноциклина при микоплазменной инфекции
По сравнению с другими микоплазмами Mycoplasma genitalium
наиболее часто вызывает уретриты, инфекции добавочных половых желез у мужчин и другие инфекционно-воспалительные процессы [11]. Стандартным подходом к терапии таких заболеваний является назначение макролидов. Однако описано появление штаммов, резистентных к стандартной антибиотикотерапии; в этих случаях с успехом применялся миноциклин в дозе 100 мг 2 р./сут в течение 2 нед. [12]. Продленный курс миноциклина хорошо работает даже при мутациях, которые обеспечивают
M. genitalium
резистентность к фторхинолонам и макролидам [13].
Mycoplasma hominis
редко является самостоятельным возбудителем инфекционно-воспалительных заболеваний, но характеризуется значительной антибиотикорезистентностью. Y. Zhou et al. указали на высокую чувствительность
M. hominis
к миноциклину; она была выше, чем чувствительность этого микроорганизма к большинству макролидов [14]. В исследовании С. Zhu et al. данный вид микоплазмы имел чувствительность только к миноциклину, доксициклину и джозамицину [15]. Q.Y. Wang et al. с помощью ПЦР в реальном времени подтвердили, что активность антимикробных соединений тетрациклинового ряда в отношении
M. hominis
составляет 100%, а в отношении изолятов при коинфекции
M. hominis
и
Ureaplasma urealyticum
— 84,3% [16]. По данным М. He et al., резистентность к миноциклину у коинфекции
M. hominis
и
U. urealyticum
минимальна и составляет 6,5%; для сравнения: в той же работе резистентность к доксициклину и джозамицину достигает 7,2% и 13,5% [17]. В работе Х.Y. Zeng et al. этот показатель составляет также менее 10% [18]. В греческой популяции миноциклин также был одним из самых эффективных антибиотиков в отношении
M. hominis
[19].
Восприимчивость микробов к антибактериальным препаратам является параметром, который в большой степени зависит от географических и популяционных факторов. Тем не менее имеет смысл учитывать данные С. Zhu et al., согласно которым U. urealyticum
сохраняет высокую чувствительность только к доксициклину, миноциклину и кларитромицину [15]. Разные биовары и серовары
U. urealyticum
характеризуются разной резистентностью к антибактериальным препаратам, однако пока не сообщается о наличии какого-либо серовара с резистентностью к миноциклину [20]. Отечественные авторы также сообщают о высокой чувствительности уреаплазм и микоплазм к миноциклину [21–23].
Немаловажным аспектом является стабильность популяционных показателей резистентности к антибиотикотерапии. В одном из исследований было продемонстрировано, что уровень резистентности микоплазменных микроорганизмов к миноциклину оставался стабильно низким в одной популяции в течение как минимум 6 лет [24].
Показания к применению
Миноциклина гидрохлорид применяется для лечения следующих заболеваний при условии чувствительности патогенных микроорганизмов:
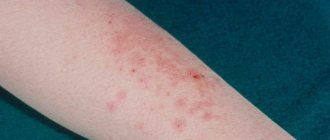
- Угревая болезнь
- Инфекции кожи
- Пятнистая лихорадка, тифозная лихорадка, брюшной тиф, Ку-лихорадка (коксиеллёз), риккетсиоз везикулезный и клещевая лихорадка
- Инфекции дыхательных путей
- Лимфогранулема венерическая
- Орнитоз
- Трахома (инфекционный кератоконъюнктивит)
- Конъюнктивит с включениями (паратрахома)
- Негонококковый уретрит, инфекции канала шейки матки и заднего прохода у взрослых
- Циклическая лихорадка
- Шанкроид
- Чума
- Туляремия
- Холера
- Бруцеллез
- Бартонеллез
- Паховая гранулема
- Сифилис
- Гонорея
- Фрамбезия (тропическая гранулема, невенерический сифилис)
- Листериоз
- Сибирская язва
- Ангина Венсана
- Актиномикоз
В случае острого кишечного амебиаза допускается применение миноциклина в качестве дополнения к амебицидным препаратам.
При тяжелой форме угревой сыпи миноциклин может применяться в качестве дополнительной терапии.
Применение миноциклина показано при бессимптомном носительстве Neisseria meningitidis для эрадикации менингококков из носоглотки.
Для предотвращения возникновения резистентности применение миноциклина рекомендуется в соответствии с результатами лабораторных исследований, включая серотипирование и определение чувствительности возбудителей. По этой же причине не рекомендуется использование миноциклина в профилактических целях в случае высокого риска заболевания менингококковым менингитом.
Опыт клинического применения показывает эффективность миноциклина в лечении инфекций Mycobacterium marinum, однако, в настоящее время эти данные не подтверждены результатами контролируемых клинических исследований.
Влияние миноциклина на мужскую фертильность
Одним из важнейших аспектов терапии инфекций добавочных мужских половых желез является самостоятельное влияние антибактериальных препаратов на фертильность. Польза от терапии «бессимптомных» инфекционно-воспалительных процессов, сопровождающихся лейкоцитоспермией, должна превышать риски, ассоциированные с возможным нарушением сперматогенеза и повреждением сперматозоидов под воздействием антибиотиков. К сожалению, исследований, в которых изучается безопасность антибактериальных препаратов в отношении репродуктивной функции in vivo,
не так уж много.
Z. Merati et al. изучали, как влияет добавление миноциклина в среду при криоконсервации сперматозоидов в ветеринарии [25]. В образцах, куда был добавлен миноциклин, жизнеспособность и подвижность сперматозоидов после оттаивания были значительно выше по сравнению с образцами, где использовались среды с другим составом. Были продемонстрированы антиапоптотический эффект и снижение концентрации активных форм кислорода. Поскольку исследование проводилось в условиях in vitro
, можно сделать вывод, что миноциклин обладал самостоятельным протективным и антиоксидантным эффектом в отношении сперматозоидов, не связанным с воздействием на инфекцию половых желез и купированием лейкоцитоспермии. В экспериментальном исследовании с использованием тестикулярной ткани мышей S. Matsuki et al. продемонстрировали защитное влияние миноциклина в отношении повреждения сперматогониальных клеток при перегреве с повышением температуры до 42 °С [26]. В присутствии миноциклина значительно ослаблялись признаки апоптоза сперматогония, ассоциированного с тепловым стрессом, а среди зрелых сперматозоидов снижался индекс фрагментации ДНК, определяемый по методике TUNEL. При этом миноциклин на сегодняшний день рассматривается как ингибитор одного из внутренних каскадов апоптоза, а липофильность молекулы обеспечивает ему способность проникать через гистогематические барьеры, в т. ч. и через гематотестикулярный барьер [27]. М. Orazizadeh et al. продемонстрировали аддитивный антиапоптотический эффект миноциклина в сочетании с дексаметазоном (который, будучи глюкокортикоидом, обладает известным протективным действием) на тестикулярную ткань мышей, подтвержденный гистологическим исследованием с подсчетом индекса Джонсена [28].
В клиническом исследовании F. Lombardo et al. изучено применение миноциклина в разных режимах для терапии хламидийной инфекции с дальнейшим изучением показателей спермограммы [29]. Авторы пришли к выводу, что наиболее обосновано применение миноциклина в дозе 100 мг 2 р./сут на протяжении 10 дней. При этом контрольное обследование через 3 и 6 мес. после курса антибиотикотерапии показало восстановление нормозооспермии у включенных в исследование пациентов. Y.A. Malallah et al. показали, что терапия миноциклином приводила к ликвидации лейкоцитоспермии, которая сопровождалась повышением количества и подвижности сперматозоидов [30]. Эффективность терапии миноциклином по 200 мг/сут не зависела от продолжительности (1 или 2 нед.).
Способ применения и дозы:
Внутрь, после еды. Рекомендуется запивать достаточным количеством жидкости (можно молоком) для уменьшения риска раздражения и язвообразования в пищеводе.
Начальная доза препарата Минолексин® составляет 200 мг (2 капсулы по 100 мг или 4 капсулы по 50 мг), в дальнейшем принимают по 100 мг (1 капсула по 100 мг или 2 капсулы по 50 мг) каждые 12 часов (два раза в сутки).
Максимальная суточная доза не должна превышать 400 мг.
Инфекции мочеполовой системы и аногенитальной области, вызванные хламидиями и уреаплазмами:
100 мг (1 капсула по 100 мг или 2 капсулы по 50 мг) каждые 12 часов в течение 7-10 дней.
Воспалительные заболевания органов малого таза у женщин в острой стадии:
100 мг (1 капсула по 100 мг или 2 капсулы по 50 мг) каждые 12 ч, иногда в сочетании с цефалоспоринами.
Первичный сифилис у пациентов с повышенной чувствительностью к пенициллинам:
100 мг (1 капсула по 100 мг или 2 капсулы по 50 мг) два раза в сутки в течение 10 – 15 дней.
Гонорея:
100 мг (1 капсула по 100 мг или 2 капсулы по 50 мг) два раза в сутки в течение 4-5 дней, либо однократно 300 мг.
Неосложненные гонококковые инфекции (исключая уретриты и аноректальные инфекции) у мужчин
: начальная доза – 200 мг (2 капсулы по 100 мг или 4 капсулы по 50 мг), поддерживающая – 100 мг (1 капсула по 100 мг или 2 капсулы по 50 мг) через каждые 12 часов в течение минимум 4-х дней с последующей микробиологической оценкой выздоровления через 2-3 дня после прекращения приема препарата.
Неосложненный гонококковый уретрит у мужчин:
100 мг (1 капсула по 100 мг или 2 капсулы по 50 мг) каждые 12 часов в течение 5 дней.
Угревая сыпь:
50 мг (1 капсула по 50 мг) в сутки, продолжительным курсом 6–12 нед.
На фоне приема препарата, из-за антианаболического эффекта, присущего препаратам группы тетрациклинов, может наблюдаться повышение уровня мочевины в плазме крови. У пациентов с нормальной функцией почек это не требует отмены препарата. У пациентов с выраженным нарушением функции почек может наблюдаться развитие азотемии, гиперфосфатемии и ацидоза. В этой ситуации необходим контроль уровня мочевины и креатинина в плазме крови, и максимальная суточная доза миноциклина не должна превышать 200 мг.
Фармакокинетика миноциклина у пациентов с почечной недостаточностью (клиренс креатинина менее 80 мл/мин) на данный момент изучена недостаточно для того, чтобы сделать вывод о необходимости коррекции дозы.
При нарушениях функции печени препарат применять с осторожностью.
Детям старше 8 лет при инфекциях, вызванных чувствительными к миноциклину возбудителями: начальная доза – 4 мг/кг, затем 2 мг/кг каждые 12 часов.
| Начальная доза | Поддерживающая доза | |
| Детям с массой более 25 кг | 100 мг (1 капсула по 100 мг или 2 капсулы по 50 мг) | 50 мг (1 капсула по 50 мг) каждые 12 часов |
Актуальность
Акне вульгарное (аcne vulgaris) – хроническое воспалительное заболевание, проявляющееся открытыми или закрытыми комедонами и воспалительными поражениями кожи в виде папул, пустул, узлов. Приблизительно 95% мировой популяции переносят акне в течение жизни [1]. В 2010 г. акне занимало восьмое место среди самых распространенных заболеваний в мире [2], в то же время акне является самым распространенным дерматологическим заболеванием (13,2% всех консультаций дерматологов) [3].
Акне может наблюдаться в любой возрастной группе, однако чаще всего оно развивается в подростковом возрасте. Это мультифакториальный дерматоз, в патогенезе которого важную роль играют генетически обусловленная гиперандрогения и генетически детерминированный тип секреции сальных желез. Выделяют 4 основных звена патогенеза акне: увеличение продукции кожного сала, избыточный фолликулярный гиперкератоз, размножение Cutibacterium acnes и воспаление. Воспаление при акне первично, присутствует при всех формах и предшествует фолликулярному гиперкератозу, а С. acnes принимают активное участие в формировании микрокомедонов. В патогенезе акне задействовано множество различных медиаторов воспаления, часть которых активируется при пролиферации бактерий С. acnes (штаммы, участвующие в патогенезе акне, отличаются от штаммов здоровой кожи) в закупоренном протоке сальной железы [4–6].
По современной классификации выделяют четыре степени тяжести: комедональное акне, папуло-пустулезное средней и тяжелой степеней тяжести (при последнем в клинической картине могут быть единичные узлы) и очень тяжелое акне (узловатое, конглобатное, кистозное).
Тактика ведения пациентов зависит от степени тяжести, эффективности предыдущего лечения (если уже проводились курсы терапии) и качества жизни (например, при экскориированных акне даже при минимальных проявлениях акне может рекомендоваться системный ретиноид). В актуальных рекомендациях пересмотрены вопросы применения системных и топических антибиотиков (АБ), что связано с проблемами антибиотикорезистентности. Наибольшая частота встречаемости антибиотикорезистентности отмечается у пациентов со среднетяжелым и тяжелым течением акне [7]. Так, по данным ряда авторов, чувствительность штаммов С. аcnes к доксициклину составляла 28,8%, к тетрациклину – 31,1%, к эритромицину – 53,3%, к клиндамицину – 51,1% [8]. В связи с этим не рекомендуется использовать АБ в виде монотерапии, длительность курсов должна быть ограничена по времени до 8 недель, следует избегать назначения АБ для поддерживающей терапии и одновременного применения системных и топических АБ, особенно разных по химической структуре [9].
В последние годы наметилась тенденция к использованию противовоспалительных доз АБ в лечении пациентов с акне, в то же время указывается на необходимость применять бензоил пероксид (БПО) или фиксированную комбинацию адапален+БПО в терапии акне, показавшие эффективность даже при наличии антибиотикорезистентных штаммов Л.С. Круглова, Н.В. Грязева [7, 9].
В плане системной терапии акне из антибактериальных препаратов перспективным можно считать миноциклин (7-диметиламино-6‐диметил‐6‐дезокситетрациклин), наиболее часто назначаемый АБ при акне, который является полусинтетическим аналогом тетрациклина второго поколения [10]. Миноциклин обладает широким спектром антибактериального действия, включающий и грамположительную, и грамотрицательную флору, в т.ч. штаммы, устойчивые к пенициллинам и цефалоспоринам (стафилококки, стрептококки и т.д.). Препарат имеет лучший, чем тетрациклины первого поколения, фармакокинетический профиль; он полностью всасывается при приеме внутрь, и у него высокая биодоступность за счет липофильности [11]. Необходимо отметить, что прием пищи не влияет на биодоступность миноциклина. Препарат имеет высокий профиль безопасности и достаточно хорошо переносится. К наиболее распространенным побочным эффектам относятся тошнота, головокружение, полностью обратимые при прекращении приема препарата [12]. Миноциклин обладает противовоспалительным, антиапоптотическим и иммуномодулирующим действиями, а также, как было показано, нейропротективной активностью [13–15]. Путь CD40/40L регулирует ряд воспалительных процессов. Миноциклин снижает уровень CD40L на Т-клетках, тем самым оказывая противовоспалительное действие. Эти свойства не зависят от его антимикробной активности. Описанные неантимикробные свойства также объясняются способностью миноциклина ингибировать активность ключевых ферментов, таких как каспаза‐1 и -3, и усиливать BcL‐2 [16, 17]. Многие фармакологические преимущества миноциклина перед тетрациклинами первого поколения (окситетрациклином и тетрациклином) объясняются его повышенной растворимостью в липидах. Больший процент препарата всасывается из желудочно-кишечного тракта, и сывороточный период полувыведения увеличивается на несколько часов. Считается, что устойчивый уровень в крови способствует более высокой концентрации в коже и повышенному проникновению в кожный себум, хотя эта точка зрения спорна [18].
В результате высокой биодоступности миноциклина возможно использование более низких доз, что минимизирует риск развития нарушений колониальной резистентности [14].
Согласно клиническим рекомендациям Российского общества дерматовенерологов и косметологов по лечению акне вульгарного, миноциклин рекомендован в лечения узловатого акне умеренной и тяжелой степеней тяжести; конглобатного акне средне-тяжелой и тяжелой форм в дозе 50–200 мг/сут с общей длительностью терапии не более 8 недель (уровень убедительности рекомендаций – С, уровень достоверности доказательств – 2) [19]. Однако исследований по применению низких доз миноциклина в комбинации с топической терапией в доступной литературе нет, что определило цель данного исследования.
Цель исследования: повышение эффективности и безопасности терапии папуло-пустулезной формы акне путем включения в схему лечения системного антибиотика миноциклин в минимальной суточной дозировке 50 мг в сочетании с топической фиксированной комбинацией адапален+БПО в соответствии с клиническими рекомендациями.
Методы
В работе проводилась оценка эффективности и безопасности применения миноциклина в суточной дозировке 50 мг в комбинации с топической терапией фиксированной комбинацией адапален+БПО пациентов с папуло-пустулезным акне тяжелой степени.
В Российской Федерации с 2012 г. зарегистрирован и успешно применяется единственный препарат миноциклина – Минолексин капсулы по 50 и 100 мг № 20 в упаковке (, Россия). Под наблюдением находились 20 пациентов в возрасте от 14 до 39 лет. Среди них 16 женщин и 4 мужчин. В зависимости от возраста пациенты были распределены на 2 группы: 1-я (n=11) – вульгарное акне (пациенты 14–24 лет), 2-я группа (n=9) – акне взрослых (пациенты старше 25 лет). Все пациенты получали курс миноциклина в дозе 50 мг в сутки перорально в течение 6–8 недель, топический препарат (адапален+БПО) и специализированную дерматокосметику (очищение, увлажнение).
Оценка эффективности проводилась с учетом динамики показателей шкалы IGA (Investigator’s Global Assessment) [20]. В соответствии с данной шкалой эффективность определялась при IGA 0 (полное очищение) или IGA 1 (почти полное очищение) либо при улучшении на 2 балла по сравнению с исходным показателем. Кроме того, оценивалось влияние акне на качество жизни. Для этого использовался индекс HRQOL (Health-related quality of life). Была проведена оценка по 5-балльной шкале по четырем аспектам: самовосприятие, эмоциональная сфера, социальная сфера, симптомы акне [21].
Мониторинг безопасности включал общий и биохимический анализ крови (до терапии, через 1, 2 месяца от начала терапии). В биохимическом анализе крови определялись аспартатаминотрасфераза (АСАТ), аланинаминотрансфераза (АЛАТ), γ-глутамилтрансфераза (ГГТП), антинуклеарные антитела (ANA), такие нежелательные явления, как головная боль, тошнота, рвота, диспептические явления, пигментация, гепатотоксичность, волчаночно-эритематозно-подобный синдром.
Результаты
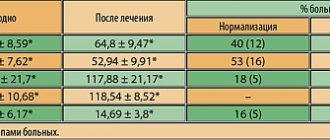
В соответствии с динамикой индекса IGA результаты 1-й группы были следующими: у 7 (64%) пациентов отмечено полное очищение кожи – IGA=0, у 4 (36%) – практически чистая кожа – IGA<1. Во 2-й группе у 5 (56%) пациентов отмечено полное очищение кожи – IGA=0, у 4 (44%) – практически чистая кожа – IGA<1 (рис. 1).
По данным опросника HRQOL, у пациентов 1-й группы показатели самовосприятия улучшились на 42,7%, эмоциональной сферы – на 37%, социальной сферы – на 38,7%, симптомы акне – на 44% (рис. 2).
У пациентов 2-й группы показатели самовосприятия улучшились на 53%, эмоциональной сферы – на 41,7%, социальной сферы – на 47,4%, симптомы акне – на 51,6% (рис. 3).
Суммарно, по данным шкалы HRQOL, имело место улучшение у пациентов 1-й группы на 40,5%, у пациентов 2-й группы на 48,6% (рис. 4).
Изменений со стороны формулы крови ни у одного пациента не было отмечено. Показатели АСАТ, АЛАТ, ГГТП у части (15%) пациентов через месяц имели тенденцию к увеличению, но не превышали 10% от исходных значений.
Данная отрицательная динамика не требовала отмены препарата и назначения гепатопротективной терапии. Уровни печеночных ферментов на протяжении всего периода наблюдения оставались в пределах нормы. Показатели ANA у пациентов групп исследования за период наблюдения не менялись. Среди побочных эффектов отмечались головная боль (5%), тошнота (10%), которые носили временный характер и не требовали специальной коррекции.
Обсуждение
Системные антибактериальные средства включены Американской академией дерматологии (ААД), Европейской академией дерматологии и венерологии (ЕАДВ), Российским обществом дерматовенерологов и косметологов (РОДВК). Миноциклин одобрен FDA и включен с 2012 г. во все зарубежные руководства в Европе, Америке, и Китае [1, 7, 19]. Миноциклин обладает широким спектром антибактериального действия, включающим и грамположительную, и грамотрицательную флору, в т.ч. штаммы, устойчивые к пенициллинам и цефалоспоринам (стафилококки, стрептококки и т.д.), которые помимо C. acnes могут играть определенную роль в поддержании воспаления при акне.
Основная проблема антибиотикотерапии – это растущая резистентность микроорганизмов ко всем антибиотикам, которая развивается и у C. acnes. Однако к миноциклину в настоящее время редко развивается резистентность. По данным современных исследований, резистентность C. acnes к эритромицину составляет 98%, к клиндамицину – 98,4%, к азитромицину – 100%, к тетрациклину – 30,8%, к доксициклину – 44,2%, к левофлоксацину – 9,6%, к миноциклину – 1,9% [22].
Миноциклин – наиболее липофильный антибиотик группы тетрациклинов, поэтому он легко преодолевает липидный слой мембраны бактериальной клетки – один из основных механизмов антибиотикорезистентности бактерий. Нужно учитывать, что миноциклин не применялся широко в России, следовательно, подавляющее большинство патогенных микроорганизмов не успело выработать резистентность. Кроме того, у миноциклина отсутствует перекрестная резистентность с другими препаратами тетрациклинового ряда и, следовательно, сохраняется чувствительность к миноциклину патогенных микроорганизмов, устойчивых к другим препаратам тетрациклинового ряда [23–25].
Эффект миноциклина в лечении акне не является дозозависимым, в связи с этим рекомендуется дозировка 50 мг/сут [26], при этом рядом авторов было показано, что при применении 1 мг/кг/сут (по сравнению с дозой 2 и 3 мг/кг/сут) частота развития побочных эффектов сопоставима с плацебо [27].
Несомненным преимуществом миноциклина является минимальное повышение фоточувствительности кожи по сравнению с другими тетрациклинами, поэтому препарат может назначаться в лечении пациентов с акне в течение всего года [28].
Выводы
- Системный антибактериальный препарат миноциклин высокоэффективен в сочетанном применении с фиксированной комбинацией адапалена+БПО у пациентов с папуло-пустулезным акне тяжелой степени, что подтверждается результатами проведенного клинического исследования.
- В результате проведенной терапии суммарно у 12 (60%) пациентов с папуло-пустулезным акне тяжелой степени было достигнуто полное очищение кожи – IGA=0 и у 8 (40%) пациентов была достигнута практически чистая кожа – IGA<1.
- Качество жизни пациентов с папуло-пустулезным акне тяжелой степени значительно улучшилось в результате проведенной терапии с включением миноциклина, о чем свидетельствуют индекс шкалы HRQOL (улучшение у пациентов 1-й группы на 40,5%, а у пациентов 2-й группы на 48,6%.
- Терапия антибактериальным препаратом миноциклин в сочетанном применении с фиксированной комбинацией адапалена+БПО является безопасной, о чем свидетельствуют результаты общего и биохимического анализа крови до и после лечения, а также отсутствие нежелательных явлений у пациентов, в т.ч. диспепсических симптомов со стороны желудочно-кишечного тракта.
Источник финансирования
Статья опубликована при поддержке АО «АВВА РУС», Россия.
Побочное действие:
Спектр нежелательных явлений, связанных с приемом миноциклина, не отличается от других тетрациклинов.
Со стороны пищеварительной системы:
анорексия, тошнота, рвота, диарея, диспепсия, стоматит, глоссит, дисфагия, гипоплазия зубной эмали, энтероколит, псевдомембранозный колит, панкреатит, воспалительные поражения (в т.ч. грибковые) в ротовой полости и аногенитальной области, гипербилирубинемия, холестаз, увеличение содержания «печеночных» ферментов, печеночная недостаточность, в том числе терминальная, гепатит, включая аутоиммунный.
Со стороны мочеполовой системы:
кандидозный вульвовагинит, интерстициальный нефрит, дозозависимое повышение содержания мочевины в плазме крови.
Со стороны кожных покровов:
облысение, узловатая эритема, пигментация ногтей, кожный зуд, токсический эпидермальный некроз, васкулит, макулопапулезная и эритематозная сыпь, синдром Стивенса-Джонсона, эксфолиативный дерматит, баланит.
Со стороны дыхательных путей:
одышка, бронхоспазм, обострения астмы, пневмония.
Со стороны костно-мышечной системы:
артралгия, артрит, ограничение подвижности и отеки суставов, изменение окраски костной ткани, мышечные боли (миалгия).
Аллергические реакции:
крапивница, ангионевротическая эдема, полиартралгия, анафилактические реакции (в т.ч. шок), анафилактоидная пурпура (Пурпура Шенлейна — Геноха), перикардит, обострения системной волчанки, инфильтрация легких, сопровождающаяся эозинофилией.
Со стороны органов кроветворения:
агранулоцитоз, гемолитическая анемия, тромбоцитопения, лейкопения, нейтроцитопения, панцитопения, эозинопения, эозинофилия.
Со стороны центральной нервной системы:
судороги, головокружения, онемения (в т.ч. конечностей), заторможенность, вертиго, повышение внутричерепного давления у взрослых, головные боли.
Со стороны органов чувств:
шум в ушах и нарушения слуха.
Со стороны обмена веществ:
щитовидная железа: единичный случай возникновения злокачественного новообразования, изменение окраски (по результатам патоморфологических исследований), нарушения функции
.
Прочие:
Изменение окраски ротовой полости (язык, десна, нёбо), изменение окраски зубной эмали, лихорадка, окрас выделений (например, пота).
Взаимодействие с другими лекарственными препаратами:
Препараты группы тетрациклина снижают протромбиновую активность плазмы крови, что может вызвать необходимость снижения доз антикоагулянтов у пациентов,
находящихся на противосвертывающей терапии.
В связи тем что бактериостатические препараты влияют на бактерицидное действие пенициллинов, следует избегать одновременного назначения препаратов групп пенициллинов и тетрациклинов.
Абсорбция тетрациклинов нарушается при одновременном приеме с антацидами, содержащими алюминий, кальций, магний или железосодержащими препаратами, что может привести к снижению эффективности антибиотикотерапии.
Отмечены случаи терминальной почечной токсичности при одновременном приеме метоксифлурана и препаратов группы тетрациклинов.
Одновременный прием антибиотиков группы тетрациклинов и оральных контрацептивов может привести к снижению эффективности контрацепции.
Следует избегать приема изотретиноина непосредственно перед, одновременно и непосредственно после приема миноциклина, поскольку оба препарата способны вызывать доброкачественное повышение внутричерепного давления.
Одновременный прием препаратов группы тетрациклинов с алкалоидами спорыньи и их производными увеличивает риск развития эрготизма.
Миноциклин и инфекции предстательной железы
Новых данных о фармакокинетике миноциклина и его способности создавать адекватную концентрацию в предстательной железе практически нет. Однако имеющиеся публикации позволяют судить о том, что все антибактериальные препараты группы тетрациклина хорошо проникают в простату [31]. Н. Kawashima et al. показали, что соотношение между концентрацией миноциклина в простате и в сыворотке крови составляет 0,76±0,33 [32]. В исследовании J. Kamei et al. миноциклин успешно применялся перед выполнением трансректальной биопсии простаты в рамках антибиотикопрофилактики, основанной на результатах бактериологического исследования ректального мазка [33].
Особые указания:
При длительном применении миноциклина следует регулярно контролировать клеточный состав периферической крови, проводить функциональные печеночные пробы, определять концентрацию азота и мочевины в сыворотке.
При использовании противозачаточных препаратов с эстрогенами во время терапии миноциклином следует применять дополнительные средства контрацепции или их комбинации.
Возможно ложное повышение уровня катехоламинов в моче при их определении флуоресцентным методом.
При исследовании биоптата щитовидной железы у пациентов, длительно получавших тетрациклины, следует учитывать возможность темно-коричневого окрашивания ткани в микропрепаратах.
На фоне приема препарата и через 2-3 недели после прекращения лечения возможно развитие диареи, вызванной Clostridium difficile (псевдомембранозного колита). В легких случаях достаточно отмены лечения и применения ионообменных смол (колестирамин, колестипол), в тяжелых случаях показано возмещение потери жидкости, электролитов и белка, назначение ванкомицина, бацитрацина или метронидазола. Нельзя применять лекарственные средства, тормозящие перистальтику кишечника.
Во избежание развития резистентности применять миноциклин следует только в соответствии с результатами исследования чувствительности патогенных микроорганизмов. Если исследование чувствительности микроорганизмов невозможно, следует принимать во внимание эпидемиологию и профиль чувствительности микроорганизмов в конкретном регионе.
В случае венерических заболеваний, при подозрении на сопутствующий сифилис, перед началом лечения необходимо провести исследования методом микроскопии в темном поле. Серологическую диагностику сыворотки крови рекомендуется проводить не реже одного раза в четыре месяца.
Необходима периодическая лабораторная диагностика функций организма, в том числе гематопоэтической и почечной функций, а также состояния печени.
Применение миноциклина в имплантационной хирургии
Миноциклин — интересный антибактериальный препарат с нераскрытым пока до конца потенциалом. Помимо того, что он может применяться в терапии половых инфекций, пневмоний и инфекций мягких тканей, он зарекомендовал себя как эффективное средство для профилактики перипротезной инфекции в урологии. Известен запатентованный состав, содержащий миноциклин и рифампицин, который применяется для протективного покрытия пенильных имплантатов [34]. Покрытый таким составом имплантат в течение около 2 нед. выделяет миноциклин и рифампицин в окружающие ткани. Впервые такая технология была применена при производстве сосудистых катетеров [35]. Подавляющее рост бактерий действие в отношении грамположительной флоры (Staphylococcus epidermidis, Staphylococcus aureus, Enterococcus faecalis
)
in vitro
у такой комбинации было более сильным по сравнению с ванкомицином. Подавляющее действие в отношении грамотрицательной и грибковой флоры было сопоставимо с покрытием из цефтазидима и амфотерицина B [36]. В клинических исследованиях антибактериальное покрытие с миноциклином приводило к снижению частоты перипротезной инфекции после установки фаллопротезов в 2 раза [37].
Алгоритмы действия при возникновении некоторых побочных эффектов:
В случае развития суперинфекции прием миноциклина необходимо прекратить и назначить адекватную терапию.
В случае повышения внутричерепного давления прием миноциклина необходимо прекратить.
Диарея – часто встречающееся расстройство, связанное с приемом антибиотиков. В случае возникновения диареи во время лечения миноциклином необходимо срочно обратиться к врачу.
Антибиотики группы тетрациклина вызывают повышение чувствительности к прямому солнечному и ультрафиолетовому излучению. В случае возникновения эритем следует прекратить прием антибиотика.