Синтетические гипогликемические пероральные противодиабетические средства — медикаментозные препараты, основная функция которых заключается в нормализации уровня глюкозы в крови и облегчение состояния больных сахарным диабетом.
Они добиваются этого двумя путями: либо способствуют более усиленной выработке инсулина поджелудочной железой, либо повышают чувствительность тканей к этому гормону. Помимо этого, при таком диагнозе нередко прописываются дополнительные лекарства для уменьшения проявления симптоматики и последствий заболевания (для нормализации давления и веса, чистки сосудов и т. д.).
Какие именно таблетки назначает лечащий врач, зависит от двух факторов: от типа сахарного диабета и его клинической картины.
Таблетки для понижения уровня сахара в крови.
28 сентября, 2022 год
16058
4.5
12
Содержание
- Виды сахарного диабета
- Причины сахарного диабета второго типа
- Как выбрать таблетки от сахарного диабета
- Топ-5 таблеток от диабета
- Диабетон
- Сиофор
- Янувия
- НовоНорм
- Глюкобай
Для лечения сахарного диабета необязательно регулярно колоть инсулин. Во многих случаях достаточно просто вести здоровый образ жизни и принимать специальные лекарства. Давайте разберемся, какие бывают виды диабета и какие таблетки назначают врачи.
Сахарный диабет – это не одна конкретная болезнь, а группа заболеваний, при которых нарушается обмен веществ в организме (страдает, в частности, углеводный обмен).
Главное
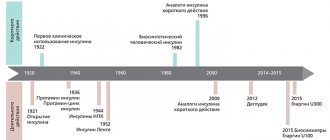
«Тваймиг» (Twymeeg, имеглимин) — новый лекарственный препарат, предназначенный для лечения сахарного диабета 2-го типа.
Имеглимин — первый представитель совершенно нового класса гипогликемических лекарственных средств, характеризующийся преимуществами существующих на сегодня противодиабетических препаратов. При этом имеглимин лишен серьезных отрицательных побочных явлений, с которыми идут все без исключения нынешние медикаменты для лечения сахарного диабета 2-го типа.
«Тваймиг», разработанный французской «Поксел» (Poxel), одобрен в Японии в конце июня 2022 года. Его коммерческой реализацией в этой стране, а также в Китае, Южной Корее и ряде государств Юго-Восточной Азии занимается японская «Сумитомо Даиниппон фарма» (Sumitomo Dainippon Pharma).
Соответствующее соглашение между «Поксел» и «Сумитомо Даиниппон», заключенное в конце октября 2022 года, предполагало, что вторая заплатит первой авансом 42 млн долларов плюс потенциальных 257 млн долларов по мере развития проекта и продаж готового препарата, а также двузначное роялти от его реализации.
В феврале 2022 года «Ройвант сайенсиз» (Roivant Sciences) лицензировала имеглимин, чтобы продвигать его в США, Европе и других странах, не относящихся к сделке с «Сумитомо Даиниппон». За это «Поксел» получила авансом 50 млн долларов и обещания будущих выплат до 600 млн долларов плюс роялти от продаж. В ноябре 2022 года «Метавант» (Metavant), которую «Ройвант» специально создала под разработку имеглимина, вернула «Поксел» права на препарат по причине изменившейся стратегии развития. Таким образом, появление имеглимина на Западе пока под вопросом: «Поксел» однозначно нуждается в партнерах, чтобы провести должные регистрационные клинические испытания.
Согласно отраслевым прогнозам, имеглимин способен выйти на уровень продаж свыше 3 млрд долларов в год, 600 млн долларов из которых он будет зарабатывать в Японии.
Виды сахарного диабета
Существует несколько разновидностей сахарного диабета.
- Сахарный диабет первого типа.
Обычно это заболевание развивается в молодом возрасте (до 30-35 лет). Особенность такого диабета – инсулинозависимость. Симптомы диабета первого типа: повышенный аппетит, но потеря веса на этом фоне, частое мочеиспускание, постоянная жажда. При таком диабете нарушен углеводный обмен, а поджелудочная железа вырабатывает слишком мало инсулина. - Сахарный диабет второго типа.
Этот диабет инсулиннезависимый. Чаще всего заболевание развивается в пожилом возрасте. Диабет второго типа зачастую передается по наследству. При таком диабете необходима специальная диета, физическая активность (умеренная) и точное соблюдение советов лечащего врача. - Гестационный диабет.
Этот вид диабета бывает у беременных, после родов он обычно проходит. Иногда гестационный диабет может негативно отразиться на плоде или рецидивировать через несколько лет. - MODY-диабет.
Такой диабет – редкость, заболевание бывает у 5 % диабетиков. Развивается в раннем возрасте. При MODY-диабете у человека очень низкая потребность в инсулине. Болезнь считается промежуточным этапом, потому что ей присущи черты первых двух типов диабета.
Лечение диабета зависит от того, какие причины его вызвали, насколько тяжело проходит болезнь, какие хронические заболевания есть у человека, каков его возраст. Таблетки от диабета, учитывая все вышеперечисленные факторы, может назначать исключительно врач.
Причины сахарного диабета второго типа
Существуют определенные факторы, которые влияют на возникновение диабета.
Некоторые обменные нарушения в организме способны увеличить риски заболевания. Среди них:
- наличие диабета 2 типа у ближайших родственников;
- ожирение или лишний вес;
- неправильное питание, обилие в рационе жирной или слишком углеводной еды;
- отсутствие физической активности, сидячий образ жизни;
- фактор возраста;
- повышенное давление;
- нарушение толерантности к глюкозе (незначительное повышение уровня сахара в крови);
- гестационный диабет в прошлом;
- неполноценное питание во время беременности.
В последние десятилетия, в связи со сменой питания и физической активности, урбанизацией и быстрым темпом жизни, количество людей, у которых есть диабет второго типа, резко увеличилось.
Диабет первого и второго типов: отличия
Фото из открытых источников
Введение
Происходящие вследствие дефицита тестостерона изменения в организме мужчин по решению рабочего совещания Австрийского общества урологов (1994г.) было предложено назвать «частичной андрогенной недостаточностью у пожилых мужчин
«, или
синдромом PADAM (partial androgen deficiency in aging male).
Но в отечественной медицине все больше склоняются к термину «
возрастной андрогенный дефицит
» или «
возрастной гипогонадизм
«.
Возрастной андрогенный дефицит
представляет собой состояние, обусловленное возрастным снижением секреции тестостерона в клетках Лейдига. В последнее время отмечается необычайный интерес к данной проблеме, связанный, прежде всего, с широкой распространенностью возрастного гипогонадизма. Общепризнанно, что у мужчин с возрастом происходит постепенное снижение уровня половых гормонов, начало которого приходится на период 30-40 лет. Известно, что от 40 до 50 лет примерно 7% мужчин страдает гипогонадизмом, от 60 до 80 лет – 20%, старше 80 лет – уже 35%. По результатам многочисленных исследований, проведенных в США, андрогенная недостаточность отмечается почти у 5 млн. мужчин, а заместительную гормональную терапию получают всего лишь 5% из них. Помимо этого показано, что снижение или отсутствие половой функции влияет не только на качество жизни, но и сказывается на ее продолжительности. Известно, что основным мужским половым гормоном, который отвечает за здоровье и активность мужчины на протяжении всей жизни, является тестостерон. Вместе с дигидротестостероном, андростендионом и их метаболитами он создает соответствующий тонус центральной нервной системы, подкорковых образований, центров автономной нервной системы, поддерживая функциональную активность половых желез и обеспечивая копулятивную функцию. Тестостерон, наряду с андрогенными эффектами, способен оказывать и мощное анаболическое действие на различные ткани человека. Не напрасно на Национальном конгрессе «Человек и лекарство» (2006, Москва), член-корреспондент РАМН О.Б.Лоран заявил: «Изменение уровня тестостерона оказывает влияние на аденогипофизарную регуляцию в целом, вызывает не только снижение творческого потенциала, изменение эмоциональности, сексуальной активности, но и негативно влияет на минеральный и углеводный обмен, поэтому дефицит андрогенов – это проблема, объединяющая врачей многих специальностей». Одной из актуальных проблем, часто сочетающейся с возрастным андрогенным дефицитом у мужчин, является наличие у них разнообразных сопутствующих заболеваний и, прежде всего, сахарного диабета 2 типа. Сахарный диабет является одним из наиболее распространенных хронических заболеваний и имеет стойкую тенденцию к устойчивому росту. Ежегодно количество больных увеличивается на 6-7%, и к настоящему времени им болеет уже 2-4% населения. В соответствии с официальной статистикой МЗ РФ, сахарным диабетом в нашей стране страдает более 2 млн. человек, причем ежегодно регистрируется до 200 тысяч новых случаев этого заболевания. Примерно в 88% случаев – это сахарный диабет 2 типа. А распространенность андрогенного дефицита у этих больных достигает 65%. Таким образом, практически каждый второй пациент, имеющий нарушение половой функции страдает и сахарным диабетом 2 типа. Наиболее точные данные относительно распространенности нарушений половой функции в общей популяции и среди больных сахарным диабетом были получены в результатах многолетнего Массачусетского исследования по изучению старения мужчин (1994) и работах Vinik и Richardson. Результаты первого исследования показали взаимосвязь между уровнями свободного тестостерона, глобулина, связывающего половые стероиды (ГСПС), и риском развития инсулинорезистентности и сахарного диабета 2 типа. При снижении уровня свободного тестостерона на 1 стандартное отклонение (3,9 нг/дл) риск развития сахарного диабета 2 типа равен 1,58, а при снижении ГСПС на 1 стандартное отклонение (15,8 нмоль/л) – 1,89. По данным второго исследования уровень тестостерона у больных сахарным диабетом 2 типа на 10-15% ниже, чем у людей тех же возрастных групп без диабета. Помимо этого, дефицит андрогенов у мужчин тесно коррелирует с наличием инсулинорезистентности и гиперинсулинемии, а введение препаратов тестостерона ведет к их уменьшению. Интересно отметить, что по данным ЭНЦ РАМН уровень тестостерона, у пациентов с сахарным диабетом 2 типа, находящихся на инсулинотерапии, остается в пределах нормальных значений, в отличие от больных, получающих пероральные сахароснижающие препараты (Калинченко С.Ю., Козлов Г.И.,2003г). Поэтому нельзя исключить влияние инсулина на выработку тестостерона в клетках Лейдига. Также убедительно доказано, что наблюдаемый при сахарном диабете 2 типа, особенно у пациентов с ожирением, низкий уровень свободного и об¬щего тестостерона не связан со степенью декомпенсации диабета. Полагают, что первой причиной развития возрастного гипогонадизма, вероятно, является уменьшение числа клеток Лейдига вследствие ухудшения кровоснабжения тестикулярной ткани и снижение на их поверхности количества рецепторов к лютеинизирующему гормону. Второй возможной причиной андрогенной недостаточности у тучных пациен¬тов с сахарным диабетом 2 типа является абдоминальный тип ожирения, как правило, сочетающийся с этим заболеванием. В настоящее время существуют многочисленные данные, подтверждающие взаимосвязь между висцеральным ожирением и снижением уровня тестостерона у мужчин. Жировая ткань имеет «сродство» к стероидным гормонам. Ароматаза жировой ткани в повы-шенных количествах превращает андрогены (тестостерон и андростендион) в эстрогены, кото¬рые подавляют секрецию как гонадотропин-рилизинг-гормона, так и лютеинизирующего гормона, что приводит к снижению уровня тестостерона крови. Помимо этого, причиной дефицита андрогенов при ожирении является вырабатываемый белой жировой тканью лептин, стимулирующий секрецию гонадотропин-рилизинг-гормона. Считается, что некоторая резистентность центральных структур к лептину у больных ожирением приводит к нарушению ритма секреции гонадотропин–рилизинг–гормона, что может являться еще одной причиной развития гипогонадотропного гипогонадизма.
Как выбрать таблетки от сахарного диабета
Самое главное при лечении диабета – правильное питание и умеренная физическая активность, отказ от вредных привычек и контроль веса. На начальных этапах заболевания этих мер достаточно, чтобы уровень сахара в крови оставался в норме, но со временем, по мере прогрессирования диабета, лишь таких мер становится мало. Некоторым пациентам с диабетом второго типа нужно принимать препараты для снижения уровня сахара. Если одного средства мало, врач может назначить параллельно и таблетки, и инсулин.
Чаще всего диабет 2 типа лечат такими группами препаратов:
- Метформин из группы бигуанидов – снижает устойчивость к инсулину и помогает организму правильно потреблять собственный инсулин. Во всем мире препараты из этой группы используются как основные при лечении диабета второго типа.
- Производные сульфонилмочевины – это стимуляторы для поджелудочной железы вырабатывать инсулин. В эту группу входят такие действующие вещества, как гликлазид, глипизид, глимепирид, толбутамид и глибенкламид. Читайте также Популярные препараты для снижения холестеринаТоп-5 препаратов для снижения уровня холестерина в крови.
Топ-5 таблеток от диабета
Еще раз напомним, что только врач может правильно подобрать препарат для снижения уровня сахара в крови. Нередко может понадобиться комбинация из нескольких препаратов или даже параллельные уколы инсулина. Самолечение при диабете недопустимо, ведь только опытный эндокринолог, изучив результаты ваших анализов, может назначить определенный препарат, а потом откорректировать его дозировку. Без участия врача подобное лечение может вызвать грозные осложнения – вплоть до гипогликемии и комы. Мы составили список самых эффективных и часто назначаемых таблеток от диабета.
Клинические проявления и диагностика
Большинство клинических проявлений недостаточности тестостерона неспецифичны. Очень часто единственным симптомом возрастного андрогенного дефицита может быть снижение или потеря сексуального влечения (либидо). Также отмечаются и другие сексуальные симптомы (ухудшение качества и частоты эрекции, особенно ночной, трудность достижения оргазма, снижение интенсивности достигаемого оргазма, снижение чувствительности полового члена), происходят изменения нервно-эмоционального статуса (снижение интеллектуальной активности, творческой продуктивности, увеличение усталости, снижение настроения, депрессии, бессонница), изменения костей, мышц, кожи и жировой ткани (снижение силы и объема мышечной массы, снижение волосяного покрова тела, появление морщин, снижение костной плотности, увеличение объема висцерального жира). Помимо этого мужчину беспокоят чувство жара – «приливы», колебания уровня артериального давления в течение суток, головокружение, повышенная потливость, кардиалгии. Среди лабораторных методов исследования ведущее место в клинической практике занимает определение уровня общего тестостерона в сыворотке крови. Концентрация этого гормона ниже 12 нмоль/л (нормальные показатели 13-33 нмоль/л) свидетельствует о наличии андрогенного дефицита. Хотя следует отметить, что наиболее информативным является определение уровня свободного тестостерона или биологически активного. Но, к сожалению, в настоящее время проведение этого лабораторного исследования технически затруднено. В связи с этим при необходимости (при выраженной клинической симптоматике и нормальной концентрации общего тестостерона) его определяют расчетным методом по отношению уровней общий тестостерон/глобулин, связывающий половые гормоны. Помимо специфического обследования целесообразно также выполнить общий анализ крови (при снижении уровня тестостерона возможно возникновение анемии) и денситометрию (дефицит андрогенов является одной из основных причин остеопороза у мужчин).
Диабетон
Таблетки «Диабетон» из группы производных сульфонилмочевины можно купить только по рецепту. Действующее вещество препарата – гликлазид – после приема таблетки выделяется медленно, поэтому мягко снижает уровень сахара в крови. «Диабетон» назначают тем пациентам, которые следят за своим рационом, регулярно питаются и получают достаточно углеводной пищи. Назначают эти таблетки при диабете второго типа, когда снизить сахар не помогают диета, физическая активность и коррекция веса. Также хорошо зарекомендовал себя препарат как профилактика диабетических осложнений (инсульты, инфаркты, заболевания почек, глаз и т. д.).
Противопоказания:
аллергия на составляющие препарата, диабет первого типа, тяжелые заболевания почек и печени, кетоацидоз, прием препаратов против грибка, возраст до 18 лет, беременность и кормление грудью. Когда врач прописывает эти таблетки от диабета, он обязательно оценивает возраст пациента, особенности его питания, состояние сердечно-сосудистой системы, наличие проблем со щитовидной железой и работу надпочечников.
Диабетон МВ
SERVIER (Сервье), Франция
Препарат для снижения уровня глюкозы в крови. Применяется при: Сахарный диабет 2 типа при недостаточной эффективности диетотерапии, физических нагрузок и снижения массы тела; — профилактика осложнений сахарного диабета: снижение риска микрососудистых (нефропатия, ретинопатия) и макрососудистых осложнений (инфаркт миокарда, инсульт) у пациентов с сахарным диабетом 2 типа путем интенсивного гликемического контроля.
от 140
5.0 1 отзыв
1016
- Нравится
- Написать отзыв
Препараты, способные провоцировать гипергликемию
Кортикостероиды
Глюкокортикостероиды способны препятствовать действию инсулина и стимулировать глюконеогенез, особенно в печени, что приводит к общему повышению выработки глюкозы [1]. При нормальном углеводном обмене это свойство стероидов не сопровождается изменениями гликемии: бета-клетки поджелудочной железы способны вырабатывать достаточное количество инсулина, чтобы компенсировать избыток глюкозы. Однако при сахарном диабете, когда уровень инсулина снижен, а чувствительность к нему тканей нарушена, организм не способен нивелировать влияние стероидов на обмен глюкозы. Поэтому на фоне приема кортикостероидов при сопутствующей гипергликемии у больных диабетом или предиабетом (нарушением толерантности к глюкозе) может увеличиваться уровень глюкозы в крови и повышаться потребность в инсулине или пероральных противодиабетических препаратах [1, 2].
Выраженность гипергликемического эффекта у разных кортикостероидов варьируется: наиболее мощное действие оказывают преднизолон и дексаметазон. Однако ограничения есть к системному приему большинства стероидов [3].
Ограничения:
- Преднизолон, метилпреднизолон, дексаметазон и бетаметазон противопоказаны к применению при сахарном диабете
- Гидрокортизон запрещен при декомпенсированном тяжелом течении диабета
- Триамцинолон разрешен при нарушениях углеводного обмена, однако в инструкции по применению подчеркивается вероятность развития сахарного диабета на фоне приема препарата [3].
Атипичные антипсихотические препараты
Препараты этой группы довольно широко используются для лечения шизофрении и более распространенных психических расстройств, например, рекуррентной депрессии. Они могут проявлять целый ряд серьезных побочных эффектов, среди которых — нарушение обмена глюкозы. Его выраженность может быть настолько велика, что на фоне приема антипсихотиков существует вероятность развития сахарного диабета или даже диабетического кетоацидоза [1].
Считается, что гипергликемия на фоне приема антипсихотиков развивается из‑за изменения регуляции уровня глюкозы и инсулина, а также нарушения липидного обмена. Определенную роль играет способность препаратов этой группы стимулировать аппетит и способствовать увеличению массы тела. С повышением веса резко увеличивается объем жировой ткани, что приводит к снижению чувствительности к инсулину и, как следствие, к развитию сахарного диабета [4]. Известно, что с каждым килограммом лишнего веса риск сахарного диабета 2‑го типа увеличивается на 4,5 % [4].
Следует отметить, что выраженность негативного влияния атипичных антипсихотиков на углеводный обмен различна. С наиболее высоким риском нарушения гликемии связан оланзапин. Препаратами «промежуточного» риска считаются рисперидон и кветиапин, а наименьшее воздействие на углеводный обмен оказывают арипипразол и зипразидон [2, 4].
Ограничения
Оланзапин при сахарном диабете назначается с осторожностью. Остальные атипичные антипсихотики, включая клозапин, согласно инструкциям, применяются без ограничений [3].
Тиазидные диуретики
Тиазидные (гидрохлоротиазид) и тиазидоподобные диуретики широко применяются для лечения артериальной гипертензии, в том числе и у больных с сахарным диабетом. Их назначают несмотря на то, что эти ЛС способствуют развитию гипергликемии, а в некоторых случаях и вовсе индуцируют развитие новых случаев сахарного диабета [1].
Гипергликемия на фоне приема диуретиков этой группы развивается за счет реализации нескольких механизмов. Во-первых, препараты вызывают гипокалиемию, способствующую усилению транспорта через мембраны бета-клеток, что ведет к нарушению секреции инсулина. Во-вторых, на фоне их приема происходит активация ренин-ангиотензин-альдостероновой системы и, как следствие, ухудшается кровоток в поперечно-полосатой мускулатуре и снижается утилизация глюкозы. Это способствует гипергликемии и росту инсулинорезистентности [1].
Однако, есть и хорошие новости. Во-первых, влияние препаратов этого ряда на уровень гликемии дозозависимо, а для лечения артериальной гипертензии они применяются в низких дозировках. А во‑вторых, тиазидоподобный диуретик индапамид практически не оказывает негативного влияния на метаболизм глюкозы, и его применение при сахарном диабете сводит к нулю вероятность гипергликемии [1].
Ограничения
- Гидрохлоротиазид — противопоказан при сахарном диабете
- Хлорталидон — противопоказан при тяжелых формах сахарного диабета
- Индапамид — применяется с ограничением при сахарном диабете в стадии декомпенсации. Подчеркивается важность контроля концентрации глюкозы в крови у всех больных диабетом, особенно при наличии гипокалиемии [3].
Статины
Статины — ключевые препараты, применяющиеся для профилактики сердечно-сосудистых заболеваний. Несомненно, они назначаются и при диабете, несмотря на их так называемое диабетогенное действие. Результаты исследований свидетельствуют, что статины способны вызывать развитие сахарного диабета. Впрочем, гипергликемический эффект статинов довольно «скромен»: для развития одного случая сахарного диабета необходимо пролечить розувастатином в дозе 20 мг 167 пациентов на протяжении 5 лет [1].
Негативное влияние на уровень глюкозы и возможность повышения гликемии на фоне применения уже внесены в инструкции по применению статинов [1]. К сожалению, этот побочный эффект характерен для всего класса препаратов, причем разница в выраженности гипергликемического действия у разных его представителей отсутствует.
Механизм развития диабетогенного эффекта статинов комбинированный. Препараты подавляют секрецию инсулина за счет снижения чувствительности бета-клеток к глюкозе и уменьшают чувствительность к инсулину в мышцах. Диабетогенное действие статинов зависит от дозы: риск развития диабета увеличивается с повышением дозировок.
Примечательно, что вероятность возникновения диабета при приеме гиполипидемических средств группы статинов повышена не у всех потребителей. Риск гипергликемического эффекта намного выше при повышении уровня глюкозы в крови, увеличении содержания триглицеридов, ожирении (ИМТ ≥30 кг/м2), артериальной гипертензии и в пожилом возрасте. Повышение риска статин-индуцированного диабета связано и c рядом других факторов, в число которых входит женский пол больного [1].
Несмотря на доказанный диабетогенный эффект, статины продолжают применяться у пациентов с диабетом, поскольку очевидно, что риск развития диабета на фоне их приема полностью нивелируется пользой — значительным снижением вероятности развития сердечно-сосудистых заболеваний и осложнений.
Ограничений
к применению статинов при диабете нет, однако в инструкциях подчеркивается возможность развития сахарного диабета 2‑го типа на фоне приема препаратов [3].
Никотиновая кислота
Витамин РР, или ниацин, участвует во многих окислительно-восстановительных реакциях, образовании ферментов, обмене липидов и углеводов в клетках. Препарат превращается в организме в никотинамид, участвующий в обмене жиров, белков, аминокислот, пуринов, тканевом дыхании и процессах биосинтеза.
Негативное влияние на гликемию выражается в способности повышать уровень глюкозы в плазме крови и гликированного гемоглобина за счет развития резистентности к инсулину и уменьшения секреции инсулина бета-клетками поджелудочной железы [1]. Для человека, страдающего диабетом, такое влияние может оказаться критичным.
Ограничения
При сахарном диабете запрещено принимать никотиновую кислоту в высоких дозах. Также считается нецелесообразным назначать препарат для коррекции дислипидемии при нарушении углеводного обмена. В инструкции также отмечено, что никотиновая кислота способна уменьшать гипогликемический эффект сахароснижающих препаратов [3].
Сиофор
Купить таблетки «Сиофор» можно в разных дозировках, причем строго по рецепту. Действующее вещество «Сиофора» ‒ метформин. Препарат принадлежит к группе бигуанидов и влияет на усвоение клетками глюкозы. Назначают средство людям с диабетом 2 типа (в том числе тем, у кого есть лишний вес). Препарат подходит тем, кому не помогает коррекция образа жизни. «Сиофор» применяется как монотерапия, так и в составе комплексного лечения тяжелого диабета (вместе с другими таблетками или на фоне уколов инсулина). Препарат показан детям от 10 лет (как единственный препарат или в сочетании с инсулином).
Противопоказания:
кетоацидоз, непереносимость компонентов препарата, серьезные заболевания почек и печени, беременность и кормление грудью, низкокалорийная диета. Также нельзя применять «Сиофор» одновременно с веществами для контраста, содержащими йод.
Сиофор
Берлин-Хеми/Менарини, Германия
— сахарный диабет 2 типа, особенно у пациентов с избыточной массой тела при неэффективности диетотерапии и физических нагрузок. Возможно применение в качестве монотерапии или в комбинации с другими пероральными гипогликемическими препаратами и инсулином.
от 208
1062
- Нравится
- Написать отзыв
Инсулинорезистентность и пути ее коррекции при сахарном диабете 2 типа
Инсулинорезистентность — это недостаточный биологический ответ клеток на действие инсулина при его достаточной концентрации в крови. Биологические эффекты инсулина могут быть объединены в четыре группы:
- очень быстрые (секунды): гиперполяризация мембран клеток, изменение мембранного транспорта глюкозы и ионов;
- быстрые (минуты): активация или торможение ферментов, что приводит к преобладанию анаболических процессов (гликогенеза, липогенеза и синтеза белка) и ингибированию катаболических процессов;
- медленные (oт минут до часов): повышение поглощения аминокислот клетками, избирательная индукция или репрессия синтеза ферментов;
- самые медленные (от часов до суток): митогенез и размножение клеток (синтез ДНК, транскрипция генов).
Таким образом, понятие инсулинорезистентности не сводится только к параметрам, характеризующим метаболизм углеводов, а включает также изменение метаболизма жиров, белков, функции эндотелия, экспрессии генов и др.
Можно выделить целый ряд заболеваний и физиологических состояний, сопровождающихся инсулинорезистентностью. Основные из них следующие (М. И. Балаболкин, 2001):
- физиологическая инсулинорезистентность (пубертатный возраст, беременность, диета, богатая жирами, ночной сон);
- метаболическая (сахарный диабет (СД) 2 типа, ожирение, декомпенсация СД 1 типа, выраженная недостаточность питания, избыточный прием алкоголя);
- эндокринная (тиреотоксикоз, гипотиреоз, синдром Кушинга, акромегалия, феохромоцитома);
- неэндокринная (эссенциальная гипертензия, цирроз печени, ревматоидный артрит, травма, ожоги, сепсис, хирургические вмешательства).
Термин «инсулинорезистентность» не следует отождествлять с «синдромом инсулинорезистентности» или «метаболическим синдромом», описанным G. Reaven (1988) и включающим в себя: нарушение толерантности к глюкозе (или СД 2 типа), артериальную гипертензию, гиперурикемию, гиперкоагуляцию, микроальбуминурию и некоторые другие системные нарушения.
Свое биологическое действие на уровне клетки инсулин осуществляет через соответствующий рецептор. Инсулиновый рецептор представляет собой белок, состоящий из двух α- и двух β-субъединиц. α-субъединица располагается на наружной поверхности клеточной мембраны, именно с ней связывается инсулин. β-субъединица является трансмембранным белком и обладает тирозинкиназной активностью, которая не проявляется при отсутствии инсулина. Присоединение инсулина к центру связывания на α-субъединицах активирует фермент, причем субстратом служит сам этот фермент, т. е. происходит аутофосфорилирование β-субъединицы рецептора инсулина по нескольким тирозиновым остаткам. Фосфорилирование β-субъединицы, в свою очередь, приводит к изменению субстратной специфичности фермента: теперь он способен фосфорилировать другие внутриклеточные белки — субстраты инсулинового рецептора (СИР). Известны СИР-1, СИР-2, а также некоторые белки семейства STAT (signal transducer and activator of transcription — переносчики сигнала и активаторы транскрипции). Фосфорилирование СИР ведет к плейотропной реакции клетки на инсулиновый сигнал. Мыши лабораторной линии, лишенные гена СИР-1, проявляют резистентность к инсулину и сниженную толерантность при нагрузке глюкозой. Инсулин при посредничестве СИР-1 активирует фосфатидилинозитол-3-киназу (ФИ-3-киназу). Активация ФИ-3-киназы является центральным звеном сигнального пути, стимулирующего транслокацию глюкозного транспортера ГЛЮТ-4 из цитозоля в плазматическую мембрану, а следовательно, и трансмембранный перенос глюкозы в мышечные и жировые клетки. Ингибиторы ФИ-3-киназы подавляют и базальное, и стимулированное инсулином потребление глюкозы; в последнем случае ингибируется транслокация ГЛЮТ-4 к мембране (M. Reaven Gerald, 1999).
Согласно современным представлениям резистентность периферических тканей (мышечной, жировой и ткани печени) к действию инсулина лежит в основе патогенеза СД 2 типа. Нарушения обменных процессов, наблюдаемые вследствие инсулинорезистентности при СД 2 типа, представлены в таблице 1.
Инсулинорезистентность мышечной ткани является наиболее ранним и, возможно, генетически определяемым дефектом, который намного опережает клиническую манифестацию СД 2 типа. Результаты исследований с применением ядерной магнитно-резонансной спектроскопии (NMR) показали (G. I. Shulman, D. L. Rothman, 1990), что синтез гликогена в мышцах играет принципиальную роль в инсулинобусловленном усвоении глюкозы как в норме, так и при СД 2 типа, вместе с тем нарушение синтеза гликогена является вторичным по отношению к дефектам транспорта и фосфорилирования глюкозы.
Снижение концентрации инсулина в печени характеризуется отсутствием его ингибирующего влияния на процессы глюконеогенеза, снижением синтеза гликогена, активацией процессов гликогенолиза, что в конечном итоге приводит к повышению продукции глюкозы печенью (R. A. DeFronzo, 1990).
Другим звеном, играющим значительную роль в развитии гипергликемии, является резистентность жировой ткани к действию инсулина, а именно резистентность к антилиполитическому действию инсулина. В результате неконтролируемого окисления липидов освобождается большое количество свободных жирных кислот (СЖК). Повышение их уровня ведет к ингибированию процессов транспорта и фосфорилирования глюкозы и, как следствие, к снижению окисления глюкозы и синтеза гликогена в мышцах (M. M. Hennes, E. Shrago, 1990). Таким образом, изменения жирового обмена, а именно метаболизма СЖК, способствуют нарушению утилизации глюкозы тканями.
Избыток СЖК активизирует процессы глюконеогенеза, влияет на синтез липопротеидов в печени, приводя к повышенному образованию липопротеинов очень низкой плотности (ЛПОНП) и триглицеридов, что сопровождается снижением уровня липопротеинов высокой плотности (ЛПВП) (R. H.Unger, 1995).
Длительное повышение уровня СЖК оказывает прямое повреждающее действие на β-клетки поджелудочной железы, что описано как эффект липотоксичности, результатом которого является снижение секреторной способности β-клеток панкреатических островков.
Состояние инсулинорезистентности и высокий риск развития СД 2 типа характерен для лиц с висцеральным, а не с периферическим характером распределения жировой клетчатки. Возможно, это связано с биохимическими особенностями висцеральной жировой ткани: она слабо реагирует на антилиполитический эффект инсулина. В висцеральной жировой ткани отмечено усиление синтеза фактора некроза опухолей, который снижает активность тирозинкиназы инсулинового рецептора и фосфорилирование СИР-белков. Гипертрофия адипоцитов при абдоминальном типе ожирения приводит к изменению конформации молекулы инсулинового рецептора и нарушению процессов связывания его с инсулином.
Пока β-клетки поджелудочной железы способны вырабатывать достаточное количество инсулина для компенсации перечисленных дефектов и поддерживать состояние гиперинсулинемии, гипергликемия будет отсутствовать. Однако при истощении резервов β-клеток возникает состояние относительной недостаточности инсулина, что проявляется повышением уровня сахара крови и манифестацией диабета. Как показали результаты исследований (Levy et al., 1998), у больных СД 2 типа находящихся только на диете, через 5–7 лет от начала заболевания происходит значительное снижение функции β-клеток, в то время как чувствительность тканей к инсулину практически не меняется. Существует немало клинических доказательств тому, что гиперинсулинемия является независимым фактором риска развития ишемической болезни сердца как у лиц, не имеющих СД 2 типа, так и у больных с СД 2 типа (S. Lebto et al., 2000).
Тактика лечения СД 2 типа должна быть направлена на нормализацию патогенетических процессов, лежащих в основе заболевания, т. е. на уменьшение инсулинорезистентности и улучшение функции β-клеток.
В настоящее время существуют нефармакологические и фармакологические методы коррекции инсулинорезистентности. К нефармакологическим методам относятся низкокалорийная диета, направленная на снижение массы тела, и физические нагрузки — фундамент на котором базируется лечение всех больных СД 2 типа с инсулинорезистентностью. Снижение веса может быть достигнуто при соблюдении низкокалорийной диеты, содержащей менее 30% жиров, менее 10% насыщенных жиров и более 15 г/ккал клетчатки, а также при регулярном режиме физических нагрузок.
Больным могут быть рекомендованы регулярные аэробные физические нагрузки средней интенсивности (пешие прогулки, плавание, равнинные лыжи, велосипед) продолжительностью 30–45 мин от 3 до 5 раз в неделю, а также любой посильный комплекс физических упражнений (J. Eriksson, S. Taimela, 1997). Физические нагрузки стимулируют инсулиннезависимое поглощение глюкозы, при этом индуцированное упражнениями увеличение потребления глюкозы не зависит от действия инсулина. Более того, во время физических нагрузок происходит парадоксальное снижение уровня инсулина в крови. Потребление глюкозы мышцами увеличивается, несмотря на падение уровня инсулина, при этом физическая нагрузка сопровождается перемещением ГЛЮТ-4 из другого пула, нежели под действием инсулина (N. S. Peirce, 1999).
В период дебюта заболевания, до формирования стойкого снижения секреторной функции β-клеток поджелудочной железы, особенно при избыточной массе тела или ожирении, препаратами выбора являются средства, снижающие инсулинорезистентность периферических тканей. К этой группе препаратов относятся бигуаниды и тиазолидиндионы (глитазоны).
В России, как и во всех странах мира, из группы бигуанидов применяется только метформин (сиофор, глюкофаж, глиформин).
Основной механизм действия метформина направлен на устранение продукции глюкозы печенью, а также на снижение инсулинорезистентности мышечной и жировой ткани. Препарат обладает способностью подавлять глюконеогенез, блокируя ферменты данного процесса в печени. В присутствии инсулина бигуаниды увеличивают периферическую утилизацию глюкозы мышцами, активируя тирозинкиназу инсулинового рецептора и транслокацию ГЛЮТ-4 и ГЛЮТ-1 в мышечных клетках. Бигуаниды повышают утилизацию глюкозы кишечником (усиливая анаэробный гликолиз), что проявляется в снижении уровня глюкозы в крови, оттекающей от кишечника. Длительное применение метформина положительно влияет на липидный обмен: приводит к снижению уровня холестерина и триглицеридов в крови. Механизм действия метформина — антигипергликемический, а не гипогликемический. Препарат не снижает содержание глюкозы в крови ниже ее нормального уровня — вот почему при монотерапии метформином отсутствуют гипогликемические состояния. По данным ряда авторов, метформин обладает аноректическим действием. У больных, получающих метформин, наблюдается снижение массы тела, преимущественно за счет уменьшения жировой ткани. Доказано положительное влияние препарата и на фибринолитические свойства крови за счет подавления ингибитора активатора плазминогена-1.
Результаты проспективного исследования, проведенного в Великобритании (UKPDS), показали, что применение метформина с момента установления диагноза снижает смертность от причин, связанных с СД, на 42%, общую смертность — на 36%, а частоту диабетических осложнений — на 32% (Lancet, 1998). Полученные данные свидетельствует о том, что прием метформина достоверно улучшает выживаемость и снижает риск развития осложнений СД 2 типа. При этом в исследовании UKPDS средняя суточная доза метформина (глюкофаж) составляла для большинства пациентов 2000 мг и выше. Именно доза 2000 мг/сут является оптимальной суточной дозой, при которой наблюдается лучший контроль сахара крови.
Показанием к назначению метформина является СД 2 типа на фоне избыточной массы тела или ожирения, при неудовлетворительной компенсации углеводного обмена на фоне диеты и физической нагрузки.
Начальная суточная доза метформина — 500 мг. Через 1 нед от начала терапии при отсутствии побочных эффектов дозу препарата увеличивают. Максимальная суточная доза препарата составляет 3000 мг. Принимают препарат 2–3 раза в день во время еды, что чрезвычайно важно для максимальной эффективности применения. Длительность действия препарата составляет 8–12 ч.
Среди побочных эффектов действия метформина следует отметить диарею, диспепсические расстройства, металлический вкус во рту. Побочные эффекты обычно исчезают при снижении дозы препарата. Упорная диарея является противопоказанием для отмены препарата.
Угнетая глюконеогенез, бигуаниды способствуют увеличению содержания лактата, пирувата, аланина (веществ, являющихся предшественниками глюкозы в процессе глюконеогенеза), что в крайне редких случаях может привести к развитию лактацидоза. Риск развития лактацидоза увеличивается при приеме чрезмерно больших доз препарата, у больных с почечной и печеночной недостаточностью, а также при наличии состояний, сопровождающихся гипоксией тканей.
Противопоказаниями к назначению метформина являются нарушения функций почек (снижение клиренса креатинина ниже 50 мл/мин или повышение креатинина в крови выше 1,5 ммоль/л), злоупотребление алкоголем, беременность, лактация, а также гипоксические состояния любой природы: недостаточность кровообращения, дыхательная недостаточность, анемия, острые инфекции, острый инфаркт миокарда, шок, внутривенное введение йодсодержащих контрастных веществ.
Исследования последних лет показали, что частота летального повышения в крови уровня молочной кислоты на фоне длительного лечения метформином составляет лишь 0,084 случая на 1000 больных в год. Соблюдение противопоказаний к назначению метформина исключает риск развития данного осложнения.
Метформин может применяться как монотерапия или в сочетании с препаратами сульфонилмочевины у больных СД 2 типа. Комбинация бигуанидов и производных сульфонилмочевины является рациональной, поскольку влияет на оба звена патогенеза СД 2 типа: стимулирует секрецию инсулина и улучшает чувствительность тканей к инсулину. В настоящее время разработаны и активно используются комбинированные препараты с фиксированной дозой метформина и производных сульфонилмочевины:
- глибомет (глибенкламид 2, 5 мг + метформин 400 мг);
- глюкованс (глибенкламид 2, 5 мг + метформин 500 мг; глибенкламид 5 мг + метформин 500 мг);
- метаглип (глипизид + метформин).
Комбинированные препараты имеют ряд преимуществ. За счет более низких терапевтических доз комбинируемых препаратов отмечается лучшая их переносимость, а также наблюдается меньшее количество побочных эффектов, чем при монотерапии или при раздельном назначении комбинируемых препаратов. При приеме комбинированных препаратов отмечается более высокая комплаентность, поскольку уменьшается количество и кратность приема таблетированных препаратов. Использование комбинированных препаратов дает возможность назначения трехкомпонентной терапии. Наличие различных дозировок препаратов, входящих в состав комбинированного препарата (как для препарата глюкованс), делает возможным более гибкий подбор именно оптимального, нужного соотношения комбинируемых препаратов. Однако строго фиксированная доза препаратов вызывает вместе с тем и ряд трудностей при необходимости изменения дозы только одного из комбинируемых препаратов.
Также у больных СД 2 типа метформин может применяться в комбинации с инсулином в случае выраженной инсулинорезистентности, что позволяет улучшить компенсацию углеводного обмена.
Глитазоны (сенситайзеры, т. е. средства, повышающие чувствительность к инсулину) представляют новый класс препаратов, доказавших свою эффективность в лечении СД 2 типа (J. Clifford, Bailey et al., 2001). Лекарственные средства этой группы (пиоглитазон, росиглитазон) являются синтетическими лигандами ядерных γ-рецепторов, активируемых пролифератором пероксисом — PPARγ (peroxisome proliferator-activated receptor). Ядерный рецептор PPARγ относится к семейству ядерных гормональных рецепторов, играющих роль транскрипционных факторов. Рецептор PPARγ преимущественно экспрессируется в жировых клетках и моноцитах, меньше в скелетных мышцах, печени, почках. Известно несколько изоформ PPAR: PPARα, PPARγ (подтипы 1, 2) и PPARβ/PPARδ.
Активация PPARγ изменяет экспрессию генов, вовлеченных в такие метаболические процессы, как адипогенез, передача инсулинового сигнала, транспорт глюкозы (Y. Miyazaki еt al., 2001), что приводит к снижению резистентности тканей к действию инсулина в клетках-мишенях. В жировой ткани действие глитазонов приводит к торможению процессов липолиза, к накоплению триглицеридов, результатом чего является снижение уровня СЖК в крови. В свою очередь, снижение уровня СЖК в плазме способствует усилению процессов поглощения глюкозы мышцами и уменьшает глюконеогенез. Поскольку СЖК оказывают липотоксическое действие на β-клетки, их снижение улучшает функцию последних.
Глитазоны способны увеличивать экспрессию и транслокацию глюкозного транспортера GLUT4 на поверхности адипоцита в ответ на действие инсулина, что усиливает утилизацию глюкозы жировой тканью. Глитазоны оказывают влияние на дифференцировку преадипоцитов, что приводит к увеличению доли более мелких, но более чувствительных к действию инсулина клеток. In vivo и in vitro глитазоны уменьшают экспрессию лептина, влияя таким образом опосредованно на массу жировой ткани (B. M. Spiegelman, 1998), а также способствуют дифференцировке бурой жировой ткани.
Глитазоны улучшают утилизацию глюкозы в мышцах. Как известно, у больных СД 2 типа наблюдается нарушение инсулинстимулированной активности ФИ-3-киназы инсулинового рецептора в мышцах. В сравнительном исследовании было показано, что на фоне терапии троглитазоном инсулинстимулированная активность ФИ-3-киназы возросла почти в 3 раза. На фоне же терапии метформином изменения активности данного фермента не наблюдалось (Yoshinori Miyazaki et al., 2003).
Результаты лабораторных исследований позволили предположить, что глитазоны (росиглитазон) обладают защитным эффектом в отношении β-клеток, препятствуют гибели β-клеток путем усиления их пролиферации (P. Beales еt al., 2000).
Действие глитазонов, направленное на преодоление инсулинорезистентности и улучшение функции β-клеток, приводит не только к поддержанию удовлетворительного гликемического контроля, но и предотвращает прогрессирование заболевания, дальнейшее снижение функции β-клеток и прогрессирование макрососудистых осложнений. Оказывая воздействие практически на все компоненты метаболического синдрома, глитазоны потенциально снижают риск развития сердечно-сосудистых заболеваний.
Рецепторы PPARγ присутствуют во всех клетках сосудистой стенки и участвующих в развитии атеросклероза: в эндотелиальных клетках, в гладкомышечных клетках сосудов (VSM), моноцитах и макрофагах. PPARγ лиганды ингибируют дифференцировку, пролиферацию и миграцию всех видов клеток. PPARγ лиганды ингибируют рост и миграцию VSM-клеток путем остановки клеточного цикла в фазу G1. Они также ингибируют два процесса, необходимые для движения VSM-клеток: миграцию, индуцированную хемоатрактантами и продукцию матриксной металопротеиназы. Помимо ингибирования миграции моноцитов, индуцированной белком хемотаксиса моноцитов (MCP)-1, PPARγ лиганды ингибируют экспрессию молекул адгезии в эндотелиальных клетках, что приводит к снижению адгезии моноцитов на эндотелиальных клетках и уменьшению воспалительного действия макрофагов (A. Greenberg et al., 2001).
В настоящее время зарегистрированы и разрешены к применению два препарата из группы тиазолидиндионов: пиоглитазон (актос) и росиглитазон (авандия).
Показанием к применению глитазонов в качестве монотерапии является впервые выявленный СД 2 типа с признаками инсулинорезистентности при неэффективности диеты и режима физических нагрузок. Глитазоны показаны в качестве комбинированной терапии в случае отсутствия адекватного гликемического контроля при приеме метформина или производных сульфонилмочевины. Для улучшения гликемического контроля может использоваться и тройная комбинация (глитазоны, метформин и производные сульфонилмочевины).
Рекомендуемые дозы тиазолидиндионов представлены в таблице 2. Препараты могут приниматься как вместе с едой, так и между приемами пищи 1 или 2 раза в день. Уровень глюкозы понижается постепенно, максимальный эффект развивается через 6–8 нед. Препараты являются эффективными и хорошо переносимыми также у пожилых больных СД 2 типа (старше 65 лет).
Противопоказаниями к применению тиазолидиндионов являются: СД 1 типа, беременность и лактация, кетоацидоз, повышение печеночных трансаминаз более чем в 2,5 раза, сердечная недостаточность III–IV класса.
Ни пиоглитазон, ни росиглитазон не обладают гепатотоксичностью.
Вместе с тем при назначении препаратов из группы глитазонов необходимо мониторировать функцию печени до начала лечения. Повышение уровня аланинаминотрансферазы (АЛТ) или аспартатаминотрансферазы (АСТ) более чем в 2,5 раза является противопоказанием для назначения глитазонов. Регулярный контроль ферментов АЛТ, АСТ в ходе лечения не показан, однако может проводиться по рекомендации врача при индивидуальных показаниях. Увеличение активности АЛТ на фоне лечения более чем в 3 раза требует прекращения дальнейшего приема препаратов.
Прием глитазонов сопровождался умеренной прибавкой массы тела, однако при этом отмечалось улучшение гликемического контроля и улучшение утилизации глюкозы тканями. В среднем при приеме росиглитазона отмечается увеличение массы тела на 1–4 кг в течение первого года. При приеме росиглитазона в комбинации с метформином прибавка массы тела была, как правило, меньше. Важно отметить, что увеличение массы тела происходит за счет увеличения подкожной жировой клетчатки, при этом масса абдоминального жира снижается.
У небольшого числа больных прием глитазонов может сопровождаться развитием анемии и отеками.
Представителем нового поколения глитазонов является росиглитазон (авандия). В отличие от пиоглитазона росиглитазон является более селективным в отношении PPARγ-рецепторов, обладает несравненно более высоким связующим сродством с PPARγ-рецепторами (в 40–100 раз выше, чем пиоглитазон) при меньшей концентрации препарата в крови. Различны и механизмы метаболизма этих двух препаратов. Росиглитазон метаболизируется изоферментными системами цитохрома P450, в основном CYP3С8, в меньшей степени — CYP2C9, в то время как пиоглитазон метаболизируется CYP3A. При терапевтических концентрациях росиглитазона в крови другие изоферменты цитохрома P450, включая CYP3A4, не угнетаются. Это означает, что вероятность взаимодействия росиглитазона с другими препаратами низка. В отличие от пиоглитазона росиглитазон не влияет на формакокинетику дигоксина, нифедипина, ранитидина, этинилэстрадиола, норэтиндрона.
Гипогликемическое действие глитазонов проявляется только в присутствии инсулина. При приеме глитазонов в качестве монотерапии наблюдается достоверное снижение не только базальной гликемии, но и постпрандиальной, при этом, что является несомненно важным, не отмечалось увеличения постпрандиальной гиперинсулинемии (G. Grunberger, W. M. Weston, 1999). Интересны данные, указывающие на более стойкий гипогликемический контроль, достигаемый при приеме росиглитазона, в сравнении с монотерапией глибенкламидом. Было показано, что при монотерапии росиглитазоном уровень НвА1с сохранялся неизменным в течение 30 мес без изменения терапии (B. Charbonnel, F. Lonnqvist, 1999). В проведенных исследованиях было показано, что росиглитазон улучшает функцию β-клеток и тем самым способен замедлять прогрессирование заболевания. Росиглитазон благоприятно влияет на функцию эндотелия и обладает способностью предупреждать развитие рестеноза после оперативных вмешательств на сосудах (T. Yoshimoto et al., 1999).
Сегодня получено много данных, указывающих на то, что применение глитазонов не только компенсирует углеводный обмен для больных диабетом, но и создает условия для блокирования механизмов, приводящих к развитию макро- и микроангиопатий, а значит, расширяются показания для применения этого препарата в клинических целях.
Эффективной и целесообразной является комбинация глитазонов и метформина. Оба препарата обладают сахароснижающим и гиполипидемическим действием, однако механизм действия росиглитазона и метформина различен (V. A. Fonseca et al., 1999). Глитазоны прежде всего усиливают инсулинобусловленное усвоение глюкозы в скелетных мышцах. Действие же метформина направлено на подавление синтеза глюкозы в печени. Как было показано в исследованиях, именно глитазоны, а не метформин способны увеличивать более чем в 3 раза активность ФИ-3-киназы, одного из основных ферментов передачи инсулинового сигнала. Помимо этого добавление глитазонов к терапии метформином приводит к значительному улучшению функции β-клеток в сравнении с терапией метформином.
Фирмой ГлаксоСмитКляйн разработан новый комбинированный препарат — авандамет. Предполагается две формы данного препарата с различной фиксированной дозой росиглитазона и метформина: росиглитазон 2 мг и 500 мг метформина и росиглитазон 1 мг в комбинации с 500 мг метформина. Рекомендуемый режим приема — 1–2 таблетки 2 раза в сутки. Препарат обладает не только более выраженным сахароснижающим действием по сравнению с действием каждого компонента в отдельности, но и уменьшает объем подкожной жировой клетчатки. В 2002 г. авандомет зарегистрирован в США, в 2003 г. — в странах Европы. В ближайшее время ожидается появление этого препарата в России.
Комбинация глитазонов с производными сульфонилмочевины позволяет воздействовать на два основных звена в патогенезе СД 2 типа: усиливать секрецию инсулина (производные сульфонилмочевины) и повышать чувствительность тканей к действию инсулина (глитазоны). В ближайшее время ожидается появление комбинированного препарата компании ГлаксоСмитКляйн — авандарила (росиглитазон и глимепирид).
Комбинация глитазонов и инсулина на сегодняшний день одобрена и рекомендована к применению во многих странах, в том числе и в России (P. Raskin, J. F. Dole, 1999). Вместе с тем результаты ряда исследований свидетельствуют об усилении проявления хронической сердечной недостаточности у больных СД 2 типа, получавших инсулин при добавлении к терапии росиглитазона, что требовало более частых обращений к врачу и коррекции проводимой терапии. Наиболее часто наблюдалось появление отеков нижних конечностей. Поэтому необходим более тщательный контроль состояния сердечно-сосудистой системы у больных с хронической сердечной недостаточностью при добавлении росиглитазона к инсулинотерапии. Глитазоны противопоказаны больным с хронической сердечной недостаточностью III и IV класса.
Воздействуя практически на все компоненты метаболического синдрома, глитазоны способствуют снижению риска развития и прогрессирования сердечно-сосудистых заболеваний.
Успешно разрабатываются препараты новой группы — глитазары. В отличие от глитазонов эти соединения являются двойными агонистами, т. е. стимулируют не только PPARγ-, но и PPARα-рецепторы. Препараты активно влияют на восстановление углеводного и жирового обмена у больных СД 2 типа, оказывают благоприятное воздействие на профилактику и течение сосудистых осложнений. Проведенные клинические исследования по применению тезаглитазара и мураглитазара показали их хорошую эффективность.
И. В. Кононенко, кандидат медицинских наук О. М. Смирнова, доктор медицинских наук, профессор ЭНЦ РАМН, Москва
Янувия
Эти таблетки из группы глиптинов продаются исключительно по рецепту. Активное вещество препарата – ситаглиптин. Используют «Янувию» в комбинированной терапии: вместе с метформином или с уколами инсулина. Дозировка препарата подбирается очень тщательно, только после сбора всех данных о здоровье пациента. Назначают таблетки «Янувия» для снижения уровня сахара на фоне соблюдения диеты и физической активности. В комбинации с другими средствами, если смена образа жизни положительных результатов не показала.
Противопоказания:
возраст до 18 лет, диабет 1 типа, кетоацидоз, беременность и грудное вскармливание. С осторожностью препарат назначают людям с болезнями почек, панкреатитом и на фоне приема других лекарств.
Янувия
Мерк Шарп и Доум, Нидерланды
Монотерапия: в качестве дополнения к диете и физическим нагрузкам для улучшения контроля над гликемией при сахарном диабете типа 2. Комбинированная терапия: сахарный диабет типа 2 для улучшения контроля над гликемией в комбинации с метформином или агонистами PPAR-γ (например тиазолидиндионом), когда диета и физическая нагрузка в сочетании с монотерапией перечисленными средствами не приводят к адекватному контролю над гликемией.
от 1429
673
- Нравится
- Написать отзыв
«Тваймиг»: эффективность и безопасность имеглимина
Для оценки эффективности и безопасности имеглимина в лечении сахарного диабета 2-го типа была осуществлена клиническая программа TIMES из трех опорных исследований фазы III, охвативших свыше тысячи японских пациентов:
- TIMES 1 (JapicCTI-173769): 24-недельное клиническое испытание (рандомизированное, двойное слепое, плацебо-контролируемое, многоцентровое), проверившее моноприменение имеглимина;
- TIMES 2 (JapicCTI-173782): 52-недельное клиническое испытание (рандомизированное, открытое, плацебо-контролируемое, многоцентровое), изучившее мононазначение имеглимина или его применение на фоне других противодиабетических препаратов: производных сульфонилмочевины, глинидов, метформина, ингибиторов альфа-глюкозидазы, глитазонов, DPP4-ингибиторов, GLP-1R-агонистов, SGLT2-ингибиторов;
- TIMES 3 (JapicCTI-183846): 16-недельное клиническое испытание (рандомизированное, двойное слепое, плацебо-контролируемое, многоцентровое) с последующим 36-недельным открытым периодом, протестировавшее добавление имеглимина к инсулинотерапии.
TIMES 1
Клиническое исследование TIMES 1 привлекло пациентов (n=212) в возрасте 20 лет и старше с сахарным диабетом 2-го типа, придерживающихся диеты и физической нагрузки. Исходный уровень гликированного гемоглобина (HbA1c) находился в пределах 7,0–10%.
Участникам назначали назначали по 1000 мг имеглимина два раза в день или плацебо.
По прошествии 24 недель лечения уровень HbA1c в группе имеглимина снизился на усредненных 0,72% (95% ДИ: −0,86 —−0,58) — против его увеличения на 0,15% (95% ДИ: 0,01–0,29) в группе плацебо: разница составила −0,87% (95% ДИ: −1,04 — −0,69; p<0,0001).
К целевому уровню HbA1c ниже 7% вышли 35,8% пациентов, получавших имеглимин, — против 7,5% в контрольной группе (p<0,0001).
Среди пациентов, ранее не лечивших диабет, уровень HbA1c упал на усредненных 0,81% (95% ДИ: −0,96 — −0,67) — против его роста на 0,06% (95% ДИ: −0,08 — 0,20): разница получилась равной −0,87% (95% ДИ: −1,07 — −0,67; p<0,0001). Среди пациентов, которые прежде лечили диабет, уровень HbA1c снизился на усредненных 0,51% (95% ДИ: −0,73 — −0,29) — против его поъема на 0,33% (95% ДИ: 0,09–0,56): разница составила −0,84% (95% ДИ: −1,16 — −0,52; p<0,0001).
- Абсолютное снижение уровня HbA1c было больше среди пациентов, которые ранее не придерживались фармакотерапии диабета. Возможно, имеглимин лучше подходит такой категории больных благодаря своей способности улучшать стимулированную глюкозой секрецию инсулина при не слишком обильной гибели бета-клеток.
Прочие клинические исходы следующие:
- Глюкоза в плазме натощак (FPG): изменение на −0,31 ммоль/л в группе имеглимина — против +0,71 ммоль/л в группе плацебо (p<0,0001).
- Соотношение проинсулина к инсулину натощак: изменение на −0,0138 — против +0,0036 (p=0,0579). Увеличение данного соотношения отражает дисфункцию бета-клеток, связанную с возникновением и прогрессированием сахарного диабета 2-го типа.
- Соотношение проинсулина к C-пептиду натощак: изменение на −0,0003 — против +0,0002 (p=0,0012). Рост данного соотношения считается лучшим индикатором нарушенного состояния бета-клеток, поскольку C-пептид не проходит печеночный клиренс, то есть его концентрация меньше зависит от инсулинорезистентности.
- Количественный индекс контроля чувствительности к инсулину (QUICKI): изменение на +0,0017 — против −0,0076 (p=0,0050). Чем ниже данный показатель, определяемый обратной суммой логарифмов инсулина и глюкозы натощак, тем больше инсулинорезистентность.
- Индекс инсулинорезистентности согласно модельной оценке гомеостаза (HOMA-IR): изменение на +0,1961 — против +0,1321 (p=0,7325).
- Индекс бета-клеточной функции согласно модельной оценке гомеостаза (HOMA-β): изменение на +3,5276 — против −2,7121 (p=0,0002).
- Уровень общего холестерина вырос на 3,3% в группе имеглимина по сравнению с группой плацебо (p=0,0439), уровень холестерина липопротеинов низкой плотности (ЛПНП) увеличился на 7,2% (p=0,0051). Различия не имели клинической значимости.
Профиль безопасности имеглимина благоприятствовал. Пропорции испытуемых, столкнувшихся с отрицательными явлениями, были схожими в группах препарата и плацебо. Не отмечено серьезных побочных реакций, которые были бы связаны с лечением. Засвидетельствована положительная переносимость имеглимина: очень редкие недомогания со стороны желудочно-кишечного тракта носили легкую степень выраженности. Назначение имеглимина не приводило к росту случаев гипогликемии: хотя имеглимин потенцирует функцию бета-клеток и секрецию инсулина, это соединение вызывает секрецию инсулина только в ответ на глюкозу.
TIMES 2
Клиническое исследование TIMES 2 пригласило пациентов (n=714) в возрасте 20 лет и старше с сахарным диабетом 2-го типа. Исходный уровень HbA1c находился в пределах 7,0–10% или 7,5–10,5% — соответственно в случае монотерапии или комбинированного лечения.
Участникам назначали по 1000 мг имеглимина два раза в день или его же на фоне других противодиабетических лекарственных средств.
По истечении 52 недель лечения результаты получились следующими:
- моноприменение имеглимина снизило уровень HbA1c на 0,46% (95% ДИ: −0,59 — −0,33);
- сочетание имеглимина с DPP4-ингибиторами: −0,92% (95% ДИ: −1,14 — −0,71);
- сочетание имеглимина с глитазонами: −0,88% (95% ДИ: −1,10 — −0,67);
- сочетание имеглимина с ингибиторами альфа-глюкозидазы: −0,85% (95% ДИ: −1,03 — −0,67);
- сочетание имеглимина с глинидами: −0,70% (95% ДИ: −0,95 — −0,45);
- сочетание имеглимина с метформином: −0,67% (95% ДИ: −0,86 — −0,48);
- сочетание имеглимина с SGLT2-ингибиторами: −0,57% (95% ДИ: −0,71 — −0,43);
- сочетание имеглимина с производными сульфонилмочевины: −0,56% (95% ДИ: −0,71 — −0,40);
- сочетание имеглимина с GLP-1R-агонистами: −0,12% (95% ДИ: −0,39 — −0,15).
TIMES 3
Клиническое исследование TIMES 3 охватило пациентов (n=208) в возрасте 20 лет и старше с сахарным диабетом 2-го типа, придерживающихся инсулинотерапии. Исходный уровень HbA1c находился в пределах 7,5–11,0%.
В двойной слепой 16-недельный период лечения участникам на фоне привычной им инсулинотерапии назначали по 1000 мг имеглимина два раза в день или плацебо. В группе препарата отмечено снижение уровня HbA1c на усредненных 0,60% (95% ДИ: −0,80 — −0,40) относительно контрольной группы (p<0,0001).
В последовавшем открытом 36-недельном периоде лечения все испытуемые получали вышеуказанную дозу имеглимина. Те пациенты, которые изначально следовали курсом имеглимина, показали снижение уровня HbA1c на усредненных 0,64% относительно исходного. У пациентов, которым назначили имеглимин после плацебо, падение уровня HbA1c составило усредненных 0,54% по отношению к исходному.
НовоНорм
Это рецептурный препарат от диабета из группы глинидов, основное действующее вещество которого – репаглинид. Эффективно снижает сахар в крови на фоне нарушения обмена веществ у людей с диабетом. Назначают «НовоНорм» при диабете второго типа, когда диета и физнагрузки неэффективны. Также прием этих таблеток показан при низкой эффективности лечения метформином (в этом случае показано комбинированное лечение).
Противопоказания:
диабет первого типа, кетоацидоз, оперативные вмешательства, состояния, требующие инсулина, беременность и кормление грудью, непереносимость компонентов препарата, возраст младше 18 лет. С осторожностью применяют таблетки от диабета у тех, кто имеет заболевания печени и почек, а также неправильно питается.
Новонорм
Novo Nordisk (Ново Нордиск), Дания
НовоНорм — пероральный гипогликемический препарат короткого действия.Быстро снижает содержание глюкозы в крови, стимулируя выделение инсулина поджелудочной железой.Связывается на мембране р-клеток со специфическим для данного препарата белком-рецептором.Это приводит к блокированию АТФ-зависимых калиевых каналов и деполяризации клеточной мембраны, что в свою очередь, способствует открытию кальциевых каналов.Поступление кальция внутрь р-клетки стимулирует секрецию инсулина.
от 139
962
- Нравится
- Написать отзыв
Препараты, которые могут вызывать гипогликемию
Бета-адреноблокаторы
Представители этой группы могут ослаблять опосредованное β2‑адренорецепторами высвобождение глюкозы из печени в ответ на гипогликемию. Наряду с этим бета-адреноблокаторы «смазывают» клиническую картину, уменьшая выраженность адренергически опосредованных симптомов критического падения уровня сахара, за исключением потливости. Напомним, к адренергическим клиническим проявлениям гипогликемии относятся нарушение сердечного ритма, возбуждение, беспокойство, мышечная дрожь, бледность кожных покровов и повышение давления [5].
Таким образом, при приеме бета-адреноблокаторов гипогликемия может быть более длительной и к тому же менее заметной, что вдвойне опасно. Поэтому в идеале при сопутствующем сахарном диабете должны применяться только селективные β1‑блокаторы, например, бисопролол [5].
Ограничения
- Неселективные бета-блокаторы — пропранолол и соталол — могут применяться с осторожностью, при контроле гликемии.
- Селективные β1‑блокаторы (бисопролол, метопролол, карведилол) также применяются с ограничением, то есть при контроле уровня глюкозы в крови [3].
ГЛЮКОМЕТР КОНТУР ПЛЮС УАН — ВЗГЛЯНИТЕ НА ДИАБЕТ В НОВОМ СВЕТЕ!
Для людей с диабетом, которые хотят эффективно управлять заболеванием
- Умная система из Глюкометра «Контур Плюс Уан» и бесплатного Приложения Contour Diabetes («Контур Диабитис») помогает лучше управлять диабетом*
- Функция «Умная подсветка» помогает быстро интерпретировать результаты и получать подсказки к действиям
- Данные по уровню глюкозы крови автоматически попадают в Приложение с возможностью выгрузки отчетов — больше не нужно вести бумажный дневник
- Система помогает заботиться о близких с помощью дистанционного контроля
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ
№ ФСЗ 2008/02237 от 18.12.2018 г., № РЗН 2015/2584 от 17.12.2018 г.
* Freckmann G. et all. User Performance Evaluation of Four Blood Glucose Monitoring Systems Applying ISO 15197:2013 Accuracy Criteria and calculation of Insulin Dosing Errors. Diabetes Ther. 2018 Apr; 9 (2): 683–697
Антибактериальные средства фторхинолонового ряда
Фторхинолоны тесно связаны с нарушением регуляции уровня глюкозы и инсулина. Гипогликемия считается классовым нежелательным эффектом препаратов этой группы [1]. Больше всего сообщений о развитии гипогликемии зафиксировано на фоне лечения гатифлоксационом, хотя считается, что индуцировать падение уровня сахара способны все представители фторхинолонов [5].
Гипогликемическое действие гатифлоксацина связывают с повышением уровня инсулина и снижением содержания глюкозы в крови. Другие фторхинолоны (ципрофлоксацин, левофлоксацин, моксифлоксацин, норфлоксацин, офлоксацин), по некоторым данным, также способны снижать уровень сахара в плазме.
Точный механизм сахароснижающего действия препаратов этой группы пока неизвестен. Зато очевидно, что фторхинолоны могут потенцировать действие различных сахароснижающих средств, в том числе препаратов сульфонилмочевины. Этот эффект не зависит от дозы и проявляется уже в течение первых трех дней антибиотикотерапии, провоцируя малосимптомные эпизоды гипогликемии. Если лечение фторхинолонами продолжается дольше 3 дней, может развиваться тяжелая гипогликемия, требующая госпитализации [5].
Ограничения
- Гатифлоксацин противопоказан при сахарном диабете
- Остальные фторхинолоны могут применяться с осторожностью, при регулярном контроле уровня сахара в крови [3].
Салицилаты
НПВП-салицилаты, самым ярким представителем которых является ацетилсалициловая кислота, проявляют гипогликемический эффект, который наиболее выражен при совместном применении этих ЛС с препаратами для снижения уровня сахара в крови. Гипогликемия развивается за счет способности салицилатов повышать секрецию инсулина (особенно у больных сахарным диабетом 2‑го типа) и увеличивать чувствительность тканей к инсулину. Кроме того, препараты этой группы вытесняют сульфонилмочевину из связи с белками и одновременно блокируют ее выделение почками [5]. Этот механизм объясняет способность салицилатов увеличивать эффект гипогликемических препаратов.
Ограничения
В инструкции по применению ацетилсалициловой кислоты подчеркивается ее способность усиливать гипогликемический эффект сахароснижающих препаратов, что влияет на дозировку последних.
Глюкобай
Рецептурные таблетки «Глюкобай» ‒ это ингибитор альфа-глюкозидазы, активное вещество препарата – акарбоза. Назначают «Глюкобай» при диабете второго типа при параллельном соблюдении диеты. Препарат отлично снижает уровень сахара в крови.
Противопоказания:
заболевания ЖКТ (язвы, метеоризм, непроходимость кишечника, нарушение всасывания питательных веществ), тяжелые заболевания почек, беременность и кормление грудью, непереносимость компонентов препарата. С осторожностью «Глюкобай» принимают на фоне инфекционных заболеваний, при повышенной температуре, после операций и травм. В первые полгода приема таблеток от диабета важно контролировать работу печени.
Глюкобай
Байер АГ, Германия
Глюкобай — гипогликемическое средство для перорального применения. Показан для лечения сахарного диабета второго типа в комплексе с диетой. Медикамент рекомендуется принимать людям с предрасположенностью к развитию сахарного диабета, в комбинации с физическими упражнениями и диетой.
от 528
5.0 1 отзыв
735
- Нравится
- Написать отзыв
Вспомогательные таблетки
Сахарный диабет любого типа характеризуется не только патологическим увеличением глюкозы в крови. Заболевание сопровождается целым рядом симптомов, которые ухудшают качество жизни больного. К тому же с течением времени неправильная работа поджелудочной и высокий уровень сахара сказываются на функционировании многих внутренних органов и провоцируют развитие осложнений.
Поэтому задача терапии — не только нормализовать показатели крови, но и улучшить самочувствие и минимизировать нежелательные последствия. В связи с этим, в зависимости от состояния здоровья пациента, врач дополнительно назначает таблетки различного фармакологического действия.
Ферментные препараты
При сахарном диабете разных типов принимают таблетки для поджелудочной железы, работа которой нарушена. Они улучшают её ферментную функцию, восполняют дефицит амилазы (для расщепления углеводов), протеазы (белков) и липазы (жиров). Вот список ферментных препаратов, которые может назначить врач диабетикам этой группы:
- Абомин;
- Актовегин;
- Бетаин;
- Вобэнзим;
- Дигестал;
- Креон;
- Мезим;
- Пангрол;
- Панзинорм;
- Панкреатин;
- Пезитал;
- Фестал;
- Флогензим;
- Энзистал;
- растительные ферментные таблетки: Солизим, Сомилаза, Юниэнзим.
Таблетки для поджелудочной железы
В результате правильного и регулярного приёма ферментных препаратов улучшается не только работа поджелудочной железы, но и пищеварение, и метаболизм.