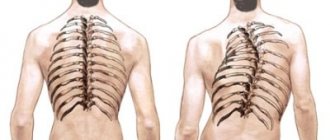
Лимфатические узлы — это орган, который выполняет дренажную функцию и является периферическим органом лимфатической системы. Она борется с инфекциями и другими патологиями. В человеческом организме находиться около 600 лимфатических узлов, расположенных по всему телу. Большинство из них не пальпируется, безболезненны и не спаяны. В лимфоузлах накапливаются лимфатические клетки и лимфа, чтобы помочь преодолеть болезнь. Таким образом, это приводит к их увеличению и развитию такого процесса как лимфаденопатия.
https://www.aafp.org/afp/1998/1015/p1313.html
Лимфаденопатия — это увеличение размера лимфоузлов, что ощутимо пальпаторно.
(> 1 см).
В зависимости от патологии может увеличиться один или несколько узлов. Это состояние может быть как самостоятельное заболевание или как отдельный симптом. В любом случае необходима консультация врача и поиск причины, что вызвало увеличение.
(https://cutt.ly/DbM40so)
Классификация:
За локализацией:
- шейная лимфаденопатия;
- аксиллярная (подмышечная);
- грудная;
- паховая;
- лимфаденопатия брюшной полости;
- лимфаденопатия малого таза
За распространенностью:
- локализованная форма;
- генерализованная форма;
За этиологией
- инфекционная;
- неинфекционная;
Особенности патологии
Учитывая, что в человеческом организме насчитывается более 600 лимфатических узлов, можно предположить развитие патологии в любом органе и системе организма, как у взрослого человека, так и у ребёнка. Чаще всего в практике врача-гематолога медицинского центра приходится диагностировать лимфатические поражения в таких местах, как:
- брюшная полость;
- средостение;
- пах;
- подчелюстная зона;
- шея;
- подмышки.
Наличие патологии лимфоузлов в любой из указанных областей организма говорит об имеющемся фоновом заболевании. И, к сожалению, нередко – это может быть онкология. Согласно статистике, в 1% случаев у пациентов с диагнозом лимфаденопатия в ходе дополнительного обследования выявляются злокачественные образования.
Классификация
При определении форм лимфаденопатии в первую очередь учитывают местоположение увеличенных лимфоузлов. Лимфоидная ткань — основной защитный барьер на пути распространения инфекционных патогенов и опухолевых клеток. Поэтому расположение измененных лимфатических образований облегчает диагностику заболевания, вызвавшего лимфаденопатическую реакцию. В зависимости от локализации процесса выделяют:
- Увеличение подчелюстных лимфоузлов
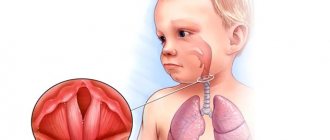
. Характерно для патологических процессов в области головы и шеи — болезней глаз, ЛОР-органов и придаточных пазух, повреждений кожи. Подчелюстная лимфаденопатия часто сигнализирует о стоматологических проблемах, хроническом тонзиллите. - Увеличение шейных лимфоузлов
. Обычно наблюдается при респираторных инфекциях, патологии ротовой полости, инфекционном мононуклеозе, поздних стадиях туберкулеза. Шейные узлы могут поражаться при лимфомах, лимфогранулематозе, метастазировании рака щитовидной железы, легких. - Увеличение надключичных лимфоузлов
. Чаще всего обусловлено опухолевыми причинами. Выявление увеличенного узла справа патогномонично для рака пищевода, легких. Левый лимфоузел поражается при злокачественных процессах в брюшной полости, тазу, забрюшинном пространстве. - Увеличение подмышечных лимфоузлов
. Воспалительное поражение возможно при наличии раневых инфекций, болезни кошачьей царапины, бруцеллеза. Поражение узлов подмышечной группы типично для рака молочной железы, меланомы верхних конечностей, установки силиконовых имплантов груди. - Увеличение паховых лимфоузлов
. Как правило, узлы в паху реагируют на развитие сифилиса, гонореи, шанкроида, других генитальных инфекций. Паховая лимфаденопатия также служит признаком злокачественного поражения тазовых органов, лимфомы, бубонной чумы.
Несколько реже в процесс вовлекаются лимфатические узлы других групп — подподбородочные, кубитальные (в области локтевого сгиба), околоушные, затылочные, яремные. При плановом инструментальном обследовании может определяться увеличение внутренних лимфоузлов — внутригрудных (медиастинальных), бронхопульмональных, парааортальных, селезеночных, мезентериальных, забрюшинных.
В диагностическом плане важно учитывать и другие критерии классификации лимфаденопатии — характеристики измененных лимфоидных образований, распространенность поражения. Такой подход позволяет предположить тип патологического процесса, происходящего в вовлеченных узлах и организме в целом. Важными критериями классификации увеличенных лимфоузлов являются:
- Размеры
. При I степени лимфаденопатии диаметр пораженных образований составляет 0,5-1,4 см, при II степени — 1,5-2,4 см, а при III степени — от 2,5 см и более. Значительное и длительное увеличение размеров лимфатических узлов более характерно для злокачественных процессов. - Болезненность
. Интенсивными болевыми ощущениями чаще проявляются воспаления лимфоузлов, особенно острые гнойные лимфадениты. Образования, подвергшиеся злокачественному перерождению, зачастую безболезненны, кроме случаев кровоизлияния в некротизированный центр. - Плотность
. Увеличенные воспаленные лимфоузлы обычно мягкие, при их нагноении во время прощупывания ощущается флюктуация (колебание жидкости). Для метастатического процесса типична каменистая консистенция образований, для лимфом — тугая эластичность. - Связь между собой
. Патологическое образование из лимфатических узлов, прощупываемых как единое целое и смещающихся вместе, называется конгломератом. Спаянные между собой лимфоузлы выявляются при туберкулезе, саркоидозе, венерической лимфогранулеме, лимфомах и метастазировании. - Количество
. Поражаться может как один-два, так и несколько узлов в одной зоне. В первом случае говорят о единичных увеличенных узлах, во втором — о локальной лимфаденопатии. Чем активнее процесс, тем больше образований поражается, однако при метастазировании часто обнаруживается один узел больших размеров. - Распространенность
. При локальной лимфаденопатии определяются единичные узлы в одной области, при региональной — несколько образований в 1-2 смежных зонах. Генерализованный (распространенный) процесс характеризуется поражением лимфатических структур в трех областях и более.
С учетом патогенеза увеличение лимфоузлов бывает первичным (системным), вторичным (реактивным) и воспалительным. Первичные полиаденопатии развиваются при системном озлокачествлении лимфоидной ткани (лейкозы, лимфогранулематоз, неходжкинские лимфомы) и доброкачественных процессах (синусовом гистиоцитозе). Реактивные поражения являются ответом на другую патологию (инфекцию, иммунное заболевание, распространение опухолевых клеток, обменные нарушения). Воспаление (лимфаденит) возникает при размножении инфекционных агентов в ткани узла.
Причины возникновения
Лимфаденопатия у детей возникает, как последствие различных инфекционных заболеваний. Если распределить их по группам, то это:
- бактериальные;
- грибковые;
- микобактериальные;
- хламидийные;
- вирусные;
- паразитарные.
Кроме того к возникновению недуга может привести длительное применение некоторых лекарственных препаратов. В зависимости от того, сколько лимфоузлов поражено патологическим процессом, специалисты классифицируют следующие виды лимфаденопатии:
- Локализованная, когда речь идёт об одном лимфоузле. Встречаются чаще всего (до 75%).
- Регионарная – увеличено несколько лимфоузлов.
- Генерализованная – поражены лимфоузлы в нескольких несмежных областях организма.
Причины
Причин для увеличения размера существует достаточно много, так как любой патологический процесс в организме человека приводит к реакции лимфатической системы.
- Инфекции. Одна из самых частых причин лимфаденопатий. Сюда относят все инфекции, что могут быть в организме человека: бактериальные, вирусные, паразитарные и грибковые.
- онкологические заболевания. Вторая по распространенности причина. Она может быть реакцией на первичный рак или метастазы. Лимфаденопатия может развиваться как при злокачественном процессе, так и доброкачественном.
- иммунные заболевания. Сюда относят все системные заболевания: ревматоидный артрит, дерматомиозит, системная красная волчанка и другие.
Независимо от причины развития лимфаденопатии необходима консультация и осмотр врача с тщательной диагностикой.
Симптомы лимфаденопатии
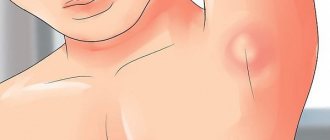
Увеличенные лимфоузлы могут быть самых различных размеров, от еле видимых до заметных невооружённым глазом. При их пальпации возможны болезненные ощущения. Иногда наблюдается покраснение кожи над увеличенными лимфатическими узлами.
Врач-педиатр в Махачкале может выявить развитие лимфаденопатии у ребёнка по ряду внешних признаков, среди которых:
- беспричинная потеря веса;
- увеличение температуры;
- повышенное потоотделение ночью;
- слабость;
- приступы лихорадки;
- увеличенная печень и селезёнка (при пальпации);
- нарушения сердечного ритма;
- частые инфекционные заболевания верхних дыхательных путей.
Воспаление лимфоузлов
Реактивный лимфаденит — наиболее частая причина пальпируемого отека шеи или лимфатических узлов у детей, подростков и взрослых в любом возрасте.
Лимфатические узлы расположены по всему телу как часть лимфатической системы, включающей также лимфатические капилляры, сосуды, протоки. У здоровых людей в районе нижней челюсти, шеи, паха и др. возможно пальпировать под кожей несколько небольших, менее 1 см уплотнений, визуально незаметных. Лимфаденопатия — это заметное увеличение лимфатического узла свыше 1 см.
На приём к специалистам клиники «Чудо Доктор» приходят пациенты разных возрастов с симптомами лимфаденита, которые либо сами обнаружили увеличение лимфатических узлов, либо были направлены другим специалистом, который обнаружил характерные признаками:
- болезненное подкожное уплотнение свыше 1 см, расположенное в анатомических областях локализации лимфоузлов: под челюстью, на шее, в паху, под мышкой и др.
- ограниченная подвижность и плотное прилегание узлов к окружающим тканям,
- появление уплотнения сопровождается головной болью, недомоганием, слабостью, изменением температуры тела.
Причины увеличения лимфатических узлов
Лимфатические узлы являются «станциями фильтрации» в лимфатической системе и участвуют в активации системы иммунитета при попадании инфекционных возбудителей в ток лимфы.
Некоторые компоненты плазмы крови и инородные клетки (например, раковые клетки, микроорганизмы) проникают в лимфатические сосуды вместе с клеточным материалом, антигенами и др.
Благодаря процессу фильтрации антигены также взаимодействуют с лимфоцитами, содержащиеся в лимфоузлах. Иммунный ответ этих лимфоцитов включает клеточную пролиферацию, которая может вызвать увеличение узлов — реактивную лимфаденопатию. Патогенные микроорганизмы, которые попадают в лимфатическую жидкость, могут напрямую инфицировать узлы, вызывая лимфаденит.
Таким образом, воспаление лимфатических узлов в первую очередь обнаруживается в контексте воспаления и злокачественных заболеваний. Если у пациента наблюдается увеличение лимфатических узлов, в первую очередь различают две вида причин: доброкачественные причины — встречаются гораздо чаще, и злокачественные, которые необходимо учитывать из-за их серьезных последствий.
В зависимости от длительности течения и проявлений, различают острый и хронических лимфаденит. Острый лимфаденит может завершаться гнойной стадией, с образованием абсцесса и возможным попаданием гнойного инфицированного содержимого в прилегающие ткани. Хронический развивается после стихания острого воспаления и может носить волнообразный характер.
Диагностика
Главной целью является установление первичной причины развития лимфоаденопатии и дифференциальная диагностика других заболеваний со сходными симптомами – флегмоны, гнойной атеромы и др.
Важнейшую роль играет клинический осмотр и сбор анамнеза. Проводится пальпация с целью определить численность и степень болезненности поверхностных воспаленных лимфоузлов, особенно, на шее (включая затылочную и надключичную области), подмышками и пахе. Определяются размер узлов, чувствительность и степень эластичности, подвижность лимфоузлов в прилегающих тканях.
Устанавливается длительность воспаления, отмечаются:
- возможные кожные травмы, особенно кошачьи царапины, укусы крыс;
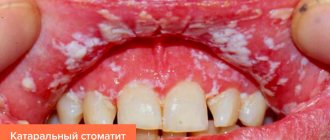
- наличие инфекций в областях, дренируемых пораженными узлами: инфекционно-воспалительные заболевания верхних дыхательных путей, поражения или выделения из половых органов, боль в суставах, отёк, местные инфекции мягких тканей, стоматологическая инфекция;
- информация о недавних поездках в страны с эндемическими инфекциями (например, Ближний Восток, Африка);
- история приема лекарств, которые содержат компоненты-триггеры.
Ультразвуковая допплерография позволяет определить длину, ширину, форму, эхогенность сосудов, а значит степень поражения лимфосистемы и установить причины патологии.
Гистологическое исследование после диагностической биопсии лимфатического узла обычно назначается для дифференциальной диагностики злокачественных образований и деструктивных изменений в тканях.
Общий анализ крови может выявлять аномальное количество лейкоцитов, что является поводом для назначения туберкулиновой кожной пробы и серологических тестов на мононуклеоз, токсоплазмоз, венерические заболевания, тест на антитела к СКВ.
Как правило, лечением лимфоаденопатии занимается лечащий врач, который может направить пациента на консультацию к узкому специалисту.
В зависимости от истинной причины лимфоаденопатии могут назначаться противовирусные и атибактериальные препараты, сеансы физиотерапии. При гнойных образованиях проводится хирургическая санация, установка дренажа и медикаментозное лечение.
Лечение
Так как сама аденопатия не лечится, лечение направлено на устранение причины, провоцирующей развитие лимфаденопатии. Пациенты с генерализованной лимфаденопатией — многочисленными воспаленными лимфоузлами — обычно имеют причиной воспаления системное заболевание, а пациенты с локализованной аденопатией — местное заболевание.
Диагностика
Чтобы установить истинные причины увеличения лимфоузлов нужно пройти комплексное диагностическое обследование в клинических условиях. В первую очередь необходимо провести тщательный сбор анамнеза, чтобы установить причину, вызвавшую увеличение лимфоузлов у ребёнка. Далее проводится исследование на предмет наличия опухолевых образований, поражений кожного покрова, наличие воспалительных процессов.
В наших клиниках сети медицинских в Махачкале проводятся различные виды лабораторных и инструментальных видов исследований. Для выявления причин возникновения лимфаденопатии у детей специалисты обычно проводят комплекс диагностических обследований, который включает в себя:
- общий и биохимический анализы крови;
- общий анализ мочи;
- рентген грудной области;
- ультразвуковое исследование внутренних органов;
- магнитно-резонансная томография (МРТ);
- компьютерная томография (КТ);
- биопсия лимфоузла с проведением гистологического и цитологического анализа.
Профилактика и лечение лимфаденопатии в Махачкале
Суть лечения лимфаденопатии заключается в установлении и лечении основного заболевания. Например, если патология лимфатических узлов вызвана бактериальной болезнью, то назначается курс противобактериальной терапии. Если причиной лимфаденопатии стало вирусное поражение, то соответственно проводится антивирусное лечение, при онкологии – комплекс противоопухолевых мероприятий и т. п. При выборе схемы лечения врач ориентируется на индивидуальные особенности организма больного и результаты обследования. Категорически не допускается самолечение. А применение народных средств возможно только по согласованию с лечащим врачом. Специально предусмотренных мер профилактики лимфаденопатии у детей нет. Но свести к минимуму вероятность развития патологии лимфоузлов помогут:
- активный образ жизни;
- полноценное питание;
- повышение иммунитета;
- игры на свежем воздухе;
- недопущение частых простудных заболеваний.
От родителей также требуется бережное отношение к здоровью ребёнка, заключающееся, в том числе, в своевременном посещении врача.