Под ред.: Киргизова К.И., Заместителя директора (НИИ ДОиГ ФГБУ «НМИЦ онкологии им. Н.Н. Блохина» Минздрава России) по научной и образовательной работе, врач-детский онколог, ведущий научный сотрудник, к.м.н.
Детский лейкоз – это злокачественное заболевание системы крови. Одной из особенностей лейкоза является то, что его проявления на начальной стадии могут быть приняты за признаки других болезней. Сегодня мы расскажем о том, как проявляется лейкоз у детей, как распознать его по первым симптомам и к каким специалистам обратиться, чтобы не упустить драгоценное время.
Что такое лейкоз у детей
Статистика показывает, что лейкемия является самой распространенной онкологической патологией детского возраста (30%). Чаще всего рак крови диагностируется у детей в возрасте от 2 до 5 лет.
Классификация лейкоза крови у детей
В зависимости от продолжительности заболевания выделяют:
- острый лейкоз (до двух лет);
- хронический лейкоз (более двух лет).
97% случаев у детей приходятся на острую форму. Особым ее видом является врожденный лейкоз (наблюдается у новорожденных или детей первых трех месяцев жизни).
По критерию морфологических характеристик опухолевых клеток острые лейкозы условно делят на:
1. Лимфобластные. Возникают в результате бесконтрольного разрастания незрелых лимфоцитов (лимфобластов). Бывают трех видов:
- с малыми лимфобластами (L1) – самый распространенный вид у детей;
- с полиморфными большими лимфобластами (L2);
- с полиморфными большими лимфобластами с вакуолизацией цитоплазмы (L3).
По антигенным маркерам острые лимфобластные лейкозы разделяют на:
- В-клеточные (от 1 до 3%);
- Т-клеточные (от 15 до 25%);
- О-клеточные (от 70 до 80%).
2. Нелимфобластные (миелобластные). В зависимости от доминирования тех или иных бластных клеток выделяют виды острого миелобластного лейкоза:
- недифференцированный (М0) – выделить определенный росток кроветворения, видоизмененный опухолью, не представляется возможным,
- малодифференцированный миелобластный (М1);
- высокодифференцированный миелобластный (М2);
- промиелоцитарный (М3);
- миеломонобластный (М4);
- монобластный (М5);
- эритромиелоз (М6);
- мегакариоцитарный (М7);
- эозинофильный (М8).
Клиническое течение острого лейкоза в детском возрасте описывается тремя стадиями:
- Острая форма (от появления первых симптомов до заметного улучшения в результате проведенной терапии клинических и гематологических показателей).
- Неполная/полная ремиссия. В первом случае наблюдается нормализация клинических показателей и гемограммы, количество незрелых лимфоцитов в пунктате костного мозга не превышает 20%. При полной ремиссии данный показатель равен – до 5% бластов.
- Рецидив заболевания. На фоне гематологического благополучия выявляются экстрамедуллярные очаги лейкозной инфильтрации в яичках, легких, нервной системе и т. д.
СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ
1. Клинические рекомендации Министерства здравоохранения Российской Федерации «Острый лимфобластный лейкоз», 2022. 2. Bernbeck B., Wüller D., Janssen G., Wessalowski R., Göbel U., Schneider D.T. Symptoms of childhood acute lymphoblastic leukemia: red flags to recognize leukemia in daily practice. Klin Padiatr. Nov-Dec 2009;221(6):369–73. doi: 10.1055/s-0029-1239538. Epub 2009 Nov 4. PMID: 19890789 (https://pubmed.ncbi.nlm.nih.gov/19890789/). 3. Lyengar V., Shimanovsky A. Leukemia. StatPearls. Publishing LLC 2020. PMID: 32809325 (https://www.ncbi.nlm.nih.gov/books/NBK560490/). 4. Соколова Т.А., Котловский Ю.В., Дубынина Е.В., Ивановская О.В., Веселова В.К., Кузнецова Е.Ю. Цитогенетическая диагностика при онкогематологических заболеваниях. Академия Естествознания, 2012. ISBN: 978-5-91327-211-9. 5. Клинические рекомендации Министерства здравоохранения Российской Федерации «Острые миелоидные лейкозы», 2020. 6. Lee J.W., Chung N.G. The treatment of pediatric chronic myelogenous leukemia in the imatinib era. Korean J Pediatr 2011 Mar;54(3):111–6. doi: 10.3345/kjp.2011.54.3.111. PMID: 21738540 (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3120996/). 7. Dvorak C.C., Loh M.L. Juvenile Myelomonocytic Leukemia: Molecular Pathogenesis Informs Current Approaches to Therapy and Hematopoietic Cell Transplantation. Front Pediatr. 2014;2:25. doi: 10.3389/fped.2014.00025. PMID: 24734223 (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3975112/). 8. Davis A.S., Viera A.J., Mead M.D. Leukemia: an overview for primary care. Am Fam Physician. 2014 May 1;89(9):731–8. PMID: 24784336 (https://pubmed.ncbi.nlm.nih.gov/24784336/). 9. National Cancer Institute, Advances in Leukemia Research, May 29, 2020 (https://www.cancer.gov/types/leukemia/research). 10. Whitehead T.P., Metayer C., Wiemels J.L., Singer A.W., Miller M.D. Childhood Leukemia and Primary Prevention. Curr Probl Pediatr Adolesc Health Care. 2016 Oct;46(10):317–52. doi: 10.1016/j.cppeds.2016.08.004. PMID: 27968954 (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5161115/).
Программа La Fondation La Roche-Posay (Ля Фондейшн Ля Рош Позэ) и CCI (Международная Ассоциация по борьбе с детским раков) прилагают все усилия, чтобы гарантировать, что предоставленная информация является точной и актуальной на момент публикации. Мы не несем ответственность за информацию, предоставленную третьими лицами, в т.ч. теми, на которых ссылаемся или выделили в данной публикации. Информацию в данной публикации следует использовать как дополнение к соответствующим профессиональным консультациям в ваших конкретных обстоятельствах.
Причины лейкоза у детей
Доказано, что острый лейкоз – «клональная» патология. В результате мутационного процесса, происходящего в кроветворной клетке, происходит сбой ее дифференцировки на стадии незрелых форм (бластов) с дальнейшим их разрастанием (пролиферацией). Образуется злокачественная опухоль, замещающая собой костный мозг и препятствующая нормальному кроветворению. Бласты начинают выходить из костного мозга, попадают в кровь и разносятся по всему организму. Развивается лейкемическая инфильтрация органов и тканей.
Происхождение опухолевых клеток от одной мутировавшей клетки доказывает тот факт, что все они имеют идентичные морфологические, биохимические и иммунологические признаки. Но каковы причины лейкемии у детей и откуда берется клетка-мутант, ученые так до конца и не выяснили.
Считается, что запустить патологический процесс в детском организме могут факторы:
- наследственная предрасположенность (если кто-то из родственников болел лейкозом, заболевание может проявиться в следующих поколениях);
- генетические нарушения (синдром Дауна, синдром Ли-Фраумени, нейрофиброматоз и др.);
- радиоактивное воздействие на организм ребенка (техногенные аварии, атомные взрывы);
- повышенная солнечная инсоляция, обусловленная озоновыми дырами;
- плохая экологическая обстановка;
- пассивное курение (ребенок постоянно вдыхает воздух с содержащимися в нем продуктами курения);
- нарушение структуры ДНК, спровоцированное вирусными инфекциями.
Почему появляется злокачественная патология
Ученым так и неясны некоторые причины возникновения лейкоза у детей. Однако существуют некоторые теоретико-практические обоснования ответа на вопрос, почему дети болеют лейкозом. Выделяют следующие причины лейкоза у детей:
- Генетическая предрасположенность. Формируются патологические гены в результате внутриутробных хромосомных изменений, производящих при этом вещества, препятствующие созреванию здоровых клеток.
- Вирусное инфицирование организма. В результате перенесенных ребенком болезней вирусной этиологии, например, ветряная оспа, мононуклеоз, ОРВИ и др., вирусы встраиваются в клеточный геном.
- Иммунодефицит. Иммунная система не справляется с уничтожением чужеродных организмов и перестает уничтожать собственные патологические клетки, включая злокачественные.
- Радиационное излучение приводит к мутации кровяных клеток. К факторам риска относится облучение матери (рентген, томография) в период вынашивания плода, а также проживание в радиоактивной зоне.
- Пагубные привычки родителей, особенно матери. Курение, употребление алкоголя и наркотическая зависимость.
- Вторичный лейкоз после перенесенной лучевой или химиотерапии при другом онкозаболевании.
Развивается также лейкоз у детей по причине образования озоновых дыр в результате активного солнечного излучения. Причины лейкемии у детей кроются также в генетических патологиях, таких как синдромы Дауна, Блума и др., а также полицитемия.
Симптомы лейкоза у детей
В большинстве случаев первые признаки лейкоза у детей завуалированы. Ребенок плохо спит, быстро устает, не хочет есть, по неясным причинам у него повышается температура тела. Подобные симптомы родители ошибочно связывают с вирусными инфекциями, простудой. Иногда первым признаком лейкемии у детей является:
- геморрагический синдром (кровоизлияние в слизистые и кожу);
- внезапная общая интоксикация организма (протекает со слабостью, потливостью, лихорадкой, анорексией, гипотрофией, рвотой, тошнотой).
Чтобы распознать лейкоз у ребенка, следует обратить внимание на:
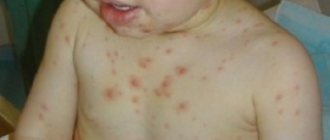
- цвет кожных покровов, слизистых оболочек – они становятся практически белыми, приобретают желтушный/землистый оттенок (на фото больных лейкозом всегда изображены очень бледные дети);
- состояние слизистых – вследствие инфильтрации возникают тонзиллит, стоматит, гингивит;
- размер лимфатических узлов – они увеличиваются, развивается лимфаденопатия.
К симптомам острого лейкоза также относятся:
- сиаладенопатия (патологические изменения в слюнных железах);
- гепатоспленомегалия (одновременное увеличение печени и селезенки);
- гематурия (наличие крови в моче);
- маточные, желудочно-кишечные, легочные и носовые кровотечения;
- кровоизлияния в полость суставов.
Неизменным спутником острого лейкоза в детском возрасте является анемический синдром. Его выраженность определяется степенью пролиферации бластных клеток в костный мозг.
Симптоматика острого лимфобластного лейкоза может носить и кардиологический характер – диагностируются аритмия, тахикардия, диффузные изменения миокарда, расширение границ сердца, снижение фракции выброса.
Признаками иммунодефицитного состояния при лейкемии является присоединение к основному заболеванию инфекционных и воспалительных процессов. Так, летальный исход часто провоцирует пневмония, сепсис.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Лечение лейкемии у ребенка и у взрослых
К основным видам лечения относят: химиотерапию, лучевую терапию, трансплантацию стволовых клеток. Назначения строго индивидуальны. В качестве дополнительного лечения применяются дезинтоксикационная и гемостатическая терапия, переливание лейкоцитарной и тромбоцитарной массы, назначение антибиотиков. Рецепты народной медицины могут быть лишь дополнением к основному лечению и применяться исключительно после консультации со специалистом.
Прогноз при лейкемии разных стадий зависит от многих факторов: стадии заболевания, типа раковых клеток, возраста пациента, его общего состояния, наличия хронической патологии и т.д. Согласно статистике, больше шансов на выздоровление и ремиссию у детей и взрослых больных с ранним выявлением заболевания.
Повторная лейкемия может встречаться лишь у взрослых людей. У детей, получивших своевременную квалифицированную помощь, излечение наступает в 95%.
Если у вас остались вопросы и нужна консультация узкопрофильного специалиста, запишитесь на прием на сайте или воспользуйтесь телефоном. Наши врачи помогут решить любую проблему, связанную со здоровьем.
Связанные услуги: Курс химиотерапии Консультация онколога
Как выявить лейкоз у ребенка – диагностика
Подозрения на лейкоз у ребенка обычно возникают у педиатра. Дальнейшим обследованием и лечением маленького пациента занимается онкогематолог. Для постановки диагноза необходимо проведение базовых лабораторных методов:
- исследование костного мозга;
- исследование периферической крови.
Анализ крови при лейкозе у детей показывает:
- анемию;
- ретикулоцитопению (невысокое содержание молодых эритроцитов);
- тромбоцитопению (сниженное количество тромбоцитов);
- высокую СОЭ;
- бластемию (выход бластных клеток в периферическую кровь);
- лейкопению (невысокое содержание лейкоцитов в крови);
- полное отсутствие эозинофилов и базофилов.
Классическим симптомом лейкоза у детей является феномен «лейкемического провала», для которого характерно отсутствие промежуточных форм между зрелыми и бластными клетками.
Обязательные процедуры в дальнейшей диагностике лейкоза:
- Стернальная пункция. Процедура выполняется под местной анестезией и направлена на оценку состояния костномозгового кроветворения. Пациент лежит на спине. Иглу Кассирского со специальным предохранительным щитком, исключающим повреждение органов средостения, вводят на уровне 2-3 ребра по средней линии.
- Исследование миелограммы. Для забора диагностического материала выполняется пункция грудины на уровне 2-3 межреберья. Врач использует иглу с предохранителем, поэтому повреждение внутренних органов исключено. Если ребенку нет двух лет, образец костного мозга получают, пунктируя большеберцовую кость (прокол выполняется в верхней трети по внутренней поверхности).
Дополнительно при диагностике лейкоза:
- проводятся иммунологические, цитохимические и цитогенетические исследования;
- назначаются консультации офтальмолога, невролога;
- осуществляется люмбальная пункция (введя пункционную иглу в подпаутинное пространство спинного мозга, врач берет ликвор (спинномозговую жидкость) для дальнейшего ее изучения);
- проводятся рентгенография черепа, офтальмоскопия (исследование структур глаза);
- осуществляется исследование цереброспинальной жидкости.
По показаниям проводятся: УЗИ печени, селезенки, лимфатических узлов, слюнных желез, мошонки у мальчиков. С целью выявления метастазов ребенку назначается компьютерная томография.
Во время диагностических мероприятий важно дифференцировать лейкемию от коклюша, туберкулеза, цитомегаловирусной инфекции, инфекционного мононуклеоза, сепсиса. Полноценную диагностику можно пройти в любой современной гематологической клинике
.
Медицинские интернет-конференции
Ранняя диагностика онкогематологических заболеваний у детей чрезвычайно сложна ввиду неспецифичности первичных симптомов, которые часто скрываются под «масками» других заболеваний [2, 27]. Онкологическая настороженность и знание вероятных симптомов позволит практическому врачу раньше диагностировать данную патологию и, следовательно, существенно улучшить прогноз для больного [1, 3, 4, 5].
У большинства детей острый лимфобластный лейкоз (ОЛЛ) манифестирует бурно и характеризуется полиморфизмом клиники. Стадия предлейкоза не имеет характерных клинических симптомов [6, 7], а анализ симптомов начального периода проводится ретроспективно [7], в связи с чем, диагноз не бывает поставлен вовремя. Несмотря на прогресс лабораторной диагностики, выявить лейкоз у детей на ранних этапах сложно, т.к. для появления характерных изменений гемограмме опухоль должна достичь критической массы [4], а манифестация ОЛЛ связана с бластной инфильтрацией различных органов с нарушением их функции [8]. Клиническая симптоматика в данном случае опережает лабораторные изменения, и ребенок не госпитализируется в специализированный гематологический стационар [55].
ОЛЛ встречается преимущественно у детей от 0-15 лет, при этом в возрасте 2-5 лет наблюдается пик заболеваемости [54]. Более благоприятный прогноз и эффект от проводимой терапии наблюдается у детей от 1 до 10 лет, в то время как у детей младше 1 года и старше 10 лет ОЛЛ протекает неблагоприятно и трудно поддается лечению [46].
Гендерные различия:
Исследования, направленные на изучение межполовых различий при ОЛЛ показали, что при В-ОЛЛ распределение по полу было одинаковым: мальчики — 51%, девочки — 49 %, а то время как Т-вариант обнаруживался преимущественно у мальчиков (90 %).
Конституциональные особенности. В литературе имеются данные о связи дебюта и течения начального периода ОЛЛ с конституциональным типом ребенка (астеноидный, торакально-мышечный, дигестивный): наиболее тяжелое течение наблюдается у детей с дигестивным типом телосложения [55].
Предрасполагающие факторы. В диагностике ОЛЛ врач должен учитывать и большой спектр предрасполагающих факторов, которые могут привести к развитию ОЛЛ: социально-экономический статус семьи ребенка, хромосомные аномалии, синдром Дауна, нейрофиброматоз, вариабельный иммунодефицит, дефицит Ig А, анемия Фанкони, синдром Швахмана, врожденная Х-сцепленная агаммаглобулинемия [56].
В клинической картине острого лимфобластного лейкоза наиболее часто встречаются 5 основных синдромов (таблица 1):
- Интоксикационный синдром. Наиболее часто больных беспокоит длительная лихорадка неясного генеза, интоксикация различной степени, слабость, лихорадка, недомогание, потеря массы тела. Лихорадка может быть связана и с наличием бактериальной, вирусной, грибковой или протозойной (реже) инфекцией, особенно у детей с нейтропенией [7].
- Костно-суставной синдром. Проявления со стороны опорно-двигательного аппарата выявляются преимущественно у детей с В-клеточным ОЛЛ, который характеризуется меньшим вовлечением экстрамедуллярных органов и нечеткими изменениями в периферической крови [18]. Костно-суставной синдром часто является первым проявлением ОЛЛ у детей [9, 10]. Проведенные исследования показали, что у пациентов с ОЛЛ в 54% случаев регистрировался костно-суставной синдром, с более высокой частотой у детей от 1 до 9 лет. Наличие болезненности суставов отмечалось у 16,2% детей с ОЛЛ, артрит – у 26,6%, изменение походки у 32,8%. Чаще поражались крупные суставы: коленные — 10,6%, голеностопные — 9,4%, локтевые — 4,4%, плечевые — 3,6% [11]. При осмотре выявлялась отечность суставов, наличие выпота и нарушение функции пораженной конечности [12]. Нередко больные предъявляли жалобы на частые и множественные переломы, в основе которых могут лежать явления остеопороза [13]. Также необходима уточняющая диагностика при подозрении на рецидивирующий мультифокальный остеомиелит [14]. Острый лимфобластный лейкоз в редких случаях проявляется остеоартритом, неправильная интерпретация которого может привести ошибкам в дифференциальной диагностике с ювенильным ревматоидным артритом (ЮРА). У детей с ОЛЛ отмечается асимметричный олигоартрит, который проявляется лихорадкой, бледностью, артритом, ночными болями, болями в костях [19]. Для поражения костной системы в дебюте ОЛЛ характерен полиморфизм рентгенологических проявлений. В одних случаях они малоинформативны (выявляется лишь незначительная периостальная реакция) [15], в других случаях выявлялись остеолиз, остеопения, остеосклероз, патологические переломы, периостальные реакции и смешанные поражения в виде лизис-склероза [16]. Важным симптомом является несоответствие клинической симптоматики рентгенологическим данным. Сочетание гипертермии, интоксикационного и суставного синдромов может имитировать септический артрит. Однако отсутствие адекватного ответа на антибактериальную терапию позволяет заподозрить ОЛЛ. Патологический процесс в данном случае развивается вследствие метафизарного склероза [3]. Некупируемые болевой и суставной синдромы, характерные для ювенильного идиопатического артрита, необходимо рассматривать с позиций дифференциальной диагностики с ОЛЛ [16]. Подобная клиническая симптоматика в сочетании с панцитопенией характерна для некроза вещества костного мозга [17]. Эти данные подчеркивают важность включения ОЛЛ в дифференциальную диагностику нарушений опорно-двигательного аппарата даже при явно нормальной картине периферической крови.
- Лимфопролиферативный синдром. Увеличение лимфатических узлов связано с лейкозной инфильтрацией тканей [57]. Наиболее часто увеличиваются шейные, паховые, подмышечные лимфатические узлы, которые имеют плотноэластическую консистенцию, при пальпации безболезненны, не спаяны с окружающей клетчаткой, подвижны, кожа над ними не изменена. У некоторых детей может наблюдаться симптомокомплекс Микулича (одновременное увеличение лимфатических узлов в подчелюстной, околоушной и окологлазничной области). Возможно значительное увеличение лимфоузлов средостения вплоть до сдавления верхней полой вены (одышка, цианоз, одутловатость лица, пастозность век, выбухание шейных вен). Наряду с лимфоаденопатией в 75% случаев выявляется гепатоспленомегалия, которая не сопровождается болевым синдромом [2, 6].
- Анемический синдром характеризуется нарастающей бледностью при ухудшении общего состояния, головокружениями и головной боль, одышкой, тахикардией [2].
- Геморрагический синдром связан как с тромбоцитопенией, так и с внутрисосудистым тромбозом (особенно при гиперлейкоцитозе) [46]. Больные могут предъявлять жалобы на полиморфные кровоизлияния (от петехий до кровоизлияний крупных размеров) на коже и в подкожножировой клетчатке различной локализации. Наблюдаются кровотечения из слизистых оболочек (носовые, десневые, желудочно-кишечные, почечные, маточные) [2, 58].
В клинике могут наблюдаться, а в ряде случаев и преобладать [27], клинические проявления со стороны других органов (таблица 1).
- Поражения слизистых оболочек. Одним из ранних симптомов ОЛЛ у детей являются поражения слизистой оболочки полости рта в виде эритемы, язв и отека губ, языка, неба и десен [21]. Нередко постановка диагноза сопровождается трудностями в дифференциальной диагностике с хирургической патологией лица. Так, описан случай ОЛЛ у девочки с отеком носогубной области, который был расценен как флегмона. Вышеописанные изменения были связаны с инфильтрацией слизистой оболочки и мягких тканей бластными клетками [22].
- Кожные проявления. ОЛЛ у детей в некоторых случаях манифестирует в виде различных кожных проявлений, в основе которых лежит, как правило, лейкозный инфильтрат с поражением кожи и подкожных тканей. Локализация может быть различна: поражается область головы в виде небольших узелков [23], либо другие участки кожи [24]. Описан случай поражения кожи наружного слухового прохода, при котором ребенку первоначально был выставлен диагноз «Диффузный наружный отит» [25].
- Поражения глаз. Офтальмологические проявления у больных, страдающих острым лимфобластным лейкозом, могут быть и его первым проявлением [26, 27]. Жалобы и клинические проявления при этом отличаются полиморфизмом [28]. Наиболее частым признаком поражения глаз при ОЛЛ являются кровоизлияния в различные отделы глазного яблока: сетчатку, субконьюнктивальные кровоизлияния [29]. При осмотре глазного дна может выявляться отек соска зрительного нерва и инфильтрация сосудов.
- Абдоминальный синдром. Абдоминальный синдром проявляется в виде болей в животе неясной этиологии, чередования поносов и запоров, что связано с лимфоидной инфильтрацией паренхиматозных органов и стенки кишечника. В редких случаях ОЛЛ может скрываться под «маской» острого панкреатита, который плохо поддается лечению [30], а также тифлита [31], что требует дополнительной дифференциальной диагностики.
- Поражение мочеполовой системы. Клинические проявления заболеваний почек, вызванные злокачественной инфильтрацией, могут быть первичным проявлением заболевания у пациентов с ОЛЛ и представлены острой почечной недостаточностью [32, 33], ренальной артериальной гипертензией [34], синдромом пальпируемого образования и двухстронней нефромегалией, которые необходимо дифференцировать с опухолью Вильмса [35, 36]. Особенностью клиники ОПН в таких случаях является отсутствие олигурии на фоне выраженной нефромегалии [37, 38]. Кроме того, имеются данные о первичном проявлении ОЛЛ в виде ночного энуреза у ребенка [39].
- Неврологическая симтоматика. Неврологическая симптоматика является не только признаком развития нейролейкемии у детей с ОЛЛ, но может быть и единственным ранним клиническим проявлением заболевания. Клиническая картина преимущественно связана с поражением черепно-мозговых нервов (ЧМН). В одном из случаев при поражении двигательной ветви тройничного нерва у ребенка единственным симптомом являлся тризм жевательной мускулатуры [40], а в другом, при поражении чувствительной ветви, отмечалась сенсорная нейропатия (Numb chin syndrome) [41]. Первичным проявлением ОЛЛ в ряде наблюдений явилось изолированное поражение отводящего нерва с соответствующими глазодвигательными симптомами [42, 43]. Помимо поражения ЧМН в клинике могут наблюдаться и проявления нейродегенерации (атаксия-телеангиоэктазия Луи-Бар) с соответствующими иммунными и гематологическими нарушениями [44]. ОЛЛ может дебютировать в виде паранеопластического неврологического синдрома (ПНС), проявляющегося острой мышечной слабостью проксимальных мышц верхних и нижних конечностей [20].
- Поражение легких. Нарушения дыхательной системы могут быть связаны с увеличенными лимфоузлами средостения, характерными для Т-клеточной лейкемии, приводящими к развитию синдрома верхней полой вены или дыхательной недостаточности. Могут быть лейкемическая инфильтрация легочной ткани и/или кровоизлияния в нее. Иногда сложно дифференцировать эти осложнения с инфекционным процессом [45].
- Нарушения минерального обмена. Развивающиеся при ОЛЛ нарушения минерального обмена характеризуются гиперкальциемией, которая может быть первым симптомом заболевания [50, 51], либо его осложнением [52]. У пациентов с гиперкальциемией превалируют жалобы со стороны ЖКТ и костно-суставной системы [53].
- Инфекционные заболевания. В ряде случаев дебют ОЛЛ может протекать под «маской» некоторых инфекционных заболеваний, например, острая респираторная вирусная инфекция, инфекционный мононуклеоз, ангина, коклюш, паракоклюш, пневмония, эпидемический паротит [59, 60, 61, 62].
Гематологические изменения. Важнейшим диагностическим исследованием, позволяющим предположить ОЛЛ, является общий клинический анализ крови с подсчетом лейкоцитарной формулы.
Гематологические сдвиги при ОЛЛ не имеют четких закономерностей, и часто их выраженность может не соответствовать клинической симптоматике, изменения в анализе крови, характерные для ОЛЛ, могут отсутствовать, что указывает на проведение комплексной оценки клинических и лабораторных данных.
Наиболее часто в гемограмме выявляется выраженный лейкоцитоз, при этом количество лейкоцитов варьирует в широких пределах и зависит от варианта ОЛЛ. Так, среднее количество лейкоцитов у детей с В-варианте ОЛЛ составило 37,1 ± 12,2*109/л, при Т-варианте ОЛЛ – 123,3 ± 36,5*109/л [63]. Отмечается, что формы ОЛЛ с гиперлейкоцитозом прогностически более неблагоприятны [46].
Наряду с лейкоцитозом, наблюдается бластемия до 80-90% [27], причем небольшой процент бластных клеток не дает оснований для постановки диагноза ОЛЛ, в то время как и их отсутствие не позволяет полностью его исключить [47, 64].
В редких случаях в дебюте заболевания отмечается стойкая необъяснимая гиперэозинофилия (до 80%), которая может сочетаться с кожными проявлениями [48], а в 25-30% случаев — лимфоцитоз. Для цитопенического варианта ОЛЛ характерна лейкопения и абсолютная нейтропения [4]. Увеличение лейкоцитарного пула приводит к угнетению других ростков кроветворения, что сопровождается снижением количества эритроцитов и гемоглобина, а также тромбоцитопенией [27, 46, 65, 66].
В ряде работ имеются данные о развитии метаболического лактоацидоза в начальном периоде ОЛЛ [49].
Таким образом, первичные клинические проявления острого лимфобластного лейкоза у детей характеризуются выраженным полиморфизмом, что требует от врачей всех специальностей онкологической настороженности, комплексной оценки анамнеза, последовательного анализа клинических данных со стороны всех систем организма, применение адекватного комплекса лабораторно-инструментальных исследований. В сомнительных случаях ребенок должен быть направлен на консультацию к детскому гематологу-онкологу.
Лечение лейкоза у детей
Дети, у которых диагностирован лейкоз, проходят стационарное лечение в специализированных учреждениях онкогематологического профиля. Чтобы избежать инфекционных осложнений, каждый ребенок находится в изолированном боксе, где создаются условия, максимально приближенные к стерильным. Много внимания уделяется питанию – оно обязательно должно быть хорошо сбалансированным, полноценным.
Лечение лейкоза предусматривает одновременное использование нескольких лекарственных средств (полихимиотерапия) и нацелено на уничтожение лейкозного клона. Лечебные схемы, соблюдаемые онкологами при лимфобластных и миелобластных острых лейкозах, разные. Их отличие состоит в комбинации химиопрепаратов, оптимальных дозах и способах введения лекарств.
Лечение лейкемии поэтапное:
- Сначала делается все необходимое для достижения клинико-гематологической ремиссии.
- Потом полученные результаты закрепляются (этап консолидации).
- После проводится поддерживающая терапия, профилактика/лечение осложнений.
Помимо химиотерапии, может проводиться иммунотерапия, суть которой заключает во введении:
- вакцины БЦЖ (против туберкулеза);
- лейкозных клеток;
- интерферонов;
- противооспенной вакцины;
- иммунных лимфоцитов и пр.
Из наиболее перспективных методов лечения детского лейкоза, к которым прибегают врачи сегодня, – трансплантация пуповинной крови, костного мозга, стволовых клеток.
Для устранения неприятных симптомов заболевания может проводиться:
- переливание тромбоцитарной и эритроцитарной массы;
- антибиотикотерапия;
- гемостатическая терапия;
- дезинтоксикационные мероприятия.
Прогноз
Удастся ли полностью вылечить лейкоз, зависит от:
- возраста, в котором возникло заболевание;
- стадии, на которой оно было диагностировано;
- индивидуальных особенностей организма;
- наличия сопутствующих заболеваний;
- работы иммунной системы.
Худший прогноз ожидают у детей, которые:
- заболели в промежуток от рождения до 2 лет и от 10 лет;
- у которых выявлен нейролейкоз в момент постановки диагноза;
- которые болеют лимфаденопатией и гепатоспленомегалией.
Чем раньше начато лечение, тем лучших результатов можно достичь. Стойкой ремиссии и полного выздоровления часто удается добиться у пациентов (особенно девочек), которые болеют в период с 2 до 10 лет лимфобластным лейкозом типа L1.
Лечение
Специалисты нашей клиники окажут квалифицированную помощь маленьким пациентам с онкологией. Медицинское учреждение имеет все необходимое оборудование, а также большой опыт терапии детей с различной стадией лейкемии.
Для назначения лечения пациенту требуется комплексное обследование. На первоначальном этапе следует сделать анализ крови. Далее назначаются рентгенологическое и ультразвуковоеисследование, томография, биопсия, пункция и прочее.
Ориентируясь только на симптомы, выявить проблему невозможно.
Для терапии ребенку показано проведение курса химиотерапии. Препараты могут вводиться внутривенно или приниматься перорально. По окончании курса назначается поддерживающее лечение. В случае, если терапия не дает результата, пациенту проводится трансплантация костного мозга. Чаще всего для этого используются клетки родственного донора. Если и это не дало результата, показана ТКТ от неродственного донора.
Диета при лейкозе
Специальной диеты при лейкемии не существует. Питание должно быть полноценным, так как патологический процесс, протекающий в организме, приводит к ослаблению иммунной системы. Чтобы костный мозг продуцировал здоровые клетки крови, ему необходим белок в большом количестве, углеводы, жиры, витамины, микро- и макроэлементы. Поэтому в ежедневный рацион ребенка должны входить фрукты, ягоды и овощи. Полезны свежевыжатые соки из граната, моркови и свеклы.
Из-за анемии нужно употреблять продукты, богатые железом. Желательно ограничить:
- жирную рыбу;
- жирные молочные продукты (могут привести к нарушению метаболизма);
- сдобу, сладости;
- жареное и копченое.
Свинину заменить индейкой или курицей.
Опасность лейкемии – прогноз жизни у детей
Прогноз жизни у детей, больных острым лейкозом, которым не подобрано адекватное лечение, неблагоприятный – летальный исход наступает в 100% случаев. При применении современной химиотерапии течение болезни без рецидивов наблюдается у 50-60% детей. О выздоровлении можно говорить через 6-7 лет жизни без рецидивов.
Наиболее опасное осложнение лейкемии – инфильтрация головного мозга, нервных стволов и мозговых оболочек. Признаками нейролейкоза являются: тошнота, головные боли, головокружения, ригидность затылочных мышц, диплопия. Инфильтрация вещества спинного мозга проявляется нарушением чувствительности, парапарезом ног, тазовыми расстройствами.
Классификация заболевания
По течению выделяют острую и хроническую форму заболевания.
Острая. Болезнь развивается очень быстро и имеет тенденцию к прогрессированию. Борьба с острой лейкемией значительно отличается от лечения хронической формы.
Хроническая. Заболевание является менее агрессивным и нередко выявляется при диагностике по поводу другой патологии. Для хронической формы характерно чередование периодов ремиссии и обострения.
На нашем сайте Добробут.ком вы сможете записаться на консультацию к специалисту и узнать о лейкемии, что это за болезнь, ее причины. В клинике можно пройти полное обследование организма, включая лабораторные и инструментальные исследования.
Профилактика лейкемии
Первичная профилактика лейкоза у детей (то есть проводимая до развития болезни) включает:
- укрепление иммунитета с целью снижения риска заражения инфекционными заболеваниями (правильное питание, закаливание и пр.);
- исключение контакта с канцерогенами, источниками ионизирующего излучения, потенциально опасными химическими веществами.
После возникновения лейкоза возможно проведение вторичной профилактики. Она подразумевает прохождение регулярных профилактических осмотров с целью своевременного выявления рецидивов.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.