Кандидозный цистит: симптомы и причины заболевания
Частые позывы к мочеиспусканию, сокращение порций выделяемой мочи, ощущение неполного опустошения мочевого пузыря – это все проявления канидозного цистита. Клиническая картина также включает изменения в моче – она становится мутной, приобретает резкий запах, возможны вкрапления крови. [16, 39]
При обострении цистита у пациентов появляется резкая боль внизу живота, повышается температура. Во время акта мочеиспускания в промежности ощущается зуд и жжение. [16, 39]
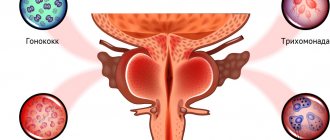
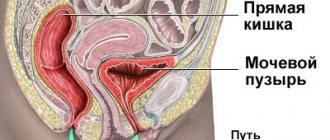
Возбудителем воспалительного процесса при кандидозном цистите является грибок Candida Albicans. Инфекция может проникнуть в мочевой пузырь по восходящему или нисходящему пути. В первом случае грибковая инфекция попадает из наружных половых органов в уретру, после чего проникает в мочевой пузырь и вызывает воспаление. Иногда заражение происходит при катетеризации, при этом наружные половые органы не поражаются. [38, 40]
Нисходящий путь реализуется при поражении кожи, желудка и других органов грибком. После этого возбудитель проникает в кровяное русло, разносится по организму и проникает в мочевой пузырь. Обычно особенно активным грибок Candida становится в период спада иммунных функций. [38, 40]
Как выбрать схему лечения кандидозного цистита?
Выбор тактики лечения основан на результатах комплексной диагностики. Пациенту необходимо проконсультироваться с урологом и терапевтом, а также пройти обследование. Обычно после осмотра специалистами проводится общий анализ мочи, серологические (ПЦР, ИФА, РНГА), а также микроскопические исследования, которые позволяют выявить возбудителя. [40]
Более четкую клиническую картину можно получить при проведении УЗИ мочевого пузыря. Исследование помогает обнаружить признаки воспалительного процесса. При кандидозном цистите у женщин лечение назначает только врач. Схема терапии зависит от природы возбудителя. [40]
Дело в том, что не все противогрибковые препараты могут его уничтожить, а использование антибиотиков может только ухудшить ситуацию. При одновременном развитии кандидоза и цистита пациенткам нужно обязательно соблюдать питьевой режим, диету, половое воздержание. Важно понимать, что лечение требуется обоим партнерам. [16, 40]
Нистатин
Нистатин — «старинный» противогрибковый антибиотик, представляющий в своем лице на аптечных прилавках группу полиенов (т.н. природных антибиотиков). Препарат имеет очень узкую специализацию, проявляя свою противомикотическую активность в отношении только лишь дрожжеподобных грибов рода Кандида. Происходит это следующим образом: нистатин вступает во взаимодействие со стеролами, входящими в состав клеточных мембран грибов. В результате нарушается проницаемость клеточных оболочек, что влечет за собой выход «на волю» основных компонентов клетки гриба. Действие нистатина характеризуется, как фунгистатическое, т.е. тормозящее рост и размножение грибов. После удаления фунгистатического агента их рост имеет все шансы возобновиться.
Нистатин выпускается сразу в четырех лекарственных формах: это таблетки, мазь, ректальные и вагинальные суппозитории. При приеме препарата внутрь он плохо абсорбируется из желудочно-кишечного тракта. Местное применение нистатина позволяет избежать его всасывания в системный кровоток. В организме препарат не кумулирует и выводится с калом. Показания к применению препарата будут различаться в зависимости от формы выпуска. Так, вагинальные и ректальные суппозитории используются сообразно месту введения, т.е в первом случае это будет вагинальный кандидоз, а во втором — кандидоз нижних отделов кишечника. Таблетки применяются при кандидозе кожи и слизистых оболочек, а также внутренних органов, мазь — только кожи и слизистых. В профилактических целях можно использовать нистатин во всех формах выпуска. Следует отметить, что в настоящее время данный препарат, говоря языком интернет-мемов, «уже не торт» и в отношении ряда заболеваний постепенно сдает свои позиции.
Так, в течение десятков лет нистатин был практически единственным лекарственным средством, для лечения кандидоза полости рта. Однако собранные ранее сведения о 90%-эффективности данного препарата в современных реалиях не находят своего подтверждения, и в клинической практике для лечения этого заболевания куда более успешно зарекомендовал себя флуконазол.
При поражении кандидами внутренних органов нистатин назначается перорально независимо от режима питания. Взрослым следует принимать по 500 000 ЕД 4-8 раз в день. При генерализованных кандидозах (когда грибковое поражение приобретает внушительные масштабы) суточная доза нистатина может доходить до 6 000 000 ЕД. Дозы препарата, используемые в педиатрической практике, зависят от возраста ребенка: 250 000 ЕД 3-4 раза в день (от 1 до 3 лет), 250 000-500 000 ЕД 4 раза в день (старше 3 лет). Длительность лечения составляет в среднем 10-14 дней с возможностью повторения медикаментозного курса после недельного «отдыха» от противомикотической терапии. Мазь следует наносить на пораженные кандидами участки кожи и слизистых оболочек тонким слоем 2 раза в день в течение 7-10 дней. Допускается комбинирование мази и таблеток нистатина. Перед введением во влагалище вагинальных суппозиториев, следует провести необходимые гигиенические процедуры. Режим дозирования — по 1 суппозитории дважды в день утром и вечером. Курс лечения составляет 10-14 дней. Кратность и режим дозирование ректальных суппозиториев аналогичен, отличается лишь путь введения в организм.
Молочница при цистите: как избежать?
Чтобы предотвратить инфицирование мочевого пузыря грибами Candida, нужно соблюдать режим полового воздержания до окончания терапии. Даже при использовании презерватива может произойти инфицирование уретры, что приведет к развитию кандидозного цистита. [16, 40]
Данная патология в свою очередь может вызвать инфицирование наружных половых органов. Чтобы этого избежать, нужно принимать специальные препараты, поддерживающие нормальную влагалищную флору. [40]
Молочница и кандидозный цистит часто «действуют» в паре. Поэтому пациенты должны понимать всю важность профилактических мер и соблюдать их. [40] Фитотерапия в лечении цистита у женщин
В комплексной терапии инфекционно-воспалительных заболеваний мочевых путей могут применяться фитопрепараты, например, паста Фитолизин®. Растительный диуретик содержит в своем составе 4 эфирных масла (апельсина, сосны, шалфея, мяты), а также 9 лекарственных экстрактов (золотарник, любисток, листья березы и пр.). [1, 6, 26]
Препарат для лечения цистита Фитолизин® выпускается в форме пасты для приготовления пероральной суспензии. Такая форма обеспечивает более быстрое всасывание активных компонентов. Они доставляются непосредственно к очагу воспаления быстрее, чем в случае с приемом таблеток. [2]
Паста Фитолизин®
Подробнее
Растительный диуретик обладает мочегонным, противовоспалительным, спазмолитическим действиями. [6] Препарат выпускается в Европе. Его производство отвечает международным стандартам GMP [3]. Он помогает устранять воспаление и боль, нормализовывать мочеиспускание, вымывать песок из мочевых путей и снижать кристаллизацию минералов мочи [1,6].
«Молочница»: частая проблема с неправильным лечением
Что такое кандидоз («молочница») знает каждая женщина. И у каждой есть «проверенное» средство. Но что делать, если симптомы возвращаются? Почему кандидоз может «упорствовать»? И как найти индивидуально эффективное лекарство?
Почему «растет» грибок кандида?
1. Дефицит лактобактерий
Основой женской микрофлоры, как известно, служат лактобактерии. Доля которых, в идеале, составляет не менее 85%.
Оставшиеся 15% — это десятки видов условно-патогенных бактерий и 4 вида грибов Candida. Наличие которых допустимо и безопасно, но только в ограниченном количестве.
Контроль численности таких возбудителей находится в ведении лактобактерий, выделяющих молочную кислоту и перекись водорода. И пока последних достаточно, «условно-вредные» — не способны к размножению.
Для поддержания нормальной активности лактобактериям нужно питание — гликоген поверхностных («погибших от старости») клеток влагалищного эпителия.
А скорость обновления эпителия, то есть «пополнения продовольственных запасов», в свою очередь, зависит от баланса эстрогенов.
Таким образом, снижение лактобактерий и «разрастание» на этом фоне грибов и прочих возбудителей, часто связано с дисбалансом эстрогенов и наблюдается при:
- Заболеваниях или сниженной функции яичников,
- При приеме некоторых оральных контрацептивов;
- На фоне острого стресса
- На фоне резкого похудения (для синтеза эстрогенов нужны жиры).
Механически спровоцировать нарушения могут частые спринцевания и прочие подобные процедуры, «смывающие» поверхностный слой клеток и некоторое количество полезной флоры.
Ну а среди иных причин:
- воспалительные заболевания
- инфекции, передающиеся половым путем
- длительный и/или «нецелевой» прием антибиотиков
- и применение антибактериальных/ антисептических свечей.
2. Недостаточность иммунитета
«Молочница» может быть связана и с нарушениями иммунитета, поскольку Candida находится «под присмотром» местных защитных сил.
И еще одним фактором риска кандидоза являются:
- различные иммунодефицитные состояния
- хронические патологии, пагубно влияющие на иммунитет (сахарный диабет, патологии щитовидной железы, онкологические процессы и прочие),
- прием глюкортикоидных гормонов.
3. Бытовые причины
Ну а самым «банальным» провокатором нарушения может стать регулярное использование гигиенических прокладок, ношение синтетического белья и некоторые другие факторы, создающие условия для повышения местной температуры, дефицита кислорода и повышенной влажности. То есть то, что и «любят» грибы рода Candida.
Кандидоз или «другое»
Если заподозрить риск кандидоза можно уже по наличию перечисленных факторов. То отличить кандидоз от вагиноза на первый взгляд – непросто.
При этом, лечение одной и другой патологии – принципиально различно. А применение нецелевой терапии ведет к хронизации процесса и развитию осложнений, вплоть до бесплодия.
«На глаз» определить кандидоз может помочь характер выделений – белые, творожистые, с кислым запахом, сопровождаемые сильным зудом. Однако такие «классические» признаки бывают не у всех и не всегда.
Вагиноз (бактериальный вагиноз) чаще «имеет» обильные бело-серые, иногда пенистые, выделения, с щелочным («рыбным») запахом, усиливающимся после полового контакта. Иногда с зудом. Однако и здесь характер симптомов сильно варьирует. А, помимо прочего, нарушения могут быть комбинированными.
Таким образом, чтобы наверняка отличить кандидоз от других форм влагалищного дисбиоза потребуется анализ флоры.
И наиболее полную картину позволяет получить анализ «Флороценоз».
Исследование включает подсчет:
- лактобактерий,
- возбудителей бактериального вагиноза Gardnerella vaginalis
- и Atopobium vaginae,
- Enterobacteriaceae,
- Ureaplasma urealyticum,
- Candida albicans,
что позволяет дифференцировать сразу несколько видов дисбиозов за «один раз» и применить правильное лечение.
Типирование грибов рода Candida позволяет подобрать эффективный противогрибковый препарат. Ведь не всем известно, но некоторые из перечисленных типов обладают выраженной устойчивостью к популярным средствам. Можно получить результат типирования в тесте «Флороценоз» или сдать вагинальный мазок на отдельный тест типирование грибов, чтобы точно определить вид возбудителя молочницы и подобрать нужный противогрибковый препарат.
Профилактика кандидоза
Резюмируя все вышесказанное и придерживаясь национальных клинических рекомендаций, можно заключить, что профилактика «молочницы», как у женщин, так и у мужчин сводится к:
- соблюдению личной гигиены,
- применению барьерных методов контрацепции,
- воздержанию от незащищенных половых контактов с частой смены партнеров,
- избеганию бесконтрольного приема гормональных и антибактериальных препаратов,
- исключению из «гардероба» тесного, синтетического нижнего белья,
- контроль за состоянием общего, гормонального и репродуктивного здоровья.
Женщинам, кроме того, стоит:
- ограничить использование гигиенических прокладок только днями менструации,
- исключить спринцевания, влагалищный душ и прочие подобные процедуры,
- предотвратить длительное применение внутриматочных средств и влагалищных диафрагм.
И особого внимания требуют беременные, ввиду физиологического ослабления иммунитета, изменения гормонального фона и застоя лимфы в малом тазу из-за повышения внутрибрюшного давления. Что создает «благоприятные» условия для развития влагалищного дисбиоза.