Чем крем отличается от мази, а мазь – от геля?
Разница между кремом, гелем, бальзамом и мазью заключается в следующем:
- Крем – это лекарственная форма, основу которой составляют масло и вода. Кремообразные вещества легко впитываются, однако не способны проникать глубоко в ткани. Их можно наносить на поверхности, которые постоянно намокают. В большинстве случаев они впитываются полностью, не пачкают одежду. Крем можно втереть и отправиться по делам.
- Гель не содержит жиров и масел, его кислотно-щелочные показатели близки к показателям кожи. Он легко распределяется по коже, быстро впитывается, не забивает поры. Иногда после его высыхания остается воздухонепроницаемая пленка (например, Диклофенак). По структуре гелеобразные препараты бывают жидковатыми (например, Троксевазин) либо вязкими. При хранении в холодильнике они частично загустевают, но при нагревании до комнатной температуры восстанавливают свои свойства. Как и кремы, гели удобно использовать в течение дня.
- Мазь – это лекарственная форма на основе жиров. Она всасывается медленнее, чем гелеобразные и кремообразные препараты, зато и действует дольше. Проникает глубоко. Ее наносят на сухие поверхности, рубцы, уплотнения. Смазанные участки можно прикрывать повязками. Остатки жировой основы обычно приходится удалять вручную, поэтому под одежду наносить мазеобразные вещества нужно осторожно. Некоторые из них имеют специфический запах (например, мазь Вишневского). Самые плотные мази называются пастами. В них содержится до 20% порошкообразных веществ. Чаще всего они обладают подсушивающими свойствами.
- Бальзам – это лекарственное или косметическое средство, в составе которого совсем нет воды. Когда нужно уточнить, в чем разница между бальзамом и кремом, это различие приводится в первую очередь. Отсутствие воды позволяет бальзамам долго сохранять свои свойства. Это обусловлено тем, что вредные бактерии размножаются именно в воде, а здесь для них нет естественной среды обитания.
Что лучше – гель или крем, зависит от возраста пациента и состояния его кожи.
Основное отличие крема от мази – процент содержания жиров. Нечто среднее по текстуре между этими веществами называется линиментом. Эта лекарственная форма содержит жиры с маслами. Если больше жира, то линимент напоминает мазь, если масла – крем (например, линимент Синтомицина). При температуре тела линименты начинают плавиться, поэтому их наносят по чуть-чуть, чтобы лишнее лекарство не стекало на одежду и пол.
Кетонал гель для наружного применения 2,5% 100г
Состав
Активное вещество: кетопрофен 25 мг. Вспомогательные вещества: (карбомер — 20 мг, троламин (триэтаноламин) — 37 мг, этанол 96% — 285 мг, масло лаванды (масло лавандовое эфирное) — 0.28 мг, вода — 632.72 мг) — 1 г.
Фармакокинетика
Кетопрофен всасывается очень медленно и практически не кумулирует в организме. Биодоступность составляет 5%. Кетопрофен проникает в подкожную клетчатку, связки и мышцы, синовиальную жидкость и достигает там терапевтических концентраций. Концентрация препарата в плазме крови крайне низкая. Кетопрофен метаболизируется в печени с образованием конъюгатов, которые в основном выводятся с мочой. Кетопрофен характеризуется медленным выведением с мочой.
Показания к применению
Симптоматическая терапия болезненных и воспалительных процессов различного происхождения, в т.ч.:
- ревматоидный артрит и периартрит;
- анкилозирующий спондилит (болезнь Бехтерева), псориатический артрит, реактивный артрит (синдром Рейтера);
- остеоартроз различной локализации;
- тендинит, бурсит, миалгия, невралгия, радикулит;
- травмы опорно-двигательного аппарата (в т.ч. спортивные), ушиб мышц и связок;
- растяжения связок, разрывы связок и сухожилий мышц.
Противопоказания
- Повышенная чувствительность к кетопрофена;
- повышенная чувствительность к салицилатам, тиапрофеновой кислоте или другим НПВС, к фенофибрату, блокаторам УФ-лучей, отдушкам;
- нарушение целостности кожных покровов (экзема, мокнущий дерматит, открытая или инфицированная рана);
- указания в анамнезе на приступы бронхиальной астмы, вызванные приемом НПВС и салицилатов;
- реакции фоточувствительности в анамнезе;
- воздействие солнечного света, в т.ч. непрямые солнечные лучи и УФ-облучение в солярии на протяжении всего периода лечения и еще 2 недель после прекращения лечения;
- III триместр беременности;
- детский возраст до 15 лет.
С осторожностью
Нарушение функции печени и/или почек, эрозивно-язвенное поражение ЖКТ, заболевания крови, бронхиальная астма, хроническая сердечная недостаточность.
Способ применения и дозы
Применяют наружно 2-3 раза/сут. Продолжительность лечения без консультации врача не должна превышать 14 дней.
Условия хранения
При температуре не выше 25 °С. Хранить в недоступном для детей месте.
Срок годности
3 года. Не применять препарат после истечения срока годности, указанного на упаковке.
Особые указания
Необходимо избегать попадания данного средства в глаза, на кожу вокруг глаз, слизистые оболочки.
Кетопрофен можно применять наружно в комбинации с приемом внутрь. Суммарная суточная доза, независимо от лекарственной формы, не должна превышать 200 мг.
Для уменьшения риска развития фоточувствительности рекомендуется защищать обработанные кетопрофеном участки кожи одеждой от воздействия УФО на протяжении всего периода лечения и еще в течение 2 недель после прекращения применения геля.
Не применять в виде окклюзионных повязок.
Описание
НПВП.
Применение у детей
Противопоказание: детский возраст до 15 лет.
Фармакодинамика
НПВС. Оказывает анальгезирующее, противовоспалительное и противоотечное действие. Ингибирует активность ЦОГ, что приводит к угнетению синтеза простагландинов. Кроме того, кетопрофен ингибирует липооксигеназу, синтез брадикинина, стабилизирует лизосомальные мембраны и препятствует высвобождению ферментов, участвующих в воспалительном процессе.
Кетопрофен не оказывает отрицательного влияния на состояние суставного хряща.
Побочные действия
Аллергические реакции: очень редко — ангионевротический отек, анафилаксия.
Со стороны кожи и подкожно-жировой клетчатки: нечасто — эритема, зуд, жжение, экзема, транзиторный дерматит легкой степени тяжести; редко — крапивница, сыпь, фотосенсибилизация, буллезный дерматит, пурпура, многоформная эритема, лихеноидный дерматит, некроз кожи, синдром Стивенса-Джонсона; очень редко — единичный случай тяжелого контактного дерматита (на фоне плохой гигиены и инсоляции), единичный случай тяжелого генерализованного фотодерматита, токсический эпидермальный некролиз.
Со стороны дыхательной системы: очень редко — астматические приступы (как вариант аллергической реакции).
Со стороны мочевыделительной системы: очень редко — ухудшение функции почек у пациентов с хронической почечной недостаточностью.
Применение при беременности и кормлении грудью
Кетонал гель противопоказан в третьем триместре беременности.
Кетонал гель может быть использован в первом и втором триместрах беременности после консультации с врачом, если ожидаемая польза для матери превосходит возможный риск для плода.
Применение Кетонал геля во время грудного вскармливания не рекомендуется.
Взаимодействие
Поскольку концентрация кетопрофена в плазме крови крайне низкая, проявления симптомов взаимодействия с другими препаратами (аналогичные симптомы при системном применении) возможны только при частом и длительном применении.
Не рекомендуется одновременное применение других средств для наружного применения, содержащих кетопрофен или другие НПВС.
Одновременный прием ацетилсалициловой кислоты уменьшает степень связывания кетопрофена с белками плазмы крови.
Кетопрофен снижает выведение метотрексата и способствует увеличению его токсичности.
Пациентам, принимающим кумаринсодержащие противосвертывающие препараты, рекомендуется проводить лечение под наблюдением врача.
Передозировка
Передозировка маловероятна при наружном применении препарата.
В случае передозировки кожу необходимо тщательно промыть под проточной водой.
В случае попадания препарата внутрь возможно развитие системных нежелательных реакций. В этом случае необходимо симптоматическое лечение и поддерживающая терапия как при передозировке формами для приема внутрь.
Влияние на способность к вождению автотранспорта и управлению механизмами
Данных об отрицательном влиянии препарата Кетонал гель на способность управлять транспортными средствами и заниматься другими потенциально опасными видами деятельности, требующими концентрации внимания и быстроты психомоторных реакций нет.
Можно ли заменять кремообразные лекарства мазеобразными и наоборот?
Что лучше – мазь или крем, в каждом конкретном случае решает доктор. Когда раздобыть нужную лекарственную форму не удается, мазь разрешается заменять кремом. Замена возможна в случаях, когда дозировка действующего вещества в кремообразном лекарстве такая же или меньше, чем в мази. Если дозировка меньше, крем нужно будет наносить чаще (количество дополнительных процедур нужно рассчитать заранее).
Вместо крема использовать мазь нельзя. Она впитывается гораздо глубже, поэтому может затронуть «не те» участки (например, с сильным воспалительным процессом).
Заменяя мазь кремом, обращайте внимание на концентрацию действующего вещества.
Не используйте одновременно разные лекарственные формы. При смешивании их компоненты могут обеспечить совсем не такой эффект, как хотелось бы. Если в план лечения входят разные лекарства, и вы выбираете, что лучше наносить раньше – мазь или гель, начните с гелеобразного вещества. Когда оно полностью впитается и пройдет срок его действия (обычно 2−4 часа), очистите обработанную поверхность от пленки, насколько это возможно, затем смажьте ее мазью. Это справедливо и для кремов, которые следует использовать перед мазями.
Кетонал гель 25мг/г 50г №1
Наименование
Кетонал гель.
Формы выпуска
Гель.
МНН
Кетопрофен.
Описание
Гомогенный, прозрачный гель.
Состав
1 г геля для наружного применения содержит 25 мг кетопрофена. Вспомогательные вещества: карбомер, троламин (триэтаноламин), этанол (96%), эфирное лавандовое масло, вода очищенная.
Фармакотерапевтическая группа
Нестероидные противовоспалительные препараты Код ATХ: M01АЕ03.
Фармакологические свойства
Фармакодинамические свойства
Кетопрофен является одним из наиболее мощных ингибиторов фермента циклооксигеназы. Он также угнетает активность липооксигеназы и синтез брадикинина. Стабилизируя лизосомальные мембраны, кетопрофен предотвращает высвобождение энзимов, которые вовлекаются в воспалительный процесс. Кетопрофен имеет похожие фармакодинамические свойства и эффекты с нестероидными противовоспалительными препаратами. Он обладает анальгетическим, противовоспалительным и жаропонижающим действием. Эффекты кетопрофена установлены в экспериментах на животных и во многих клинических исследованиях у людей.
Фармакокинетические свойства
Плазменный и тканевой уровни кетопрофена были изучены у 24 пациентов после операции на колене. После повторного нанесения геля на кожу его плазменный уровень был в 60 раз меньше (9-39 нг/г), чем таковой после однократного перорального приема кетопрофена (490-3300 нг/г). Тканевой уровень кетопрофена в области нанесения был в одинаковом диапазоне концентраций для геля и формами для приема внутрь, хотя при применении геля вариабельность между пациентами была значительно выше. При наружном применении биодоступность кетопрофена предположительно составляла около 5 % от уровня, наблюдаемого после приема внутрь, по данным экскреции с мочой. Связывание с белками плазмы составляет 99 %. Кетопрофен выводится почками, главным образом в виде глюкуронидов.
Показания к применению
Кетонал является нестероидным противовоспалительным препаратом. Он обладает анальгетическим и противовоспалительным действием. Кетонал применяется: — для облегчения острых болезненных состояний, вызванных травмами, такими как спортивные травмы, повреждения связок и сухожилий, ушибы; — при боли при нетяжелой форме артрита.
Способ применения и дозы
Взрослые пациенты: Наносить гель на болезненный или воспаленный участок 2-4 раза в сутки, осторожно втирая в кожу. Доза зависит от площади больного участка. Продолжительность лечения до 7 дней. 5 см геля соответствуют 100 мг кетопрофена, 10 см геля соответствуют 200 мг кетопрофена. Следует избегать контакта с глазами или слизистыми оболочками. После каждого нанесения геля следует тщательно вымыть руки. Не рекомендуется ношение тесной одежды во время лечения. Гель Кетонал может использоваться в комбинации с другими лекарственными формами Кетонала (капсулами, таблетками, суппозиториями). Общая максимальная суточная доза, независимо от лекарственной формы, не должна превышать 200 мг кетопрофена. Пожилые пациенты: Для пожилых людей не существует особых рекомендаций по дозировке. У тех, кто наиболее склонен к неблагоприятным реакциям, следует сочетать наименьшую дозу с адекватным контролем клинической безопасности. Дети: не рекомендуется, поскольку безопасность применения у детей не установлена.
Противопоказания
Применение геля Кетонала противопоказано: — пациентам с повышенной чувствительностью к кетопрофену или любому другому компоненту препарата; — пациентам с известными реакциями гиперчувствительности (напр., бронхоспазм, ринит, крапивница) на кетопрофен, другие нестероидные противоревматические средства, салицилаты (напр., ацетилсалициловая кислота), фенофибрат и тиапрофеновую кислоту; — на поврежденную и измененную патологическим процессом кожу, например, экзема, угри, различные дерматозы, открытые раны или инфекционные поражения; — во время последнего триместра беременности; — пациентам с наличием в прошлом реакций фотосенсибилизации; — пациентам с наличием в прошлом аллергических реакций на кетопрофен, фенофибрат, тиапрофеновую кислоту, УФ-блокаторы или отдушки; — воздействие на область нанесения геля солнечного света (в том числе в пасмурную погоду), а также УФ излучения (солярий) на протяжении всего периода лечения и в течение 2 недель после прекращения применения лекарственного средства. Дети: не рекомендуется, поскольку безопасность применения у детей не установлена.
Меры предосторожности
Нежелательные эффекты могут быть уменьшены путем назначения наименьшей эффективной дозы на самый короткий период времени необходимый для контроля симптомов. Хотя системные неблагоприятные реакции от местного применения кетопрофена должны встречаться редко, следует с осторожностью использовать гель у пациентов с почечной, сердечной или печеночной недостаточностью, имеющих в анамнезе язву желудка или двенадцатиперстной кишки или воспалительные заболевания толстого кишечника, цереброваскулярным кровотечением или геморрагическим диатезом. Не следует наносить гель Кетонал на слизистые оболочки, область анального отверстия, гениталий и вокруг глаз. Следует избегать попадания геля в глаза. Не следует носить тесную одежду во время лечения. Запрещается наносить гель под окклюзионные повязки. При появлении первых признаков кожной реакции нанесение кетопрофена должно быть незамедлительно прекращено. Местное применение кетопрофена может спровоцировать астму у предрасположенных лиц. Большое количество нанесенного местно геля может вызывать системные эффекты, включая гиперчувствительность и астму. Участки кожи, на которые наносился гель Кетонал, следует защищать одеждой, во время лечения и в течение 2 недель после его завершения, чтобы избежать воздействия ультрафиолета и риска проявления фотосенсибилизации.
Взаимодействие с другими лекарственными средствами
Хотя взаимодействия с другими лекарствами маловероятны, поскольку концентрации кетопрофена в крови после местного применения низкие, следует обращать внимание на пациентов, принимающих метотрексат. Описаны серьезные взаимодействия после применения высокой дозы метотрексата и НПВП, включая кетопрофен, при назначении внутрь или парентерально. Целесообразно контролировать пациентов, получающих лечение кумаринами.
Беременность и лактация
Беременность Безопасность применения кетопрофена во время беременности не доказана. Во время первых двух триместров беременности кетопрофен должен быть отменен, если только ожидаемая польза для матери не превышает возможный риск для плода. Кетопрофен противопоказан в течение последнего триместра беременности. Применение кетопрофена в последнем третьем триместре может вызвать задержку родов, повышенную кровоточивость у матери и новорожденного, вызывать преждевременное закрытие артериального протока с развитием легочной гипертензией у новорожденного. Лактация Кетонал не должен применяться во время кормления грудью, так как безопасность использования кетопрофена в период лактации не доказана.
Влияние на способность к управлению транспортными средствами и работу с механизмами
Не относится.
Побочное действие
Наиболее частыми неблагоприятными эффектами, связанными с местным применением кетопрофена, являются локализованные кожные реакции, которые могут распространяться за пределы места применения. Классификация неблагоприятных эффектов согласно «MedDRA» по органам и системам и частоте встречаемости: Очень частые (≥1/10); Частые (≥1/100,
Передозировка
Учитывая низкие уровни кетопрофена в крови при местном назначении, еще не было описано случаев передозировки.
Срок годности
3 года. Лекарственное средство нельзя использовать по истечении срока годности, указанного на упаковке.
Условия хранения
Хранить при температуре не выше 25°C. Хранить тубу тщательно закрытой. Хранить в недоступном для детей месте.
Содержимое упаковки
50 г геля в алюминиевой тубе. 1 туба с листком-вкладышем в картонной пачке.
Условия отпуска
По рецепту врача.
Производитель
Салютас Фарма ГмбХ, Остервединген, Германия
Купить Кетонал гель 25мг/г 50г №1 в аптеке
Цена на Кетонал гель 25мг/г 50г №1
Инструкция по применению для Кетонал гель 25мг/г 50г №1
Гель и мазь – разница в сроках хранения
Сроки хранения обычно указываются для запечатанных лекарств. Как правило, производители пишут, сколько вещество может храниться в открытом виде. В общем случае мазеобразные препараты хранятся дольше, чем гелеобразные, потому что входящие в их состав жиры предотвращают пересыхание.
Храните лекарства так, как рекомендует производитель.
Закладывая мазь на хранение, обращайте внимание на рекомендации производителя. В холодильнике лекарство может затвердеть, и в ответственный момент его можно просто не добыть из тюбика.
В применении гелеобразные препараты удобнее мазеобразных аналогичного действия, поэтому стоят чуть дороже.
Гель или мазь – что лучше в экстренных ситуациях?
Гель впитывается гораздо быстрее, чем мазь. Поэтому в ситуации, когда нужно срочно обезболить, например, сустав, он действует быстрее. Если же нужно обеспечить более длительное обезболивающее действие, снять воспаление, предпочтительнее мазь.
Кроме времени действия, в перечень того, чем мазь отличается от геля, входит способность удерживаться на обрабатываемых поверхностях. Гелеобразные лекарства лучше удерживаются на влажных, мокнущих поверхностях, с которых мазеобразные препараты просто съезжают.
В общем случае мазь способна проникать глубже, чем гель. Однако некоторые гелеобразные препараты (например, Траумель) содержат добавки, которые обеспечивают глубокое проникновение основного действующего вещества. Тогда разница между гелем, кремом и мазью несущественна.
Гели и кремы действуют быстрее, мази – дольше.
Чем отличаются нестероидные противовоспалительные мази, кремы, гели
Главная / О наболевшем / Чем отличаются нестероидные противовоспалительные мази, кремы, гели
Где болит?
Воспалительные заболевания опорно-двигательного аппарата, например, артрит, миозит, остеохондроз, а также травмы, в том числе спортивные и бытовые, такие как растяжение или ушибы, часто сопровождаются сильной болью и отеком. Поэтому в комплексную терапию, как правило, включают наружные нестероидные противовоспалительные препараты в разных формах выпуска. Такие средства помогают купировать боль, а также способствуют снятию отека и эритемы за счет подавления образования простагландинов — веществ, которые способствуют развитию воспалительного процесса1. Обычно это гели, мази и кремы, которые отличаются друг от друга не только действующим веществом, но также составом вспомогательных компонентов и консистенцией основы. Их применение позволяет обеспечить максимальную концентрацию лекарственного препарата в области нанесения2.
Для изготовления мазей в качестве основы используются химически нейтральные, мягкие жирные и плотные вещества, плохо проникающие в кожу. Кремы имеют эмульсионную основу, более легкую по консистенции чем мазь. Благодаря этому они оставляют на коже лишь легкий жировой след. Гели — студенистые лекарственные формы, выпускаются на гидрофильных, то есть водных, основах3.
Чтобы определить, что лучше мазь или гель подойдет для применения в том или ином случае, необходимо учитывать специфику повреждения. Например, мази применяются при хронических процессах или при наличии на области поражения сухости, чешуек или корочек. Жировая основа мази размягчает роговой слой, увеличивая его проницаемость для действующего вещества4. Однако при этом их сложно применять ежедневно, так как они оставляют на поверхности жирный и липкий след, который не высыхает.
Крем Аэртал® — это нестероидный противовоспалительный препарат на основе ацеклофенака, обладающий противовоспалительным и анальгезирующим действием. Концентрация действующего вещества в нем составляет 1,5%, при этом оно находится в креме в микронизированной форме. В состав основы крема Аэртал® входят эмульсионный воск и жидкий парафин, а также некоторые другие вспомогательные вещества.
Эмульсионный воск и жидкий парафин, которые составляют основу крема Аэртал® — это вещества, широко применяющиеся в фармацевтической и косметической промышленности. Они улучшают консистенцию крема и облегчают равномерное всасывание действующего вещества. При этом эмульсионный воск увлажняет и питает кожу, но не оставляет на ней жирного следа5. Это свойство позволяет использовать противовоспалительные кремы на его основе ежедневно. Кроме того, крем в отличие от геля позволяет удерживать действующее вещество в болезненной области на более длительное время.
При применении крема Аэртал® ацеклофенак практически не поступает в системный кровоток, в связи с чем риск системного побочного воздействия, в том числе на желудочно-кишечный тракт, минимизируется6.
Аэртал® крем следует наносить на болезненный участок трижды в день, мягкими массажными движениями. Доза нанесения определяется размером пораженного участка, при этом нужно учитывать, что 1,5–2 г крема соответствуют полоске 5–7 см.
1 Кукес В.Г. Клиническая фармакология. 2006. Сс. 534–543.
2 Гаврилов А. С. Фармацевтическая технология. Изготовление лекарственных препаратов: учебник / А. С. Гаврилов. М.: ГЭОТАР — Медиа, 2010.
3 Краснюк И.И.. Фармацевтическая технология: Технология лекарственных форм: Учебник для студ. сред. проф. учеб, заведений. — М.: «Академия», 2004.
4 Дерматовенерология : учебник для медицинских вузов / А. В. Самцов, В. В. Барбинов.-СПб. : СпецЛит, 2008.
5 Кундер Е. В. Анальгетическая терапия воспалительных и дегенеративных заболеваний суставов // Международные обзоры: клиническая практика и здоровье. 2015. №1 (13). Сс. 56–63.
6 АЭРТАЛ® (AIRTAL®) инструкция по применению.
О креме
Аэртал® крем обладает противовоспалительным, анальгезирующим и противоотечным действием.
Травмы
Дачные травмы: защитные меры и первая помощь
Хронические боли
Боль в спине: причины и лечение
Гель или крем – что лучше применять в косметических целях?
Косметические средства для рук, лица и тела также изготавливаются в виде гелей и кремов.
- Косметический гель на 75−85% состоит из воды. Остальные 15−25% – это микрочастицы со способностью удерживать влагу, другими специальными свойствами. Высокое содержание воды дает возможность гелеобразным средствам легко впитываться в кожу, отлично увлажнять ее, избегать образования неприятной жирной пленки. Они рекомендованы для молодой, комбинированной, жирной и проблемной кожи.
- Кремы содержат гораздо меньше воды, чем гелеобразные средства. Зато в них много масел, обеспечивающих разные эффекты: питание, отбеливание, разглаживание мелких морщин и т.д. Кремообразные средства подходят для зрелой, сухой и комбинированной кожи. Часто они оставляют жирный блеск, могут не полностью впитываться. На проблемную кожу их наносить опасно – жиры способны забивать поры и провоцировать еще большее воспаление.
Проблемная кожа любит гель, а обычная – крем.
Основное отличие геля от мази и крема по времени применения: гелеобразные вещества лучше всего использовать утром и днем, а кремообразные – перед сном. Существуют дневные кремы, по структуре сходные с гелем, и ночные, которые больше напоминают мазь.
Кетонал крем в лечении поражения различных структур опорно-двигательного аппарата
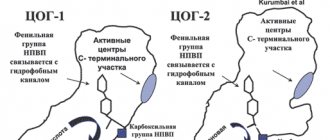
1. Разнообразие причин, приводящих к возникновению клинической симптоматики (травма, дегенерация хряща, воспаление, инфекция, врожденные дисплазии, остеопороз и др.) [1]. 2. Разнообразный генез болевого синдрома (воспалительный, механический, сосудистый, невральный и др.) [2]. 3. Нарастание частоты болей в опорно-двигательном аппарате с возрастом, то есть у больных, нередко имеющих сопутствующую патологию и нуждающихся в комплексном медикаментозном лечении коморбидных состояний [3]. 4. Хронический характер большинства заболеваний опорно-двигательного аппарата, что требует применения не только эффективных, но и безопасных методов лечения. По основному патогенетическому механизму выделяют воспалительные поражения суставов и периартикулярных тканей (артриты, теносиновиты, миозиты), дегенеративные поражения суставов как синовиального типа, так и межпозвонковых суставов (остеоартроз, спондилоартроз), патологию межпозвонковых дисков (остеохондроз), травматические поражения (посттравматический артрит, растяжения и разрывы связок и т.п.). Для лечения этих состояний широко применяются различные нестероидные противовоспалительные препараты (НПВП). Эти средства, назначаемые, как правило, в таблетированной или капсулированной форме, зарекомендовали себя как высокоэффективные, имеющие, помимо жаропонижающего, отчетливый анальгетический и противовоспалительный эффект. Однако применение НПВП имеет и негативные стороны. Большинство из них оказывает нежелательное воздействие на желудочно–кишечный тракт (диспепсии, эрозии, язвы, которые могут осложняться кровотечением), почки (уменьшение экскреции натрия, отрицательное воздействие при длительном применении на интерстиций почек), на микроциркуляцию и агрегацию тромбоцитов, бронхи (бронхоспазм) [4,5,6]. Кроме того, имеются сведения, что частота побочных реакций со стороны желудочно-кишечного тракта (язв слизистой желудка и 12-перстной кишки, кровотечений) на фоне приема НПВП выше у больных с поражением опорно-двигательного аппарата, чем у пациентов, страдающих иными видами хронической боли [7]. Эти побочные реакции многих неселективных НПВП связаны с основным механизмом их действия – подавление синтеза обеих изоформ циклооксигеназы (ЦОГ) в каскаде арахидоновой кислоты [8], ответственных за синтез как провоспалительных (ЦОГ–2), так и физиологически значимых (ЦОГ–1) простагландинов. В последние годы появились препараты с преимущественным подавлением ЦОГ–2 (мелоксикам, нимесулид, набуметон), которые в значительно меньшей степени подавляют экспрессию ЦОГ–1 и соответственно – синтез простагландинов, участвующих в физиологических функциях организма. Препаратами нового поколения являются специфические ингибиторы ЦОГ–2 (целекоксиб, рофекоксиб), позволяющие проводить адекватное лечение больных с факторами риска развития побочных эффектов (язвенный анамнез, пожилой возраст). Однако селективные препараты уступают неселективным ингибиторам ЦОГ в выраженности анальгетического эффекта, кроме того, полученные в последнее время данные диктуют осторожное использование системно применяемых НПВП у лиц, имеющих кардиоваскулярные заболевания или риск развития острых кардиоваскулярных катастроф (инфаркта миокарда, инсульта) [9]. Локальная терапия поражений опорно–двигательного аппарата является весьма эффективным дополнительным методом лечения, а в ряде случаев имеет отчетливые преимущества перед использованием пероральных форм НПВП. В настоящее время в аптечной сети имеется довольно большое количество различных мазей, гелей, кремов, которые используются для купирования болей в суставах, мышцах, связочно-сухожильных структурах. Эти средства создаются на основе НПВП, имеют различную концентрацию действующего вещества, нередко имеют в своем составе другие лекарственные вещества, некоторые из которых противопоказаны для лечения воспаления (раздражающие и отвлекающие компоненты). При выборе средства локальной терапии врач обязательно должен учитывать, какое действующее вещество входит в основу крема или мази, и выбирать средства, имеющие преимущества перед другими НПВП. Кроме того, следует отметить, что врачи редко обращают внимание на концентрацию активного вещества в средстве локальной терапии (табл. 1). Кетонал крем имеет высокую концентрацию (5%) действующего вещества – кетопрофена, производного пропионовой кислоты. Именно производные пропионовой кислоты (ибупрофен, флурбипрофен, кетопрофен) зарекомендовали себя как наиболее безопасные неселективные НПВП [10]. Как показали данные отечественных и зарубежных авторов, Кетонал отличает от других НПВП наиболее выраженный анальгетический эффект [11]. По своей анальгетический и противовоспалительной активности Кетонал превосходит диклофенак как в таблетированной, так и в парентеральной форме [12]. Отмечается и необычно хорошая для препаратов, неселективно подавляющих активность циклооксигеназы (ЦОГ), переносимость Кетонала, показанная как отечественными [13,14], так и зарубежными авторами [15]. Эффективность локальной терапии зависит от способности лекарственного средства преодолевать кожный барьер и от выбора суточной дозы препарата. При применении НПВП в таблетированной форме врач, как правило, хорошо ориентируется в диапазоне суточных доз препарата, а при использовании средств локальной терапии не всегда акцентирует внимание больного на дозировке мази или крема. Как и при применении любого терапевтического средства, необходимо назначать оптимальную терапевтическую дозу, обеспечивающую анальгетический и противовоспалительный эффект. Малая концентрация действующего вещества, неполное прохождение препарата непосредственно к очагу воспаления (рис. 1) диктуют необходимость многократного нанесения мази или геля на пораженный участок в течение суток. Данные многих клинических испытаний показали, что минимальным является 4–кратное нанесение локального средства в сутки, а при активном воспалении частота нанесения препарата может увеличиваться до 5–6 раз в день. Количество наносимого препарата зависит от величины сустава: на область крупных суставов (коленный, плечевой) одномоментно следует наносить полоску мази или геля длиной от 5 до 10 см, на область средних по величине суставов (голеностопный, лучезапястный, локтевой) – от 3 до 5 см и на область мелких суставов кистей и стоп – 1–2 см [5-8]. Необходимо учитывать состояние кожи в области нанесения средства для локальной терапии. Так, у лиц пожилого возраста впитываемость препарата в кожу снижается, что служит указанием для увеличения количества наносимого крема или для увеличения кратности нанесения препарата. Прохождение кожного барьера во многом зависит от основы противовоспалительной мази, крема или геля. Гелевая форма, безусловно, удобна для применения (более гигиенична). Считается, что средства локальной терапии в виде геля легче и быстрее проникают через кожу. Весьма интересно исследование Gurol Z. и соавт. [18], оценившее количество высвобождаемого кетопрофена, его чрескожную абсорбцию и противовоспалительный эффект местно применяемого кетопрофена при экспериментальном артрите у мышей в зависимости от используемой основы лекарства. Сравнивались гелевая (растворимая в воде) основа и гидрофобная мазь как нерастворимая в воде основа. Выраженность подавления воспалительного процесса во многом зависит от количества противовоспалительного средства, способного высвободиться из основы, на которой оно создано. Количество высвобождаемого кетопрофена in vitro было выше из гелевой основы при концентрации вещества от 1,3 до 5%, а при концентрации кетопрофена 5% и выше он в большем количестве высвобождался при использовании мазевой основы (p<0.05). Как показано на рисунке 2, при использовании жировой основы доля высвобождаемого кетопрофена находилась в прямой пропорции от его концентрации в мази (от 1 до10%), а количество высвобождаемого кетопрофена из геля увеличивалось только при увеличении концентрации его от 1 до 3%, а дальнейшего увеличения высвобождения активного вещества не происходило. При анализе степени высвобождения активного вещества из гелевой и мазевой основ in vivo, она не различалось при любой концентрации кетопрофена. Авторы отмечают, что степень высвобождения кетопрофена из основы хорошо коррелировала с уменьшением экспериментального воспаления и что 3%-ная концентрация кетопрофена в мазе или геле была достаточной для реализации противовоспалительного эффекта. Но при этом подавление каррагенинового отека (экспериментальный артрит) при использовании мази отмечалось на 69%, а при применении геля – на 1,43%, что объясняется эффектом взаимодействия гелевой основы с натриевыми сульфатами кожи [19]. По способности прохождения кожного барьера человека различают 2 категории лекарственных препаратов: у липофильных веществ коэффициент проницаемости через кожу коррелирует с коэффициентом высвобождения препарата, а у гидрофильных веществ коэффициент проницаемости чаще всего постоянный [20]. Кроме того, более медленная элиминация в зоне воспаления кетопрофена на жировой основе позволяет достичь более длительного присутствия противовоспалительного средства в очаге воспаления и соответственно – более выраженного противовоспалительного эффекта. Подобные данные получены и в другом исследовании [21]: при сравнении проникновения через кожу липофильных НПВП (ибупрофен, флурбипрофен, кетопрофен) и гидрофильных НПВП (диклофенак, антипирин) было показано, что проникновение липофильных препаратов через кожу человека и лишенную волос кожу крыс было выше, чем у водорастворимых препаратов. Клиническим выводом из данных исследований может быть следующее заключение: по терапевтическому эффекту НПВП на основе геля не имеют отчетливых преимуществ перед формами в виде мази или крема. В соответствии с фармакокинетикой кетопрофена, быстрота его освобождения из жировой основы и более длительное сохранение в тканях позволяют применять более редкий, чем при использовании геля, режим нанесения (3-4 раза в сутки) и при выраженных воспалительных процессах. Оценка анальгетического и противовоспалительного эффекта 5%-ного крема Кетонал была проведена нами у больных активным ревматоидным артритом (РА), поступившим в стационар в связи с недостаточным эффектом противовоспалительной терапии. Обязательным критерием включения больного в такое исследование был выраженный артрит крупного сустава (коленный у 14 больных и лучезапястный у 1 больного) на фоне подобранной терапии НПВП и базисными препаратами. Крем наносили на сустав 4 раза в сутки в количестве 5 см полоски (коленный сустав) или 3 см полоски (лучезапястный сустав). До начала терапии и через 2 недели лечения кремом Кетонал оценивали следующие параметры: 1) боль по оценке больного (счет боли); 2) боль при пальпации (по методики Ричи), выраженность припухлости в баллах (0 – нет припухлости, 1 – сомнительная припухлость, 2 – явная припухлость и 3 – выраженная припухлость); 3) объем сустава (в см); 4) ограничение движений в суставе в баллах (1 – нарушение сгибания или разгибания, 2 — нарушение сгибания и разгибания, 3 – минимальный объем движений в суставе). Положительный эффект крема Кетонал отмечен в 100% случаев, что выражалось в достоверном уменьшении болевого синдрома (как самостоятельной боли, так и боли при пальпации), достоверном уменьшении объема коленных суставов и увеличении амплитуды движения в пораженном суставе. Ни у одного больного не было отмечено побочных эффектов терапии (ни местных, ни системных) [16]. При терапии артритов, воспалительных процессов в периартикулярных тканях, болей в спине, как правило, производится назначение крема Кетонал без сочетания с другими средствами. При лечении флебитов различной этиологии (посттравматических, на фоне варикозной болезни) и ушибов мягких тканей можно сочетать применение Кетонал крема с гелями и мазями, содержащими гепарин. Сочетанное применение противовоспалительных кремов и гелей и гепарин-содержащих препаратов используется и в травматологии при лечении ушибов мягких тканей – наиболее частом виде травматических повреждений [17]. Помимо боли и припухлости, при ушибах мягких тканей клинически значимым является кровоизлияние. Затруднение венозного оттока, нарушения сосудистой проницаемости приводят к нарушению микроциркуляции в зоне ушиба, что может служить причиной развития посттравматического тромбофлебита или обострения патологии венозной системы. Изолированное применение гепарин-содержащих препаратов типа геля гепарин натрия способно привести к значительному уменьшению или исчезновению боли через 3–5 дней у 48,4% больных, а сочетанное применение геля гепарин натрия и противовоспалительного локального средства – у 71,9% больных в те же сроки. Подобное действие продемонстрировано и для отека в области травмы [17]. Увеличение выраженности анальгетического эффекта и его пролонгация отмечены и при обработке кожи пациентов перед нанесением средств, содержащих гепарин и НПВП, полуспиртовым раствором. Это позволяло уменьшить частоту нанесения препаратов с 3 до 2 раз в день у части больных, а у 11% больных со слабыми болями применять препарат даже 1 раз в день. Таким образом, Кетонал крем имеет высокую (5%) концентрацию весьма активного нестероидного противовоспалительного средства – кетопрофена, обладает выраженной обезболивающей и противовоспалительной активностью, эффективен у больных и с высокой степенью воспаления суставов при назначении его в оптимальных терапевтических дозах в 100% случаев. Препарат не содержит раздражающих веществ, что отражается в его хорошей местной переносимости. Литература 1. Насонов Е.Л. Болевой синдром при патологии опорно-двигательного аппарата Врач, 2002 4, стр. 15-19 2. Чичасова Н.В. Болевой синдром в ревматологии РМЖ, 2002, том 10, № 6, 312-315 3. Ruoff G. Management of pain in patients with multiple health problems: a guide for the practicing physician. Amer. J. Med., 1998; 105 (1B):53S-60S. 4. Chevat C., Pena B.M., Al M.J. et.al. Healthcare resource utilization and costs of treating NSAID-associated gastrointestinal toxicity: a multinational perspective. Lancet, 1991, 336: 810-815. 5. MacMahon S., Peto R., Culter J. et.al. Blood pressure, stroke, and coronary heart disease, part 1: prolonged differences in blood pressure: prospective observational studies corrected for the regression dilution bias. Lancet, 1990, 335: 765-774. 6. Breedveld F. «Pharmacological approaches to pain management in musculoskeletal diseases: choices and rational combination.» In: «Pain in musculo skeletal diseases: New concepts for an age-old question», Excerpta Medica Asia, Hong Kong, 1998, P. 7-9. 7. Janssen M., Dijkmans B., van der Sluijs F.A. «Upper gastrointestinal complaints and complication in chronic rheumatic patients in comparison with other chronic diseases» Br.J.Rheum., 1992., Vol.31: 747-752. 8. Brooks P., Emery P., Evans J.F. et. al. Interpreting the clinical significance of the differetial inhibition of cyclooxigenase-1 and cyclooxigenase-2. Rheumatology, 1999, 39: 779-788. 9. Мареев В.Ю. Реальна ли кардиологическая безопасность нестероидных противовоспалительных препаратов? Сердце, 2003, том 2, №4, 1-6 10. Scholes D., Stergachis A., Penna P.M., Hansten PD Nonsteroidal anti-inflammatory drugs discontinuation in patients with osteoarthritis. J.Rheum., 1995, V.22: 708-712 11. Насонов Е.Л., Чичасова Н.В. Кетопрофен: новые перспективы применени в ревматологии Росс. ревматологи, 1999, №3б 8-14 12. Чичасова Н.В., Имаметдинова Г.Р., Иголкина Е.В. Кетонал (кетопрофен) в практике ревматолога и терапевта. РМЖ, том 11, 23 (195), 2003, стр. 1288-1290 13. Чичасова Н.В., Имаметдинова Г.Р., Каратеев А.Е. и др. Эффективность и безопасность кетопрофена (кетонала) при ревматоидном артрите (клинико-эндоскопическое исследование). Научно-практическа ревматологи, 2001; 1: 47-52. 14. Лазебник Л.Б., Дроздов В.Н., Коломиец Е.В. Сравнительная эффективность и безопасность применения кетопрофена, лорноксикама, нимесулида и целекоксиба у больных остеоартрозом. РМЖ, 2004, том 12, №14, 844-847 15. Veys B.M. 20 years experience with ketoprofen. Scand.J.Rheum., 1993, Suppl.90: 1-44 16. Чичасова Н.В., Насонов Е.Л., Алекберова З.С., Имаметдинова Г.Р., Каратеев Д.Е., Решетняк Т.М. Efficasy and tolerability of various ketoprophen forms (Lek, Slovenia) in short-term and long-term treatment of patients with active rheumatoid arthritis. Ann. Rheum. Dis., 1999, Abstract of XIV EULAR Congress, 201(835) 17. Силин Л.Л., Бровкин С.В. Применение гелей в комплексном лечении закрытых повреждений мягких тканей. Медицинская помощь, №2. 2001, 11-13. 18. Z. Gurol, S., Hekimoglu, R., Demirdamar M. Percutaneous absorbtion of ketoprofen. In vitro release and percutaneous absorption of ketoprofen from different ointment bases Pharm. Acta Hel., 1996, V.71: 205-212 19. Froebe C.L., Simion F.A., Rhein L.D. et.al. Stratum corneum lipid removal by surfactants: relation to in vivo irritation Dermatology, 1990, V.181: 277-283 20. Walters K.A. Penetration enhancers and their use transdermal therapeutic systems In Hadgraft J. and Guuy R.H. (Eds.), Transdermal Drug delivery, Marcel Dekker, Inc., New York. P.197 21. Morimoto Y., Hatanaka T., Sugibayashi K., Omiya H. Prediction of skin permeability of drugs: comparison of human and hairless rat skin J. Pharm. Pharmacol., 1992,V.8: 634-639