Фармакодинамика и фармакокинетика
Фармакодинамика
Эффект препарата обусловлен действием активного метаболита молсидомина – линсидомина. Это вещество влияет на гладкомышечный слой сосудов, понижая их тонус, а также обладает антиагрегатным действием. Когда тонус гладкомышечных элементов снижен, увеличивается объём сосудистого русла и уменьшается давление в желудочках сердца. В итоге уменьшается нагрузка на сердце и потребность сердечной мышцы в кислороде снижается.
Также под действием молсидомина уменьшается спазм коронарных артерий, расширяются их ветки и, соответственно, улучшается кровоснабжение сердечной мышцы.
Фармакокинетика
После приёма внутрь в пищеварительном тракте абсорбируется приблизительно 90% действующего вещества. Биодоступность равна 65%. Только 11% молсидомина связывается с плазменными белками.
Действие начинает чувствоваться через 20 минут и длится 4-6 часов. Через 30-60 минут концентрация препарата в крови достигает максимума.
В печени происходит трансформация: ферментным путём молсидомин превращается в сиднонимин 1, а сиднонимин 1 не ферментативным путём – в линсидомин, который и обеспечивает фармакологическое действие лекарства.
Молсидомин из организма в основном выводится с мочой (90-95%, из них 2 % — неизмененное вещество) и калом (3-4 %). Период полувыведения длится полтора-два часа, но может значительно увеличиваться при печеночной недостаточности (до 7,5 часов).
Противопоказания
Лекарство запрещено принимать при:
- кардиогенном шоке;
- тяжелой гипотензии;
- глаукоме;
- острой фазе инфаркта миокарда, особенно если при этом понижено артериальное давление;
- беременности и в период лактации;
- при нарушениях углеводного обмена (наследственной непереносимости галактозы, фруктозы, дефиците лактозы Лаппа, сахаразы-изомальтазы, синдроме мальабсорбции глюкозы, галактозы).
Приём препарата при остром инфаркте миокарда разрешается только при постоянном контроле со стороны лечащего врача.
Стенокардия — клинический синдром, проявляющийся дискомфортом или болью
Стенокардия — клинический синдром, проявляющийся дискомфортом или болью в грудной клетке сжимающего, давящего характера, которая локализуется чаще всего за грудиной и может иррадиировать в левую руку, шею, нижнюю челюсть, эпигастральную область.
Похожая на стенокардию боль может быть симптомом некардиальных заболеваний или патологических состояний, в том числе с вовлечением в патологический процесс пищевода, грудной клетки или легких. Среди них состояния, повышающие потребление кислорода, — гипертермия, гипертиреоз, интоксикация симпатомиметиками. Снижают поступление кислорода анемия, гипоксемия, пневмония, бронхиальная астма, хроническая обструктивная болезнь легких, легочная гипертензия, синдром ночного апноэ, гиперкоагуляция, полицитемия, лейкемия, тромбоцитоз.
Первым и важнейшим шагом в диагностике ИБС является детальное описание болевого синдрома. Оценивается пять характеристик боли: характер, локализация, длительность, факторы, провоцирующие и купирующие боль.
К неинвазивным инструментальным методам диагностики относятся
1. Регистрация ЭКГ в покое.Во время ишемии миокарда на ЭКГ фиксируются изменения конечной части желудочкового комплекса — сегмента ST и зубца Т (транзиторное горизонтальное или косонисходящее снижение сегмента ST и уплощение или инверсия зубца Т). Иногда отмечается подъем сегмента ST, что свидетельствует о более тяжелой трансмуральной ишемии миокарда. В отличие от инфаркта миокарда при стенокардии отклонения сегмента ST быстро нормализуются после купирования симптомов. Кроме того, на ЭКГ могут быть выявлены гипертрофия левого желудочка, блокады ножек пучка Гиса, нарушения ритма или проводимости. При диагностике стабильной стенокардии ЭКГ покоя рекомендуется регистрировать вне болевого приступа, а также (по возможности) во время болевого эпизода.
2. Нагрузочные ЭКГ-пробы.Это более чувствительные и специфичные методы, чем регистрация ЭКГ в покое, для идентификации ишемии. Нагрузочные тесты провоцируют ишемию миокарда посредством повышения потребности миокарда в кислороде (тредмил-тест, велоэргометрия, добутаминовая проба) или снижения доставки кислорода к миокарду (пробы с дипиридамолом и аденозином). При этом выявление ишемии может осуществляться различными методами на основе специфических нарушений перфузии и метаболизма миокарда, региональной сократимости или с учетом ЭКГ-изменений и клинических симптомов.
3. Пробы с дозированной физической нагрузкой.Во время пробы с дозированной физической нагрузкой пациент выполняет возрастающую нагрузку на тредмиле или велоэргометре, при этом постоянно регистрируют частоту сердечных сокращений и ЭКГ через равные промежутки времени (1–3 мин), контролируют артериальное давление. В дополнение к регистрации ЭКГ при физической нагрузке этот стресс-тест играет важную роль в выявлении «немой» ишемии и оценке прогноза у лиц со стабильной стенокардией, а также в изучении дальнейшего развития заболевания и эффективности лечения. Проба с физической нагрузкой считается положительной в отношении ИБС, если при ней воспроизводятся типичные для пациента боль или стеснение в груди и возникают характерные для ишемии изменения на ЭКГ.
4. Холтеровское мониторирование (ХМ) ЭКГ. У больных ИБС использование холтеровского мониторирования наиболее обоснованно для диагностики безболевой ишемии миокарда. Это единственный метод, позволяющий определить ее тяжесть, оценить болевые и безболевые ишемические изменения ЭКГ, которые возникают в разное время суток в амбулаторных условиях.
С помощью ХМ у больных ИБС возможна регистрация суточных ритмов ишемической активности. Использование ХМ позволяет обнаружить ишемию миокарда у больных, которые не в состоянии выполнять тесты с физической нагрузкой (физический статус, заболевание периферических сосудов, выраженная легочная патология), а также в некоторых особых условиях, например во время психоэмоционального стресса.
5. Эхокардиография (ЭхоКГ).Ее проведение целесообразно при подозрении на поражение клапанов или при гипертрофической кардиопатии, которые могут вызывать симптомы, сходные с ИБС, а также для определения функции левого желудочка. У отдельных больных ЭхоКГ может выявить некоторые последствия ИБС, такие как нарушение региональной сократимости миокарда, митральная регургитация.
Данные допплеровского ЭхоКГ-исследования обычно предоставляют точную количественную информацию о наличии и степени сопутствующих поражений. Например, если речь идет о гипертрофии, можно установить, является ли она концентрической или асимметричной, уточнить ее локализацию — в области межжелудочковой перегородки, верхушки левого желудочка или свободной стенки.
После проведения диагностических мероприятий важной задачей врача амбулаторного звена является выбор оптимальной терапии, направленной на снижение частоты ангинозных приступов, профилактику острого инфаркта миокарда, улучшение качества жизни пациента.
С целью профилактики острого инфаркта миокарда используются следующие группы препаратов
липидоснижающие (антиатеросклеротические): статины, фибраты, никотиновая кислота, ПНЖК; антитромбоцитарные: ацетилсалициловая кислота, клопидогрель, тиклопидин, варфарин, дипиридамол; метаболические: триметазидин, ранагазин, L-карнитин, дихлорацетат; антиангинальные препараты, влияющие на гемодинамику: органические нитраты, b-блокаторы и антагони-сты Са. Антиангинальные препараты (препараты, предупреждающие приступы стенокардии) за счет профилактики ишемии миокарда значительно улучшают самочувствие больного и повышают переносимость физической нагрузки. Для оптимизации лечения больных ИБС со стабильной стенокардией в Институте кардиологии им. А.Л. Мясникова была предложена методика ступенчатого медикаментозного лечения этой категории больных в амбулаторных условиях. Суть ее состоит в следующем: 1) назначение медикаментозных препартов проводится в виде 3 ступеней с возрастающим антиангинальным эффектом за счет комбинирования препаратов с разными механизмами действия; 2) ступень лечения выбирается в соответствии с функциональным классом (ФК) стенокардии у больного; 3) круг используемых препаратов ограничивается наиболее эффективными, хорошо переносимыми и доступными; 4) лечение должно проводиться в пределах диапазона установленных разовых и суточных доз препаратов; 5) если в течение недели на избранной ступени лечение неэффективно, необходимо перейти на следующую, более высокую ступень; 6) при возникновении побочных явлений, связанных с приемом конкретного препарата, его отменяют, заменяя другим в пределах избранной ступени; 7) длительность лечения, переходы на другую ступень и перерывы в лечении определяются ФК, клиническим течением заболевания, эффективностью и переносимостью лечения.
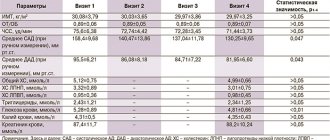
Схема ступенчатого назначения антиангинальных препаратов больным со стабильной стенокардией различных ФК в амбулаторных условиях (Б.А. Сидоренко и соавт., 1986) представлена в табл. 1.
Для профилактики приступов стенокадии наиболее часто в режиме монотерапии назначают органические нитраты, обладающие благоприятной комбинацией вазодилатирующих эффектов, помогающих устранять дисбаланс между снабжением миокарда кислородом и его потребностью в кислороде у больных ИБС. Кроме того, нитраты снижают пред- и постнагрузку левого желудочка, сосудистое сопротивление, в том числе коронарных артерий, АД, обладают антитромбоцитарной активностью.
Однако их применение сопряжено с рядом отрицательных эффектов. Так, при длительном приеме нитратов возможно развитие толерантности к ним, проявляющееся либо укорочением периода действия препарата, либо полным исчезновением эффекта. Это связано с появлением дефицита внутриклеточных SH-групп и нейрогормональной активацией ренин-ангиотензиновой системы с последующим выбросом катехоламинов в кровь. Нередки церебральные симптомы — резкая головная боль, чувство распирания, пульсации головы, шум в ушах и голове. Иногда появляется сердцебиение, вызванное рефлекторной синусовой тахикардией. У ряда пациентов возможен синдром отмены, сопровождающийся обострением ИБС в виде учащения приступов стенокардии, возникновения инфаркта миокарда и даже внезапной смерти.
Молсидомин, инструкция по применению (Способ и дозировка)
Способ применения лекарства и его дозировка зависят от того, с какой целью и кому были назначены таблетки Молсидомин:
- Профилактика приступов стенокардии – 4 – 12 мг в сутки, принимают внутрь после еды.
- При приёме в лечебных целях сначала назначают с 4-6 приёмов по 1-2 мг ежедневно. Затем, если это будет необходимо, дозу увеличивают до 2-4 мг, а количество приёмов уменьшают до 2-3 раз в сутки.
- Для купирования приступа стенокардии таблетку кладут под язык.
Если пациент преклонного возраста, с почечной или печеночной недостаточностью и склонен к снижению артериального давления, лечение нужно начинать с более низких доз, которые врач должен устанавливать в индивидуальном порядке.
Обратите внимание!
Описание препарата Молсикор табл. 4мг №30 на этой странице — упрощенная авторская версия сайта apteka911, созданная на основании инструкции/ий по применению. Перед приобретением или использованием препарата вы должны проконсультироваться с врачом и ознакомиться с оригинальной инструкцией производителя (прилагается к каждой упаковке препарата).
Информация о препарате предоставлена исключительно с ознакомительной целью и не должна быть использована как руководство к самолечению. Только врач может принять решение о назначении препарата, а также определить дозы и способы его применения.
Передозировка
При передозировке появляется сильная головная боль, падает артериальное давление, резко учащается пульс.
При небольшой передозировке достаточно прилечь с приподнятыми вверх ногами. Если принятая доза более, чем в два раза превышает обычную, необходимо промыть желудок (если человек в сознании) и проводить симптоматическую терапию.
В случае, когда, несмотря на принимаемые меры, симптомы усиливаются, нужно обратиться в больницу для проведения инфузионной терапии.
Побочные эффекты
Наблюдаются следующие побочные действия.
Со стороны сердечно-сосудистой системы: снижение АД, ортостатическая гипотензия, коллапс.
Со стороны ЦНС: головная боль, возникающая в начале лечения и исчезающая при его продолжении; головокружение, повышенная утомляемость, общая слабость.
Со стороны ЖКТ: анорексия, тошнота, рвота.
Со стороны кожных покровов: гиперемия лица; аллергические реакции, включая высыпания на коже.
Со стороны дыхательной системы: бронхоспазм.
Взаимодействие
При одновременном приёме Молсидомина и других медицинских препаратов нужно учитывать особенности их взаимодействия:
- вазодилататоры, антагонисты кальция, ингибиторы АТФ, диуретики способствуют повышению гипотензивного эффекта;
- ацетилсалициловая кислота усиливает антиагрегатное действие;
- совмещение с Илопростом приводит к существенному понижению агрегации тромбоцитов, поэтому в этом случае обязательно необходимо регулярно проверять и оценивать анализ крови;
- одновременное употребление Молсидомина и Силденафила может привести к развитию необратимой артериальной гипотензии с опасными для жизни последствиями, поэтому такая комбинация категорически запрещена.
При беременности и лактации
Исследования проводились только на животных. Тератогенного действия выявлено не было, но информации на сегодняшний день недостаточно, чтобы сделать окончательный вывод. Поэтому применение Молсидомина при беременности запрещено, особенно в первом триместре.
Период лактации относится к противопоказаниям к терапии Молсидомином. Если он всё же был назначен, на период лечения необходимо прекратить кормление молоком.
Особые указания
Предостережения и специальные меры при применении. молсидомин, как правило, не вызывает существенного снижения ад, однако у пациентов с артериальной гипотензией, лиц пожилого возраста со сниженным оцк и пациентов, которые получают лечение другими вазодилататорами, следует соблюдать осторожность.
Особого внимания при лечении препаратом требуют пациенты после геморрагического инсульта, с нарушением мозгового кровообращения и повышенным внутричерепным давлением, пациенты после недавно перенесенного инфаркта миокарда, больные со склонностью к гипотензивным реакциям.
При длительном применении нитратов для предотвращения развития к ним толерантности рекомендуется включать в схему лечения молсидомин.
Пациентам с печеночной или почечной недостаточностью следует применять более низкие дозы с постепенным их повышением до получения необходимого терапевтического эффекта. В общем при лечении пациентов с нарушением функции почек дозу молсидомина модифицировать не рекомендуется. Но, принимая во внимание, что 90–95% метаболитов молсидомина выделяется почками, возможно снижение дозы или увеличение интервалов между приемами препарата с учетом индивидуальной реакции пациентов.
В связи с тем, что препарат содержит лактозу, его нельзя применять в лечении больных с редкой формой врожденной непереносимости галактозы, при дефиците лактазы Лаппа или синдроме мальабсорбции глюкозы-галактозы.
Применение в период беременности и кормления грудью. В исследованиях на животных тератогенного действия препарата не выявлено. Однако из-за отсутствия убедительных данных о безопасности препарата применение Молсикора при лечении беременных противопоказано.
В период кормления грудью применение препарата противопоказано.
Дети. Не применять препарат у детей.
Способность влиять на скорость реакции при управлении транспортными средствами и работе с другими механизмами. Учитывая побочные реакции препарата (головокружение) и возможное негативное влияние на концентрацию внимания у лиц, которые управляют автомобилем или работают с другими механизмами, препарат можно назначать с осторожностью только после тщательной оценки возможного риска.