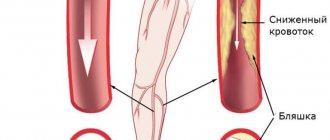
Такое поражение артерий, как облитерирующий атеросклероз, представляет собой необратимое разрастание бляшек из низкоплотных липопротеинов под внутренней оболочкой артерий.
Термин «облитерация» означает постепенное полное перекрытие просвета сосуда с развитием ишемии органов и тканей, куда прекращает поступать кровь. Он отображает наиболее тяжелый вариант течения атеросклеротического процесса с поражением артерий крупного и среднего калибра. К подобным сосудам относятся: аорта, артерии почек, брюшной полости, верхних и нижних конечностей.
В медицинской практике диагноз более распространен к применению описания нарушения кровообращения в ногах, хотя возможно развитие атеросклероза в облитерирующей форме в руках, в почечных и мезентериальных артериях.
Что говорит МКБ?
В Международной классификации болезней (МКБ-10) отсутствует характерное название болезни. Она учитывается в классе «Болезней сердца и сосудов», в подклассе «Болезни артерий», в группе «Атеросклероз» с кодом I70.
Для атеросклероза сосудов конечностей установлен общий код I70.2. По отдельным кодам учитываются поражения почечной, брыжеечной и других периферических артерий.
Наиболее ярко и часто проявляется облитерирующий атеросклероз артерий ног. Рассмотрим причины его развития, возможные подходы в диагностике и лечении.
Атеросклероз сосудов нижних конечностей — симптомы и лечение
Лечение атеросклероза артерий нижних конечностей может быть консервативным (терапевтическим) и хирургическим (оперативным).
Консервативное лечение
Цели консервативного лечения — устранить симптомы атеросклероза и снизить риск прогрессирования заболевания. Лечение должно включать лекарственную терапию, немедикаментозные средства лечения и профилактики патологии сосудов [10].
1. Немедикаментозное лечение
При атеросклерозе артерий ног пациентам нужно изменить свой образ жизни, чтобы не допустить осложнений и прогрессирования болезни:
- Бережно обращаться с кожей ног: ежедневно мыть ноги, избегать царапин, порезов и других повреждений кожи. При атеросклерозе, особенно на фоне сахарного диабета, малейшая царапина может привести к трофической язве.
- Ходить пешком не менее трёх раз в неделю, а лучше ежедневно. При правильных нагрузках тренировочная ходьба улучшает эффективность лечения. Рекомендованная продолжительность тренировочной ходьбы — от получаса до 45 минут, но можно увеличивать нагрузку.
- Отказаться от курения.
- Избегать длительного переохлаждения ног и др.
2. Медикаментозное лечение
Липидоснижающая терапия. У всех пациентов с заболеваниями артерий ног уровень «плохого холестерина» не должен превышать 1,8 ммоль/л (70 мг/дл) [11][12]. Чтобы снизить холестерин, назначаются статины (Розувастатин, Аторвастатин и др.) и фибраты [4][20].
Антигипертензивная терапия. По данным действующих европейских рекомендаций, в ходе лечения нужно добиться, чтобы артериальное давление не превышало 140/90 мм рт. ст. Снизить давление помогают ингибиторы ангиотензинпревращающего фермента (ИАПФ), диуретики, антагонисты кальция, блокаторы рецепторов к ангиотензину (БРА) II поколения.
Антиагреганты и антикоагулянты. Эти препараты предназначены для профилактики тромбоза, но они различаются по механизму действия. Антикоагулянты подавляют активность белков, участвующих в свёртывании крови. Антиагреганты не дают тромбоцитам собираться в сгустки.
Если нет противопоказаний, антиагреганты нужно принимать всем пациентам с симптомным атеросклерозом артерий ног и всем пациентам после операции по реваскуляризации конечности. Чаще всего используется Ацетилсалициловая кислота, иногда Клопидогрел.
Если есть дополнительные факторы (сопутствующий венозный тромбоз, нарушения ритма сердца, аллергия на антиагреганты и др.), врач может назначить антикоагулянты.
В случае недавно перенесённой операции по реваскуляризации конечности антикоагулянты и антиагрегантны могут применяться вместе.
Терапия перемежающейся хромоты. При перемежающейся хромоте применяются препараты, способные расширить мелкие артерии, наиболее эффективные из них:
- Для парентерального введения (инъекции/капельницы/уколы):Пентоксифиллин, Актовегин (депротеинизированный гемодериват крови телят), Вессел Дуэ Ф (Сулодексид), крайне редко назначается никотиновая кислота и простагландины (Алпростадил или Илопрост).
- Для перорального применения (в форме таблеток): Цилостазол, Сулодексид, Пентоксифиллин и др.
Терапия гипергомоцистеинемии. Назначаются препараты фолиевой кислоты и кобаламин (B12). В исследованиях была доказана эффективность приёма фолиевой кислоты в дозах от 0,5 до 5,0 мг и кобаламина в дозировке 0,5 мг в сутки [1][4]. Перед назначением этих препаратов нужно проверить их уровень в крови и исключить противопоказания, так как эти вещества оказывают значительный биостимулирующий (и даже онкогенный) эффект.
Терапия болевого синдрома. Применяются нестероидные противовоспалительные препараты (НПВС): Кетопрофен, Анальгин и др. Для лечения и очищения язв могут использовать антимикробные мази и порошки.
Препараты стимуляторы репарации тканей. Эти препараты стимулируют рост мелких сосудов, но по поводу такого лечения нет единого мнения среди врачей. Кто-то категорически против из-за побочных эффектов, кто-то использует. В Национальных рекомендациях по диагностике и лечению заболеваний артерий нижних конечностей этот метод не указан. Эффективность и результаты лечения сильно различаются в зависимости от клиники и врача, который проводит лечение.
3. Физиолечение
При атеросклерозе артерий ног может применяться электрофорез с Новокаином, дарсонвализация, гипербарическая оксигенация и др. [5] Физиотерапия всегда используется как дополнительный метод лечения. Она упоминается в книгах и применяется на практике, но научных исследований по эффективности именно этих методов в сосудистой хирургии нет.
Осложнения, ассоциированные с терапией симптомного атеросклероза артерий нижних конечностей:
- Болезни желудка, связанные с приёмом НПВС, вплоть до язв.
- Психические нарушения на фоне постоянного болевого синдрома: депрессивные состояния, неврозы и др.
- Обострение болезней печени и почек (гепатитов, цирроза, нефрита, сморщенной почки и др.), связанные с неправильным применением лекарственных препаратов. Нужно учитывать, что лекарства всасываются в организме не полностью и выходят через печень или почки. Из-за чрезмерной нагрузки на эти болезни могут обостриться [1][4].
Хирургическое лечение
Так как причиной ишемии является сужение или закупорка просвета артерий атеросклеротическими бляшками, оптимальнее всего провести хирургическое лечение.
У большинства пациентов с заболеваниями артерий ног возможно провести реконструктивные операции артерий. Такие операции направлены на восстановление анатомии или функции нижних конечностей.
Возможные реконструктивные операции:
1. Открытые операции:
- Тромбэндартерэктомии — удаление тромбов и бляшек из просвета сосудов.
Удалённые атеросклеротические бляшки
- Протезирование артерии — замена сосуда искусственным протезом либо собственной веной пациента.
- Профундопластика — пластика глубокой бедренной артерии, при которой из неё удаляют бляшки, после чего диаметр просвета артерии расширяют при помощи заплат.
- Артериализация венозного русла — операция, при которой кровоток из артерии пускают в вену.
- Шунтирующие операции— наложение мостика между здоровыми участками сосуда в обход закрытого участка артерии. Например, при перекрёстном бедренно-бедренном (подвздошно-бедренном) шунтировании соединяют артерии двух нижних конечностей и нога кровоснабжается за счёт другой ноги. Также бывает аорто-бедренное шунтирование, бедренно-подколенное, бедренно-берцовое, подмышечно-бедренное и др.
2. Эндоваскулярные процедуры — восстановление сосудов без разрезов:
- Транслюминальная баллонная ангиопластика — в артерию вводят тонкую трубку с маленьким баллоном, который позволит расширить русло сосуда.
- Стентирование — в просвет сосуда помещают упругий металлический каркас, расширяющий просвет артерии.
3. Гибридные операции — сочетание открытых и эндоваскулярных методов лечения. Проводятся при сложном, многоуровневом поражении артерий.
Неклассические методы восстановления и улучшения кровотока
- Симпатэктомия — удаление симпатических нервных узлов.
- Операция Рота — выполнение дырочек на кости, чтобы мелкие сосуды прорастали из костного мозга в окружающие ткани.
- Аутодермопластика — пластика трофических язв, чтобы ускорить их заживление при неэффективности консервативного лечения.
- Ампутация — отсечение участка ноги при его необратимом поражении. Какую часть придётся удалить, зависит от уровня поражения.
Эти методы используются редко.
Реабилитация после операции
Стандартный послеоперационный период длится от 4 до 10 суток. После этого периода пациента отпускают на амбулаторное наблюдение и лечение у хирурга по месту жительства.
В зависимости от характера операции рекомендации по реабилитации могут отличаться: например, при протезировании или шунтировании врач может рекомендовать не передавливать область протеза или шунта другой ногой. Также даются рекомендации по ходьбе (какие нагрузки возможны), образу жизни, питанию и другим факторам. При стандартном течении заболевания через 10 дней после операции можно включать обычные физические нагрузки и постепенно снижать ограничения. Каких-то специфических реабилитационных мероприятий не требуется.
Почему развивается эта форма атеросклероза?
В причинах развития облитерирующего атеросклероза ног можно выделить факторы общего характера, ускоряющие атеросклеротический процесс, негативно влияющие на уровень холестерина в крови, и типичные условия для поражения именно сосудов нижних конечностей.
Общие факторы:
- возрастные особенности — установлено, что у людей старше 40 лет значительно снижается иммунитет из-за прекращения деятельности вилочковой железы, это дает возможность инфекционным агентам беспрепятственно разрушать артериальную стенку, помощь холестерина в «латании дыр» становится чрезмерной и вызывает отложения в виде бляшек;
- наибольшие изменения у мужчин связаны с защитой женского организма половыми гормонами, перестройкой во время беременностей;
- никотиновая интоксикация у курильщиков способствует спастическим сокращениям сосудистого русла, нарушает регуляцию тонусом со стороны нервной системы;
- стрессы, неуправляемые ситуации, напряженные условия работы, нервные срывы приводят к усилению роли спазма артерий;
- нерациональное питание вызывает избыток поступления жиров и легких углеводов, которые не перерабатываются в энергию, а откладываются в виде лишнего веса или повышают уровень холестериновых производных в крови, из которых строятся бляшки;
- пассивный малоподвижный образ жизни;
- наличие сопутствующих заболеваний (гипертония, сахарный диабет);
- наследственная предрасположенность.
К локальным факторам, способствующим поражению сосудов ног, относятся:
- частые переохлаждения, отморожения ног;
- ношение тесной обуви, затрудняющей кровоснабжение;
- перенесенные травмы (ушибы, переломы).
Симптоматика
Если следить за своим здоровьем и прислушиваться к ощущениям, то клинические проявления заболевания можно распознать даже самостоятельно. Заболевание имеет следующие симптомы:
- чувство зуда, жжения в конечностях;
- онемение, похолодание в ногах;
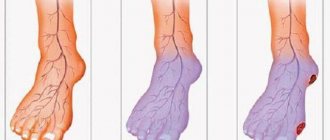
- бледные кожные покровы нижних конечностей;
- атрофия тканей на бедрах и голеностопах (сужение сосудов приводит к тому, что нарушаются обменные процессы в тканях, а это приводит к истончению мышечного и жирового слоя);
- полное или частичное выпадение волос на ногах, происходящее из-за недостаточного кровообращения;
- болевой синдром и хромота, сопровождаемая приступами боли.
ВНИМАНИЕ! На поздних стадиях заболевания наблюдается изменение цвета кожи стоп и пальцев. Это говорит о том, что сосуды сузились, и начался застой крови. Если на этой стадии не обратиться к специалисту и не принять меры, то со временем на ногах начнут образовываться трофические язвы и гангрена.
Механизм поражения артерий
Все перечисленные причины нарушают метаболизм жира, а именно накапливают низкоплотные липопротеины и триглицериды. Эти вещества в норме являются переносчиками молекул, но при заболевании изменяются, связываясь с антителами, становятся накопителями ненужных запасов в клетках.
Процесс усиливается при сахарном диабете, гипертонии, сниженной функции щитовидной железы, подагре, в период климакса, под влиянием стрессовых ситуаций.
Другая сторона — нарушенная утилизация липопротеидов печенью. Это зависит от потери чувствительности клеток гепатоцитов к изменившимся комплексам. Нервные окончания (рецепторы) не распознают их, поэтому не принимают на переработку.
Наследственность объясняется мутацией генов, управляющих именно жировым обменом холестериновых соединений.
Как «выглядят» больные артерии ног изнутри?
Бляшки образуются чаще в местах наибольшего давления кровотока, в области разветвлений сосудов. Изнутри стенка артерии имеет желтоватый цвет, плотная, эластичность потеряна, возможна деформация, отложение солей кальция.
Бедренные и подколенные артерии имеют пять типов поражения по локализации и протяженности:
- тип 1 — ограниченные участки сужения (окклюзии) по отдельным сегментам;
- тип 2 — распространенные изменения всей поверхности только наружного бедренного сосуда;
- тип 3 — распространенные окклюзии наружной бедренной и подколенной артерий, но сохранение проходимости в месте развилки подколенной ветки;
- тип 4 — облитерация поверхностной бедренной и подколенной артерий в сочетании с уровнем развилки подколенной ветки, но при сохраненной проходимости глубокой бедренной артерии;
- тип 5 — наиболее тяжелое поражение, поскольку наблюдается сужение на уровне поверхностной, глубоких бедренных и подколенной артерий.
В сочетанном поражении артериальных сосудов голени с подколенными различают 3 типа:
- тип 1 — при полной облитерации подколенного сегмента и начальных отделов берцовых артерий сохранена проходимость в средней и нижней части голени;
- тип 2 — сужение на уровне одной или двух артерий голени, но имеется кровоток в нижней части подколенной и берцовых артериях;
- тип 3 — проходимость сохранена только на уровне мелких ветвей на голенях и стопах.
Прогрессирующий атеросклероз вызывает изъязвление бляшки с распадом тканей. Оторвавшиеся массы мигрируют в более отдаленные участки ног, вызывают тромбоз, нарушают кровообращение.
Другой исход — образование аневризматического мешка, истончение стенки и внутреннее кровотечение из поврежденного сосуда.
Как предотвратить развитие гангрены?
Облитерирующий атеросклероз является одной из наиболее частых причин развития гангрены и ампутации нижних конечностей. Тяжелых осложнений можно избежать путем строгого следования рекомендациям по профилактике облитерирующего атеросклероза.
Дополнительно следует обратить внимание на:
- Обувь. Правильно подобранная обувь препятствует травматизации и натиранию ступней;
- Температуру за окном. Переохлаждения и обморожения – главные враги нижних конечностей;
- Объем потребляемого сахара. “Сладкая” кровь провоцирует разрушение тканей и замедляет заживление ран;
- Раны, трещины и прочие повреждения кожи. Своевременное лечение ранок и ожогов – залог здоровой кожи;
- Физическую активность. Умеренные нагрузки улучшают кровоснабжение тканей, однако чрезмерная активность может перетрудить ноги и ухудшить состояние.
Клинические проявления, классификация болезни
Симптомы облитерирующего атеросклероза зависят от степени сужения сосудов, тяжести течения заболевания. В соответствии с этими признаками выделяют клинические стадии.
Начальная (бессимптомная) — по названию ясно, что никаких жалоб пациент не предъявляет, считает себя здоровым человеком, но в анализе крови обнаруживается повышение уровня липидов.
Стадия первичных признаков. Беспокоят такие симптомы:
- онемение (пациенты говорят «как будто отсидел ногу»);
- постоянная зябкость стоп;
- редко – мышечные судороги;
- невыраженные боли в ногах.
Стадия клинических проявлений. Жалобы:
- сильная боль в ногах, усиливающаяся при ходьбе и вызывающая прихрамывание;
- кожа на стопах и голенях бледная, холодная;
- возможно появление язвочек или незаживающих ранок на пальцах ног.
В отличие от эндартериита (тромбангиита) нет такой выраженной премежающейся хромоты, боли постоянные.
Стадия трофических нарушений. Проявляния:
- сильные боли;
- атрофия мышц голени и бедра;
- трофические язвы на стопах;
- начало гангрены.
Симметричность поражения более типична для атеросклероза
Возможные осложнения
Характер осложнений также напрямую зависит от того, где сформировались липидные отложения. При этом выделяют 2 варианта последствий, которые возникают при таком заболеваний. В первом случае по мере увеличения размеров подобных образований ухудшается работа пораженного органа, что проявляется в медленном нарастании интенсивности клинических проявлений и увеличения числа симптомов.
Вследствие разрушения бляшек патологические процессы развиваются быстро вследствие тромбоза сосудов. Во втором случае высока вероятность возникновения:
- инфаркта миокарда;
- гангрены нижних конечностей;
- инсульта.
При данной болезни возможны и другие последствия. В частности, при нарушении кровотока в головном мозге не исключены психические и моторные расстройства (нарушение сознания и восприятия, снижение подвижности конечностей и другое).
Вероятность развития осложнений (включая смерть) зависит от следующих факторов:
- мужской пол;
- возраст;
- повышенные уровень холестерина и артериального давления;
- курение;
- сахарный диабет;
- ожирение и другие.
Сочетание указанных факторов увеличивает риск наступления смерти.
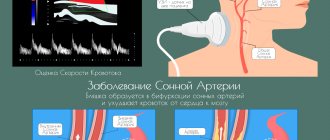
Диагностика
Диагностика разных стадий болезни обычно не вызывает трудностей у врача. Холодная потная стопа, снижение пульсации на тыльной артерии, атрофия мышц и трофические изменения не вызывают сомнений.
В поликлинике проблемами атеросклеротического поражения сосудов ног занимаются терапевты вместе с хирургами. Для консультации возможно направление в центр или отделение сосудистой хирургии.
Кроме анализов крови на холестерин и липопротеины, а также уровень глюкозы, врачу необходимо оценить степень проходимости артерий.
Для этого применяют:
- ангиографию с введением контрастного вещества в бедренную артерию — методика проводится в стационарных условиях;
- УЗИ сосудов, допплерографию в поликлинике.
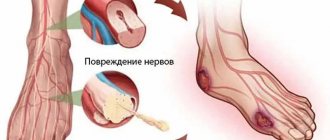
Дифференцировать диагноз необходимо с облитерирующим эндартериитом, болезнью Рейно, Монкеберга, невритом седалищного нерва.
На снимке а) рентгенограмма показывает разветвления артерий ниже колена на правой ноге, цветная допплерография b), сделанная спереди и сзади, подтверждает непроходимость сосудов с уровня середины голени на левой ноге (S)
Для болезни Рейно более характерны приступообразный характер, поражение кистей рук. Склероз Монкеберга — редкое генетическое заболевание, при котором быстро развивается кальциноз не только периферических, но и коронарных артерий.
При неврите седалищного нерва болевые ощущения носят стреляющий характер, иррадиируют по наружной поверхности бедра через голень в большой палец стопы. Обнаруживают положительные симптомы натяжения (Лассега), патологические коленные рефлексы, усиление болей при движении позвоночника, наклонах вперед, пальпации в точках выхода нерва. Не имеется нарушений пульсации на артериях стопы.
Здоровый образ жизни, правильное питание и диеты
Соблюдение диеты является основополагающим принципом в профилактике и лечении опасной сосудистой патологии.
Главный принцип рационального питания заключается в том, чтобы свести к минимуму поступление холестерина и животных жиров вместе с пищей.
При наличии облитерирующего атеросклероза или при высоком риске его развития категорически запрещается употреблять:
- жирное мясо;
- копчености;
- колбасы;
- консервы;
- субпродукт;
- молочные продукты высокой жирности;
- блюда фаст-фуда;
- сдобную выпечку и сладости;
- маргарин;
- сливочное масло;
- заводские соусы.
Совет! К разрешенным продуктам относят диетическое мясо (кролик, телятина, курица), морскую рыбу, крупы, овощные супы, овощи и фрукты, несдобное печенье, нежирные молочные продукты, орехи и яйца (2-3 в неделю).
Лечение
Лечение облитерирующего атеросклероза проводится с учетом стадии нарушения кровообращения. В обязательном порядке потребуются меры по изменению образа жизни, характера питания.
- От пациента требуется категорический отказ от курения.
- В питании придется ввести низкохолестериновую диету с ограничением употребления жирных блюд, мяса, легких углеводов.
- Необходимо соблюдать гигиенический уход за стопами (мыть ноги дважды в день, протирать дезинфицирующим раствором, чаще менять носки).
- Следует носить удобную свободную обувь, для утепления пользоваться шерстяными носками, избегать переохлаждения. Опасными могут быть даже мелкие травмы (порезы, мозоли, растирания).
Подробнее о принципах питания можно прочитать в этой статье.
Потребность в согревании не каприз, а реальная необходимость больного
Лекарственные препараты относятся к консервативным способам терапии, назначаются только врачом. Они должны:
- вызывать расширение артериальных сосудов;
- способствовать развитию коллатерального (вспомогательного) кровообращения;
- предотвращать дальнейшее развитие атеросклероза;
- улучшать микроциркуляцию на уровне тканей.
Лечение атеросклероза в Инновационном сосудистом центре
Наш центр был создан как клиника по современному лечению атеросклероза и его осложнений. В нашей клинике можно получить консультацию опытного сосудистого хирурга, пройти необходимое инструментальное обследование. Получить рекомендации по консервативному лечению неосложненного сосудистого пороажения, но главное полноценно вылечить критическую ишемию с помощью сосудистой операции.
Методы сосудистой хирургии, применяемые в нашей клинике, не имеют аналогов в России по своей эффективности в лечении критической ишемии на фоне облитерирующего атеросклероза. Упор мы делаем на малоинвазивные и микрохирургические вмешательства, которые пока не получили широкого распространения в нашей стране. Спасти ногу при критической ишемии на фоне атеросклеротической закупорки нам удается у 98% всех пациентов. Таких результатов мы достигаем благодаря разумным подходам к лечению, безупречному отношению к интересам наших пациентов, коллегиальным решениям с учетом мнения смежных специалистов и отличному диагностическому и лечебному оборудованию.
Когда оправдано применение консервативных методов
Сосудистые хирурги предупреждают об опасности затягивания консервативных методов при наличии выраженной облитерации сосудов и угрозе трофических изменений и гангрены.
Допускается курс лекарственной терапии при:
- стадии хронической артериальной недостаточности;
- сопутствии тяжелых заболеваний (ишемия миокарда, мозга, сахарный диабет, хронические болезни почек, легких);
- многоуровневом поражении сосудов с окклюзией главных и конечных артерий.
Лекарственные средства и их действие
Для снятия болевого синдрома применяются:
- обезболивающие препараты;
- новокаиновые блокады (внутриартериальные, паравертебральные на уровне 2–3 поясничных позвонков).
Снимается спазм сосудов с помощью Но-шпы, Галидора, Никотиновой кислоты, Гексония.
Для профилактики тромбообразования применяют Трентал, Пентоксифилин, Агапурин, группу аспирина.
В стационарных условиях Трентал вводят внутривенно капельно, затем назначают таблетки в поддерживающей дозировке
Назначаются антикоагулянты непрямого действия (снижение свертываемости крови).
Стимулировать метаболизм в тканях можно витаминами, Солкосерилом, Пармидином, Продектином.
Используется антиоксидантное воздействие витаминов А, С, Е, Пробуктола.
Для восстановления защитных сил применяются препараты иммуномодулирующего действия, ультрафиолетовое облучение крови, гемосорбция.
Учитывая аутоиммунный компонент в патологии, назначаются десенсибилизирующие препараты (Пипольфен, Димедрол, Лоратадин).
Если на фоне диеты продолжает держаться высокий уровень липидов в крови, назначаются препараты для устранения излишков холестерина.
Так выглядит удаленные тромб вместе с холестериновыми бляшками при операции атерэктомии
Профилактика
Потерянное здоровье при атеросклерозе является итогом вашего отношения к себе на авось, поэтому, уже имея такую болезнь, необходимо хотя бы теперь быть к себе более внимательным и обязательно проводить профилактику. При ОАСНК необходимо выбирать просторную удобную обувь для исключения мозолей, ушибов, избегать любых травм ног, при сидении не закидывать ноги друг на друга, т.к. при этом пережимаются сосуды и нарушается кровоснабжение в больной ноге. Необходимо ежедневно совершать пешие прогулки, для ног это очень полезно. Сюда же входит правильное питание с исключением животных жиров, соли, копченостей, жареного, красного мяса, жирного молока, сливок.
Необходима нормализация веса, контроль АД — цифры не должны превышать 140/85. Снижение липидов в крови предохранит вас от инфаркта миокарда, исключение гиподинамии из своего режима дня и введение умеренных физических нагрузок также будет нелишним. Отказ от курения обязателен (одно лишь это снижает уровень смертности с 54% до 18%). От алкоголя лучше отказаться в любых дозах.
Необходимо своевременно лечить любые хронические заболевания, контролировать уровень сахара в крови, избегать стрессов, регулярно посещать врача для осмотров, систематически проводить курсы консервативного лечения. Прогноз определяется наличием в соседстве других форм атеросклероза: церебрального, коронарного — которые, конечно, здоровья не прибавляют.
Хирургические методы лечения
Если успеха от консервативной терапии достичь не удалось, уровень холестерина в крови превышает 7,5 ммоль/л, то ангиохирурги предлагают в плановом порядке:
- выполнение операции по шунтированию (создание обходного пути для кровотока);
- пластику сосудов с удалением и заменой на отрезок собственной вены или аллопласт;
- установку стента в артерию.
Эти методики помогают восстановить кровообращение в пораженной конечности.
При тяжелой степени изменений, некрозе тканей, гангрене пальцев необходима экстренная операция ампутации конечности. Уровень ампутации определяется по картине сохранившихся сосудов на ангиограмме.
Тяжелые последствия заболевания требуют ответственного отношения пациентов к своему здоровью. Любые болевые симптомы в ногах должны быть проконсультированы со специалистом. Нельзя откладывать лечение.
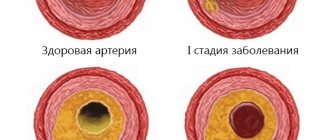
Стадии развития
Патологический процесс развивается в течение нескольких лет или десятилетий. На начальных этапах болезнь никак не проявляет себя и диагностируется случайно, в ходе осмотра артерий. Первые симптомы появляются при условии, если атеросклеротическая бляшка закрыла не менее 70% просвета сосуда либо произошел разрыв таких образований. Во втором случае образуется тромб, нарушающий кровоток к отдельным органам.
стадии атеросклероза