В этой статье использованы выдержки из одноимённой главы атласа Face Anatomy. Она имеет особую важность для специалистов, занимающихся коррекцией возрастных изменений и контурной пластикой с помощью филлеров. Заголовок «Опасный треугольник лица» был выбран не случайно, именно в этой зоне располагаются предпосылки анатомо-функционального характера, которые могут интерферировать с медицинской манипуляцией и вызывать побочные явления, в том числе и тяжёлые. Рассмотрим топографию этого треугольника и причины его опасности.
Введение
Итак, опасный треугольник лица. Можем описать данную зону таким образом: верхушка треугольника находится в области глабеллы, его катеты заключают между собой носогубные складки и доходят до основания, которое располагается под нижней губой [Рис. 1].
Рис. 1. Опасный треугольник лица.
Область, заключённая в рамках этой зоны, часто под‑ вергается коррекции с помощью филлера: достаточно подумать о морщинах межбровья, коррекции горбинки носа, носогубных складок и ремоделировании губ. Анатомическая особенность, или своеобразность этой зоны, которая делает её такой «коварной», заключается в её кровоснабжении и особенно — в топографии артерий.
Подготовка к нехирургической процедуре
Перед плановым стентированием эндоваскулярный хирург изучит вашу историю болезни и проведет медицинский осмотр. Могут быть назначены:
- Ультразвук. Для получения изображений с использованием звуковых волн суженной артерии и скорости притока крови к головному мозгу.
- Компьютерная томография с контрастированием (МСКТ) или Магнитно-резонансная ангиография (МРА). Эта диагностика дает высокодетализированные изображения кровеносных сосудов с помощью радиочастотных волн в магнитном поле или рентгеновских лучей с введением рентгеноконтрастного вещества.
Еда и лекарства
Вы получите инструкции о том, что вы можете есть или пить перед ангиопластикой и стентированием ВСА. Подготовка может отличаться, если вы уже находитесь в больнице до вмешательства.
Ночь перед вашей эндоваскулярной операцией:
- Следуйте инструкциям вашего врача о корректировке приема ваших текущих лекарств. Ваш врач может порекомендовать вам прекратить прием определенных лекарств перед ангиопластикой, особенно если вы принимаете определенные лекарства от диабета или препараты для разжижения крови.
- Заранее организуйте перевозку домой. После ангиопластики обычно требуется нахождения в больнице, и вы не сможете самостоятельно направиться домой на следующий день из-за затяжного эффекта седативного средства.
Треугольник и артерии
Одной из основных артерий этой области является лицевая артерия — ветвь наружной сонной артерии. Лицевая артерия сразу же после своего отхождения направляется вверх и переходит на лицо спереди от жевательной мышцы, где её пульсацию можно определить пальпаторно. Далее она направляется медиально и в сторону губ, отдавая ветви — верхнюю и нижнюю лабиальные артерии, далее проходит под мышцей, поднимающей верхнюю губу, и до‑ стигает крыла носа, где ход её становится поверхностным и завершается двумя терминальными ветвями — артериями крыла носа и угловой. До этого момента всё понятно и ясно, но на самом деле это не всегда так [Рис. 2].
Рис. 2. Лицевая артерия — угловая артерия.
Я объясню понятнее: существует множество работ с кадаврами, которые подчёркивают факт существования часто встречаемых анатомических вариаций и ме‑ ста происхождения лицевой артерии, хода этого сосуда и его ветвей. Зачастую такие вариации являются больше нормой, чем исключением. Поэтому можно утверждать, что даже при владении глубокими знаниями в анатомии есть вероятность осложнений по причине аномально‑ го расположения сосудов. Следовательно, необходимо применять техники, которые максимально помогают избежать возможных побочных явлений.
Классификация заболеваний
Основная классификация заболеваний сосудистого русла головного мозга зависит от причины развития патологии. Это важно для выбора тактики лечения, которое должно воздействовать на этиологию. Ниже перечислены основные группы заболеваний брахиоцефальных сосудов:
- врожденная патология — артерии развиваются с аномалиями анатомии, может наблюдаться патологическая извитость, нарушение развития соединительнотканных участков или мышечного слоя артерий;
- атеросклеротические изменения — наиболее часто встречается именно этот вид болезни;
- сужение просвета артерии за счет внешней патологии — объемного процесса или патологии позвоночного столба в месте прохождения артерии;
- воспаление сосудистой стенки — васкулиты;
- поочередные понижения и повышения артериального давления;
- сдавление сосудов из-за патологии позвоночного столба;
- аневризма — расширение сосуда и выпячивание его стенки в виде “кармана”;
- изменение сосудов на фоне основного заболевания (диабет, эндокринная патология);
- последствия травм и оперативных вмешательств.
Если говорить о частоте возникновения, атеросклероз составляет около 90% всех случаев патологии брахиоцефальных артерий. Атеросклероз развивается в результате воздействия факторов риска — наследственной предрасположенности, курения, возрастных изменений, нарушения жирового обмена, (хронических патологий).
Хронические заболевания сосудов головного мозга можно сравнить с взрывным устройством замедленного действия — никогда неизвестно, когда сработает механизм. Однако риск для здоровья и даже для жизни есть всегда. Своевременное обращение к врачу и начало лечения минимизирует риск инвалидизации и летального исхода.
Возможные побочные явления
В основном осложнения возникают не столько по при‑ чине разрыва венозного сосуда, сколько из‑за прерывания артериального тока крови по причине компрессии или при введении препарата в просвет сосуда с после‑ дующей эмболизацией конечных ветвей мелкими его фрагментами [Рис.3].
Рис. 3. Причины развития некроза кожи. Интравазальная инъекция (вверху), компрессия сосуда (внизу).
Что может произойти далее? Останов‑ ка артериального тока приводит к некрозу, гибели тканей зоны кровоснабжения данного сосуда. Описаны случаи некроза кожи крыла и кончика носа, тканей губ и зоны глабеллы [Рис. 4–5].
Рис. 4. Некроз кончика или крыла носа.
Рис. 5. Зоны некроза.
Ещё более серьёзный фактор риска связан с тем, что ли‑ цевая артерия представляет собой коммуникацию между наружной и внутренней сонными артериями. Её конечная ветвь — угловая артерия — анастомозирует с глазной артерией, ветвью внутренней сонной артерии. Именно это соединение между сосудами может привести к эмбо‑ лизации мелкими фрагментами филлера глазной артерии и далее пенетрировать в центральную артерию сетчатки с возможным снижением зрения вплоть до слепоты [Рис. 6–7].
Рис. 6. Ятрогенная окклюзия артерии сетчатки, вызванная введением филлеров.
Рис. 7. Микроэмболия глазной артерии: этиопатогенез.
Методы лечения в Инновационном сосудистом центре
Сосудистые хирургии нашей клиники имеют значительный опыт уникальных операций на сонных артериях при патологической извитости. Основной проблемой для хирургического лечение является определение четких показаний к оперативному лечению. В нашей клинике разработан четкий диагностический протокол, позволяющий определить клиническое значение той или иной извитости и степень ее влияния на мозговой кровоток. Опыт успешных операций нашей клиники при патологической извитости превышает 200 случаев.
Терапевтические стратегии для предупреждения и управления осложнениями
Очевидно, что необходимо применять техники, ко‑ торые максимально снижают риск развития этих гроз‑ ных осложнений. В тексте атласа область за областью описаны все предосторожности и манипуляции, которые необходимо предпринять, чтобы уменьшить этот риск: использование канюли, глубина инъекции, количество и качество вводимого филлера и так далее. Побледнение кожи и жалобы пациента на внезапную боль в области инъекции являются знаками того, что про‑ изошла остановка кровотока в данной зоне. Мы должны быть в состоянии контролировать данную ситуацию.
Все мероприятия направлены на восстановление тока крови: срочное растворение филлера (если использовалась гиалуроновая кислота), тёплые компрессы, массаж и тому подобное. Далее существуют назначения, которым необходимо следовать дома: антибиотикотерапия для предотвращения бактериальной суперинфекции, антиагреганты, препараты местного действия.
Во введении в атлас я поместил надпись
«Только не практикующие вовсе не ошибаются, лишь благодаря практике появляется возможность уменьшить риск ошибки».
Если все мероприятия будут проведены вовремя и кор‑ ректно, распространение зоны некроза будет минимальным, большая площадь кожных покровов будет сохранена и, следовательно, будет выше шанс restitutio ad integrum.
Стеноз внутренней сонной артерии, позвоночной артерии
Январь 6, 2016
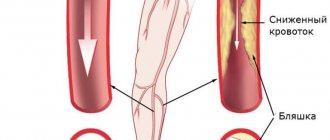
В организме артерии разносят богатую кислородом кровь от сердца по всему организму. Сонные артерии (по одной с каждой стороны шеи), доставляют кровь к мозгу. Позвоночные артерии, проходящие через позвоночник, снабжают кровью заднюю часть мозга (ствол мозга и мозжечок). Стенозом сонной артерии называют сужение сонной артерии, которое, как правило, развивается в результате атеросклероза. Атеросклероз является чрезвычайно сложным дегенеративным заболеванием. Сегодня ученые не знают основную причину возникновения атеросклероза, однако, известны многие составляющие, которые способствуют развитию атеросклеротических поражений. Одна из наиболее популярных теорий утверждает, что атеросклероз возникает как ответ на травму артериальной стенки. Факторы, которые, как известно, способствуют травме артериальной стенки, включают в себя механические факторы, такие как гипертония и низкая эластичность стенки, а также химические факторы, таких как никотин, гиперлипидемия, гипергликемия, и гомоцистеин. Накопление липидов начинается в гладкомышечных клетках сосудистой стенки и макрофагах в результате воспалительной реакции на травму. Подобные отложения липидов могут привести к сужению или блокировке сонной артерии, тем самым повышая риск развития инсульта. К факторам, повышающим риск, развития стеноза относятся: — Семейный анамнез атеросклероза (любой локализации); — Возраст. Риск развития атеросклероза увеличивается с возрастом, в частности, мужчины в возрасте до 75 лет имеют больший риск развития атеросклероза сонных артерий, чем женщины, но после 75 лет, женщины имеют более высокий риск, чем мужчины; — Высокий уровень липопротеинов низкой плотности (ЛПНП, «плохой холестерин») и триглицеридов в крови. Однако, этот фактор менее выражен, чем для ишемической болезни сердца; — Курение; — Высокое артериальное давление (гипертония); — Диабет; — Ожирение; — Малоподвижный образ жизни
Как правило, стеноз сонных артерий развивается на несколько лет позже, чем поражаются коронарные артерии. Люди, страдающие ишемической болезнью сердца или атеросклерозом иной локализации (например, заболеваниями периферических артерий), имеют более высокий риск развития стеноза сонных артерий. При стенозе сонной артерии нет симптомов, однако, есть тревожные признаки инсульта. Транзиторные ишемические атаки (называемые «мини-инсульт») являются одним из наиболее важных предупреждающих признаков инсульта. Транзиторные ишемические атаки возникают, в случаях, когда «сгусток крови» блокирует на короткое время артерию, снабжающую кровью головной мозг. Следующие симптомы транзиторных атак, носящие временный характер, могут длиться от нескольких минут до нескольких часов: — Внезапная потеря зрения или ухудшение зрения в одном или обоих глазах; — Слабость и / или онемение одной стороны лица, или в одной руке или ноге, или одной стороны тела; — Невнятная речь, или трудности понимания того, что говорят другие; — Нарушение координации; — Головокружение или спутанность сознания; — Затрудненное глотание. Транзиторные атаки требуют неотложной медицинской помощи, так как невозможно предсказать, будет ли состояние прогрессировать в ишемический инсульт. Если Вы или кто-то из ваших знакомых испытывает указанные симптомы, немедленно вызовите скорую помощь. Немедленное лечение может спасти Вашу жизнь или увеличить Ваши шансы на полное выздоровление. Транзиторные атаки, в какой-то мере, являются предвестниками будущего инсульта, обширный инсульт в 10 раз чаще развивается у людей переживших транзиторные атаки. Ишемический инсульт возникает в том случае, если кровеносный сосуд в мозгу блокируется по той или иной причине. Мозг не способен накапливать и хранить кислород, и функционирует до тех пор, пока сеть кровеносных сосудов обеспечивает его артериальной, богатой кислородом кровью. Инсульт приводит к недостаточности кровоснабжения, в результате чего окружающие нервные клетки лишаются питательных веществ и кислорода. Если ткани мозга не снабжается кислородом более 3 — 4 минут, мозг начинает умирать. Инсульт может произойти, если: — артерия становится значимо суженной в результате тромба; — часть тромба отрывается и перемещается к артерии головного мозга меньшего калибра; — тромб блокирует суженную артерию.
Инсульт может произойти и в результате других заболеваний, таких как кровоизлияние в мозг (внутримозговое кровоизлияние), субарахноидальное кровоизлияние, мерцательная аритмия, кардиомиопатия. Диагностические тесты включают в себя:
— УЗДГ сосудов шеи. Это исследование сосудов, которое использует ультразвуковые волны, с целью изучения наличия сужений сонных артерии. Это наиболее распространенный тест, используемый для оценки состояния сонных артерий;
— Ангиография сонных артерий. Во время этой инвазивной процедуры, в кровеносный сосуд на руке или ноге вводится катетер, который подводится к сонной артерии. На следующем этапе в катетер вводится контрастное вещество и производится рентгеновский снимок изучаемой сонной артерии. Это исследование позволяет определить степень сужения или закупорки сонной артерии, определить риск развития инсульта и оценить необходимость дальнейшего лечения, такого как стентирование сонной артерии или хирургического вмешательства;
— Магниторезонансная ангиография (МРА) — сканирование с использованием контрастного вещества, которое использует магнитное поле и радиоволны. МРА предоставляет изображение сонных артерий. Во многих случаях, МРА может дать информацию, которая не может быть получена во время рентгеновских и ультразвуковых исследованиях. Это исследование может дать важную информацию о сонных и позвоночных артериях и степени их стеноза.
— Компьютерная томография (КТ) головного мозга может быть выполнена, при подозрении на инсульт или транзиторные атаки. Это исследование может выявить области повреждения в головном мозге.
— Компьютерная томография с ангиографией — исследование, которое использует передовые технологии КТ с целью получения 3D изображений сонных артерий высокого разрешения. КТ ангиография позволяет врачам определить степени стеноза в сонных и позвоночных артериях, а также оценить ведущие к этим артериям кровеносные сосуды.
Изменение образа жизни.
Для предотвращения прогрессирования стеноза сонных артерий, Национальная ассоциация инсульта (США) дает следующие рекомендации: — Отказ от курения; — Контроль высокого артериального давления, уровня холестерина, диабета и ИБС; — Употребление в пищу продуктов с низким содержанием насыщенных жиров, холестерина и натрия; — Достижение и поддержания желаемого веса; — Регулярные физические нагрузки — по крайней мере, 30 минут упражнений большинство дней в неделю. — Ограничение потребления алкоголя; — Выясните, есть ли у вас нарушения сердечного ритма, такое как фибрилляция предсердий, которая увеличивает риск образования тромбов, что может привести к инсульту. Если у вас мерцания предсердий, вы должны принимать антикоагулянтные препараты.
Лекарственные препараты.
Антитромбоцитарные препараты. Все пациенты со стенозом сонной артерии должны принимать антитромбоцитарные препараты, чтобы уменьшить риск инсульта и других сердечно-сосудистых осложнений. В некоторых случаях для лечения могут быть назначены антикоагулянты для снижения риска образования тромбов. Активаторы тканевого плазминогена, с целью растворения тромбов могут быть применены для лечения ишемического инсульта. Активатор тканевого плазминогена дает эффект если он введен в течение трех часов после начала симптомов инсульта.
Лечебные манипуляции
Лечебные манипуляции, такие как каротидная эндартерэктомия или стентирование сонной артерии применяются, если существует выраженный стеноз сонной артерии и направлены на предотвращение возможного инсульта. Сосудистый хирург нашей поликлиники, на основании исследований указанных выше, дадут вам рекомендации, какой метод лечения лучше в Вашей ситуации. Каротидная эндартерэктомия является традиционным хирургическим методом лечения стеноза сонной артерии. Как было доказано, каротидная эндартерэктомия рекомендована пациентам с симптомами болезни, у которых уровень стеноза 50 или более процентов, а также пациентам без симптомов и с уровнем стеноза 60 или более процентов.
Каротидная эндартерэктомия может быть выполнена под общим наркозом или местной анестезией с внутривенной седацией. Во время операции хирург выполняет разрез на шее в проекции блокированной сонной артерии. После удаления тромба, атеросклеротической бляшки, хирург сшивает сосуд, а затем накладывает швы на кожу. Приток крови к мозгу восстанавливается через нормальный путь. Каротидная ангиопластика и стентирование рекомендована в качестве лечения для некоторых пациентов (например, с высоким риском хирургического вмешательства) со стенозом сонной артерии. Каротидная ангиопластика и стентирование выполняется без общей анестезии, но с использованием седации. Во время манипуляции, баллонный катетер вводится в кровеносный сосуд и под контролем ангиографа (специального рентгеновского аппарата) направляется на место закупорки или сужения сонной артерии. Оказавшись на месте, баллон раздувается в течение нескольких секунд, чтобы открыть или расширить артерию. Во время стентирования вместо баллона на суженном участке размещается стент (маленькая сетчатая трубка) соответствующий размерам артерии. Стент остается на месте постоянно и, поддерживая стенки артерий, просвет сосуда остается открытым. Исследования показали, что стентиро-вание сонной артерии, при использовании с устройством для защиты от эмболии, является безопасной и эффективной. Как каротидная эндартерэктомия, так и каротидная ангиопластика и стентирование обычно не требуют длительного пребывания в стационаре. К обычной деятельности пациенты часто возвращаются в течение одной-двух недель.