Что такое ренин-ангиотензин-альдостероновая система
Принцип действия РААС
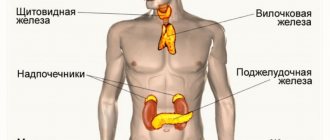
Казалось бы, ренин – фермент, вырабатываемый почками, ангиотензиноген – гликопротеид, синтезируемый печенью, а альдостерон вообще гормон надпочечников – что между ними общего. Тем не менее, они составляют единую систему, которая запускается выработкой ренина в юкстагломерулярных клетках почек.
Существует несколько механизмов стимуляции синтеза фермента:
- Макулярный. Он срабатывает, если снижается поступление ионов натрия в дистальном извитом канальце.
- Внутрипочечный барорецепторный. Юкстагломерулярные клетки являются барорецепторами, они воспринимают растяжение стенок артериол, соответственно реагируют на снижение давления выработкой ренина.
- Симпатический. Юкстагломерулярные клетки иннервируются симпатической нервной системой, и как только к ним поступает сигнал, они тут же начинают синтезировать фермент, способствующий повышению давления. Именно поэтому при стрессах, психо-эмоциональных нагрузках возникает артериальная гипертензия.
Затем ренин поступает в кровь. Там он воздействует на гликопротеин ангиотензиноген, вырабатываемый печенью. Таким образом, ангиотензиноген превращается в ангиотензин І. Под влиянием ангиотензинпревращающего фермента (АПФ) отщепляется дипептид у ангиотензина І, и он становится самым мощным сосудосуживающим средством – ангиотензином ІІ. Кроме того, что он вызывает спазм гладкой мускулатуры, тормозит выработку брадикинина, он стимулирует синтез альдостерона. Этот гормон, вырабатываемый надпочечниками:
- удерживает ионы натрия и воду;
- выводит калий;
- усиливает синтез АТФ-азы воздействуя на ДНК.
Как только нормализуется концентрация натрия в крови, прекращается выработка ренина. Все продукты реакций распадаются, давление нормализуется, и начинают синтезироваться вазодилататоры:
- брадикинин;
- каллидин.
Стимулироваться работа ренин-ангиотензин-альдостероновой системы может из-за различных патологий. Например, при стенозе почечной артерии запускается РААС. Из-за того, что вырабатывается эффективнейший вазоконстриктор ангиотензин ІІ, возникает спазм сосудов. А это приводит к неоправданной гипертонии. Давление значительно повышается, соответственно нарушается микроциркуляция крови. К органам приносится меньшее количество питательных веществ, жизненно необходимых микроэлементов и кислорода (без него клетки мозга начинают отмирать через 5 минут).
Ситуации, при которых ренин выделяется в кровь
Существует несколько состояний, при которых идет попадание гормона в кровеносное русло:
- Уменьшение кровотока в ткани почек — при воспалительных процессах (гломерулонефрит др.), при диабетической нефропатии, опухолях почек.
- Снижение объема циркулирующей крови (при кровотечении, многократной рвоте, поносах, ожогах).
- Падение уровня артериального давления. В артериях почек имеются барорецепторы, которые реагируют на изменение системного давления.
- Изменение концентрации ионов натрия. В организме человека имеются скопления клеток, которые отвечают на изменение ионного состава крови стимуляцией выработки ренина. Соль теряется при обильном потоотделении, а также при рвоте.
- Стрессы, психоэмоциональные нагрузки. Юкстагломерулярный аппарат почки иннервируется симпатическими нервами, которые активируются при негативных психологических влияниях.
В крови ренин встречается с белком — ангиотензиногеном, который вырабатывается клетками печени и забирает у него фрагмент. Образуется ангиотензин I, который является источником воздействия для ангиотензинпревращающего фермента (АПФ). В итоге получается ангиотензин II, который служит вторым звеном и является мощным вазоконстриктором артериальной системы (суживает сосуды).
Функции РААС
Как только в дистальных канальцах почек понижается концентрация ионов натрия, на юкстагломерулярные клетки подаётся сигнал от симпатической нервной системы, барорецепторы реагируют на расширение стенки артериол, тут же включается ренин-ангиотензин-альдостероновая система. Все реакции происходят практически мгновенно, но даже за столь незначительное время РААС справляется со своими функциями:
- поддерживает кислотно-щелочной баланс;
- регулирует водно-солевой обмен;
- влияет на восстановление объёма крови;
- усиливает скорость клубочковой фильтрации.
На протекание химических реакций влияет кислотно-щелочной баланс. В организме он поддерживается благодаря работе почек, буферных систем и лёгких. Если в крови понижается концентрация натрия, запускается РААС. Под влиянием альдостерона ионы возвращаются в кровь и соединяются с анионами, тем самым создают щелочную среду. Из организма выводятся кислоты в виде аммонийных солей (мочевины). Этот процесс способствует сохранению в организме необходимых минералов (натрия, калия, магния) и выведению токсинов.
Как только под влиянием РААС в крови из-за увеличения солей повышается осмотическое давление, стимулируется выработка вазопрессина, оказывается влияние на синтез альдостерона.
- При понижении концентрации хлорида натрия под воздействием гормонов удерживается в организме натрий и выводится вода. Так в организме сохраняется необходимое количество солей.
- Как только концентрация хлорида натрия повысилась, перестаёт работать РААС. В почечных клубочках происходит выведение избытка солей из организма.
Таким образом регулируется водно-солевой обмен и тем самым поддерживается:
- необходимый объём крови;
- нормальная концентрация натрия.
Кроме вазопрессина и альдостерона регуляцию водно-солевого баланса осуществляет и ангиотензин. Когда количество воды в крови снижается, он сужает стенки сосудов, чтобы временно поддержать нормальное артериальное давление (если объём крови недостаточный, возникает гипотензия) и обеспечить все органы необходимыми веществами. Также он влияет на центр жажды, расположенный в 3 желудочке головного мозга, из-за чего начинает хотеться пить. Как только в организм поступает необходимая жидкость и соли, перестаёт вырабатываться ренин. На этом работа РААС временно прекращается.
Если в организме произошёл сбой ренин-ангиотензин-альдостероновой системы, например, из-за:
- гормонпродуцирующей опухоли надпочечников;
- стеноза почечной артерии;
- воспалительных болезней почек;
- почечной недостаточности;
- опухоли почек и др. патологий.
Это приведёт к тому, что будет постоянно повышенное давление.
Кроме того, ангиотензин ІІ оказывает прямое воздействие на центральную нервную систему, возникает импульс, который буквально даёт команду гладкой мускулатуре сократиться. Сжимаются стенки сосудов, учащается сердцебиение, поднимается артериальное давление.
Изучение механизма действия РААС привело к тому, что были изобретены эффективные гипотензивные препараты:
- блокаторы рецепторов к ангиотензину;
- ингибиторы АПФ.
Все эти медикаменты влияют на отдельные элементы цепочки выработки ренина, превращения ангиотензина, синтеза альдостерона. Естественно, они негативно влияют на работу системы и способствуют понижению артериального давления.
Ренин-ангиотензиновая система и ее активация
Ренин-ангиотензиновая система (РАС)
— многокомпонентная энзимно-гормональная система, играющая ключевую роль в регуляции давления в сосудистой системе и объема жидкости в организме
Циркулирующая ренин-ангиотензиновая система
— соответствующая система, играющая ключевую роль в регуляции давления в сосудистой системе и объема жидкости в организме
Тканевая ренин-ангиотензиновая система
— аналогичная система, компоненты которой содержатся и энзиматически трансформируются в тканях
Началом активации ренин-ангиотензиновой системы является увеличение секреции ренина юкстагломерулярными клетками афферентных артериол почек, которое стимулируется:
а) снижением давления крови в вышеуказанных афферентных артериолах; б) снижением концентрации ионов Na+ в дистальных канальцах; в) симпатической стимуляцией почек, опосредуемой через β1-peцeптopы ; г) вазодилататорными простагландинами (простациклин, РgЕ2).
‘Конечным пунктом» функционирования ренин-ангиотензиновой системы является взаимодействие ангиотензина II с его тканевыми рецепторами, в результате чего реализуются физиологические эффекты ренин-ангиотензиновой системы
Принципиальная схема функционирования ренин-ангиотензиновой системы
ОБЩАЯ СХЕМА ВОДНО-СОЛЕВОГО БАЛАНСА
Система регуляции водно-солевого баланса имеет два компенсирующих компонента: 1) пищеварительный тракт, который может приблизительно корригировать нарушения водно-солевого баланса благодаря жажде и солевому аппетиту; 2) почки, способные обеспечить адекватную для сохранения баланса задержку в организме или экскрецию воды и солей. На рис. 1 представлена схема главных путей поступления и выделения воды и солей. Основным каналом поступления воды и солей в плазму крови и другие жидкости тела является желудочно-кишечный тракт. В сутки потребление составляет приблизительно 2,5 л воды и 7 г хлорида натрия. К этому же можно добавить 0,3 л метаболической воды, выделяющейся в результате окислительного обмена, и 30 г мочевины, конечного продукта белкового обмена, которые поступают через межклеточный сектор в плазму крови. Три основных жидкостных сектора тела являются динамически обменивающимися пулами. Интерстициальный и внутриклеточный секторы способны быстро отвечать на изменения объема и состава плазмы крови. Количество воды и натрия во внеклеточной жидкости в нормальных условиях поддерживается в пределах узких границ благодаря динамическому равновесию между их потерей и поступлением. Из четырех путей выведения жидкости и солей наиболее значимы почки: в сутки почки экскретируют примерно 1,5 л воды, 6,2 г хлорида натрия и почти всю мочевину. Некоторые потери воды происходят при испарении со слизистой респираторного тракта и с кожи (неощутимые потери). Потери воды и солей осуществляются также с потом и каловыми массами. Внепочечные потери составляют примерно 1,3 л в сутки. При несоответствии поступления и выведения нарушается объем и/или состав жидкостей тела. И в этом смысле практически все каналы поступления и выведения, за исключением почечных , могут быть источником возмущений в системе регуляции водно-солевого обмена.
ЖИДКОСТНЫЕ СЕКТОРЫ ОРГАНИЗМА,
ИХ ОБЪЕМ И СОСТАВ
Структура и размеры жидкостных секторов организма, то есть пространств, заполненных жидкостью и разделенных клеточными мембранами, к настоящему времени достаточно хорошо изучены [1]. Общий объем жидкостей тела, составляющий у млекопитающих примерно 60% массы тела, распределен между двумя большими секторами: внутриклеточным (40% массы тела) и внеклеточным (20% массы тела). Внеклеточный сектор включает объем жидкости, находящейся в интерстициальном (межклеточном) пространстве, и жидкости, циркулирующей в сосудистом русле. Небольшой объем составляет и так называемая трансцеллюлярная жидкость, находящаяся в региональных полостях (цереброспинальная, внутриглазная, внутрисуставная, плевральная и т.д.). Внеклеточная и внутриклеточная жидкости значительно отличаются по составу и концентрации отдельных компонентов, но общая суммарная концентрация осмотически активных веществ примерно одинакова (табл. 1). Перемещение воды из одного сектора в другой происходит уже при небольших отклонениях общей осмотической концентрации. Поскольку большинство растворенных субстанций и молекулы воды довольно легко проходят через эпителий капилляров, происходит быстрое перемешивание всех компонентов (кроме белка) между плазмой крови и интерстициальной жидкостью. Многие факторы, такие, как прием, потеря или ограничение потребления воды, усиленное потребление соли или, наоборот, ее дефицит, смещение интенсивности метаболизма и т.д., способны изменять объем и состав жидкостей тела. Отклонение этих параметров от некоего нормального уровня включает механизмы , корригирующие нарушения водно-солевого гомеостаза.
бароцепторы, механорецепторы, прессорецепторы, чувствительные нервные окончания в кровеносных сосудах, воспринимающие изменения кровяного давления и рефлекторно регулирующие его уровень; приходят в состояние возбуждения при растяжении стенок сосудов.
Волюмрецепторы. чувствительные нервные окончания в различных органах и кровеносных сосудах, реагирующие на растяжение их стенок. волюм-рецепторы сосудистого русла, реагирующие на изменение объема циркулирующей в сосудистой системе крови.
осморецепторы тканей, которые сигнализируют об изменениях осмотичесого давления в тканях. Чувство жажды при раздражении осморецепоров – это вид жажды истинный.
Регуляция водного и электролитного баланса. Для поддержания гомеостаза выделение воды и электролитов должно в точности соответствовать их поступлению. Если поступление превышает выделение, количество данного вещества в организме будет возрастать. Если же вещества поступает меньше, чем выводится, то его количество уменьшится.
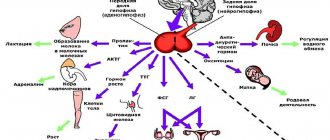
ренин-ангиотензин-альдостероновая система, регулирующая реабсорбцию натрия почкой.
Ренин-ангиотензин-альдостероновая система (РААС) включает следующие элементы [1]. Ренин — протеолитический фермент, секретируемый почками в кровь, отщепляет от фрагмента a2-глобулина плазмы короткий пептид из 10 аминокислот, так называемый ангиотензин I. Под действием превращающего фермента в легких неактивный ангиотензин I переходит в активную форму — ангиотензин II. Этот низкомолекулярный (8 аминокислот) пептид представляет собой физиологически высокоактивное вещество, обладающее множественными эффектами, среди которых наиболее значимыми являются стимуляция синтеза и секреции из клубочковой зоны коры надпочечников гормона альдостерона и мощное сосудосуживающее действие. Инактивация ангиотензина II с превращением его в ангиотензин III осуществляется системой ангиотензиназ плазмы крови. Выделяющийся из надпочечников альдостерон стимулирует в почечных канальцах реабсорбцию натрия и приводит к задержке этого иона в организме. Ключевым звеном цепи является секреция почкой ренина. Фермент выделен у животных и человека в очищенном виде. Ренин образуется в особых клетках стенки приносящей артериолы клубочка в так называемом юкстагломерулярном аппарате (ЮГА), непосредственно примыкающем к клубочку. Устройство этого аппарата таково, что ренинпродуцирующие клетки чувствительны как к перепадам кровяного давления в приносящей артериоле, так и к интенсивности транспорта натрия клетками дистального канальца при изменении концентрации натрия в канальцевой жидкости. К настоящему времени достаточно хорошо изучены пути биосинтеза ренина как у животных различных видов, так и у человека. Расшифрована структура генов, продуцирующих ренин. Методом генной инженерии некоторые из них синтезированы, в том числе и ген ренина человека. К нему получены клонированные антитела, которые уже используются для диагностических целей.
Регулируемыми параметрами в РААС служат объем и давление в различных внутрисосудистых компартментах. При этом последовательность событий можно представить следующим образом. При уменьшении объема циркулирующей крови независимо от причин этого ограничивается кровенаполнение системы почечной артерии и при этом уменьшается степень растяжения стенки приносящих артериол клубочка, в которых локализованы ренинпродуцирующие клетки. Снижение напряжения стенки стимулирует секрецию ренина. Уменьшение циркуляторного объема является стимулом также для коррекции кровяного давления с барорецепторных зон дуги аорты и зоны сонной артерии, что результируется в усилении активности центров симпатической нервной системы, в том числе повышается тонус симпатических волокон, иннервирующих ЮГА. Повышение активности ренина в крови приводит к усиленному образованию ангиотензина II, который, с одной стороны, увеличивает тонус сосудов и способствует повышению кровяного давления, а с другой стороны, стимулирует выделение надпочечниками в кровь альдостерона.
Альдостерон относится к группе кортикоидов, производных холестерина. Ангиотензин II контролирует в клубочковой зоне превращение холестерина в прегненолон, лимитирующий этап в цепи биосинтеза кортикостероидов. Альдостерон регулирует объем внеклеточной жидкости, избирательно влияя на транспорт натрия в почке и толстом кишечнике. Помимо этого он регулирует обмен калия и кислотно-основное равновесие, и интенсивность его секреции возрастает при повышении концентрации калия в крови и при смещении рН крови в кислую сторону. Принципиальная схема механизма действия альдостерона к настоящему времени достаточно хорошо изучена, хотя и остается еще много неясных событий. Проникая в клетку, стероид взаимодействует со специфическими цитозольными белками — рецепторами. Образующейся комплекс проникает в ядро и индуцирует синтез определенных мРНК, служащих матрицей для биосинтеза определенных белков. Одним из основных альдостерониндуцирующих белков в клетках почечных канальцев является Na-K-АТФаза, непосредственно обусловливающая транспорт натрия [1]. Поскольку усиленная реабсорбция натрия сопровождается задержкой соответствующего количества воды, это приводит к восстановлению объема жидкости, циркулирующей в кровеносной системе и интерстициальном секторе.
В настоящее время показано, что помимо описанных выше механизмов секреция ренина регулируется (или модулируется) одновременно многими факторами: хеморецепторным механизмом плотного пятна, внеклеточной концентрацией многих органических и неорганических веществ, в том числе ионами калия, магния, комплексом гормонов и биологически активных веществ, таких, как вазопрессин, простагландин и т.д. Установлено, что значительную роль в регуляции ЮГА играет отрицательная обратная связь — угнетение секреции ренина образующимися в крови ангиотензинами I и II, что повышает стабильность и эффективность работы этой системы. Многие взаимосвязи остаются неясными, и в решении проблемы регуляции РААС возникает много вопросов. Однако общая направленность реакций такова, что снижение объема внеклеточных жидкостей тела при дефиците натрия, уменьшение объема циркулирующей крови или снижение кровяного давления (гипотония) вызывают усиление секреции ренина почками и активацию всей системы, стимулирующей реабсорбцию натрия.
Эффекты ангиотензина II
Цель: повысить артериальное давление.
- Способствует синтезу альдостерона в клубочковой зоне коры надпочечников.
- Воздействует на центр голода и жажды в головном мозге, вызывая «солевой» аппетит. Поведение человека становится мотивированным на поиск воды и соленой пищи.
- Влияет на симпатические нервы, способствуя высвобождению норадреналина, который тоже является вазоконстриктором, но менее слабым по действию.
- Воздействует на сосуды, вызывая их спазм.
- Участвует в развитии хронической сердечной недостаточности: способствует пролиферации, фиброзу сосудов и миокарда.
- Снижает скорость клубочковой фильтрации.
- Тормозит выработку брадикинина.
Альдостерон — третий компонент, который действует на конечные канальцы почек и способствует выделению из организма ионов калия, магния и обратному всасыванию (реабсорбции) натрия, хлора, воды. Благодаря этому возрастает объем циркулирующей жидкости, поднимаются цифры артериального давления, и усиливается почечный кровоток. Рецепторы к альдостерону имеются не только в почках, но и в сердце, сосудах.
Когда организм достигает гомеостаза, начинают вырабатываться вазодилататоры (вещества, расширяющие сосуды) — брадикинин и каллидин. А компоненты РААС разрушаются в печени.
Высокоэффективные группы препаратов, которые синтезированы благодаря изучению РААС
- «Прилы». Ингибиторы (блокаторы) АПФ. Ангиотензин I не переходит в ангиотензин II. Нет вазоконстрикции — нет повышения артериального давления. Препараты: Амприлан, Эналаприл, Каптоприл и др. Ингибиторы АПФ значительно улучшают качество жизни больных сахарным диабетом, обеспечивая профилактику почечной недостаточности. Препараты принимают в минимальной дозировке, которая не вызывает снижения давления, а лишь улучшает местный кровоток и клубочковую фильтрацию. Медикаменты незаменимы при почечной недостаточности, хронической болезни сердца и служат одним из средств лечения гипертонической болезни (если нет противопоказаний).
- «Сартаны». Блокаторы рецепторов к ангиотензину II. Сосуды не реагируют на него и не сокращаются. Препараты: Лозартан, Эпросартан и др.
Противоположной ренин-ангиотензин-альдостероновой системе является кининовая. Поэтому блокирование РААС приводит к повышению в крови компонентов кининовой системы (брадикинин и др.), что благоприятно влияет на ткани сердца и стенки сосудов. Миокард не испытывает голодания, потому как брадикинин усиливает местный кровоток, стимулирует выработку естественных вазодилататоров в клетках мозгового вещества почек и микроцитах собирательных трубочек — простагландинов Е и И2. Они нейтрализуют прессорное действие ангиотензина II. Сосуды не спазмированы, что обеспечивает адекватное кровоснабжение органов и тканей организма, кровь не задерживается и снижается формирование атеросклеротических бляшек и тромбов. Кинины благоприятно воздействуют на почки, увеличивают диурез (суточное выделение мочи).