У пролактина есть и другие функции:
- Гормон помогает женщинам преодолеть чрезмерные нагрузки во время ГВ;
- Увеличивает синтез инсулина в поджелудочной железе, тем самым участвует в усвоении питательных веществ;
- Регулирует иммунную систему, позволяя плоду развиваться в полости матки без реакций отторжения и воспаления;
- Обеспечивает достижение оргазма.
Во время лактации уровень пролактина повышается, и это является нормальным состоянием. Если же гормон превышает нормальные показатели в другие периоды, не связанные с деторождением, речь идет о развитии патологии. В таком случае необходимо обратиться к врачу, пройти обследование и начать своевременную терапию. Следствием гиперпролактинемии у женщины становятся фригидность и бесплодие, у мужчины – импотенция и бесплодие. Обусловлено это активным участием пролактина в работе половой системы. Это лишь некоторые возможные осложнения данного патологического состояния.
В ЦЭЛТ вы можете получить консультацию специалиста-эндокринолога.
- Первичная консультация — 3 500
- Повторная консультация — 2 300
Записаться на прием
Профилактика
Чтобы избежать развития патологии, необходимо устранить факторы, которые способствуют увеличению продукции пролактина.
При необходимости использования лекарственной терапии, особенно психотропных средств, следует обращать пристальное внимание на их побочные действия.
Выбор оральных контрацептивов всегда должен осуществлять врач на основании результатов проведенного обследования.
Чтобы своевременно диагностировать возможные рецидивы, пациенткам с гиперпролактинемией необходимо наблюдаться у специалиста.
Этиология гиперпролактинемии
К повышению пролактина приводят следующие заболевания:
- Патологии гипоталамуса (опухоли, инфекции, травмы);
- Заболевания гипофиза (опухоли, синдром «пустого турецкого седла»);
- Гипотиреоз (снижение функциональности щитовидной железы);
- Употребление лекарственных препаратов (антидепрессантов, противозачаточных, противорвотных и других веществ);
- Миома матки и поликистоз яичников;
- Цирроз печени;
- Почечная недостаточность, хроническая форма;
- Различные повреждения грудной клетки, в том числе герпес вирусной инфекцией.
Кроме того, существуют причины гиперпролактинемии, не связанные с заболеваниями – это стресс и чрезмерные физические нагрузки. Данные факторы могут привести к физиологическому повышению уровня гормона.
PsyAndNeuro.ru
Гиперпролактинемия (ГПРЛ) – увеличение уровня пролактина в сыворотке крови – является одним из наиболее распространенных побочных эффектов, связанных с антипсихотической терапией. Наиболее часто ГПРЛ развивается при приёме “типичных” нейролептиков, а также некоторых антипсихотиков “второго поколения”, таких как палиперидон, рисперидон и амисульприд [1]. ГПРЛ обнаруживается у 30-70% пациентов, принимающих их непрерывно [2], и до 80% у тех, кто принимает данные препараты краткосрочно (особенно у молодых людей) [3].
Повышенный уровень пролактина в течение многих лет лечения может привести к развитию остеопороза, низкому уровню эстрогенов, повышенному риску сердечно-сосудистых заболеваний и, возможно, повышенному риску рака молочной железы и рака эндометрия [4]. Помимо вреда здоровью, ГПРЛ может усиливать стигму, засчёт сексуальных дисфункций или гинекомастии у мужчин, что также значительно влияет на приверженность к терапии [5].
Пролактин представляет собой полипептидный гормон, секретируемый лактотрофными клетками переднего гипофиза согласно циркадным ритмам. Максимальный уровень пролактина достигается после 4 часов ночного сна, а минимальный – через 6 часов после пробуждения [6]. Уровень циркулирующего пролактина являются результатом сложного баланса стимулирующих и ингибирующих факторов, опосредованных различными нейромедиаторами и гормонами, которые прямо или косвенно воздействуют на лактотрофные клетки. Главная функция данных клеток – инициирование секреции грудного молока, а наиболее важными физиологическими стимулами для секреции пролактина являются кормление грудью, повышение уровня эстрогенов, сон, половой акт и стресс.
Секреция пролактина ингибируется дофамином, секретируемым тубероинфундибулярными нейронами, при связывании с D2-рецепторами мембран лактотрофных клеток. Антипсихотики, блокирующие дофаминовые D2-рецепторы, препятствуют естественному действию дофамина, в связи с чем повышается уровень пролактина [4]. Другие факторы, такие как ГАМК, соматостатин, ацетилхолин и норадреналин, также оказывают ингибирующее действие на секрецию пролактина, хотя оно значительно слабее, чем у дофамина.
Нормальным показателями уровня пролактина считается менее 530 мЕ/л для женщин и менее 430 мЕ/л для мужчин. Различаются три степени тяжести повышенного уровня пролактина: лёгкая степень – менее 1000 мЕ/л, умеренная степень – от 1000 до 1600 мЕ/л и тяжёлая – более 1600 мЕ/л [7].
Степень тяжести ГПРЛ соотносится с тем, что степень гипогондизма пропорциональна повышенному уровню пролактина. Наиболее частая нефизиологическая причина ГПРЛ – это применение лекарственных препаратов, среди которых антипсихотики занимают лидирующие позиции.
Как уже говорилось в начале статьи, наиболее часто ГПРЛ вызывают рисперидон, палиперидон, амисульпирид, а также большинство антипсихотиков “первого” поколения (особенно галоперидол и флуфеназин) [1, 8]. Напротив, другие “атипичные” антипсихотики, такие как арипипразол, азенапин, клозапин, кветиапин и зипрасидон, являются наиболее благоприятными в отношении увеличения уровня пролактина в сыворотки крови [9].
Клинические проявления ГПРЛ, вызванные антипсихотичсеской терапией, такие же, как и у психически здоровых людей с ГРПЛ. Симптомы ГПРЛ не всегда возможно диагностировать в краткосрочной перспективе, т.к. они становятся очевидными лишь через некоторое время после начала лечения. Часто пациенты сами не сообщают о своих жалобах, например, при сексуальных дисфункциях, опасаясь непонимания.
У женщин высокий уровень пролактина в крови часто вызывает гиперэстрогенизм с ановуляторным бесплодием и нарушением менструаций. Так, у некоторых женщин наблюдаются изменения менструальных выделений, а сами менструации могут стать нерегулярными, вплоть до полного исчезновения (аменорея). У женщин, которые не беременны и не кормят грудью, может начаться выделение грудного молока – галакторея. Распространённость галактореи у пациентов с шизофренией, получающих терапию антипсихотиками, составляет по разным оценкам от 10% до 50%. Галакторея наиболее часто встречается у женщин в пременопаузе, чем у мужчин и у женщин в постменопаузе. Частым симптомом также является боли в груди, особенно когда уровень пролактина начинает повышаться в первый раз, поскольку пролактин способствует изменениям тканей в грудных железах (галакторея и гинекомастия является следствием пролиферативных эффектов пролактина на эпителиальные клетки). Некоторые женщины могут потерять либидо (интерес к сексу), а сам половой акт может стать болезненным из-за сухости слизистой влагалища [4].
У мужчин наиболее распространенными симптомами ГПРЛ являются снижение либидо, сексуальная дисфункция, эректильная дисфункция, бесплодие и гинекомастия. Гинекомастия была обнаружена у мужчин, принимающих рисперидон, с нормальными уровнями пролактина, что свидетельствует о гиперчувствительности пролактиновых рецепторов [10]. Поскольку у мужчин нет надежного индикатора, такого как менструация, чтобы сигнализировать о проблеме, многие мужчины с ГПРЛ долго не обращаются к врачу. Мужчины также часто не могут признать постепенную потерю своей сексуальной функции или либидо. Только после лечения некоторые мужчины понимают, что у них была проблема с сексуальной функцией [4].
В долгосрочной перспективе, ГПРЛ может привести к развитию остеопороза, низкому уровню эстрогенов, повышенному риску сердечно-сосудистых заболеваний и, возможно, повышенному риску рака молочной железы и рака эндометрия [4].
Существует ограниченное число доказательств того, что ГПРЛ напрямую влияет на липидный и углеводный обмены [11]. Была описана ассоциация между ГПРЛ и дислипидемией; рецепторы к пролактину экспрессируются в жировой ткани, где пролактин снижает активность липопротеинлипазы и тормозит секрецию адипонектина, что приводит к инсулинорезистентности.
Недавние исследование женской популяции, не имеющей психиатрических диагнозов, показывает, что ГПРЛ имеет прямое негативное воздействие на когнитивные функции [12], что может возникать из-за низкого уровня гонадных стероидов. Также было отмечено, что у мужчин низкие уровни тестотерона были связаны с ухудшением памяти и зрительно-пространственной ориентации [13].
Большинство профессиональных эндокринологических сообществ сошлись во мнении, что достаточно одного анализа крови на определение уровня пролактина для постановки диагноза при условии, что место венопункции ранее не было травмировано [14]. Процесс забора крови может быть произведён в любое время в течение дня, в положении больного лёжа через час после пробуждения или принятия пищи.
Если первые результаты анализа продемонстрировали высокие уровни пролактина, необходимо исключить вторичный характер ГПРЛ, обусловленный высокими уровнями циркулирующего макропролактина
(молекулы пролактина большого размера, как правило, образующиеся при соединении пролактина и антител IgG, или гликозилирования мономерного пролактина), который может приводить к картине псевдопролактинемии. Данное явление встречается у 20-40% пациентов с ГПРЛ.
Если макропролактин был исключён в качестве причины и ГПРЛ была подтверждена, необходимо приостановить в течение 72 часов приём антипсихотика, или заменить его на другой препарат, который не вызывает подъём пролактина и аналогичен по эффективности для пациента. Затем анализ крови на пролактин должен быть повторён. Если ГПРЛ сохраняется или её невозможно ослабить отменой препарата, рекомендуется проведение МРТ или высокоточной КТ гипофиза для исключения пролактиномы [4].
Для раннего выявления гиперпролактинемии и связанных с ней симптомов было предложено ряд рекомендаций, которые следует учитывать при работе с пациентами с необходимостью длительного лечения антипсихотиками.
- Необходимо детально собирать первичный анамнез. Врачу стоит обратить внимание на историю остеопороза, рака груди, пролактиномы у самого пациента и его родственников, информацию о менструальном цикле и желании завести беременность у женщин, а также оценить наличие галактореи или гинекомастии.
- Пациент должен быть информирован о проявлениях ГПРЛ после того, как она была диагностирована путём лабораторного анализа.
- Важно систематически определять уровень пролактина у всех пациентов, принимающих антипсихотическую терапию (перед началом терапии и после 3-х месяцев лечения, а также после 3-х месяцев от повышения дозы).
- Если у пациента уже была ранее диагностирована ГПРЛ, то необходимо оценить статус гонадных гормонов с определением базальных уровней лютеинизирующего и фолликулостимулирующего гормонов, а также тестостерона с пролактином, чтобы исключить гипогонадизм.
- Внимательно выявлять клинические симптомы ГПРЛ, особенно у тех пациентов, которые сами жаловаться не будут.
- Если ГПРЛ была обнаружена у пациентов, принимавших антипсихотическую терапию более 5 лет, необходимо провести изучение плотности костной ткани для оценки риска остеопороза [4].
Подход к лечению ГПРЛ зависит от выраженности клинических проявлений
и их влияния на жизнь пациента. Необходимо тщательно взвесить все преимущества и недостатки продолжения прежнего лечения или инициирования новой терапевтической стратегии.
В случае ГПРЛ лёгкой (менее 1000 мЕ/л) или средней (1000 до 1600 мЕ/л) степени с наличием клинических проявлений требуется лечебное вмешательство, адаптированное к каждому конкретному случаю. Например, снижение дозы (первостепенно), замена антипсихотика или добавление препарата со способностью к снижению уровня пролактина (арипипразол).
В случае тяжёлой ГПРЛ (более 1600 мЕ/л) всегда требуется лечебный вмешательство, даже если нет клинических проявлений, из-за риска развития в средней и долгосрочной перспективе остеопороза, сердечно-сосудистых заболеваний, а также, возможно, рака молочной железы или рака эндометрия [4].
В современых клинических рекомендации по ведению пациентов с ГПРЛ, вызванной приёмом антипсихотической терапии, учёные и врачи не рассматривают в качестве метода первого выбора использование препаратов с пролактин-ингибирующим эффектом, но не отрицают такую возможность в случаях, когда другие методы коррекции оказываются неэффективными [15, 16]. С этой целью целью в эндокринологической практике используют агонисты дофамина: бромокриптин — 2,5-7,5 мг в сутки, в 2-3 приема, каберголин — 0,5-1 мг в неделю, в 2 приема [16].
В связи с чем ведущие русские специалисты в области эндокринологической психиатрии, учитывая сложности в подборе антипсихотической терапии и нежелание порой менять эффективный антипсихотик, предлагают следующий алгоритм действий [16]:
1) Снижение дозы нейролептика;
2) Назначение каберголина или бромокриптина;
3) Использование другого антипсихотика, в частности, кветиапина;
К эндокринологу в Вашем городе, или к специалисту в области эндокринологической психиатрии:
Горобец Людмила Николаевна
— д.м.н., профессор, руководитель отдела психиатрической эндокринологии НМИЦ ПН им. В.П. Сербского (Москва)
Мазо Галина Элевна
— д.м.н., главный научный сотрудник, руководитель отделения эндокринологической психиатрии НМИЦ ПН им В.М. Бехтерева (Санкт-Петербург).
Подготовил: Касьянов Е.Д.
Источники:
1 – Bushe C, Shaw M, Peveler R. A review of the association between antipsychotic use and hyperprolactinaemia. J Psychopharmacol. 2008;22:46-55
2- Cookson J, Hodgson R, Hiram JW. Prolactin, hyperprolactinaemia and antipsychotic treatment: a review and lessons for treatment of early psychosis. J Psychopharmacol. 2012;26:42-51.
3 – Laita P, Cifuentes A, Doll A, Llorente C, Cortés I, Parellada M, et al. Antipsychotic-related abnormal involuntary movements and metabolic and endocrine side effects in children and adolescents. J Child Adolesc Psychopharmacol. 2007;17:487-502.
4 – Ángel L. Montejoa, Celso Arango et. al. Spanish consensus on the risks and detection of antipsychotic drug-related hyperprolactinaemiaia. Rev Psiquiatr Salud Ment (Barc.). 2016;9(3):158-173
5 – DiBonaventura M, Gabriel S, Dupclay. A patient perspective of the impact of medication side effects on adherence: results of a cross-sectional nationwide survey of patients with schizophrenia. BMC Psychiatry. 2012;12:20.
6 – Frantz AG. Prolactin. N Engl J Med. 1978;298:201-7
7 – Serri O, Chik CL, Ur E. Diagnosis and management of hyperprolactinemia. CMAJ. 2003;169:575-81.
8 – Rao VA, Bishop M, Coppen A. Clinical state, plasma levels of haloperidol and prolactin: a correlation study in chronic schizophrenia. Br J Psychiatry. 1980;137:518—21.
9 -Svestka J, Synek O, Tomanová J. Differences in the effect of second-generation antipsychotics on prolactinaemia: 6 weeks open-label trial in female in-patients. Neuro Endocrinol Lett. 2007;28:881-8.
10 – Pratheesh PJ, Praharaj SK, Srivastava A. Euprolactinemic gynecomastia and galactorrhea with risperidone—fluvoxamine combination. Psychopharmacol Bull. 2011;44:70—3.
11 – Ben-Jonathan N, Hugo ER, Brandebourg TD, LaPensee CR. Focus on prolactin as a metabolic hormone. Trends in endocrinology andmetabolism. TEM. 2006;17:110-6.
12 – Henry JF, Sherwin BB. Hormones and cognitive functioning during late pregnancy and postpartum: a longitudinal study. Behav Neurosci. 2012;126:73-85
13 – Pinsky M, Hellstrom W. Hypogonadism, ADAM, and hormone replacement. Ther Adv Urol. 2010;2:99-104
14 – Melmed S, Casanueva FF, Hoffman RA, Kleinberg LD, Montori MV, Schlechte AJ, et al., Endocrine Society. Diagnosis and treatment of hyperprolactinemia: an endocrine society clinical practice guideline. J Clin Endocrinol Metab. 2011;96:273-88.
15 – Peveler R.C., Branford D., Citrome L. et al. Antipsychotics and hyperprolactinaemia: clinical recommendations // J. Psychopharmacol.—2008.—Vol. 22.—Р. 98-103.
16 – Горобец Л.Н., Мазо Г.Э. Медикаментозная коррекция нейролептической гиперпролактинемии. Обозрение психиатрии и медицинской психологии имени В.М.Бехтерева | №2, 2017
Клиника гиперпролактинемии
Существуют определенные признаки, наличие которых свидетельствует о гиперпролактинемии. Зная о них, можно самостоятельно заподозрить патологию. Обратиться к врачу следует при появлении следующих симптомов:
- Задержка менструации (в случае, если речь идет о патологии у женщин);
- Появление молока в молочных железах (как у женщин, так и у мужчин);
- Угревая сыпь;
- Фригидность;
- Снижение интереса к сексуальной жизни;
- Психоэмоциональные расстройства;
- Увеличение в размерах молочных желез (у представителей обоих полов);
- Снижение тестостерона в крови (у мужчин);
- Избыточное оволосение (у женщин);
- Избыточная масса тела.
Самый явный признак повышения уровня гормона – это появление молока в молочных железах при условии, что вы не беременны и не вскармливаете ребенка грудью. Необходимо обратиться к врачу, чтобы он либо диагностировал патологию сразу, либо дал направление на обследование для уточнения диагноза.
Патогенез
Избыточное содержание в крови пролактина по механизму отрицательной обратной связи подавляет секрецию гонадолиберина в гипоталамусе, что приводит к снижению выработки лютеинизирующего и фолликулостимулирующего гормонов. В результате развивается недостаточность половых гормонов, гипоплазия наружных половых органов (гипогонадизм), активная пролиферация секреторного аппарата молочной железы, усиление лактогенеза и лактации (галакторея), особенно у женщин.
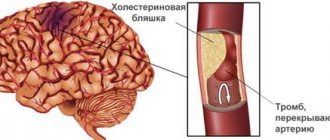
Длительно сохраняющаяся гиперпролактинемия стимулирует процессы резорбции костной ткани, что снижает ее минеральную плотность (остеопороз). Лептинорезистентность, дефицит адипонектина и гипогонадизм способствуют отложению жира в подкожно-жировой клетчатке и повышению содержания в сыворотке холестериновых фракций. Отмечается умеренная гиперпродукция андрогенов сетчатой зоной коры надпочечников.
Диагностика
Диагностика гиперпролактинемии подразумевает под собой, в первую очередь, тщательный сбор анамнеза, в частности, расспрос о текущей или проводимой ранее лекарственной терапии.
Лабораторная диагностика включает в себя определение уровня гормона пролактина в крови. Взятие венозной крови осуществляется утром, обязательно натощак. Оптимальный период времени, в течение которого должен осуществляться забор крови, – 5-8 день менструального цикла. Если концентрация гормона будет больше нормы, врач назначит трехкратный забор крови, дабы убедиться в патологическом повышении пролактина.
Снижение уровня тиреоидных гормонов может быть одной из причин гиперпролактинемии. Компьютерная томография головного мозга с прицельным обследованием турецкого седла показывает состояние гипофиза. Магнитно-резонансная томография головного мозга также позволяет оценить анатомо-физиологические особенности гипоталамо-гипофизарной системы. При своевременном обращении к врачу гиперпролактенимия и связанные с ней осложнения поддаются лечению. Поэтому важно следить за своим самочувствием, не медлить с посещением врача при появлении первых признаков заболевания, и выполнять все рекомендации специалиста по диагностике и лечению.
Лечение
Схема лечения разрабатывается в индивидуальном порядке, исходя из результатов проведенного обследования, с учетом желания женщины восстановить фертильность. Могут применяться медикаментозное, хирургическое лечение, а также лучевая терапия.
Консервативная терапия
В качестве первого этапа помощи при лекарственно-индуцированной гиперпролактинемии рекомендовано отменить лекарственное средство, если это клинически возможно. В противном случае следует заменить препарат на аналогичный, но не вызывающий гиперпролактинемию.
Как правило, для лечения гиперпролактинемии используются лекарственные средства, направленные на уменьшение продукции пролактина. Препаратом выбора в настоящее время признан каберголин.
Часто применение медикаментов способствует не только снижению пролактина, но и уменьшению объема опухоли гипофиза у пациенток с микро- и макроаденомами. Поскольку консервативной терапии нередко оказывается достаточно, хирургическое лечение в подавляющем большинстве случаев не требуется.
Длительность лечения может быть различной. Иногда добиться положительных результатов удается только через несколько лет. Необходимо регулярно оценивать эффективность терапии.
Если гиперпролактинемия связана с гипотиреозом или другими эндокринопатиями, пациентке может быть показана комбинированная терапия выявленных заболеваний.
Хирургическое лечение
Показаниями к проведению оперативного вмешательства являются:
- большие размеры макроаденом, когда опухоль распространяется за пределы турецкого седла и у пациента появляются признаки нарушения зрения;
- апоплексия гипофиза – резкое увеличение объема опухоли, вызванное кровоизлиянием;
- плохая переносимость препаратов;
- аденомы гипофиза (микро- и макроаденомы), консервативное лечение которых не дало результата.
Лучевая терапия
Этот метод при лечении гиперпролактинемии в настоящее время практически не используется.
В целом успех терапии оценивается на основании следующих критериев:
- нормализация уровня пролактина;
- уменьшение размеров опухоли по результатам компьютерной томографии и/или МРТ;
- нормализация цикла пациентки и восстановление фертильности (если женщина находится в репродуктивном возрасте).
Гиперпролактинемия и беременность
Повышенный пролактин ведет к бесплодию. Возникает вопрос: может ли женщина забеременеть, благополучно родить малыша и выкормить его грудным молоком? Ведь пролактин регулирует работу репродуктивной системы. Забеременеть женщина может только при условии, если гормон чуть выше нормы – не более 27 нг/мл или 540 мЕд/л. В остальных случаях зачатие невозможно.
Гиперпролактинемия приводит к следующим патологическим состояниям:
- К нарушению менструального цикла или к полному прекращению менструаций (аменорее);
- К ановуляции – расстройству цикла, при котором яйцеклетка не созревает в фолликуле и не выходит из яичника. Собственно, это и есть основное препятствие на пути к успешному зачатию.
- Дефицит прогестерона, в результате чего женщина не может выносить плод.
Не стоит забывать, что непосредственно в период вынашивания плода пролактин повышается, что является естественным физиологическим процессом. Увеличение количества гормона начинается уже с 5-7 недели беременности, далее происходит значительное повышение его уровня, которое характерно и для послеродового периода. Особенно это касается тех случаев, когда происходит вскармливание малыша грудным молоком, ведь именно пролактин существенным образом влияет на данный процесс. В дальнейшем, при отсутствии патологии, цифры постепенно нормализуются, и гормон достигает нормального для организма значения.
Пролактин подразделяется на несколько фракций:
- Малый – активная фракция пролактина, связывающаяся с рецепторами.
- Большой – в несколько раз менее активен, нежели малый.
- Большой-большой – ещё менее активный пролактин.
- Гликолизированный – для данной фракции характерно отсутствие какой-либо активности, она не связывается с рецепторами.
В лабораториях часто определяют общее количество пролактина. Оно может быть повышено, однако женщине все равно удается забеременеть. Как это получается? Дело в том, что гиперпролактинемия вызывает бесплодие только в случае увеличения концентрации активной фракции пролактина. Статистика показывает, что у 30% женщин патология вызвана повышенным уровнем неактивных или малоактивных фракций, а значит, появляется шанс забеременеть.
Поэтому необходимо проводить подробное обследование у квалифицированных специалистов, а после – проходить лечение, основной целью которого является нормализация менструального цикла и уровня пролактина.
Норма пролактина
Нормальное содержание пролактина в крови составляет не более 15 нг/мл, он секретируется импульсно — за сутки в среднем может быть около четырнадцати выбросов. Своих максимальных показателей он достигает в утренние часы (где-то между 5-ю и 7-ю часами утра), и после пробуждения начинает снижаться — за несколько часов становится минимальным. Эти данные могут изменяться под воздействием различных факторов. К примеру, если женщина кормит ребенка грудью, уровень пролактина в ее организме увеличивается, становится больше общепринятой нормы. Помимо всего прочего, секреция этого гормона зависит от уровней других, таких как эстрогены, тиреоидные гормоны и пр. Даже малейшие изменения в выработке этих гормонов приводит к резкому скачку уровня пролактина. Повысить содержание пролактина могут также психоэмоциональное и физическое перенапряжение, неконтролируемый или превышающий необходимую дозировку прием некоторых лекарственных средств, оперативное вмешательство, перенесенные травмы и многое другое.
Есть два вида обозначений для содержания пролактина в крови: нанограмм/литр — нг/л и международные мили-единицы/литр — мМЕ/л. Чаще используют первый способ — нг/л. Нормы содержания пролактина:
- у взрослых женщин этот показатель должен быть — 64 — 395 мМЕ/л или 1* — 29 нг/л
- у мужчин — 78 — 380 мМЕ/л или 1* — 18 нг/л
Но у женщин эти показания могут варьироваться в зависимости от фазы менструального цикла: во время фолликулярной они составляют 252 — 504 мМЕ/л, во время периовуляторной — 361 — 619 мМЕ/л, а в лютеиновой — 299 — 612 мМЕ/л.