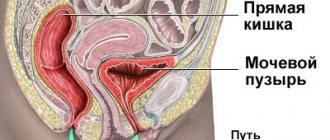
Особенности строения
Строение мочеиспускательного канала, который называется уретрой, отличается в соответствии с принадлежностью к определенному полу:
- У женщин уретра короткая — 3-4 см и широкая – 1-1,5 см.
- У мужчин уретра длинная – до 30 см и узкая – до 8 мм. Кроме того она имеет изгибы.
Анатомические особенности строения органа являются причиной того, что у женщин часто развивается цистит. Это объясняется тем, что инфекция быстро проникает в мочевой пузырь по короткой уретре и вызывает его воспаление. У мужчин уретра связана с семявыносящим протоком, поэтому по мочеиспускательному каналу также выводится секрет половых желез.
Внутренняя поверхность мочеиспускательного канала покрыта слизистой оболочкой. При ее воспалении, которое может быть спровоцировано различными причинами развивается уретрит. У женщин эта патология не приводит к нарушению оттока мочи, что исключает возникновение сильного дискомфорта и ускоряет лечение болезни. В связи с анатомическими особенностями инфекция в уретре мужчин задерживается надолго, вызывая сильный отек слизистой оболочки. Это приводит к нарушению оттока мочи, а в тяжелых случаях к болезненной задержке мочеиспускания.
Как лечится стриктура уретры
Лечение стриктуры уретры у мужчин и женщин может носить разный характер:
- Радикальный. Это операции по уретропластике, которые считаются наиболее эффективными.
- Нерадикальный. Такие операции чаще всего дают временный эффект и сопровождаются частыми рецидивами.
К радикальным методам удаления стриктуры уретры относятся:
- Анастомотическая уретропластика – иссечение участка стеноза и последующее соединение фрагментов уретры.
- Заместительная уретропластика – замещение части просвета слизистой оболочкой самого пациента.
- Промежностная уретропластика – выведение отверстия уретры в промежность.
Нерадикальные методы лечения стриктуры уретры:
- бужирование (временное восстановление просвета уретры)
- уретротомия (рассечение стриктуры уретры);
- стентирование (размещение в просвете уретры стента).
В Государственном центре урологии вы можете получить квалифицированную помощь уролога и избавиться от такого дефекта и его неприятных симптомов. Здесь вы пройдете комплексную диагностику и лечение, а также получите клинические рекомендации по борьбе со стриктурой уретры, чтобы избежать ее осложнений. Для получения медицинских услуг вам нужно лишь записаться на прием к урологу в удобное для вас время.
По будням Вы можете попасть на прием к урологу в день обращения
Причины воспаления
Понимая, что такое уретра у женщин и мужчин, можно понять, как протекают воспалительные процессы в органе. Причинами его могут быть инфекционные и неинфекционные факторы.
Неинфекционный уретрит часто возникает при развитии мочекаменной болезни. В этом случае с током мочи перемещаются мелкие камни, которые могут повредить слизистую мочеиспускательного канала, что вызывает воспаление. Также причиной развития неинфекционного уретрита становятся:
- Травмы. Они, чаще всего, возникают при проведении цистоскопии и катетеризации.
- Опухоли. Злокачественные новообразования всегда вызывают воспаление слизистой.
- Аллергия. Негативные реакции организма могут быть вызваны негативными реакциями организма на определенные продукты или вещества.
Воспалительные процессы у мужчин могут возникать при сужении мочеиспускательного канала на фоне простатита или доброкачественной гиперплазия предстательной железы. В таких случаях возникает застой мочи.
Неинфекционный уретрит необходимо лечить на ранних стадиях развития. Для этого по рекомендации доктора следует купить в аптеке необходимые лекарства, снимающие воспаление. Если не провести терапию быстро, то может присоединиться инфекция и возникнуть осложнения.
Спровоцировать инфекционный уретрит могут различные болезнетворные микроорганизмы. Перед тем как проводить лечение болезни необходимо провести исследования, направленные на определение типа патогена. Сейчас в аптеках можно приобрести различные лекарственные препараты, которые позволят быстро побороть самую тяжелую инфекцию. Но при этом нужно срочно принимать требуемые меры. Инфекция, которая вызывает развитие уретрита, может попадать в организм половым или гематогенным путем.
Хирургия женской уретры
А.В. Куренков К.м.н., доцент кафедры урологии и андрологии СПб МАПО
C подробным докладом о хирургических методах лечения заболеваний уретры выступил сотрудник кафедры урологии СЗГМУ им. И.И. Мечникова д.м.н. Александр Викторович Куренков.
Актуальность проблемы
По словам докладчика, когда дело касается хирургии уретры у мужчин, ежегодно происходят переосмысления некоторых аспектов и вводятся новшества, однако относительно женщин тема освещается недостаточно. В то же время существует целый ряд заболеваний, требующих хирургии уретры у женщин: дивертикул уретры, парауретральная лейомиома, дилатация уретры у женщин, стриктуры, недержание мочи при напряжении и, наконец, рак уретры. Кроме того, оперативное вмешательство может потребоваться при наличии уретро-влагалищных свищей.
Дивертикулы уретры у женщин: статистика, причины, симптомы
Одно из заболеваний этого ряда – дивертикул уретры. Впервые оно было описано Уильямом Хеем в 1805 году. Дивертикулы происходят из стенки уретры и содержат фиброзную ткань с эпителием уретры. Хроническое воспаление приводит к потере эпителиального слоя и фиксации стенки дивертикула к подлежащей периуретральной фасции и передней стенке влагалища.
Дивертикул уретры у женщин – достаточно редкое заболевание: его распространенность варьирует от 0,6% до 4,7%. При этом этиология болезни обсуждается уже более 200 лет и продолжает оставаться спорным вопросом. Сегодня превалируют две теории происхождения дивертикулов уретрыу женщин: предполагающая врожденный характер заболевания (не подтверждается крайне редкими наблюдениями заболевания в педиатрической практике) и инфекционный характер (представляется более логичной).
При дивертикуле обструкция выводных протоков парауретральных желез приводит к их воспалению и абсцедированию. Образовавшаяся полость может прорваться в просвет уретры в результате травмы (коитус, влагалищные роды) или некроза ткани и стать уретральным дивертикулом или остаться без связи с уретрой, формируя парауретральную кисту, когда острая фаза воспаления закончилась. Дивертикул со стазом мочи внутри полости создает благоприятную среду для развития воспалительного процесса, что объясняет возможность повторного инфицирования дивертикула.
Среди злокачественных новообразований дивертикулов уретры превалирует аденокарцинома, что также подтверждает гипотезу происхождения дивертикулов из «окклюзированных» парауретральных желез. Среди осложнений дивертикулов уретры наблюдаются инфекции (острый или хронический уретрит), образование камней в полости дивертикула, а также малигнизация. Она встречается крайне редко и не превышает 5% от всех новообразований уретры. В гистологической структуре новообразований дивертикулов уретры у женщин преобладают аденокарцинома (61%), переходно-клеточный рак (27%) и плоскоклеточный рак (12%). В числе клинических проявлений заболевания выделяется классический комплекс «три Д»: дизурия, диспареуния и дриблинг (подтекание мочи после мочеиспускания). При этом такое сочетание не является достаточно распространенным: преобладают симптомы, как ургентность, поллакиурия, недержание мочи и боль. Результаты опубликованных работ позволили оценить процентное выражение симптомов, встречающихся при дивертикуле уретры, у 627 женщин. На первом месте по частоте встречаемости стоит поллакиурия (56%), почти так же выражена дизурия (55%), далее следуют рецидивирующие инфекции (40%) и пальпируемые болезненные опухоли в области уретры (35%), за ними – стрессовое недержание (32%) и подтекание мочи (27%), ургентность (25%), гематурия (17%), диспареуния (16%), гнойные выделения из уретры (12%) и задержка мочи (4%). Бессимптомно заболевание протекает только в 6% случаев.
Диагностика дивертикулов уретры
При физикальном обследовании пациенток с дивертикулом проводится осмотр и пальпация передней стенки влагалища, в ходе чего можно обнаружить болезненное или безболезненное образование с выделением гноя, мочи или крови из наружного отверстия уретры после надавливания на область дивертикула. Стоит учитывать, что размеры дивертикулов не коррелируют с наличием симптомов, однако при больших (более 1 см) дивертикулах почти всегда выявляется болезненное образование при влагалищном исследовании. Уплотнение в области дивертикула подозрительно в плане малигнизации или наличия камня в дивертикуле. Необходимо проводить и дифференциальную диагностику: кроме дивертикула уретры причинами пальпируемого образования в периуретральной области могут быть заболевания, которые подразделяются на две категории: эмбриональные (абсцесс Скениевой железы, киста Гартнерового протока, эктопическое уретероцеле, а также киста стенки влагалища) и неопластические (парауретральная миома и лейомиома, карцинома уретры,гемангиома, уретральное варикоцеле, эндометриоз и метастазы в стенку влагалища).
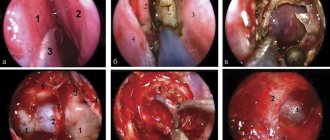
В ряде случаев при диагностике полезно выполнить уретроскопию. Для этого необходим так называемый «женский уретроскоп» с круговой манжеткой, предотвращающей вытекание жидкости. На фоне введенного уретроскопа выполняется пальпация с определением локализации, размеров и консистенции дивертикула. Устье дивертикула может быть визуализировано при надавливании на область дивертикула на передней стенке влагалища. При этом в просвет уретры из соустья выделяется содержимое дивертикула (гной, кровь, мутная моча). При подозрении на дивертикул уретры показана экскреторная урография, которая позволит исключить эктопию устья мочеточника.
Такой метод, как микционная цистография, на сегодня уходит в прошлое. До внедрения магнитно-резонансного исследования (МРИ) она рассматривалась многими как наилучший метод, способный подтвердить наличие, размеры и форму дивертикула уретры. В настоящее время микционная цистография больше не считается методом выбора в диагностике уретральных дивертикулов, поскольку она не обладает такой же чувствительностью, как МРИ. Часто встречающиеся ложноотрицательные результаты при использовании этого метода обусловлены неполным наполнением дивертикула вследствие низкой скорости потока мочи, локуляции (многокамерности) дивертикула и узкого входа в дивертикул.
В диагностике также применяется ретроградная урография с позитивнымдавлением, при которой используются двухбалонные катетеры Дэвиса или Траттнера: они устанавливаются в уретру таким образом, чтобы дистальный баллон располагался в области шейки мочевого пузыря. Дистальный, а потом проксимальный баллон раздувают, вводя в них по 20–30 мл воды, физиологического раствора или контрастного вещества. После того, как баллоныперекроют оба конца уретры, по третьему каналу 4–7 мл 30% раствора контрастного вещества. В уретру оно поступает через отверстие, расположенное на участке между баллонами. Вводимое под давлением контрастное вещество обтекает катетер и заполняет полость дивертикула. Ретроградную уретрографию с положительным давлением можно также выполнить с помощью модифицированного катетера Фолея (в силу низкой доступности катетеров Дэвиса и Траттнера в России).
Ультразвуковое исследование позволяет выявить как кисты, так и дивертикулы уретры, при этом дифференциальная диагностика этих заболеваний без визуализации устья дивертикула невозможна. Так, при обнаружении жидкостного образования, расположенного кзади от мочевого пузыря или ниже его, следует учитывать возможность дивертикула уретры.
Сегодня как наилучший метод идентификации и изображения дивертикулов уретры у женщин рассматривается МРИ. Оно позволяет лучше, чем любой другой способ, получить изображение мягкотканных структур и деталей анатомического строения исследуемой области, даже если дивертикул имеет многокамерное строение и не связан с просветом уретры четко определяемым соустьем. Кроме того, МРИ является неинвазивным методом, поскольку при его проведении не требуется катетеризация уретры. По сравнению с окружающими тканями дивертикулы уретры выглядят как магниторезонансный сигнал высокой интенсивности на Т2-взвешенных изображениях и низкой интенсивности сигналом при Т1.
Классификация дивертикулов уретры
В клинической практике применяется классификация дивертикулов уретры по системе L/N/S/C3, что позволяет клиницисту оценить все факторы, относящиеся к наличию дивертикула уретры, перед дивертикулэктомией. В этой системе L – локализация (дистальная, средняя, проксимальная треть уретры с наличием или без распространения в сторону мочевого пузыря); N – число (одиночный дивертикул или множественные); S – размер (в сантиметрах по двум измерениям); С1 – конфигурация (простой, многокамерный, «складчатый»); С2 – сообщение с уретрой (проксимальной, средней, дистальной третью); С3 – удержание мочи.
Лечение дивертикулов уретры
Хирургическое лечение – дивертикулэктомия – рекомендуется пациенткам с симптоматическим течением дивертикула и/или при больших размерах дивертикула. Не рекомендуется одновременно с дивертикулэктомией выполнять коррекцию стрессового недержания мочи вследствие высокого риска рецидива недержания, обструкции или эрозии уретры. Вероятность развития стрессового недержания мочи оценивается с помощью уродинамического исследования и локализации дивертикула. Методом лечения стрессового недержания мочи после дивертикулэктомии является трансвагинальный слинг. Эта операция выполняется не ранее чем через 3 месяца после иссечения дивертикула.
Кроме того, существуют альтернативные методы лечения дивертикула. В 1979 году описан (Lapides J.) метод, который заключается в «открытии» дивертикула уретры в ее просвет с помощью ножа-электрода. В модифицированной технике Lapides используется детский резектоскоп 10 по Шарьеру с ножом Collins. Эндоскопическая дивертикулэктомия показана пациентам с первичным или рецидивным дивертикулом, расположенным в дистальной части уретры. Цель операции состоит в создании широкого соустья дивертикула с просветом уретры для свободного дренирования полости дивертикула. Вместе с тем, эндоскопическое лечение дивертикулов уретры, расположенных в средней и проксимальной порции уретры, не рекомендуется в силу высокого риска развития недержания мочи после операции.
Кроме того, в 1970 году описан (Spence and Duckett) метод марсупилизации дивертикула посредством трансвагинального рассечения всех подлежащих тканей в проекции устья дивертикула. Слизистая влагалища и уретры сближаются непрерывным абсорбируемым швом с оставлением катетера Фолея в мочевом пузыре на 2–3 дня. Этот метод лечения допустим только при локализации дивертикулов в дистальной трети уретры, поскольку марсупилизация дивертикулов, расположенных в средней и проксимальной части уретры, также почти в 100% случаев заканчивается развитием недержания мочи. К другим осложнениям марсупилизации дивертикулов относятся рецидивы, «влагалищное» мочеиспускание, а также разбрызгивание струи мочи при мочеиспускании.
Стоит также упомянуть редкие методы лечения дивертикулов, среди которых инцизия и заполнение полости дивертикула целлюлозой (Oxygel, Gelfoam), парциальная абляция дивертикула и трансвагинальное ушивание устья дивертикула.
В ходе проведения дивертикулэктомии выполняется U-образный разрез и диссекция передней стенки влагалища. После поперечного разреза периуретральной фасции передний и задний листок мобилизуются, обнажая подлежащий дивертикул. При этом нужно дойти до устья дивертикула и вскрыть мочеиспускательный канал: тогда повышаются шансы избежать рецидива. Для профилактики образования уретровлагалищных свищей проводится ушивание иссеченных тканей в различных направлениях.
Осложнения дивертикулов уретры
Необходимо помнить, что при неполном иссечении его стенки или области соустья дивертикул уретры может рецидивировать. Однако рецидива можно избежать посредством детальной предоперационной оценки и четкого представления о структуре дивертикула (система L/N/S/C3). Также для предотвращения рецидива необходимо ушивать рану без образования «мертвых» пространств и полостей.
Наличие рецидива определяется по жалобам, пальпируемому под уретрой образованию и рецидивирующей инфекции мочевых путей. При лечении рецидивных дивертикулов применяется лоскут Martius. Дистальные рецидивные дивертикулы небольших размеров могут быть успешно устранены трансуретральным методом или операцией Спенса (марсупилизация).
Уретровлагалищные свищи – хорошо известное осложнение хирургического лечения дивертикулов уретры. Причиной образование свищей является нарушение техники операции: выполнение вертикальных разрезов слизистой влагалища и уретры и ушивание раны уретры и влагалища в одном направлении. Ушивание уретровлагалищного свища рекомендуется не ранее, чем через 4 месяца с использованием лоскута Martius.
В качестве примера докладчик поделился собственными наблюдениями: в период с 1991 по 2015 годы с дивертикулами наблюдалась 31 пациентка в среднем возрасте 37,8 лет (19–59 лет). У 23 женщин наблюдался многокамерный дивертикул. Локализация – у 18 пациенток в проксимальной уретре, у 10 – в средней и у 3 – в дистальной. Только у одной из пациенток обнаружен камень в дивертикуле.Среди симптомов преобладали дизурия (72,2%), диспареуния (50%), промежностная боль (45,5%) и рецидивирующие инфекции мочевых путей (40,9%). Реже всего – в 5,2% – встречалось постмикционное подтекание. У 28 пациенток (90,3%) была выполнена дивертикулэктомия, а у 3 (9,7%) – марсупилизация. Рецидив дивертикула наблюдался у 3 пациенток (9,7%), недержание мочи – у 4 (12,9%), двум из них выполнен среднеуретральный слинг.
Опухоли уретры
Другое заболевание, требующее хирургического лечения, – парауретральная лейомиома. Это редкая доброкачественная мезенхимальная опухоль, состоящая из гладкомышечных волокон парауретральной области. Впервые она описана Бюттнером в 1894 году. Крайне важно понимать, что это новообразование не малигнизируется. Как правило местом локализации является проксимальная уретра. Клинические проявления заболевания – рецидивирующая ИМП, затрудненное мочеиспускание, дизурия и пальпируемое образование при влагалищном обследовании. В диагностический комплекс входят урофлоуметрия с определением объема остаточной мочи, цистоуретроскопия, УЗИ + трансвагинальная игольчатая биопсия, а также МРИ (изогипоинтенсивное изображение на Т1-взвешенных изображениях и изогиперинтенсивность на Т2-взвешенных изображениях.
Из-за редкости заболевания четкого протокола лечения не существует, однако в 2004 году было высказано предположение (Kobayashi T.), что лейомиома является эстроген-зависимой опухолью. Характерно, что уретральные лейомиомы увеличиваются во время беременности, когда уровень эстрогена повышен, и регрессируют в послеродовом периоде (Bhandarkar D.S. et al., 1992). Из-за возможности гормонального влияния описано (Tantbirojn P. et al., 2006) консервативное лечение аналогами гонадотропин-рилизинг-гормона (ГнРГ).
Стриктуры и дилатация уретры у женщин
Далее докладчик коснулся темы стриктур уретры у женщин и дилатации уретры – одной из самых противоречивых процедур в урогинекологии. В 1999 году при опросе урологов в США (штат Техас) 21% специалистов со стажем работы более 10 лет назвали дилатацию уретры у женщин весьма успешным методом лечения уретрального синдрома, но в то же время ни один из 42 урологов с меньшим стажем работы не счел этот метод полезным (Lemack G.F. et al.). В седьмом издании Campbell’s Urology (Walsh P.C. et al., 1998)говорится, что «не существует никаких объективных данных, доказывающих пользу этой формы лечения». В последующих изданиях источника эти положение и формулировка не претерпели изменений. Тем не менее, когда в США была проведена оценка репрезентативных данных на национальном уровне в отношении дилатации уретры у женщин (1992– 2000 гг.), выяснилось, что эта процедура проводится так же часто, что бужирование у мужчин со стриктурами уретры (Santucci R.A. et al., 2008).
Самым популярным методом дилатации уретры у женщин является расширение уретры металлическими бужами Hegar (также используются для расширения шейки матки) и бужом Van Buren. В редких случаях используется безножевой уретротом Otis. Менее травматичен, особенно для слизистой, метод баллонной дилатации, при котором происходит медленное и постепенное расширение уретры. Это подтверждается наблюдением 4 женщин, выполнявших дилатацию уретры баллонным катетером самостоятельно ежедневно в течение 3 месяцев с сохранением проходимости уретры (Zimmern P.E., 1997).
Размер наружного отверстия женской уретры: что считать нормой?
Крайне важен вопрос о том, до какой степени проводить дилатацию уретры. Еще в 1936 году отмечено, что, если «калибр» наружного отверстия мочеиспускательного канала менее 30 F, рецидивы инфекции нижних мочевых путей неизбежны (Stevens W.E., 1936). Позднее указывалось, что «нормальная женская уретра» должна иметь просвет >24 F, тогда у таких пациенток не будет признаков рецидивирующего течения ИМП (McCannell D.A., Halie W., 1982). Некоторые авторы рекомендуют гиперрастяжение уретры до 45 F, что, по их утверждениям, даст лучшие результаты по сравнению со стандартной дилатацией (Essenhigh D.M. et al., 1968, Park J.M. et al., 2001). В публикации 2012 года указывается, что расширение до 41 F, сопровождающееся разрывами меатуса, является необходимой мерой лечения дистальных сужений уретры (Romman A.N. et al., 2012).
На сегодня существует несколько публикаций, где делается попытка установить нормальные значения просвета женской уретры. Так, отмечалось, что у девочек младше 14 лет просвет наружного отверстия уретры в среднем составляет 14 F (Graham J.B. et al., 1967). Далее до наступления половой зрелости наблюдается постепенное и пропорциональное возрасту увеличение просвета уретры с 14 F до 22 F (Immergut M.A., Wahman G.E., 1968). Средний нормальный калибр у 250 женщин в возрасте 20–90 лет составил 22 F во всех возрастных группах (Uehling D, 1978)
Методика определения «калибра» уретры состоит в последовательном введении бужей прогрессивного размера до тех пор, пока не будет зафиксировано сопротивление при извлечении инструмента. Этот маневр отражает субъективное тактильное впечатление врача относительно безопасных пределов растяжимости (обратной жесткости) мочеиспускательного канала как статического и нединамического органа. В экспериментальной модели уретры длиной 5–7 см и диаметром ≥10 F не было выявлено обструктивного характера скорости потока при нормальном диапазоне давления мочеиспускания (Tanagho E.A., McCurry E., 1971). На практике в Великобритании и США большинство урологов расширяют уретру до 32 F, в то время как 86% опрошенных детских урологов ограничиваются бужами от 20 до 26 (Masarani M., Wills R.G., 2006).
Для обезболивания при дилатации классической рекомендацией является использование терминальной анестезии с введением анестетика в мочеиспускательный канал и экспозицией в течение 10 минут до начала процедуры (Glenn J.F., 1983). В 1980 году отмечалось (Ostergard D.R.), что при применении местной анестезии во время офисной дилатации уретры до 38 F только 10% пациенток испытывали достаточно неприятные ощущения, которые потребовали прекращения процедуры. При этом отмечено, что в Великобритании до 90% урологов использовали общую анестезию, в то время как те же 90% их коллег из Техаса (США) использовали местную анестезию или вовсе обходились без нее (Lemack G.F. et al., 1999).
Причины и клиника СБУ
Стриктурная болезнь уретры (СБУ) составляет 4–13% в этиологии инфравезикальной обструкции у женщин (Nitti V.W. et al., 1999; Groutz A., Blaivas J.G., 2000). Как правило, СБУ – результат уретральной хирургии у женщин (дивертикулэктомия, реконструктивная хирургия уретровлагалищных свищей, операции по поводу недержания мочи, ТУР новообразований мочевого пузыря) и очень редко – повторных процедур дилатации уретры (Keegan K.A., Nanigian D.K., Stone A.R., 2008). Также стриктуры женской уретрымогут быть результатомтравмы(затяжных родов) или продленной катетеризации мочевого пузыря. Фиброзные изменения слизистой с распространением на спонгиозное уретры – следствие инфекционных процессов, таких как гонорея и туберкулез (Stevens W.E., 1923), либо лучевой терапии.
Клинические проявления стриктур уретры у женщин не отличаются от симптомов инфравезикальной обструкции: это слабая струя мочи, дриблинг, рецидивирующие инфекции мочевых путей и гиперактивность мочевого пузыря.
При диагностике наличие стриктурыможет подтверждаться невозможностью провести катетер Нелатона >12 F (SmithA.L. et al., 2006), также наблюдается патогномоничный симптом ощущения рубцовой ткани при проведении гибкого цистоскопа 17 F (Blavias J.G. et al., 2012). Также при постановке диагноза применяется КУДИ (исследование давление/поток) и цистография опорожнения.
Согласно проведенному анализу данных PubMed и MedLine, с 1923 по 2000 гг. в англоязычной литературе отдавался приоритет дилатации уретры при удовлетворительных результатах, причем пациенткам предлагалась продленная интермиттирующая катетеризация катетерами соответствующего размера (Stanton, 1923, Stevens W.E., 1923, Takao M. et al., 1992, SmithA.L. et al., 2006). Однако начиная с 2000 года стали появляться публикации, в которых дилатация уретрыу женщин сСБУподвергается серьезной критике. В частности, указывается на рецидивызаболевания у 16 из 17 пациенток, подвергавшихся уретральной дилатации (Blavias J.G. et al., 2012). При этом авторы отметили только 2 рецидива после уретропластики.
Говоря об уретропластике, необходимо понимать, что критическимифакторами для выбора хирургического доступа являются локализация, протяженность стриктуры и сохранение удержаниямочи. В качестве вариантов рассматриваются вентральная уретропластика слизистой половой губыи влагалища (дистальные стриктуры) и дорсальная буккальная уретропластика (протяженные и проксимальные стриктуры).
В целом хирургия женской уретры – та область урогинекологии, которая характеризуется противоречиями, отсутствием определенных стандартов в диагностике и лечении. Основная причина этой ситуации в том, что хирургические заболевания женской уретры достаточно редки. Современные публикации, посвященные теме, либо охватывают небольшие серии больных, либо представлены так называемыми «case report»: наблюдениями отдельных случаев из практики. В рамках одного выступления докладчик ярко и полно представил слушателяммаксимальное количество новой и интересной информации по заявленной теме.
Сайт «Дайджеста урологии» — Urodigest.ru
Комментарии
Для отправки комментариев необходимо войти или зарегистрироваться
Симптоматика
На начальной стадии развития уретрит не проявляет себя выраженными симптомами. Практически всегда, у мужчин отмечается незначительный дискомфорт в канале полового члена, а у женщин в области нижней части живота немного выше лобка. Такие симптомы часто остаются незаметными.
Как правило, к врачу пациенты обращаются, когда болезнь переходит в острую форму. Это проявляется сильной болью и жжением при мочеиспускании. Также возникают частые позывы к мочеиспусканию, но при этом мочевой пузырь не удается опорожнить полностью. В тяжелых случаях отмечаются следующие симптомы:
- Помутнение мочи, возможны включения крови, слизи;
- Гнойные выделения с неприятным запахом.
Кроме того симптомом воспаления уретры является покраснение:
- У мужчин внешнего отверстия мочеиспускательного канала.
- У женщин больших и малых половых губ.
КАКИЕ ГОРМОНЫ РЕГУЛИРУЮТ РАБОТУ МУЖСКОЙ РЕПРОДУКТИВНОЙ СИСТЕМЫ?
Работа мужской репродуктивной системы главным образом зависит от трех гормонов. Лютеинизирующий (ЛГ) и фолликулостимулирующий (ФСГ) гормоны вырабатываются гипофизом — железой, которая находится у основания головного мозга. ФСГ стимулирует образование сперматозоидов, ЛГ — синтез тестостерона.
Тестостерон необходим для производства спермы, а также возникновения вторичных половых признаков: увеличения мышечной массы, роста волос на теле по мужскому типу, полового влечения к женщинам, низкого голоса и др.
Диагностика
Чтобы приобрести эффективные лекарства с целью проведения эффективного лечения, которое позволит быстро восстановить состояние, нужно провести диагностику. Показательным является общий анализ мощи. Повышенные лейкоциты в его результатах указывают на наличие воспалительного процесса. Также наблюдаются аналогичные отклонения от нормы при проведении общего анализа крови.
Для подтверждения диагноза выполняется исследование мазков из уретры. Забор биоматериала производится из зоны поражения с помощью специального инструмента. Для максимально эффективного антибактериального лечения проводят бактериологический посев мочи. С его помощью определяют возбудителя заболевания. При подозрении на вирусную инфекцию дополнительно назначают тест ПЦР. Также по рекомендации доктора могут быть назначены различные инструментальные обследования.
Подготовка к процедуре
Перед бужированием уретры мужчина проходит стандартный комплекс обследований:
За 3-5 дней до процедуры следует прекратить употребление алкогольных напитков и разжижающих кровь фармакологических препаратов (может потребоваться консультация лечащего врача).
Непосредственно перед бужированием следует воздержаться от приёма пищи или жидкостей, а также выполнить туалет половых органов.
Лечение
В большинстве случаев, для лечения уретрита не требуется помещения в стационар. Терапия проводится на дому лекарственными препаратами, которые рекомендованы доктором. Для отслеживания динамики лечения необходимо в процессе проведения лечения посещать периодически поликлинику.
При подтверждении бактериальной инфекции проводится терапия при использовании противобактериальных препаратов. Это могут быть таблетки, внутримышечные или внутривенные инфекции. Также женщинами могут использоваться вагинальные свечи. При лечении мужчин могут быть назначены инстилляции. В процессе процедур выполняется вливание через катетер лекарственного вещества в уретру.
При правильной и быстрой терапии при использовании высокоэффективных лекарственных препаратов, которые сейчас можно приобрести в аптеках недорого, гарантируется получение положительного результата в кратчайшее время. При отсутствии корректного своевременного лечения уретрит быстро переходит в хроническую форму.
КАК ОБРАЗУЕТСЯ СПЕРМА?
Производство спермы называется сперматогенезом. Он может происходить только под влиянием гормонов, поэтому до полового созревания (12–16 лет) организм мальчика не способен производить сперматозоиды.
Когда в организме подростка повышается уровень тестостерона, активируется сперматогоний — особые стволовые клетки в яичках. Они превращаются в сперматоциты. Эти клетки содержат двойной набор хромосом, после деления из них образуются вторичные сперматоциты, содержащие по одному набору хромосом.
У человека есть две половые хромосомы – X и Y. Яйцеклетка может содержать только хромосому X. Сперматозоид – либо X, либо Y. Если яйцеклетку оплодотворяет сперматозоид с Y-хромосомой, получается мальчик, если с X – девочка.
Из сперматоцитов образуются сперматидные клетки. На этом сложный процесс образования спермы не заканчивается. Сперматидные клетки проходят через процесс, известный как спермиогенез. У них отрастают хвостики, и они приобретают черты, характерные для сперматозоидов. После дозревания в придатке яичка они готовы покинуть организм мужчины в поисках яйцеклетки.
Зрелый сперматозоид умеет передвигаться со скоростью 20 см в час. И это при том, что его длина составляет 0,05 мм.