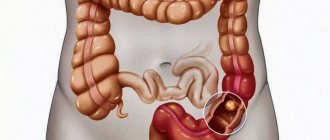
Как аденома превращается в карциному?
Рак прямой кишки.
Рак прямой кишки — одна из самых изученных злокачественных опухолей. Как правило, рак прямой кишки образуется из доброкачественных кишечных полипов (аденом). Этот процесс может занимать не один год. Изменения полипа в рак включает в себя необратимые изменения (мутации) в генах клеток слизистой оболочки кишечной стенки. Это ведет к потере естественных механизмов деления клеток, что, в свою очередь, обуславливает их неконтролируемый рост, то есть превращение в раковые клетки. Они игнорируют нормальные границы окружающих тканей и прорастают в близлежащие структуры. Этот процесс называют инвазивным ростом опухоли. Эти клетки проникают в толщу кишечной стенки, отодвигая и разрушая естественную клеточную массу. Достигнув кровеносных и лимфатических сосудов, они переносятся в другие части человеческого тела, образуя дочерние опухоли. Эти колонии называются метастазами. Процесс образования карциномы из доброкачественного кишечного полипа может занимать примерно 5-10 лет. Риск рака повышается с возрастом. Возраст большинства пациентов с колоректальным раком более 50 лет. Генные мутации также могут быть наследственными, то есть, передаваться по наследству. В таких случаях процесс образования опухоли протекает быстрее и рак может возникнуть в более молодом возрасте.
Факторы риска, предрасполагающие к развитию рака прямой кишки.
Повышенный риск колоректального рака связывают с:
- вредными привычками (питание с большим количество мяса и жира, и малым количеством растительной клетчатки, курение, алкоголь, избыточный вес и малая двигательная активность);
- воспалительными заболеваниями кишечника (язвенный колит, болезнь Крона);
- доброкачественными кишечными полипами (аденомы);
- случаями колоректального рака или полипов в предыдущих поколениях семьи (наследственная предрасположенность);
- перенесенными или сопутствующими другими типами рака (рак груди, яичников, матки).
Каковы симптомы рака прямой кишки?
Рак прямой кишки не развивается и не вырастает за ночь. Проходят месяцы, и даже годы, прежде чем опухоль вырастает до ощутимых симптомов. Вот почему рак может протекать без клинических проявлений или малосимптомно.
К основным симптома рака прямой кишки относятся:
- изменения характера стула (задержка стула, диарея, «лентовидный стул» или частые ложные позывы к дефекации без выхода стула);
- примесь крови или слизи в кале;
- повторяющиеся болевые приступы в животе;
- стойкое вздутие живота;
- общие симптомы, такие как снижение работоспособности, или снижение массы тела.
Эти симптомы могут встречаться при целом ряде других заболеваний. Это требует дополнительной осторожности и неотложного выяснения причин при данных жалобах.
Какие методы используются для предупреждения и ранней диагностики рака?
Пальцевое ректальное исследование.
Пальцевое ректальное исследование — основной и самый простой диагностический метод в арсенале колопроктолога, не требующий применения специальной аппаратуры. В процессе выполнения данной манипуляции специалист исследует прямую кишку путем введения указательного пальца внутрь кишки. При проведении пальцевого ректального исследования можно определить наличие внутри- и внекишечных образований на высоте до 10 см от края заднего прохода, оценить характер образования (доброкачественный или злокачественный), вовлечение в опухолевый процесс соседних органов и тканей. При наличии внутрипросветных образований пациентам обязательно выполняется биопсия (берется кусочек) с целью определения гистологической структуры и постановки точного диагноза.
Диагностика
Простейшие методы диагностики опухоли прямой кишки – это исследование при помощи пальца и осмотр с ректальным зеркалом. Проктолог обнаруживает патологические образования на слизистой оболочке, однако подтвердить или опровергнуть наличие злокачественного процесса можно лишь при помощи лабораторных и инструментальных методов. Во время осмотра проводится биопсия патологической ткани.
- Ректороманоскопия. Исследование проводится с нагнетанием воздуха в прямую кишку, чтобы расправить складки и тщательно осмотреть слизистую оболочку при помощи ректоскопа.
- Ирригоскопия. Прямую кишку заполняют контрастным раствором и осматривают при помощи рентгеновского аппарата.
- УЗИ органов малого таза. Исследование позволяет обнаружить поражение соседних органов и лимфоузлов.
- КТ органов малого таза. Исследование назначают для уточнения данных рентгена и УЗИ.
- Анализ крови на онкомаркеры.
- Гистологический анализ биоптата необходим для установления злокачественности и выявления типа раковых клеток.
- Цитологический анализ биоптата, слизи и гноя, взятых из прямой кишки позволяет детально изучить строение раковой клетки.
Внимание!
Вы можете бесплатно получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (высокотехнологичной медицинской помощи).
Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7 , или можете прочитать более подробно здесь…
Онкомаркеры.
Это субстанции, продуцируемые в большом количестве опухолевыми клетками. Они малоспецифичны и выявляются в крови также у здоровых людей. По этой причине отрицательные или нормальные величины онкомаркеров не исключают рак, также как и повышенные онкомаркеры не подтверждают рак. Наиболее специфические маркеры для рака прямой кишки — это РЭА (раковоэмбриональный антиген) и СА 19-9. Резкое повышение уровня онкомаркеров в крови может указывать на наличие отдаленных метастазов рака прямой кишки (в печени, легких), в послеоперационном периоде — на возникновение рецидива заболевания.
Колоноскопия.
Рак прямой кишки.
Это наиболее информативный метод обследования толстой кишки. Он представляет собой введение гибкого инструмента (эндоскопа) через анус и сопровождается освещением и обследованием внутренней поверхности ободочной и прямой кишки. Для максимальной визуализации стенки кишки, она должна быть адекватно очищена применением специальных слабительных средств или клизмы. Колоноскопия — единственный метод, подтверждающий колоректальный рак, так как могут быть получены образцы тканей (биопсия). В дополнение, кишечные полипы могут быть не только обнаружены, но и удалены в ходе данной процедуры.
Причины и факторы риска
В настоящее время механизм, дающий старт росту опухоли, до конца не выяснен, однако онкологи хорошо изучили неблагоприятные факторы, способствующие онкологии прямой кишки. Наиболее существенными из них являются:
- хронические воспаления слизистой оболочки;
- наличие полипов в толстой кишке;
- несбалансированное питание с преобладанием в рационе красного мяса и недостатком растительной клетчатки;
- унаследованная предрасположенность;
- ожирение, малоподвижный образ жизни;
- наличие сахарного диабета;
- недостаток витаминов А, С и Е, блокирующих канцерогенные соединения в кишечнике;
- курение не меньше пачки сигарет в день;
- проживание в экологически неблагоприятной, загрязненной среде;
- возраст 50 лет и старше.
Ультразвуковое исследование (УЗИ) прямой кишки.
Рак прямой кишки.
С помощью введения ультразвукового датчика через задний проход возможно исследование прямой кишки с помощью ультразвука. В отличие от ректоскопии, которая визуализирует распространение рака на внутренней поверхности кишки, УЗИ может показать степень прорастания опухоли сквозь кишечную стенку и в окружающие ткани, наличие метастазов в лимфатических узлах. Наряду с магнитно-резонансной томографией малого таза (МРТ) — это ключевое исследование для рака прямой кишки, которое показывает необходимость проведения химиолучевой терапии перед оперативным лечением.
Стадии
Выделяют четыре стадии рака прямой кишки.
- Новообразование небольшого размера не выходит за пределы подслизистого или мышечного слоя. Отсутствует поражение лимфоузлов, метастазов нет.
- Опухоль прорастает сквозь всю кишечную стенку, но не достигает соседних органов. Может быть поражена жировая ткань и до трех регионарных лимфоузлов. Метастазы отсутствуют.
- Раковые клетки прорастают в расположенные рядом органы, поражают большое количество регионарных лимфоузлов. Отдаленные метастазы отсутствуют.
- Опухоль увеличивается в размерах и быстро метастазирует, поражая отдаленные органы. Из-за распада раковой ткани образуются межорганные свищи, развиваются гнойные воспаления. Состояние больного становится крайне тяжелым.
Компьютерная томография (КТ).
Рак прямой кишки.
Это радиологический метод, который представляет собой визуализацию человеческого тела в качестве виртуальных срезов. У больных раком прямой кишки КТ сканирование грудной клетки, брюшной полости и малого таза может выявить пораженные лимфатические узлы и метастазы в других органах (печень, легкие). Для лучшего обследования желудочно-кишечного тракта, пациент выпивает контрастное вещество примерно за час до исследования. Непосредственно перед КТ ободочная кишка наполняется также контрастным веществом, вводимым через задний проход. Это позволяет хорошо визуализировать опухоли прямой кишки.
Методы диагностики
Пациентам, у которых подозревают рак прямой кишки, следует незамедлительно пройти комплексное обследование и получить рекомендации онколога.
Диагностика включает в себя:
- Осмотр пациента и сбор жалоб. Как правило, пациент сначала посещает терапевта, а уже после отправляется на прием к специализированному специалисту – проктологу, онкологу-хирургу. Врач изучит характер симптомов и назначит необходимые исследования.
- Назначаются анализы: общий анализ крови и мочи, биохимический анализ крови и онкомаркеры на рак прямой кишки. Исследования позволяют оценить общее состояние внутренних систем организма, обнаружить очаги воспаления и степень их распространенности.
- Исследования: колоноскопию или ирригоскопию, магнитно-резонансную или компьютерную томографию, и ультразвуковое исследование брюшной полости. Позволяют определить размеры новообразования и место его локализации.
- Скрининговые методы. Данный вид исследований позволяет выявить патологию до момента появления первых симптомов. Это пальцевое исследование, эндоскопия, анализ кала на скрытую кровь.
После сдачи анализов и исследований наблюдение и лечение осуществляет врач-онколог.
ВАЖНО:
дополнительно онколог может отправить больного на биопсию. Процедуры предполагает взятие фрагмента ткани опухоли, который отправляется на лабораторное исследование.
Магнитно-резонансная томография (МРТ).
Рак прямой кишки.
Также как и КТ, магнитно резонансная томография (МРТ) делает снимки человеческого тела в виде виртуальных срезов. Ключевое отличие заключается в использовании магнитного поля вместо облучения. Помимо информации о состоянии лимфатических узлов и о наличии метастазов в других органах, МРТ дает очень точную картину распространения опухоли в малом тазу. Это очень важно при раке прямой кишки. Наряду с УЗИ прямой кишки — это ключевое исследование для рака прямой кишки, которое показывает необходимость проведения химиолучевой терапии перед оперативным лечением. Использование МРТ ограничено у людей с кардиостимуляторами и металлическими имплантантами, а также у людей, страдающих клаустрофобией.
Позитронно — эмиссионная томография (ПЭТ).
Рак прямой кишки.
Во время своего роста раковые клетки тратят больше энергии и поглощают больше глюкозы, чем здоровые клетки. Эти характеристики могут быть использованы для диагностики опухоли и ее метастазов. В ходе позитронно-эмиссионной томографии (ПЭТ) внутривенно вводится радиоактивно меченая глюкоза, которая поглощается быстро растущими метаболически — активными клетками (в основном, раковыми клетками), делая их видимыми в ходе исследования. Учитывая дороговизну метода, ПЭТ используется для выполнения специфических задач, таких как поиск метастазов, диагностики возможного рецидива заболевания.
Список источников
- Общероссийская общественная организация «Ассоциация врачей общей практики (семейных врачей) Российской Федерации» Колоректальный рак: клинические рекомендации для врачей общей практики. — 2014
- Цуканов А.С., Шелыгин Ю.А., Ачкасов С.И., Фролов С.А., Кашников В.Н., Кузьминов А.М., Пикунов Д.Ю., Шубин В.П. Принципы диагностики и персонифицированного лечения наследственных форм колоректального рака//Вестник Российской академии медицинских наук. — 2019
- А. А. Невольских, Б. А. Бердов, Л. Н. Титова. Современные тенденции в комбинированном лечении рака прямой кишки. — 2013
Как лечится колоректальный рак?
Хирургическое вмешательство, направленное на полное удаление опухоли, является единственным методом, который дает шанс на излечение рака прямой кишки. До операции необходимо определить, является ли опухоль локализованной в прямой кишке или процесс генерализован (например, распространился в печень или легкие). Даже в случае распространения опухоли лечение еще возможно. В настоящее время опухоли прямой кишки небольших размеров удаляют сразу, без предоперационной химиолучевой терапии. Крупные опухоли требуют предоперационного лечения. В настоящее время есть два варианта лечения. Первый заключается в облучении опухоли прямой кишки довольно высокими дозами облучения в течение одной недели (короткий курс). Второй вариант — комбинация малых доз радиации и хорошо переносимой химиотерапии в течение пяти недель (длинный курс). Научные исследования показывают, что цель предварительного лечения (облучения) — это снижение риска местного рецидива (то есть вероятность того, что опухоль вернется после операции). Через 6-8 недель после окончания химиолучевой терапии проводится операция. Хирургическое лечение предусматривает полное удаление опухоли прямой кишки. После операции хирургические образцы (ткань, которую удалили во время операции) отправляются на патоморфологическое исследование, в ходе которого будет определена глубина распространения опухоли и наличие метастазов в лимфатических узлах. По результату патоморфологического исследования определяется целесообразность дополнительной профилактической послеоперационной химиотерапии.
Методы лечения
Прогноз зависит от стадии рака
Лечения онкологии прямой кишки зависит от типа опухоли, стадии болезни и особенностей расположения. Главной целью является полное удаление уже имеющихся очагов злокачественного роста, подавление рецидива и восстановление естественных функций кишечника.
На поздних стадиях важно обеспечить симптоматическую терапию, включая купирование болевого синдрома. Основными методами нехирургического лечения являются химиотерапия и лучевая терапия. Оба метода направлены на уменьшение размеров уже имеющейся опухоли и подавление процессов метастазирования.