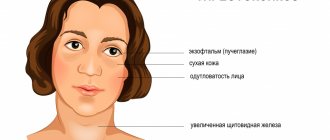
При частоте заболевания в регионе проводимых обследований среди детей младшего и среднего школьного возраста превышающей 5% зоб считают эндемическим. Диффузный эутиреоидный зоб является патологией молодой части населения и развивается он до 20-летнего возраста в более чем 50% случаях, при этом поражая женщин в 2-3 раза чаще, чем мужчин, особенно в периоды повышенной потребности организма в йоде — во время полового созревания, вынашивания ребенка и кормления его грудью.
Диффузный нетоксический зоб преимущественно развивается на фоне йододефицита, когда щитовидная железа претерпевает компенсаторную гиперплазию для восполнения дефицита тиреоидных гормонов.
Напрямую на рост тканей щитовидной железы влияют аутокринные факторы, стимулирующие тиреоциты: фибробластный, эпидермальный и трансформирующий факторы роста.
Кроме недостаточного количества йода в рационе, ДЭЗ провоцирует прием специфических лекарственных препаратов, курение табака, наличиедлительного стрессового состояния и инфекционного заболевания, нерациональное питание с дефицитом жизненно важных микроэлементов, отвечающих за метаболизмйода, а также врожденные дефекты некоторых ферментов, возраст, пол и предрасположенность к заболеванию пациента.
Лечение тиреоидита
Подострый тиреоидит в легкой форме проходит сам через 2-6 месяцев. Основополагающим принципом лечения является симптоматическая терапия — то есть устранение внешних проявлений, причиняющих дискомфорт пациенту. Препаратами выбора являются глюкокортикоиды, нестероидные противовоспалительные средства. В случае транзиторного гипотиреоза при подостром тиреоидите показана ЗГТ.
Перед лечащим врачом стоит задача уменьшения болевого синдрома, купирования симптомов, а так же предотвращение возможных рецидивов заболевания.
Причины развития
Эутиреоз можно отнести к одним из самых коварных заболеваний щитовидной железы. Его невозможно сразу диагностировать, показатели гормонов всегда находятся в норме, а более опасные заболевания уже начали свое развитие.
К основным причинам возникновения эутиреоза ЩЖ относят следующее:
- процессы в организме связанные с неправильной работой иммунной системы;
- неблагоприятная окружающая среда;
- наследственность;
- заболевания ЩЖ, связанные с воспалительным процессом.
Прогноз при тиреоидитах
Прогноз при тиреоидитах зависит от выраженности патологии, точности диагностики и своевременного лечения. Запущенные случаи, с зобом больших и огромных размеров, в настоящее время практически не встречаются благодаря доступности методов диагностики и лечения. У большинства пациентов с острым, подострым и аутоиммунным тиреоидитом (болезнью Хашимото) прогноз благоприятный.
При тиреоидите Риделя прогноз зависит от успешности лечения и наличия поражения других органов. Летальные исходы у пациентов, получающих лечение, чрезвычайно редки.
Диета и другие аспекты питания
Если удалось установить, что причина эутиреоза скрывается в дефиците йода, то можно попытаться справиться с проблемой с помощью диеты.
В меню нужно включать такие продукты, как:
- Морскую рыбу: хек, минтай, пикшу, мойву, треску.
- Креветки.
- Кальмары.
- Фейхоа.
- Морскую капусту.
- Хурму.
- Печень.
- Шпинат.
- Яйца.
Больше всего йода можно получить из рыбы, водорослей и морепродуктов.
Когда на фоне эутиреоза у человека развивается ожирение, нужно откорректировать рацион таким образом, чтобы он способствовал снижению массы тела.
Из меню исключают такие продукты и напитки, как:
- Мучные блюда.
- Жирная пища.
- Копчености.
- Фаст-фуд.
- Алкоголь.
- Кондитерские изделия и прочие сладости.
Человек должен употреблять пищу, которая является источником клетчатки. Салаты нужно готовить из свежих овощей. Обязательно дополняют рацион отрубями, крупами, орехами. Из круп особенно полезными считается овсянка и гречка.
Аутоиммунный тиреоидит — симптомы и лечение
Терапия аутоиммунного тиреоидита щитовидной железы неспецифическая. При формировании фазы тиреотоксикоза достаточно применения симптоматической терапии. При формировании гипотиреоза главным вариантом медикаментозной терапии является назначение тиреоидных гормонов. Сейчас в аптечной сети РФ возможно приобрести только таблетки Левотироксина натрия (L-тироксин и Эутирокс). Применение таблетированных препаратов тиреоидных гормонов нивелирует клинику гипотиреоза и при гипертрофической форме аутоиммунного тиреоидита вызывает уменьшение объема щитовидной железы до допустимых значений.
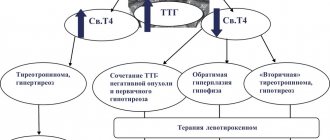
В случае обнаружения у пациента манифестного гипотиреоза (повышение уровня тиреотропного гормона и снижение концентрации Т4 свободного) необходимо использование в лечении левотироксина натрия в средней дозе 1,6 – 1,8 мкг/кг массы тела пациента. Показателем правильности назначенного лечения будет являться уверенное удержание в пределах референсных значений тиреотропного гормона в крови больного.
Когда у больного диагностирован субклинический гипотиреоз (увеличена концентрация ТТГ в совокупности с неизмененной концентрацией Т4 свободного), необходимо:
- Спустя 3–6 месяцев вторично провести гормональное обследование для доказательства наличия изменения функции щитовидной железы;
- Когда в течение беременности у пациентки обнаружено увеличение уровня тиреотропного гормона, даже при сохраненной концентрации Т4 свободного, назначить левотироксин натрия в полной расчетной заместительной дозе сразу же;
- Лечение левотироксином натрия нужно при постоянном субклиническом гипотиреозе (увеличение концентрации тиреотропного гормона в крови свыше 10 мЕд/л, и еще в ситуациях не менее двукратного определения концентрации тиреотропного гормона между 5 – 10 мЕд/л), но если этим больным более 55 лет и у них имеются сердечно-сосудистые патологии, лечение левотироксином натрия назначается только при отличной переносимости лекарства и при отсутствии сведений о декомпенсации данных болезней на фоне приема тироксина;
- Показатель достаточности лечения субклинического гипотиреоза представляет собой стабильное удержание уровня ТТГ в пределах референсных значений в крови.
Если у женщин перед планированием беременности, выявлены антитела к ткани щитовидной железы и/или ультразвуковые признаки аутоиммунного тиреоидита, нужно определить гормональную функцию щитовидной железы (концентрацию тиреотропного гормона и концентрацию Т4 свободного) и обязательно определять уровень гормонов в каждом триместре беременности.[8]
Если поставлен диагноз аутоиммунный тиреоидит, но не выявляются изменения в работе щитовидной железы, применение препаратов левотироксина натрия не показано.[9] Оно возможно иногда в исключительных ситуациях внушительного увеличения объема щитовидной железы, спровоцированного аутоиммунным тиреоидитом, при этом решение принимается по каждому пациенту индивидуально.[10]
Физиологическое количество калия йодита (приблизительно 200 мкг/сутки) не могут спровоцировать формирование гипотиреоза и не осуществляют негативного воздействия на функцию щитовидной железы при ранее развившемся гипотиреозе, вызванном аутоиммунным тиреоидитом.
Питание при аутоиммунном тиреоидите
Продуктов, которые влияют на течение аутоиммунного тиреоидита, не существует. Глютен или лактоза не имеют отношения к гипотиреозу на фоне АИТ. Поэтому рекомендации по питанию для людей с аутоиммунным тиреоидитом такие же, как и для всех остальных: разнообразное сбалансированное питание с достаточным употреблением воды.
Существуют ли народные способы лечения
Аутоиммунный тиреоидит лечат только медицинскими препаратами, которые назначает эндокринолог. Отсутствие адекватной терапии может грозить опасными осложнениями: нарушением репродуктивной функции, выраженным снижением памяти (вплоть до слабоумия), анемией и комой, которая возникает при резкой недостаточности гормонов щитовидной железы.
Симптомы
Сам тиреоидит аутоиммунный не представляет риска для жизнедеятельности организма. Опасность могут вызвать осложнения, если лечение полностью отсутствует. Поскольку основным последствием АИТа считается гипотиреоз, то симптоматика болезни аналогична его развитию.
Обратите внимание! Первые три стадии могут не иметь выраженной внешней симптоматики. Клиническая картина определяется преимущественно при диагностическом обследовании.
Для аутоиммунного тиреоидита характерна следующая симптоматика:
- апатия и депрессивное состояние (возникает у людей подверженных эмоциональному воздействию);
- ухудшение памяти (человек может забывать какие-либо события, но не имеющие значительной важности);
- рассеянность (больной не в состоянии концентрировать свое внимание на чем-то определенном в течение длительного времени);
- общее бессилие, сопровождающееся сонливостью;
- потеря желания приема пищи (приводит к потери веса, в редких случаях переходит в критическую фазу);
- проблемы с сердечным ритмом (выражается замедлением работы сердечных мышц);
- периодическое ощущение зябкости как в верхних, так и в нижних конечностях;
- понижение возможностей физической активности (связано с общим ослаблением организма);
- реакции затормаживаются (замедление относится даже к рефлекторным реакциям);
- снижение сексуального влечения (изменение гормонального фона влияет на либидо);
- состояние ногтевых пластин, волос и кожного покрова ухудшается (отклонение наблюдается по причине общих нарушений);
- нарушение менструального цикла (выражается в сбоях менструации и изменение характера выделений);
- отечность в области лица (у больных отмечается отклонение в работе почек и мочевыделительной системы, что приводит к скоплению жидкости в организме);
- нарушение мимики (характеризуется воспалением нервно-мышечных тканей);
На протяжении развития болезни симптомы воспалительный процесс может сменять фазу активности, на стихание.
При последней четвертой стадии у больного могут проявиться признаки:
- резкое снижение массы тела;
- периодические приливы жара;
- повышение потоотделения;
- ухудшение общего состояния в душных помещениях;
- тремор пальцев на руках;
- внезапные и необъяснимые перемены настроения;
- повышение ритма сердцебиения;
- периодические приступы гипертензии артериальной;
- необъяснимые приступы активности, сменяющиеся бессилием.
Данные признаки дополняют общие симптомы.
Если рассматривать симптоматику по формам заболевания, то специалисты отмечают, что послеродовой аутоиммунный тиреоидит проявляется на четвертый месяц после рождения ребенка, а последняя стадия может возникнуть уже через два месяца.
Хроническая форма характеризуется возникновением признаков только во время обострений, а цитокин-индуцированная и бессимптомная выявляются часто случайно, так как признаки заболевания практически не проявляются.
Эутиреоз – что это?
При эутиреозе нарушается работа щитовидной железы, но при этом показатели уровня гормонов остаются в норме. Пациент чувствует себя абсолютно здоровым, хотя это не так.
При анализе уровня гормонов показатели в норме, фон железы стабилен. Такое состояние может сохранятся долго, при этом патологические процессы тоже не будут развиваться. В этом и состоит опасность, так как ситуация может резко измениться. Данная патология провоцирует появление узлового зоба, который находится в своеобразном «летаргическом сне», пока гормональный фон стабилен.
Медицинские исследования установили, что стабильный гормональный фон держится не долго. И как только происходят изменения — работа ЩЖ ухудшается. Заболевания щитовидки тесно связаны с гормонами: значительное снижение провоцирует гипотериоз, повышение — гипертиреоз.
Острый и подострый тиреоидиты.
Как правило развиваются после перенесенных вирусных или бактериальных инфекций. Острый тиреоидит может быть гнойным и негнойным. Острый гнойный тиреоидит развивается вследствие наличия очага хронической инфекции, после перенесенного о.тонзиллита, периодонтита, о.пневмонии и др.
Клиническая картина начинается остро и характерна для воспалительного процесса: отек железы (увеличение и болезненность при пальпации), выраженная болезненность, иррадиирующая в нижнюю челюсть, шею, повышение температуры тела, озноб, выраженная астения.
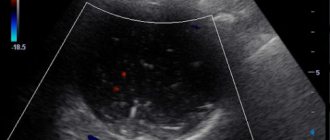
При лабораторном обследовании выявляются изменения воспалительного характера в общем анализе крови (повышение уровня лейкоцитов, изменение лейкоцитарной формулы, ускорение СОЭ). При исследовании гормонального статуса чаще всего изменения не выявляются, но возможна картина тиреотоксикоза. На УЗИ щитовидной железы определяются признаки воспаления, усиление кровообращения в железе.
Лечение: покой, антибиотикотерапия, противовоспалительная терапия НПВС, выявление и лечение очага инфекции.
Острый негнойный тиреоидит является результатом травмы, кровоизлияния в железу, облучения органов головы и шеи (постлучевой тиреоидит). Начинается через некоторое время после воздействия, протекает менее остро. Лечение заключается только в применении НПВС, иногда глюкокортикоидов.
Подострый тиреоидит (тиреоидит Де Кервена) начинается менее остро, по сравнению с о.тиреоидитом. Причиной возникновения является вирусная инфекция. Чаще заболевают женщины.
Клиническая картина так же характеризуется признаками местного воспаления, астенией, болевым синдромом, ознобом, повышением температуры до субфебрильной, иногда с признаками тиреотоксикоза. Если начать лечение своевременно, то картина воспаления проходит быстро и без последствий.
Лабораторные изменения характерны для о.тиреоидита, но менее выражены.
Лечение: противовоспалительная терапия НПВС или глюкокортикоидами, симптоматическая терапия проявлений тиреотоксикоза.
В результате перенесенного тиреоидита может развиться гипотиреоз, поэтому рекомендовано после перенесенного острого и подострого тиреоидитов наблюдение в течение 6 месяцев с исследованием гормонального статуса, показателей антител и УЗИ.