Причины возникновения боли в правом подреберье
Боль в правом боку может указывать на наличие патологических процессов в организме
Боль справа в боку является индикатором огромного количества различных заболеваний. Впрочем, иногда дискомфорт проявляется у абсолютно здоровых людей.
В этой зоне располагаются жизненно важные органы:
- печень;
- желчный пузырь;
- диафрагма;
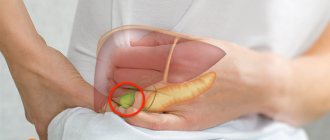
- поджелудочная железа.
Дискомфорт довольно редко возникает неожиданно даже при присутствии в анамнезе определенных болезней. Существуют и случаи исключения, когда воспалительный процесс развивается довольно стремительно.
Боль и легкое покалывание в правом боку люди нередко наблюдают после принятия большого количества пищи, чрезмерных физических нагрузках, полового контакта, при травме живота, груди или же при внутренних кровоизлияниях.
При возникновении обострения уже существующего воспаления или болезни внутренних органов дискомфорт возникает как ответ на использование медикаментозных средств, добавок или приема продуктов питания.
Обычно хронические патологии проявляются в период межсезонья, при уменьшении защитных сил организма, упадке сил, нервных перенапряжениях, гормональных нарушениях и прочих состояниях.
Причины
Болевой синдром сопровождает различные патологии. При нарушениях в работе внутренних органов может возникать боль в спине справа. Установить причину данного симптома позволяют диагностические мероприятия, в ходе которых могут выявляться следующие заболевания:
- хронический или острый панкреатит;
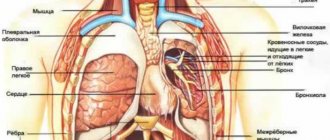
- онкологические заболевания легких или бронхов;
- пневмония;
- пиелонефрит, вызванный жизнедеятельностью болезнетворных микроорганизмов. Боль с правой стороны спины при данном заболевании усиливается при резких движениях;
- плеврит, при котором воспаляется серозная оболочка, покрывающая легкие;
- аппендицит;
- формирование подпеченочного абсцесса;
- мочекаменная болезнь.
Локализованная боль справа сзади со спины может указывать такие заболевания как грыжа позвоночника или поясничный остеохондроз. Кроме этого, данный симптом зачастую возникает у женщин при вынашивании ребенка. Специалисты клиники терапии Юсуповской больницы устанавливают причины болевого синдрома и разрабатывают программу терапии, направленную на устранение первопричин неприятных ощущений.
Сопутствующие симптомы боли
Болезненность только иногда является самостоятельным симптомом. По большому счету дискомфорт сопровождается иными признаками патологических процессов ЖКТ, эндокринной и дыхательной системы, различных воспалений.
К таковым стоит отнести:
- рвоту и тошноту;
- увеличение температурных показателей;
- чрезмерную потливость;
- упадок сил;
- понос и метеоризм;
- быструю утомляемость и сонливость;
- увеличение или понижение артериального давления;
- расстройство сознания;
- болезненность в области сердца;
- головокружение и потерю сознания;
- увеличение пульса;
- желтизну кожи;
- патологические выделения из влагалища;
- кровоточивость слизистых;
- зуд, жжение, боль во время мочеиспускания;
- покраснение или высыпание на кожных покровах в области ребер;
- кашель, прочие симптомы.
Зачастую присутствие таких признаков – это единственная подсказка для специалиста, чтобы правильно определить конкретное заболевание.
Этапы диагностики
1. Консультация гастроэнтеролога, который назначает план обследования и консультации иных специалистов.
2. Обследование органов, находящихся в верхней половине живота и в смежных областях.
- Лабораторные исследования, включающие анализы крови, исследование секретов (желудочный сок, кал, желчь и пр.), анализы на хеликобактер и др.
- Эндоскопические исследования желудка, 12-перстной кишки и др. отделов кишечника.
- Эхоскопические исследования (УЗИ), в том числе — сочетанные с эндоскопическими (эндо-УЗИ).
- Рентгенологическое исследование, КТ ( в том числе виртуальная колоноскопия) и МРТ.
- Специальные исследования, направленные на поиск опухолевых образований, например, МР-диффузия (онкопоиск МРТ).
К кому стоит обратиться при боли в правом подреберье
Поскольку выявить самостоятельно причину дискомфорта в данной области довольно тяжело, больному рекомендуется в ближайшее время посетить терапевта, который при наличии проблемы даст направление к более узкому специалисту.
Врач терапевт может послать пациента к таким специалистам:
- гастроэнтерологу;
- кардиологу;
- гепатологу;
- пульмонологу;
- урологу;
- эндокринологу;
- онкологу;
- травматологу;
- хирургу.
При боли в правом подреберье необходимо пройти УЗИ
Диагностические мероприятия обязательно включают в себя, в первую очередь, опрос пациента, изучение анамнеза, тщательный осмотр больного. После этого специалистом назначается следующее:
Боль при остром аппендиците
Аппендикс — это лимфоидный орган, который принимает участие в иммунной защите пищеварительной системы. Располагается в области правой подвздошной кости, однако его положение достаточно изменчиво. Это и обусловливает трудности в диагностике воспаления аппендикса. Аппендицит имеет свои четкие стадии развития, которые может диагностировать только хирург.
Признаками аппендицита являются:
- Разлитая боль в области пупка и желудка;
- Боль на протяжении трех часов локализуется в правой половине живота;
- Уменьшение болевого синдрома в положении лежа на правом боку;
- Усиление боли при ходьбе и лежании на левом боку;
- На фоне боли ухудшается общее самочувствие, повышается температура тела, возникает рвота и понос.
В таких случаях проводится экстренное оперативное лечение в хирургическом стационаре.
Лечение боли в правом подреберье
Устранение любого патологического процесса носит исключительно индивидуальный характер. Однако при обострении хронических болезней достаточно использовать спазмолитики и соблюдать определенную диету. Помимо этого, можно также использовать средства альтернативной медицины, но такое лечение не должно быть единственным для устранения подобного признака.
Впрочем, существуют ситуации, при которых боль в боку требует незамедлительного проведения операции. Основные показания для этого:
- острая и невыносимая боль, не проходящая довольно долго;
- обмороки;
- упорная рвота;
- присутствие крови в урине, рвотных или каловых массах;
- расстройство стула на протяжении нескольких дней;
- лихорадка;
- маточное кровотечение.
Использовать какие-либо медикаментозные средства при вышеуказанных симптомах категорически запрещено. Рекомендуется незамедлительно вызвать бригаду скорой медицинской помощи для купирования признаков и госпитализации больного для дальнейшей диагностики и терапии.
Методы лечения межреберной невралгии
Лечение межреберной невралгии носит комплексный характер. Врач решает одновременно несколько задач.
Необходимо снизить остроту боли, а желательно – полностью устранить болевой синдром. Для этой цели назначается противовоспалительная терапия.
Важно устранить причину, вызвавшую поражение нерва. Если заболевание имеет вирусную природу, проводится противовирусная терапия. При мышечно-тоническом синдроме назначаются миорелаксанты. При защемлении нерва в месте выхода из позвоночного канала может быть назначена мануальная терапия. При опухолевых процессах необходимо хирургическое лечение.
Также проводится лечение, направленное на укрепление нервной ткани.
Лечение в период острой боли
В период острой боли хотя бы несколько дней следует соблюдать постельный режим. Постель должна быть ровной и твердой. Хорошо помогает «сухое тепло». Например, грудь можно обмотать шерстяным платком. Применяются теплые компрессы, перцовый пластырь, горчичники (необходимо избегать постановки горчичников непосредственно на позвоночный столб). Рекомендуется массаж с противовоспалительными и согревающими мазями. По назначению врача применяются седативные препараты и нестероидные анальгетики.
В этот период необходимо избегать физических нагрузок, стрессов. Нельзя принимать алкоголь.
Последующее лечение
Дальнейшее лечение включает в себя:
- физиотерапию (используются такие методы, как УФ-терапия, УВЧ, электрофорез, дарсонвализация, магнитотерапия);
- массаж;
- рефлексотерапию;
- лечебную физкультуру.
Записаться на прием Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Альтернативные методы терапии
Кукурузные рыльца помогают при заболеваниях печени
При различных болезнях желчного пузыря доктором предписываются сборы с бессмертником.
Лекарственную траву можно заварить горячей водой и употреблять как обычный чай несколько раз в сутки. Дозировку должен назначать только врач.
При болезнях печени предписываются кукурузные рыльца, ягоды шиповника и подорожник. Такие же лекарственные травы назначаются при патологиях желчного пузыря.
С целью восстановления клеток печени предписываются отвары, приготовленные из расторопши пятнистой или шишек хмеля.
Расторопша восстанавливает клетки печени
Весьма результативен при большинстве патологических процессов отвар из овса. Его рекомендуют принимать после лечения печени и желчного пузыря.
Специалисты зачастую предписывают сборы, содержащие траву спорыша, зверобой и ромашку. Продолжительность лечения обычно составляет один месяц.
Специальная диета
В комплекс лечебных мероприятий в независимости от поставленного диагноза входит специальная диета, как правило, это стол №5.
На его основе существуют определенные разновидности, благодаря чему диету можно использовать при различных заболеваниях с определенной коррекцией.
При болезненных ощущениях в правом боку не стоит забывать про правильный режим питания: дробный прием еды, порция составляет не более 200 грамм, ограничение холодных и горячих блюд.
Продукты должны быть приготовлены на пару или подаваться на стол в отварном виде. В период обострения патологий пища должна быть только в протертом виде.
Список разрешенных продуктов:
- овощные бульоны;
- Продукты, которые разрешены при болях в правом подреберье
отварные овощи;
- каши из различных круп, приготовленные на воде;
- диетическое мясо;
- рыба нежирных сортов;
- вчерашний хлеб;
- молочные и кисломолочные продукты с низким процентом жирности;
- белковые омлеты;
- печеные яблоки и груши;
- натуральная пастила и варенье.
Из меню исключаются следующие продукты или блюда:
- овощи, в которых присутствует грубая клетчатка;
- рыба и мясо жирных сортов;
- спиртные напитки;
- газировка;
- кофе;
- чай, заваренный вкрутую;
- шоколад и какао;
- мороженое;
- сок виноградный;
- пряности и специи;
- кислые фрукты и ягоды;
- фрукты, содержащие огромное количество углеводов;
- овощи, фрукты в сыром виде (распространяется только на период обострения);
- мясные, рыбные бульоны;
- крупы (убираются из меню только при панкреатите);
- выпечка;
- сладкое;
- сырники, оладьи;
- жирные кисломолочные продукты.
Прежде чем приступить к применению диеты рекомендуется обязательно посетить специалиста.
После нагрузки
Неприятные ощущения в виде тянущей или колющей боли возникают после нагрузок физического характера у людей с гепатитом, циррозом, застойной печени. После тряски, физических нагрузок может проявиться приступ калькулезного холецистита. Также периодические боли при нагрузке появляются у больных миозитом, межреберной невралгией, остеохондрозом, переломом ребер, тромбозом полой вены.