Менингит – это заболевание, во время которого воспаляются оболочки головного мозга (мозговые оболочки и субарахноидальное пространство). Вызывается вирусами и бактериями, в зависимости от этого происходит и течение болезни. В любом случае, это опасное заболевание, которое требует медицинского лечения. Оно может привести к инфицированию системы кровотока или мозга, а также сепсису, заканчивающемуся летальным исходом.
Считается, что бактериальный менингит протекает тяжелее. Если диагностирована именно такая форма, то больному требуется неотложная медицинская помощь. У больных вирусным менингитом симптоматика и течение заболевания мягче, но лечение также в стационаре.
Менингит у взрослых и детей может иметь разные симптомы, поэтому далее мы рассмотрим эти две группы отдельно.
По статистике 90% случаев менингита – это дети. У взрослых те бактерии и вирусы, которые могут вызвать менингит, провоцируют появление ангины или тонзиллита. В некоторых случаях инфекция доходит до мозга, поражая его и вызывая воспаление. Также менингит может быть осложнением после гайморита, туберкулеза и других подобных заболеваний.
Что это?
Менингит (от лат. meninx – «мозговая оболочка», суффикс -itis – «воспаление») – воспаление оболочек головного и спинного мозга. Именно оболочек, а не самой ткани мозга.
Воспаление головного мозга – это энцефалит (от лат. encephalon – «головной мозг», суффикс -itis – «воспаление»).
Головной мозг имеет три оболочки:
- твердую;
- паутинную (арахноидальную);
- мягкую (рис.1).
Рисунок 1. Оболочки головного мозга. Источник: SVG by Mysid, original by SEER Development Team [1], Jmarchn / Wikipedia (Creative Commons Attribution-Share Alike 3.0 Unported license)
Твердая мозговая оболочка прилегает к внутренней поверхности черепа. Она состоит из двух листков: наружного и внутреннего. Наружный листок плотно прилежит к внутренним поверхностям костей свода и основания черепа, внутренний листок формирует плотные выросты этой оболочки в полость черепа, которые играют роль каркаса для головного мозга и делят его на несколько отделов. Между листками расположены важные образования – венозные синусы. В них собирается кровь, которая оттекает от головного мозга, поступает в яремные вены и затем в сердце по верхней полой вене.
Паутинная оболочка – тонкая, она занимает промежуточное положение между твердой и мягкой и соединяет их между собой.
Наконец, мягкая мозговая оболочка рыхлая и покрывает головной мозг, заходя во все его борозды и щели. В толще мягкой оболочки расположено большое количество сосудов, которые питают ткани мозга.
Чаще всего (возможно, из-за обильного кровоснабжения) воспаляется именно мягкая мозговая оболочка. Однако воспаление твердой и паутинной оболочек тоже встречается. В случае, если воспалены и паутинная, и мягкая оболочки одновременно, заболевание называют лептоменингитом, если речь только о твердой оболочке – пахименингитом.
Спинной мозг также имеет твердую, паутинную и мягкую оболочки. По строению они почти не отличаются от оболочек головного мозга. Их воспаление тоже называется менингитом. Оно опасно тем, что может переходить на ткани самого спинного мозга. Однако это будут уже другие патологические состояния со своими осложнениями.
Прогноз вирусного менингита
Для большинства взрослых пациентов с вирусным менингитом прогноз положительный. Всего лишь в 10% случаев болезнь может заканчиваться тяжелыми осложнениями. К таким осложнениям относятся головная боль, астения, расстройства координации, ухудшение памяти, невнимательность, проблемы с концентрацией внимания. Тем не менее, все эти симптомы вирусного менингита довольно быстро проходят — в течение нескольких недель, реже — пары месяцев. Для малышей прогноз менее благоприятный, так как заболевание приводит к тяжелым осложнениям вроде нарушения интеллекта, задержки психического развития, тугоухости.
Причины
Причин, по которым может возникнуть воспаление, очень много.
Все они делятся на две большие группы: инфекционные и неинфекционные.
Инфекционные причины
Среди возбудителей, которые могут вызвать менингит, выделяют:
- бактерии (менингококк, пневмококк);
- вирусы (энтеровирусы, герпесвирусы);
- грибы (кандида);
- простейшие (малярийный плазмодий, токсоплазма).
Наиболее часто встречаются бактериальные и вирусные менингиты. Протозойные инфекции обычно фиксируются только в определенных регионах, а грибковые характерны для людей с резко сниженным иммунитетом, например, больных с ВИЧ-инфекцией на последних стадиях.
При этом к мозговым оболочкам инфекция может проникнуть несколькими путями. Так, при существующей гнойной инфекции носовых пазух, воспалении среднего уха или гнойной патологии зубов она может распространяться контактным способом на близлежащие ткани и органы. При наличии открытой черепно-мозговой травмы или трещины костей черепа возбудитель также может проникать с током лимфы, по ходу нервных окончаний. Однако чаще всего инфекция попадает в полость черепа с током крови.
Здоровый человек заражается от носителя инфекции воздушно-капельным путем (через кашель, чихание и поцелуи), через зараженную пищу и неочищенную воду. В некоторых случаях возбудитель передается от матери к плоду, а также в результате укуса насекомого-переносчика (например, в случае малярии).
При попадании в организм возбудитель проникает в кровь и сразу вызывает воспаление мозговых оболочек (первичный менингит), либо поражает другие органы и ткани, а затем с током крови доходит до мозговых оболочек и головного мозга (вторичный менингит).
Как часто люди болеют менингитом и насколько он опасен?
Ежегодно в мире регистрируется около 2,8 млн случаев менингита.1 Более 300 тыс. становятся смертельными, из которых треть – дети до 5 лет. Каждый пятый выживший после заболевания имеет осложнения: поведенческие проблемы, нарушение координации, потеря слуха, паралич, судорожная активность и пр.
Самый высокий уровень заболеваемости и смертности наблюдается в «менингитном поясе», расположенном в Африке к югу от Сахары, от Сенегала на западе до Эфиопии на востоке. На эту небольшую территорию приходится более 10% всех зарегистрированных случаев болезни (рис. 2).
Рисунок 2. Заболеваемость менингитом в мире (количество случаев на 100 тыс. населения), 2016 год. Источник: WHO
Бактериальный менингит
Как правило, протекает наиболее тяжело. Основные возбудители: менингококк, пневмококк, стафилококк, гемофильная палочка, листерии, туберкулезная палочка.
Большинство эпидемий (в т.ч. вспышки заболеваемости в менингитном поясе) вызваны менингококком, или бактерией Neisseria meningitidis.
Менингококк вызывает разные формы инфекций:
- бессимптомное бактерионосительство, когда человек даже не подозревает, что заражен. По данным исследований, носителями становятся от 5 до 10% всего населения планеты4.
- назофарингит, протекающий с симптомами типичной простуды;
- менингит;
- менингококцемия (менингококковый сепсис).
Для менингококкового менингита и сепсиса может часто характерно молниеносное течение, тогда от начала развития заболевания до летального исхода проходит не более суток. Поэтому при первых признаках менингококцемии или при развитии менингита, когда возбудитель заболевания еще не установлен, необходимо как можно быстрее обратиться за медицинской помощью и назначить антибиотики. В этом случае счет идет на часы и даже минуты.
Носительство менингококка, а также повышенная чувствительность к возбудителю часто встречается у членов одной семьи. Поэтому если в семье несколько детей, и один из них уже перенес менингококковый менингит, рекомендуется обследовать и, при необходимости, пролечить и вакцинировать остальных детей, а также их родителей.
Другая бактерия, которая также часто вызывает менингит, – это Streptococcus pneumoniae, она же пневмококк. Ее отличие в том, что кроме менингита она вызывает синуситы, отиты, пневмонии и другие болезни. При этом инфекция со временем может распространяться и переходить во вторичный менингит. Именно поэтому важно приступать к лечению пневмококковых заболеваний как можно раньше и не дожидаться усугубления патологического процесса.
Вирусный менингит
Вирусные менингиты встречаются почти в два раза чаще бактериальных. Однако они протекают легче. При легкой форме вирусного менингиты симптомы проходят самостоятельно, без специфического лечения в течение 7-10 дней. Смертность от вирусного менингита при надлежащем лечении составляет 5-13%³.
Среди вирусов менингиты чаще всего вызывают энтеровирусы (вирусы Коксаки и эховирусы) – до 80% всех случаев5 – и герпесвирусы.
Грибковый менингит
Чаще всего встречается у людей с иммуннодефицитами. Например, криптококковый менингит при СПИДе или кандидозный менингит, вызванный грибком Candida, который в норме живет у человека на коже и внутри организма и не вызывает никаких проблем.
Грибковый менингит развивается при распространении инфекции из легких в головной и спинной мозг и требует обязательного приема противогрибковых препаратов. Он не передается от человека к человеку.
Протозойный менингит
Также встречается редко и, в основном, у людей с ослабленным иммунитетом. Наиболее частыми возбудителями являются Тoxoplasma gondii и малярийный плазмодий.
Отдельно выделяют паразитарные менингиты.
Почему не все инфекции заканчиваются менингитом?
Несмотря на обилие возбудителей инфекций, менингит случается нечасто. Менингококковая инфекция нередко протекает бессимптомно или в форме назофарингита, энтеровирусы и герпесвирусы затрагивают и другие системы органов. Это происходит по двум причинам. Во-первых, здоровая иммунная система успевает справиться с инфекционным агентом до появления каких-то серьезных симптомов. Во-вторых, головной мозг от воздействия микробов защищает гематоэнцефалический барьер (ГЭБ). Это физиологический барьер между кровью и центральной нервной системой (головным и спинным мозгом), состоящий из различных типов клеток. Он защищает ткань мозга от токсинов, микроорганизмов, клеток и активных молекул иммунной системы, которые циркулируют в крови. Через него избирательно поступают питательные вещества, необходимые мозгу. При ослаблении, повреждении ГЭБ, его генетических особенностях, при наследственной или приобретенной высокой чувствительности к микроорганизму, последний способен проникать через барьер. Вместе с тем возбудители, на долю которых приходится большая часть случаев заболеваний менингитом (менингококки, пневмококки, листерии, гемофильная палочка), обладают дополнительными механизмами для проникновения через защитный барьер.
Неинфекционные причины
Такие менингиты встречаются наиболее редко. Сюда относятся формы, вызванные неинфекционными заболеваниями или специфической реакцией на лекарственный препарат.
Какие неинфекционные заболевания могут вызвать менингит? Например, аутоиммунные, при которых иммунная система начинает уничтожать собственные ткани организма: системная красная волчанка, ревматоидный артрит и другие.
Также менингит может возникать:
- при разрывах доброкачественных опухолей (кист), расположенных в области головного мозга;
- при поражении оболочек головного мозга злокачественной опухолью;
- травмах головного и спинного мозга;
- после операций, выполненных на мозге;
- реактивно в ответ на прием лекарств (нестероидных противовоспалительных средств, некоторых групп антибиотиков и пр.).
Менингит у детей: симптомы, признаки и причины
Причиной появления менингита у детей могут быть вирусы разной природы – полиомиелита, Коксаки, энтеровирусы и т.д. Также болезнь вызывают и бактерии: стафилококки, менингококки, гемофильные палочки и т.д. Новорожденный может заразиться во время родов.
Риск появления менингита очень высок у таких категорий детей:
- недоношенных, со слабым иммунитетом;
- новорожденных, которые родились с гипоксией, инфекциями и при тяжелом течении беременности у матери;
- дети раннего возраста (чаще всего до трех лет), которые имеют другие очаги инфекции (ОРВИ, тонзиллиты, отиты и т.д.);
- дети, имеющие травмы головного и спинного мозга;
- дети, у которых диагностированы нарушения функций нервной системы.
Группы риска
Существуют факторы, которые увеличивают риск заболевания менингитом. К ним относят:
- Возраст. Новорожденные, дети младшего школьного возраста, подростки 13-17 лет, а также пожилые люди считаются более восприимчивыми к возбудителям менингита.
- Организованные коллективы. Вспышки менингококковой инфекции не раз наблюдались в местах, где большое количество людей вынуждены длительно пребывать на одной территории: в казармах, университетских городках и пр.
- Медицинские факторы. Сюда могут относиться определенные проблемы со здоровьем: иммунодефицитные состояния и заболевания иммунной системы, ВИЧ-инфекция, отсутствие селезенки, прием некоторых групп лекарственных препаратов, понижающих естественный иммунитет (химиотерапия, цитостатики и др.), а также хирургические вмешательства.
- Контакт с инфекциями-возбудителями менингита. Этот фактор особенно касается микробиологов, которые могут регулярно контактировать с возбудителями менингита из-за специфики своей работы.
- Путешествия. Посещение географических зон, эндемичных по определенному возбудителю (характерная для него зона обитания), также увеличивает риск заболевания менингитом. Например, пребывание в странах менингитного пояса в Африке.
Профилактические мероприятия для вирусного менингита
Разумеется, существуют меры профилактики, соблюдение которых может помочь предотвратить заболевание. Необходимо помнить, что вирус распространяется воздушно-капельным путем, а также зависит от правил обработки продуктов и соблюдения личной гигиены. Исходя из этого становится понятным, что для предотвращения заболевания необходимо исключить любые контакты с больными ОРВИ, паротитом, гриппом, правильно обрабатывать воду и продукты, соблюдать личную гигиену.
Крайне важно вовремя обратиться к врачу за консультацией. Своевременное выявление возбудителя болезни и правильная терапия помогут снизить скорость распространения инфекции. Если больного вовремя изолировать, можно снизить риск заражения вирусом его родных. Если вирусный менингит был обнаружен у ребенка, посещающего детский сад, в нем обязательно объявляют карантин сроком на две недели. Все помещения учреждения должны быть продезинфицированы.
Предотвратить эпидемию вирусного менингита довольно сложно, так как вирус обладает высокой устойчивостью к воздействию факторов внешней среды. К тому же, заболевание могут вызывать самые разные вирусы, поэтому довольно сложно разработать единый норматив профилактики. Поэтому единственное, что может помочь предотвратить болезнь — это личная гигиена (мытье рук, частая санация, дезинфекция помещений).
Виды менингита
Существует несколько классификаций болезни:
- в зависимости от возбудителя инфекционные менингиты принято делить на:
- бактериальные;
- вирусные;
- грибковые;
- протозойные.
- по механизму развития различают:
- первичный менингит – развивается без предшествующей общей инфекции и воспаления других тканей и органов. В этом случае инфекция, попав в организм, первыми поражает мозговые оболочки.
- вторичный менингит является осложнением другого заболевания.
- по характеру воспалительного процесса и изменений в ликворе менингит бывает:
- серозным: в ликворе (спинномозговой жидкости, которая исследуется для постановки диагноза) преобладают лимфоциты. Такая картина характерна для большинства вирусных менингитов.
- гнойным: в ликворе преобладают нейтрофилы, что характерно для бактериальных менингитов.
- по распространенности воспалительного процесса:
- ограниченный менингит: область воспаления ограничивается отдельной зоной головного мозга (например, базальный менингит – воспаление мозговых оболочек у основания головного мозга);
- генерализованный менингит – поражены мозговые оболочки всех областей.
Формы менингита
Формы течения различаются по скорости развития воспалительного процесса и степени тяжести заболевания:
- Менингиты могут быть:
- молниеносными (развитие симптомов менингита менее, чем за сутки);
- острыми (воспаление развивается за 1-2 дня);
- подострыми (развиваются за период от нескольких дней до нескольких недель);
- хроническими (развиваются медленно и длятся 4 недели и дольше).
- По тяжести симптомов различают:
- легкую форму;
- менингит средней степени тяжести;
- тяжелую форму;
- крайне тяжелую форму.
Люмбальная пункция
Наиболее эффективным методом диагностики заболевания по праву считается люмбальная пункция. Во время исследования спинномозговой жидкости обнаруживается слегка повышенный уровень белка, нормальная концентрация глюкозы и лимфоцитоз.
В первые двое суток после заражения организма цитоз бывает преимущественно нейтральным. Именно поэтому стоит повторить исследование через 8-12 часов, чтобы проследить появился или нет лимфоцитарный сдвиг. Как правило, концентрация глюкозы при вирусном менингите находится в норме. Ее снижение свидетельствует о туберкулезном или грибковом менингите, а также неинфекционном заболевании.
Исследование спинномозговой жидкости также предполагает выделение из нее вируса. Однако этот метод скорее является вспомогательным, поскольку не позволяет получить обширной клинической картины болезни. Связано это с тем, что вирус присутствует в спинномозговой жидкости в малых количествах. Более того, болезнь может быть спровоцирована самыми разными вирусами, а их необходимо по-разному культивировать. Для выделения вируса нужно получить не меньше двух миллилитров спинномозговой жидкости, после чего сразу же отправить материал в лабораторию.
Вирус можно выделять не только из спинномозговой жидкости, но и из других источников. Например, в кале пациента можно выявить аденовирусы и энтеровирусы, в моче — цитомегаловирус, в крови — энтеровирусы и арбовирусы, в смывах носоглотки — вирус эпидемического паротита и энтеровирусы. Однако необходимо учитывать, что наличие энтеровирусов в кале может не свидетельствовать о вирусном менингите, а о недавно перенесенном инфекционном заболевании.
Симптомы менингита
При инфекционном менингите общие симптомы, как правило, мало отличаются, не зависят от возбудителя и сначала похожи на симптомы обычной простуды. Это озноб, температура, слабость, сонливость, головная боль, дискомфорт в мышцах. С увеличением температуры растет частота дыхания и сердечных сокращений.
С течением времени и развитием воспаления мозговых оболочек проявляются более специфические симптомы:
- светобоязнь и повышенная чувствительность к любым внешним раздражителям;
- ригидность (напряженность, тугая подвижность) затылочных мышц;
- чувство тошноты и рвота на фоне сильной головной боли. При этом рвота не приносит облегчения.
Может развиться апатия и спутанность сознания, судороги. Это так называемый менингеальный синдром, обусловленный поражением мозговых оболочек.
Важно! Симптомы могут быть более легкими из-за приема антибиотиков по поводу другого заболевания. А также у лиц с ослабленной иммунной системой (из-за употребления лекарственных препаратов или с заболеваниями, подавляющими иммунную систему (например, СПИД), у алкоголиков и у очень пожилых людей. У пожилых единственным симптомом может быть спутанность сознания.
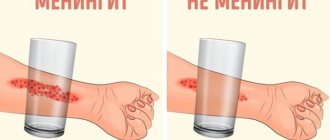
Помимо основных симптомов могут наблюдаться дополнительные, характерные для конкретного возбудителя. Так, одной из форм менингококковой инфекции является менингококковый сепсис. Это самая опасная форма инфекции. Кроме симптомов менингита, на теле при этом можно обнаружить элементы геморрагической сыпи, которые не исчезают при надавливании. Проверить это можно с помощью стеклянного стакана: если при нажиме стенкой стакана на элемент сыпи она не бледнеет и не исчезает, стоит подозревать менингококцемию.
Геморрагическая сыпь при менингококцемии. Источник: Journal of global infectious diseases / Open-i (Attribution 2.0 Generic)
Сыпь в этом случае появляется из-за того, что менингококк выделяет токсин, поражающий стенки сосудов. Нарушается кровоснабжение конечностей и внутренних органов, что может привести к состоянию шока, некрозам и летальному исходу.
Геморрагическая сыпь может возникать не только при менингококцемии. Например, она может быть характерна для различных васкулитов – группы заболеваний, при которых происходит воспаление стенок сосудов. Однако менингококцемия в любом случае является состоянием, требующим экстренной медицинской помощи. Поэтому если вы заметили, что к общеинфекционным симптомам добавилась сыпь, стоит немедленно обратиться к врачу для обследования.
Признаки менингита у младенцев
Клиническая картина менингита у новорожденных и детей первых лет жизни отличается от клиники у взрослых. Процессы регуляции и иммунитет в детском организме еще недостаточно созрели, поэтому при большинстве заболеваний общие симптомы преобладают над местными. Кроме того, ребенок еще слишком мал, чтобы пожаловаться на что-то или показать, где болит. Поэтому поставить точный диагноз сложнее.
Симптомы менингита у детей младшего возраста могут включать:
- беспокойное поведение и раздражительность;
- постоянный плач, ребенка почти невозможно успокоить;
- отказ от кормления;
- рвота;
- вялость, трудности с пробуждением;
- высокая температура.
При тяжелой форме менингита у детей до года из-за повышения внутричерепного давления может наблюдаться выбухание родничков.
Менингит
Менингит — заболевание, при котором развивается воспаление мозговых оболочек: защитных оболочек, покрывающих головной и спинной мозг. Чаще всего менингит вызывают бактерии, вирусы, простейшие и грибки. Однако возможна неинфекционная форма менингита, когда мозговые оболочки воспаляются из-за некоторых заболеваний, лекарств, травм. (1)
Причины менингита
Причины заболевания — различные виды возбудителей. В зависимости от их типа, различают виды менингита, которые они могут вызывать:
- бактериальный. Его могут вызывать различные виды бактерий, в том числе менингококки, стафилококки, стрептококки, кишечная палочка и другие
- вирусный. Возможные возбудители этой формы — вирусы паротита, герпеса, гриппа и т. п.;
- грибковый могут вызвать кандиды, криптококк;
- форма менингита, вызванная простейшими — ее причинами могут быть амебы, токсоплазмы и другие простейшие;
- смешанная форма менингита возникает, если в организме одновременно обнаружено несколько возбудителей, каждый из которых может стать причиной менингита.
Виды, формы менингита
По скорости развития заболевания различают несколько форм. Очень быстрое, внезапное развитие симптомов — это молниеносная форма менингита. Острая форма менингита развивается в течение 1–2 дней. При подостром менингите симптомы развиваются в течение нескольких дней или недель. Хронический менингит длится более 4 недель, а если после исчезновения симптомов заболевание вновь возвращается, то это рецидивирующий менингит.
По типу воспалительного процесса выделяют два типа менингита — серозный, который чаще всего развивается при вирусной инфекции (энтеровирусы, аденовирусы, вирус паротита, гриппа, клещевого энцефалита) и гнойный менингит — более тяжелая форма, вызываемая бактериальной инфекцией. Наиболее частыми возбудителями гнойного бактериального менингита являются менингококки, пневмококки и гемофильная палочка типа b (Hib).
По происхождению формы менингита делят на первичный и вторичный. Первичный развивается как самостоятельное заболевание. Вторичный менингит является следствием или осложнением уже имеющейся в организме инфекции, например, отита, гриппа, туберкулеза, часто протекает в форме серозного.
По распространенности воспаления различают: спинальный (или менингит спинного мозга) — воспалительный процесс развивается в оболочках спинного мозга. Если воспаление в основном локализовано в области верхней части головного мозга, то это конвекситальный менингит, а при воспалении нижней части мозга развивается менингит базальный. Процесс, охватывающий и головной, и спинной мозг, носит название цереброспинального — так часто протекает менингококковый менингит. (1)
Симптомы менингита головного мозга
В зависимости от причины, вызвавшей менингит, симптомы этого заболевания могут быть разными. Но менингиты имеют также общие симптомы, называемые менингеальными. Они делятся на общемозговые — возникающие из-за повышения внутричерепного давления и истинные менингеальные симптомы, которые возникают вследствие воспаления оболочек головного мозга. (1)
Среди ранних общемозговых симптомов чаще всего появляется головная боль. Она может быть распространенной, а может отмечаться на отдельных участках головы, степень выраженности боли также различается. У многих боль усиливается при шуме, смене положения, включении освещения. Маленькие дети могут реагировать на нее так называемым «мозговым криком» — это повторяющиеся монотонные пронзительные вскрики.
Головная боль может сопровождаться сильной внезапной рвотой, которая не приносит облегчения. Могут быть судороги, тики (неконтролируемые движения мелких мышц), изменения сознания.
Из менингеальных симптомов могут проявляться:
- типичная поза с запрокинутой головой, согнутыми руками и подтянутыми к животу ногами («поза легавой собаки»);
- ригидность (жесткость) затылочных мышц: не удается попытка со стороны прижать подбородок больного к груди;
- другие симптомы, говорящие о раздражении мозговых оболочек.
Другие симптомы могут иметь различия в зависимости от типа возбудителя, приведшего к заболеванию и от вида менингита. Они рассмотрены отдельно в описании соответствующих форм.
Вирусный менингит
Вирусные менингиты могут быть вызваны энтеровирусами, в том числе вирусами Коксаки А, ECHO, эпидемического паротита, парагриппа, вирусами семейства герпеса (вызывающие простой герпес, опоясывающий лишай, болезнь Эпштейна-Барр, детскую розеолу), вирусом клещевого энцефалита и другими.
По типу воспаления это, чаще всего, серозный менингит.
Инкубационный период — время от момента попадания возбудителя в организм до развития симптомов заболевания, — у взрослых составляет в среднем от 6 до 14 дней. У детей он может быть короче или длиннее, а признаки заболевания могут быть менее выражены.
Клиника вирусных менингитов
Как правило, первыми появляются жалобы, которые могут свидетельствовать об инфекционном заболевании: слабость, недомогание, повышение температуры, головная боль. Затем, в течение 1–3 дней присоединяются менингеальные симптомы, которые могут включать ригидность затылочных мышц, симптомы Брудзинского, симптом Кернига, повышенную чувствительность к свету, звукам, прикосновениям. У грудных детей может выбухать и пульсировать родничок, отмечаться симптом Лесажа, при котором взятый подмышки ребенок на весу подтягивает ножки к животу.
При некоторых видах вирусного серозного менингита клиническая картина может быть невыраженной, стертой, жалобы могут быть умеренными, а менингеальные симптомы выглядеть стертыми, неочевидными. Так, менингиты, возникающие на фоне аденовирусной инфекции, зачастую протекают без менингеальных симптомов, но с выраженным воспалением носоглотки и верхних дыхательных путей, конъюнктивитом.
Менингит, вызванный вирусом эпидемического паротита, может протекать с интенсивными болями в животе, признаками панкреатита, воспалением яичек или яичников.
Затяжное течение может быть при менингите, вызванном вирусами герпеса. Часто он начинается с признаков герпеса — типичных пузырьков на слизистых, опоясывающего лишая и т. д. Нередко такой менингит протекает без менингеальных симптомов.
Для менингита при клещевом энцефалите, как правило, характерно быстрое начало, с подъемом температуры, выраженной интоксикацией, мышечными болями и менингеальными симптомами. Он может протекать волнообразно — после острого периода температура снижается, а через несколько дней снова поднимается. Выздоровление часто затягивается, довольно долго сохраняется слабость, астения, неврологическая симптоматика.
Диагностика вирусного менингита
Поставить правильный диагноз может только врач, поэтому если есть подозрения, что у больного может быть менингит, то стоит обратиться за медицинской помощью. Врач проведет опрос пациента или его близких, осмотр и оценку состояния и если возникнет необходимость, то для того, чтобы убедиться, что симптомы вызваны воспалением менингеальных оболочек, назначит забор спинномозговой жидкости и оценку ее показателей.
Лечение
В большинстве случаев лечение вирусного менингита симптоматическое. Рекомендует постельный режим, приглушенный свет. В начале заболевания проводят дезинтоксикационную терапию по показаниям, назначают препараты, облегчающие симптомы: головную боль, рвоту, повышение температуры, боли в животе, спазмы, судороги. При менингите, вызванном вирусом из семейства герпесвирусов врач может назначить внутривенное капельное введение противовирусного препарата ацикловира.
При правильном лечении протекают вирусные менингиты, как правило, довольно легко, прогноз в большинстве случаев благоприятный. (1) (2)
Профилактика
Вакцинация в соответствии с Национальным календарем прививок РФ может служить оптимальным способом защиты от риска развития некоторых форм вирусного менингита. Это вакцинация от вирусов полиомиелита, эпидемического паротита и кори.
В отношении других вирусов эффективными могут быть мероприятия, направленные на снижение риска передачи вируса от носителей и больных к здоровым. К ним относятся:
- выявление заболевших и своевременное разобщение контактов (карантин);
- соблюдение норм личной гигиены и санитарной культуры;
- укрепление и поддержание иммунитета;
- комплекс мер со стороны органов здравоохранения. (1) (2)
Бактериальный менингит
Бактериальные менингиты могут быть вызваны менингококками, пневмококками, гемофильной палочкой, туберкулезной палочкой, а также стафилококками, сальмонеллами, листериями и другими бактериями. Воспалительный процесс в оболочках спинного и головного мозга, вызванный бактериями, в большинстве случаев является гнойным.
«В 2015 году в РФ из 2452 случаев гнойного бактериального менингита […] в этиологической структуре преобладал менингококк (44%). Далее по частоте выделения следовал пневмококк (26%), далее — гемофильная палочка (10%). На долю прочих микроорганизмов пришлось 19%». (3)
Согласно источнику (3) «наибольший риск заболеть гнойным бактериальным менингитом любой этиологии характерен для детей до 5 лет, при этом более выражен в этой группе риск заболеть генерализованными формами менингококковой инфекции, далее в этой возрастной группе следует гемофильный менингит, далее пневмококковый менингит»
Менингококковый менингит
Для этой формы типично острое начало заболевания. Интоксикация, повышение температуры могут быть выраженными, также как и другая симптоматика. Интенсивность жалоб нарастает очень быстро, отмечается сильная головная боль, лихорадка, не приносящая облегчения многократная рвота, резкое повышение чувствительности к свету, звукам, прикосновениям, движению. Вскоре присоединяются менингеальные симптомы: «поза легавой собаки», симптомы Кернига, Брудзинского. При тяжелом течении у больного могут появиться судороги, нарушения сознания вплоть до комы.
У детей грудного возраста начало гнойного менингита сопровождается плачем на фоне беспокойного поведения, отказа от груди, вскрикиваниями, резкой реакцией на прикосновения (отдергивание конечностей, вздрагивание, усиление плача), судорогами. При проведении обследования могут выявляться менингеальные симптомы — Лесажа, ригидность затылочных мышц, типичная менингеальная поза.
При распространении инфекции и воспаления, попадании менингококков в кровь состояние больного усугубляется. Может развиться менингококцемия (сепсис, заражение крови) и инфекционно-токсический шок. К описанным выше симптомам присоединятся геморрагическая сыпь, ухудшается работа сердца и сосудов. При инфекционно-токсическом шоке ухудшение состояния может прогрессировать очень быстро, повышенная температура и сыпь появляются почти одновременно, развиваются судороги, нарушается сознание.
При подозрении на менингококковый менингит рекомендуется обратиться за срочной медицинской помощью, поскольку эта форма менингита может быстро прогрессировать (вплоть до летального исхода) и вызывать тяжелые осложнения.
Для постановки диагноза врач опирается на данные осмотра и других обследований, по результатам которых он может назначать исследования спинномозговой жидкости, анализ крови, молекулярные методы диагностики (например, ПЦР) для уточнения типа возбудителя. По данным обследования устанавливается диагноз, назначается лечение: антибиотики, детоксикационная и симптоматическая терапия, при необходимости может проводиться коррекция обезвоживания и других обменных нарушений.
Длительность заболевания при правильно проводимом лечении в среднем может составлять от 2 до 6 недель. Без лечения высока вероятность летального исхода или развития тяжелых осложнений, приводящих к инвалидности: по данным источника у 10–20% перенесших бактериальный менингит развиваются повреждения мозга, утрата слуха, когнитивные нарушения, трудности в обучении. В тяжёлых случаях возможна гангрена пальцев кистей, стоп, ушных раковин. (4)
Профилактика
В настоящее время в России зарегистрированы следующие вакцины для профилактики тяжелых форм менингококковой инфекции.
- Менингококковые полисахаридные вакцины:
- моновалентная (серогруппа A) — одновалентная против серогруппы А полисахаридная сухая;
- четырехвалентная (серогруппы A, C, W, Y).
- Менингококковые конъюгированные:
- моновалентная (серогруппа C);
- четырехвалентные (серогруппы A, C, Y, W).
Пневмококковый менингит
Этот вид менингита вызывают пневмококки различных типов. Чаще всего развивается он у детей раннего возраста. «Особенно беззащитными перед пневмококком оказываются маленькие дети до 2 лет, чей организм не в состоянии противостоять инфекции.» Для этой возрастной группы пневмококки — это наиболее частая причина тяжелых форм пневмонии, отита, а также вторая по частоте причина бактериального менингита. инфекция №1 и наиболее частая причина тяжелых форм пневмонии, отита, менингита». (9)
Пневмококковый менингит протекает в форме гнойного менингита, может быть первичным или вторичным, когда он возникает на фоне имеющегося заболевания — отита, пневмонии, синусита.
Развитие инфекции и, соответственно, жалобы и клинические признаки, могут развиваться в двух формах. Первичные пневмококковые менингиты развиваются, как правило, остро и наиболее типичны для детей старше 5 лет и взрослых. Температура тела резко повышается, быстро появляются симптомы интоксикации — слабость, вялость, сонливость, тошнота, головные боли. Спустя 2–3 дня от появления первых признаков, присоединяются менингеальные симптомы, многократная рвота без облегчения состояния. Грудные дети монотонно плачут, периодически вскрикивают и стонут, выбухает родничок. У детей и у взрослых могут появиться высыпания на слизистых, в виде мелких петехий, напоминающих геморрагическую сыпь.
Часто процесс воспаления затрагивает вещество головного мозга (менингоэнцефалит), и на его фоне отмечаются тяжелые проявление со стороны нервной системы: судороги, парезы, хаотичные движения конечностей, нарушения сознания, что может закончиться комой.
Затяжное течение чаще всего имеют вторичные пневмококковые менингиты. Симптомы развиваются постепенно, в течение 2–7 дней, сначала они напоминают ОРВИ, температура тела может быть повышена, но иногда может оставаться нормальной. Далее в течение нескольких дней жалобы становятся сходными с симптомами острого пневмококкового менингита.
Для установления диагноза и назначения адекватной терапии врач может назначить забор крови и спинномозговой жидкости с последующим лабораторным исследованием. Лечение заключается в назначении антибиотиков, к которым чувствителен возбудитель, проведении мероприятий по поддержанию работы органов и систем, симптоматическая терапия. (1) (2)
При своевременном назначении лечения в течение первой недели состояние начинает улучшаться, постепенно стихает воспаление и вызванные им симптомы. Однако прогноз при пневмококковом менингите серьезный, поскольку при этой форме менингита «осложнения в виде задержки умственного развития, нарушения двигательной активности, эпилепсии и глухоты встречаются достоверно чаще, чем в исходе бактериальных менингитов иной этиологии» (9). Особенно тяжелым может быть прогноз в случае перехода менингита в септическую форму, которая может привести к эндо- и перикардитам, артритам и другим серьезным осложнениям.
Профилактика
Согласно данным сайта yaprivit.ru «массовая вакцинация более чем на 80% снижает частоту пневмококковых менингитов… Носительство пневмококков у детей сокращается, соответственно меньше болеют и невакцинированные дети и взрослые».
В РФ вакцинация осуществляется следующими вакцинами:
- 10-валентная пневмококковая конъюгированная вакцина — ПКВ10;
- 13-валентная пневмококковая конъюгированная вакцина — ПКВ13.
Обе эти вакцины могут использоваться у детей с 2 месяцев и взрослых.
- 23-валентная полисахаридная вакцина — ППВ23.
Может использоваться у детей с возраста 2 лет и взрослых. (6)(9)
Гемофильный менингит (Нib-менингит)
Эта форма менингита вызывается гемофильной палочкой типа b и чаще всего отмечается у детей до 5 лет, но может быть и у детей старшего возраста — до 8 лет, также отмечен рост заболеваемости у взрослых. (7)(9)
Жалобы и симптомы зависят от возраста больного, состояния его организма и длительности заболевания. У детей Нib-менингит чаще начинается внезапно, с повышением температуры, неоднократной рвотой, головной болью. У маленьких детей о, выбухание родничка, выраженно беспокойство. К этим общемозговым симптомам присоединяются менингеальные: симптомы Брудзинского и Кернига, Лесажа у детей до года, ригидность затылочных мышц. Также быстро могут появиться судороги, нарушения сознания вплоть до комы.
Если Нib-менингит развивается как вторичное заболевание, то развитие симптомов идет медленно, начинается с жалоб по основному заболеванию, а затем уже присоединяются симптомы менингита и общемозговая симптоматика.
Лечение начинается сразу после установления диагноза, еще до получения результатов исследования крови и ликвора. Назначаются комбинации антибиотиков в больших дозах, ведется борьба с симптомами, профилактика осложнений, а после уточнения данных обследования подбираются антибиотики с учетом выявленного возбудителя.
Гемофильная форма менингита плохо поддается лечению из-за особенности возбудителя: палочки Hib вырабатывают фермент, который защищает их от антибиотиков. По этой причине у трети больных, получавших правильное лечение, развиваются различные неврологические осложнения: судорожный синдром, отставание в развитии, утрата слуха и зрения. Летальность при тяжело протекающем гнойном гемофильном менингите может достигать 16–20%. (1) (7) (9)
Профилактика
Высокоэффективной мерой профилактики Hib-менингита (и других форм Hib-инфекции) является вакцинация (8). В настоящее время вакцинация всех детей первого года жизни против данной инфекции включена в календари прививок более 180 стран мира (8). В настоящее время в России, в отличие от большинства других стран, вакцина против Hib-инфекции рекомендована только для детей из определенных групп риска (5). В России вакцины против Hib-инфекции доступны как в форме моновакцин, так и в составе комбинированных (5-,6-компонентных) вакцин.
Показать источники
Источники
- Бережнова И. А. Инфекционные болезни. — Учебное пособие / И. А. Бережнова— М.: РИОР. — 2007. — 319 с.
- Детские болезни: учебник / Под ред. А. А. Баранова — 2-е изд., — М.: ГЭОТАР-Медиа. — 2009. — 1008 с.
- Информационно-аналитический обзор «Менингококковая инфекция и гнойные бактериальные менингиты в Российской Федерации. 2015 год». Российский референс-центр по мониторингу за бактериальными менингитами. — М., — 2016.
- Менингококковая инфекция [Электронный ресурс]. — Режим доступа: https://www.yaprivit.ru/diseases/meningokokkovaya-infekciya — Статья. — (Дата обращения: 17.04.2018).
- Приказ Министерства здравоохранения РФ от 21 марта 2014 г. №125н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям» (с изменениями и дополнениями). — Режим доступа: https://base.garant.ru/. (Дата обращения 17.04.2018).
- Абрамцева, М. В. Менингококковая инфекция. Конъюгированные полисахаридные менингококковые вакцины и вакцины нового поколения. Сообщение 3 / М. В. Абрамцева, А. П. Тарасов, Т. И. Немировская // Журнал «Биопрепараты. Профилактика. Диагностика. Лечение». Том 16 №1 (57) / Январь-март 2016 года. — С. 3–13.
- Журнал «Медицинский алфавит» № 6 / 2016, том № 1 Эпидемиология и гигиена.
- World Health Organization. Haemophilus influenzae type b (Hib) vaccination position paper — July 2013. Wkly Epidemiol Rec 2013; 88:413-426 [Электронный ресурс]. — Режим доступа: https://www.who.int/wer/2013/wer8839.pdf . (Дата обращения 17.04.2018)
- Пневмококковая инфекция [Электронный ресурс]. — Режим доступа: https://www.yaprivit.ru/diseases/pnevmokokkovaya-infekciya/. — Статья. — (Дата обращения: 19.03.2017). (по состоянию на 17.04.2018)
SPRU.MENAC.18.03.0031(1)
Когда стоит обратиться к врачу?
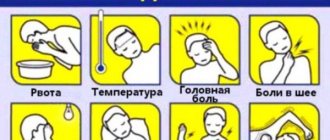
За медицинской помощью стоит обратиться как можно быстрее, если вы заметили у себя или у кого-то из членов вашей семьи следующие симптомы (все или некоторые из них):
- высокая температура;
- мучительная головная боль;
- спутанность сознания;
- рвота;
- скованность мышц шеи;
- сыпь.
Есть менингеальные симптомы? Срочно вызывайте скорую помощь!
В постановке предварительного диагноза может помочь проверка менингеальных симптомов. Ее можно провести в домашних условиях.
Симптом ригидности мышц затылка
Пациент лежит на спине, без изголовья. Придерживая его грудную клетку одной рукой, другую следует поместить под затылочной областью и попробовать приблизить подбородок к грудине. Если симптом положительный, то из-за повышенного тонуса мышц затылка сделать это будет невозможно, движение будет вызывать у пациента непроизвольное сопротивление и боль. Мерой выраженности напряжения мышц является расстояние между подбородком и грудиной пациента.
Симптом Кернига
Пациент лежит на спине. Следует согнуть его одну ногу в тазобедренном суставе под углом 90°, а после попробовать распрямить ее в коленном суставе (рис. 4). Если симптом положительный, то распрямление ноги в колене будет невозможным, это вызовет сопротивление и боль.
Симптом Кернига. Источник: Annals of Indian Academy of Neurology / Open-i (Attribution-NonCommercial-ShareAlike 3.0 Unported)
Симптом Брудзинского
Этот комплекс признаков менингита включает несколько симптомов:
а) верхний — приближение подбородка к груди во время исследования ригидности мышц затылка вызывает непроизвольное сгибание ног в коленях и приведение их в животу;
б) средний — такая же реакция сгибания ног будет вызываться нажатием на живот выше лобковых костей;
в) нижний – исследуется одновременно с симптомом Кернига – при попытке разогнуть одну ногу в коленном суставе вторая нога сгибается в колене и приводится к животу.
Нижний и верхний симптомы Будзинского. Источник: Annals of Indian Academy of Neurology / Open-i (Attribution-NonCommercial-ShareAlike 3.0 Unported)
Симптом Лесажа
У детей первого года жизни и новорожденных из-за естественного повышенного тонуса конечностей вышеуказанные пробы неинформативны. У них проверяется симптом Лесажа: поднятый за подмышки ребенок подтягивает ножки к животу и сохраняет их в подтянутом положении (рис. 3).
Рисунок 3. Симптом Лесажа. Источник: изображение с сайта ПСПбГМУ
Подробнее ознакомиться с техникой проверки менингеальных симптомов можно, посмотрев Видео 1.
Видео 1. Техника проверки менингеальных симптомов. Источник: ОНМедУ
Бактериальный менингит – это серьезное заболевание, которое без своевременного назначения антибиотиков может привести к летальному исходу в течение нескольких дней. Также позднее начало лечения увеличивает риск необратимого повреждения мозга. Поэтому даже если вы не уверены в своих предположениях, смело обращайтесь к врачу. Также со специалистом важно проконсультироваться, если у члена семьи или кого-то, с кем вы живете или работаете, есть менингит. Возможно, вам придется принимать лекарства, чтобы предотвратить заражение.
Симптоматика
Когда инкубационный период заканчивается, серозный менингит проявляет себя резкими и явными признаками, которые в комплексе называют менингеальным синдромом.
У больного ребенка наблюдаются сразу несколько симптомов из этого списка:
- Лихорадка. Непременный симптом серозного менингита, проходящий двумя волнами. Сначала температура повышается до 39,5-40 градусов и держится, как правило, около трех суток. После спадает и возвращается вновь через день-два. При легкой форме температура может вернуться в «усеченном» варианте – 37-38 градусов.
- Сильнейшая головная боль. Начинается от висков и плавно переходит к затылочной части. Яркий свет и шум усиливают болевые ощущения.
- Характерный для детского серозного менингита признак – судороги конечностей.
- Отсутствие аппетита, тошнота, рвота (не приносящая облегчения), диарея, боли в животе.
- Интоксикация, которая влечет за собой суставные боли, общую слабость, капризность и раздражительность ребенка.
- У детей менингит часто сопровождается стандартными симптомами респираторных заболеваний – насморк и боль в горле. Поэтому родители иногда принимают его за ОРЗ и не бьют тревогу.
- Заболевшие дети от трех лет стараются принять характерную позу: лежа на боку, прижимает руки к груди, а колени к животу. Голова при этом откинута к спине.
- Острая форма менингита может сопровождаться нарушением двигательных функций (частичные параличи и парезы).
- Двоение в глазах и косоглазие – еще один симптом так называемого реактивного менингита, развивающегося за несколько часов.
- Внимательный родитель может заметить повышенное напряжение шейных мышц.
- Расстройства сознания: от оглушенности и рассеянности до комы (при запущенной острой форме).
Эти признаки могут проявляться в большей или меньшей степени, единично, группами или комплексно.
Для точной диагностики проводится проверка на наличие некоторых типов менингиальных синдромов:
- Синдром Кернига, когда ребенок не может разогнуть ногу, согнутую под углом в 90 градусов.
- Синдром Брудзинского – рефлекторное сгибание одной ноги при сгибании другой (или же сгибание ног одновременно со сгибанием головы).
- Синдром Лесажа (для грудничков): когда ребенка держишь на весу за подмышки, он сгибает ножки и подтягивает их к животу. Также наблюдается набухание родничка.
- Синдром Мондонези – сильная головная боль при легком надавливании на глазные яблоки, прикрытые веками.
Часть симптомов серозного менингита аналогична признакам менингеальной формы клещевого энцефалита. Поскольку этот паразит активен в летнее время (как и вспышки менингита), заболевания можно спутать.
Диагностика
Для постановки диагноза менингит и определения его возбудителя необходимо:
- Собрать анамнез. Важно понимать, контактировал ли пациент с зараженными менингитом людьми, путешествовал ли в эндемичные по менингиту районы и имеет ли особенности иммунного статуса – возможно, страдает ВИЧ или другими иммунодефицитами, принимает лекарства, подавляющие иммунную систему.
- Оценить общее состояние. Врач проводит клиническое обследование больного, оценивает тяжесть его состояния, проверяет наличие специфических симптомов.
- Провести необходимые лабораторные тесты. Сюда относятся классические лабораторные исследования, такие как общий анализ мочи, общий анализ крови, биохимическое исследование крови и самое главное – люмбальная пункция.
Люмбальная пункция – это процедура, в ходе которой под местным обезболиванием врач вводит специальную иглу в спинной мозг (непосредственно в его подпаутинное пространство) между III и IV поясничными позвонками и осуществляет забор спинномозговой жидкости. Далее проводится ее исследование и оценивается цвет, наличие осадка, преобладание определенных клеток, наличие бактерий, количество белка и глюкозы. По результатам исследования можно определить вид менингита, сделать вывод о характере воспалительного процесса, выделить возбудителя, определить необходимое лечение.
Стоит отметить, что при подозрении на бактериальный менингит антибактериальная терапия назначается сразу, до получения результатов анализов. Это происходит с целью как можно раннего начала лечения, так как в случае менингококковой инфекции счет идет на часы. Далее по результатам анализов лечение может быть скорректировано и назначены другие антибиотики.
Лечение менингита
Лечение менингита обязательно проводится в условиях стационара и зависит от его вида. До получения результатов исследования больному назначают Цефотаксим и Цефтриаксок. Это так называемое стартовая антибиотикотерапия. После получения анализов назначают целевую антибиотикотерапию, в зависимости от обнаруженных бактерий и их чувствительности к лекарству.
Из симптоматического лечения могут назначить инфузионную терапию, энтеральное или парентеральное питание, реабилитационные упражнения, которые рекомендуют после снятия отека мозга, лечение осложнений и их профилактику.
Лечение
Так как острый бактериальный менингит может привести к необратимому повреждению головного мозга, нервных окончаний или смерти в течение считанных часов, лечение необходимо начинать как можно быстрее, не дожидаясь результатов диагностических тестов.
Менингиты легкой степени тяжести с незначительными симптомами, как правило, вызваны вирусами и при симптоматическом лечении самостоятельно проходят через 7-10 дней. При менингитах средней и тяжелой степени больного госпитализируют и назначают антибиотики. Препаратами выбора на первом этапе служат пенициллины и цефалоспорины. Если по результатам исследования обнаруживают бактерию, устойчивую к антибиотику, препарат меняют. Если обнаруживается вирус простого герпеса, назначают противовирусный препарат. Для других вирусов этиологического (то есть непосредственно воздействующего на возбудитель) лечения не разработано.
Антибиотик отменяют, когда происходит:
- клиническое выздоровление;
- нормализация показателей общего анализа крови и спинномозговой жидкости7.
Помимо антибиотиков, пациент получает также кортикостероиды (дексаметазон) для уменьшения отека головного мозга и снижения внутричерепного давления, инфузионную и симптоматическую терапию.
Серодиагностика
Диагноз можно поставить также на основании результатов серодиагностики. Однако в большинстве случаев такое исследование проводится только для уточнения заболевания, а не его диагностирования. С помощью ПЦР (полимеразная цепная реакция) можно обнаружить в спинномозговой жидкости ДНК вируса простого герпеса.
Помимо специфических исследований больной обязательно должен пройти также ряд общих исследований:
- общий анализ крови;
- определение СОЭ;
- гематокрита;
- глюкозы плазмы;
- КФК;
- креатинина.
Обычно при диагностировании вирусного менингита можно обойтись без таких инструментальных исследований, как ЭМГ, КТ, МРТ, ЭЭГ. Проводят исследований исключительно при сомнительном или атипичном диагнозе.
Осложнения менингита
Перенесенный менингит может стать причиной стойких осложнений, которые остаются с человеком на всю жизнь. Возможны и такие осложнения, которые проявляются сразу и влияют на прогноз.
Ранние
Ранние особо опасные осложнения менингита, в основном, касаются острых бактериальных форм. К ним можно отнести:
- Отек головного мозга. В течение короткого времени резко усиливается интоксикация, нарастают общемозговые расстройства, происходит потеря сознания, судороги. Нарастает одышка, тахикардия, смерть может наступить от паралича центра дыхания, который расположен в головном мозге.
- Инфекционно-токсический шок. Отмечается быстрый рост температуры тела и нарастание геморрагического синдрома. Пульс становится частым и нитевидным, появляется холодный липкий пот, одышка, судороги, снижается артериальное давление.
- Острая надпочечниковая недостаточность или синдром Уоттерхауза-Фридериксена. В результате кровоизлияния в кору надпочечников последние перестают выделять жизненно важные гормоны, в т.ч. адреналин и норадреналин, необходимые для поддержания тонуса сосудов. Происходит резкое падение артериального давления.
- Поражение инфекцией других органов и систем (миокардит, артриты, эпилепсия, параличи, кровотечения и др.).
Поздние
По данным одного из масштабных исследований, средний риск осложнений после выписки из стационара составляет около 20%8.
При этом наиболее частыми последствиями менингита являются:
- потеря слуха и нарушение зрения;
- поведенческие и когнитивные проблемы;
- нарушение координации движений;
- судорожное расстройство.
Что такое менингит
При менингите могут поражаться любые слои мозговой оболочки. На практике врачи чаще встречаются с поражением мягкого слоя. Менингит протекает с типичными симптомами, но заболевание необходимо грамотно диагностировать. Обычно пациенты жалуются на сильную головную боль, повышение температуры тела, но решающим фактом для диагностики патологии остается напряжение мышц затылка, в результате чего наклоны головы для больного становятся проблематичными. Неспецифические симптомы у детей дополняются слабостью, потерей аппетита, раздражительностью. Вызывают заболевание патогенные микроорганизмы, вирусы, грибки или простейшие.
Опасность заболевания состоит в том, что воспалительный процесс протекает в непосредственной близости к тканям головного мозга, поэтому оно становится причиной смерти, если его не лечить. Важно своевременно диагностировать патологию, чтобы как можно скорее оказать первую помощь пациенту.
Прогноз и профилактика
Прогноз заболевания зависит от множества факторов: вида и формы менингита, возраста больного, его иммунологического статуса и хронических заболеваний, своевременности в оказании медицинской помощи.
Важно! При начатом на ранней стадии лечении большинство пациентов выздоравливает. Чем дольше лечение откладывается, тем выше вероятность летального исхода и необратимого повреждения головного мозга с развитием поздних неврологических осложнений.
Как предупредить развитие менингита?
Профилактику менингита можно поделить на неспецифическую и специфическую. К неспецифической профилактике относятся общие меры безопасности: регулярное мытье рук, пользование индивидуальными предметами личной гигиены, соблюдение мер защиты при контакте с инфицированными людьми, а также общие меры по укреплению иммунной системы организма, которые касаются режима сна и отдыха, здорового питания, регулярной физической активности.
К мерам специфической профилактики относится вакцинация.
Несмотря на то что возбудителей менингита большое количество, можно значительно снизить риск заболевания, так как против самых опасных бактериальных возбудителей разработаны вакцины (вакцина против гемофильной палочки, менингококка, пневмококка).
Вакцины против гемофильной палочки и пневмококка включены в календарь профилактических прививок РФ. Это значит, что вакцинация детей против этих возбудителей бесплатная, доступна для всего населения и проводится по определенному графику:
- Гемофильная палочка: 3, 4, 5, 6 месяцев и ревакцинация в 18 месяцев. Прививают детей из групп риска (наличие неврологических заболеваний, патологий кишечника, иммунодефицита; дети в домах ребенка).
- Пневмококк: 2, 4, 5 месяцев и ревакцинация в 15 месяцев.
Если человек не был привит в детстве от указанных инфекций, он всегда может обратиться в медицинское учреждение и вакцинироваться уже во взрослом возрасте.
Вакцинация от менингококка пока не входит в календарь, однако предусмотрена для групп риска и по эпидемиологическим показаниям. Вакцина также доступна для желающих привиться самостоятельно, но уже на платной основе. Союз педиатров России рекомендует не пренебрегать этой возможностью и привить ребенка для защиты от опасной инфекции. С 2022 вакцину планируют включить в национальный календарь профилактических прививок вместе с вакциной от ротавируса и ветряной оспы.
Менингит: какой врач лечит
Так как менингит – это чаще всего инфекционное заболевание, то лечение назначают врачи-инфекционисты. Они же проводят и диагностику. Причем все это выполняется после госпитализации больного, т.е. в отделении инфекционки. Дополнительно необходимо наблюдение невролога, так как инфекция воздействует на нервную систему.
Даже подозрение на менингит требует немедленной госпитализации до выяснения причин. У этой болезни очень высокий уровень смертности, а еще выше уровень неврологических осложнений. Для профилактики нужно делать вакцинацию, соблюдать гигиену, правильно питаться. Будьте здоровы!
Источники
- Global, regional, and national burden of meningitis, 1990–2016: a systematic analysis for the Global Burden of Disease Study 2016 [Электронный ресурс] // The Lancet. Neurology, 2022.
- Epidemiology of Meningitis Caused by Neisseria meningitidis, Streptococcus pneumoniae, and Haemophilus influenza [Электронный ресурс] // cdc.gov, 2016.
- Rebecca M. Cantu; Joe M Das. Viral Meningitis [Электронный ресурс] // NCBI, 2022.
- Meningitis [Электронный ресурс] // who.int
- What Do You Want to Know About Meningitis? [Электронный ресурс] // healthline.com, 2022.
- YouTube. Исследование и оценка менингеальных симптомов у ребенка.
- Клинический протокол диагностики и лечения. Менингиты у детей и взрослых [Электронный ресурс] // rcrz.kz, 2016.
- Kenadeed Hersi; Francisco J. Gonzalez; Noah P. Kondamudi. Meningitis [Электронный ресурс] // NCBI, 2022.
Диагностика менингита
К основным методам диагностики менингита относятся:
- Исследование цереброспинальной жидкости. Цереброспинальную жидкость получают с помощью поясничной пункции. При диагностике менингита определяют различные характеристики жидкости (прозрачность и цвет, количество и состав клеток, количества белка, глюкозы, а также наличие микрофлоры), которые позволяют выявить изменения характерные для менингита.
- Рентгенография черепа.
- Осмотр глазного дна.
- Компьютерная и ядерно-магнитно резонансная томография.
- Электроэнцефалография.
Диагноз менингита устанавливается на основании сочетания 3 признаков:
- Наличие симптомов менингита.
- Признаки инфекции.
- Наличие характерных изменений в цереброспинальной жидкости.
Основные принципы ведения
Стараются нормализовать температуру тела, уменьшить головные боли, снизить напряженность больного. Для этих целей используют ненаркотические анальгетики, седативную терапию, средства, уменьшающие тошноту. Показания и проведение искусственной вентиляции легких – по тем же принципам, что для больных с ЧМТ.
В тяжелых случаях, из-за нарушенного сознания, рвоты, энтеральный прием пищи часто затруднен. В первые сутки, реже, в первые 2-е суток, для восполнения потерь жидкостей и электролитов применяют инфузию солевых растворов. Стараются обойтись минимально возможными объемами – 1,5-2,5 л в сутки. В то же время гипотония должна быть устранена без промедления. Не рекомендуется использовать растворы глюкозы (если нет гипогликемии), производные гидрооксиэтилкрахмала. При нестабильной гемодинамике медики применяют инфузию вазопрессоров. Лучше отдавать предпочтение норэпинефрину (Норадреналину) или фенилэфрину (Мезатону).
Гипонатриемия случается примерно у 30% больных с менингитом и может привести к усилению отека мозга. Она должна быть незмедленно устранена. Как только состояние пациента становится стабильным, переходят на энтеральное кормление питательными смесями. Любая возникающая гипергликемия должна быть быстро устранена. Судороги могут резко повысить внутричерепное давление. У большей части больных с тяжелым менингитом уровень внутричерепного давления повышен.
При менингитах повышение ВЧД часто вызвано не столько отеком мозга, сколько избыточной выработкой ликвора. Поэтому люмбальные пункции и введения фуросемида часто оказываются эффективными, когда речь идет о снижении ВЧД. Если указанными действиями не удается снизить ВЧД, может возникнуть церебральное вклинение, нужно использовать осмотерапию маннитолом или 3-7,5% раствором натрия хлорида. В основном ВЧД быстро нормализуется, когда проводится антибактериальное лечение. Если температура падает, сознание ясное, а очаговые неврологические симптомы не наблюдаются, то в проведении противоотечной терапии нет нужды.
Защита персонала и изоляция больного
Чтобы не допустить воздушно-капельного распространения инфекции, больных с менингококковой инфекцией или менингитом неизвестной этиологии, изолируют в течение первых 24 часов антибиотикотерапии. Заражение персонала может случиться во время интубации трахеи, проведения СЛР, проведении искусственной вентиляции легких. Нужно проявлять стандартные меры предосторожности.
Следует рассмотреть необходимость профилактического применения антибиотиков для персонала ОРИТ, если у пациента нашли менингококковый менингит. Вероятность заражения сохраняется в течение 24 ч после назначения антибиотиков. Шанс заразиться выше у сотрудников молодого возраста и лиц, которым более 60 лет.
Использовать любую из ниже приведенных схем:
1. Ципрофлоксацин в таблетках, 500 мг 2 р. в день в течение 2 суток;
2. Рифампицин в таблетках, 600 мг через 12 часов в течение 2 суток.
Симптомы
Практически у всех пациентов имеется минимум 2 из типичных четырѐх симптомов:
- Лихорадка;
- Головная боль;
- Ригидность затылочных мышц;
- Нарушение сознания с оценкой менее 14 баллов по шкале Глазго.
Геморрагическая сыпь типична для менингококковой инфекции (редко – для пневмококковой, стафилококковой), локализуется на туловище, руках, ногах, попе. Сыпь на лице, а особенно мочке уха и конъюнктиве – неблагоприятный прогностический признак.
Формы менингита
Инкубационный период длится от двух до пяти дней (редко – до 10 дней). Врачи выделяют несколько форм инфекционного процесса – бактерионосительство (бессимптомное течение), менингококковый назофарингит, менингит, менингококцемия, комбинированная форма.
Бактерионосительство – бессимптомная форма, характеризующаяся наличием в организме вируса, никак себя не проявляющего. Медикаментозного лечения менингита у взрослых не предусмотрено.
Менингококковый назофарингит. Характерны местные проявления в виде насморка, заложенности носа, першения в горле. Возможна субфебрильная температура и общая слабость. Через неделю человек либо выздоравливает, либо становится бактерионосителем.
Менингит – тяжелая форма заболевания с характерной симптоматикой. Более подробно о клинических проявлениях и последствиях инфекционного менингита речь пойдет дальше.
Менингококцемия (возбудитель попадает в кровь) – клиническая форма с типичной и атипичной симптоматикой. Характерным симптомом является сыпь при бактериальном менингите.
Комбинированная – наиболее тяжелая форма, сочетавшая в себе клинические проявления менингита и менингококцемии.
На нашем сайте вы сможете узнать о профилактике менингита с помощью прививок и записаться на прием к специалисту.