Она ветвится как дерево, вначале — на крупные ветви (стволы), затем на более мелкие ветви и веточки, и условно делится на несколько частей или отделов:
- 1. Восходящий отдел аорты — это участок от аортального клапана до плече-головного ствола.
- 2. Дуга аорты представляет собой короткий отдел, от которого отходят все сосуды, питающие руки и голову (плече-головные артерии). Они анатомически образуют дугу, соединяющую восходящий и нисходящий отделы аорты.
- 3. Нисходящий (грудной) отдел аорты начинается от устья левой подключичной артерии и продолжается до диафрагмы.
- 4. Ниже диафрагмы и до раздвоения аорты (бифуркации) располагается брюшной отдел аорты.
Деление аорты на отделы очень важно для оценки риска и выбора оптимальной тактики лечения у пациентов с аневризмами аорты.
Аневризмой аорты называют участок её локального расширения.
Что такое аорта
Аорта — самый большой сосуд в организме человека, который уносит кровь от сердца к органам и конечностям. Верхний отдел аорты проходит внутри грудной клетки, этот отдел называется грудной аортой. Нижняя часть находится в брюшной полости и называется брюшной аортой. Она доставляет кровь к нижней части тела. В нижней части живота брюшная аорта делится на два крупных сосуда — подвздошные артерии, которые несут кровь к нижним конечностям.
Стенка аорты состоит из трех слоев: внутренний (интима), средний (медиа), наружный (адвентиция).
Анатомия и топография аорты
Аорта – крупнейшая артериальный ствол большого (основного) круга кровообращения. Он стартует в левом желудочке сердца и продолжается до уровня тела IV поясничного позвонка.
В строении стенки аорты выделяют:
- эндотелий – внутреннюю оболочку, обеспечивающую избирательную проницаемость веществ из крови в сосудистую стенку;
- мышечный слой, состоящий из гладкомышечных клеток;
- наружный слой, в состав которой входят эластические волокна в большом количестве, нервные окончания и питающие сосуды.
Стенка аорты имеет трехслойное строение
Благодаря контролю со стороны ЦНС происходит регулярное сокращение и расслабление гладкомышечных волокон. Это способствует физиологическому току крови и активному ее распределению от центра к периферическим тканям. Узнать подробнее какие сосуды отходят от дуги аорты можно только прочитав эту статью полностью.
Это интересно. Скорость продвижения крови по аорте в среднем составляет 0,5-1,3 м/с.
В анатомии и клинической медицине принято выделять следующие части в строении аорты:
- восходящую часть длиной около 6 см;
- дугу;
- нисходящую часть:
- грудной отдел, который продолжается 16-17 см;
- брюшной отдел.
Отделы магистрального сосуда делятся по топографическому признаку
Восходящая часть аорты выходит из ЛЖ сердца, продолжая его артериальный конус. В самом своём начале сосуд образует расширение – луковицу (bulbus) с диаметром 25-30 мм. Позади грудины она направляется вверх и постепенно переходит в дугу.
Дуга аорты характеризуется отклонением влево и кзади. На уровне четвертого грудного позвонка она немного сужается, образуя перешеек, и переходит в грудной отдел.
Нисходящая часть аорты – самый продолжительный отдел артериального сосуда. Он продолжается от грудного (IV позвонок) до поясничного (IV позвонок) отдела позвоночника и при прохождении дифрагмы делится на две части – грудную и брюшную.
Все сосуды, отходящие от аорты, представлены в таблице ниже.
- Внутренняя сонная артерия (сегменты по Bouthillier)
| Часть аорты (см. фото) | Отходящие сосуды | |
| Восходящая | Коронарные артерии (правая, левая) | |
| Дуга | Брахиоцефальный ствол | |
| Общая a. carotis (левая) | ||
| Подключичная а. (левая) | ||
| Нисходящая | Грудной отдел | Межреберные ветви |
| Пищеводные ветви | ||
| Трахеальные ветви | ||
| Плевральные ветви | ||
| Перекардиальные ветви и др. | ||
| Брюшной отдел | Чревный ствол | |
| Брыжеечные а. | ||
| Почечные а. и др. |
Обратите внимание! Сосуды восходящей части аорты питают собственно сердечную мышцу, обеспечивая его стабильную работу. Сужение коронарных артерий приводит к таким серьезным патологиям как ИБС, стенокардия, острый коронарный синдром (инфаркт).
Аневризма аорты брюшной полости
Аневризма брюшной аорты — это хроническое дегенеративное заболевание с угрожающими жизни осложнениями. Под аневризмой брюшной аорты понимают увеличение её диаметра более чем на 50% в сравнении с нормой или локальное выбухание её стенки. Под давлением крови, текущей через этот сосуд, расширение или выбухание аорты может прогрессировать. Диаметр нормальной аорты в брюшном отделе приблизительно равен 2 см. Однако в месте аневризмы аорта может быть расширена до 7 см. и более.
Чем опасна аневризма аорты
Аневризма аорты представляет большой риск для здоровья, так как она может разорваться. Разорванная аневризма может вызвать массивное внутреннее кровотечение, которое, в свою очередь, приводит к шоку или смертельному исходу.
Аневризма аорты брюшной полости может вызывать и другие серьезные проблемы для здоровья. В мешке аневризмы часто формируются сгустки крови (тромбы) или происходит отрыв частей аневризмы, которые с током крови продвигаются по ветвям аорты к внутренним органам и конечностям. Если один из кровеносных сосудов становится блокированным, это может вызывать выраженную боль и приводить к гибели органа или потери нижней конечности. К счастью, если диагностировать аневризму аорты на ранних стадиях, то лечение может быть своевременным, безопасным и эффективным.
ВАРИАНТНАЯ АНАТОМИЯ ДУГИ АОРТЫ:
ARTERIALUSORIA
Черных А.В.
д.м.н., профессор, заведующий кафедрой оперативной хирургии с топографической анатомией ФГБОУ ВО ВГМУ (Воронежский государственный медицинский университет) им. Н.Н. Бурденко Минздрава России
Закурдаев Е.И.
к.м.н., ассистент кафедры оперативной хирургии с топографической анатомией ФГБОУ ВО ВГМУ (Воронежский государственный медицинский университет) им. Н.Н. Бурденко Минздрава России
Якушева Н.В.
к.м.н., доцент кафедры оперативной хирургии с топографической анатомией ФГБОУ ВО ВГМУ (Воронежский государственный медицинский университет) им. Н.Н. Бурденко Минздрава России
Судаков Д.В.
к.м.н., ассистент кафедры оперативной хирургии с топографической анатомией ФГБОУ ВО ВГМУ (Воронежский государственный медицинский университет) им. Н.Н. Бурденко Минздрава России, врач-хирург БУЗ ВО ВОКБ №1(Воронежская областная клиническая больница №1).
Аннотация
При топографо-анатомическом препарировании фиксированного трупа мужчины, умершего в возрасте 62 лет, обнаружена аберрантная правая подключичная артерия. Она располагалась позади ветвей дуги аорты и органов шеи. Близкое расположение правой аберрантной подключичной артерии с многочисленными органами, кровеносными сосудами и нервными стволами может стать причиной различных осложнений при хирургических вмешательствах.
Ключевые слова:
дуга аорты, аберрантная правая подключичная артерия, сосудистые аномалии.
Актуальность
проблемы
Интерес к изучению вариантной анатомии кровеносных сосудов определяется необходимостью в минимизации риска интраоперационных осложнений. Наиболее распространенной аномалией дуги аорты является аберрантная правая подключичная артерия – arteria
lusoria
. Данная аномалия встречается в 0,4-2,0% случаев[1][3]. Обычно аберрантная правая подключичная артерия отходит от дуги аорты дистальнее устья левой подключичной артерии и располагается позади магистральных сосудов и пищевода[9]. Редко наблюдаются случаи расположения аберрантного сосуда между пищеводом и трахеей. Аберрантная правая подключичная артерия может располагаться и впереди трахеи[10].
Материалы и методы
Исследован фиксированный труп мужчины, умершего в возрасте 62 года. Проводилось топографо-анатомическое препарирование передней области шеи и средостения. Доступ к органам и сосудам шеи выполнялся двумя горизонтальными и одним вертикальным разрезами[7][8]. Верхний горизонтальный разрез соединял верхушки сосцевидных отростков височной кости и проводился вдоль нижнего края нижней челюсти. Нижний горизонтальный разрез соединял основания акромиальных отростков лопаток и проводился по верхнему краю ключиц и рукоятки грудины[2][4]. Вертикальный разрез соединял горизонтальные и соответствовал срединной линии. Для осмотра переднего средостения выполнялась срединная стернотомия[7].
Результаты исследования и их обсуждение
В исследованном случае дуга аорты отдавала четыре ветви, тогда как в типичных ситуациях наблюдается три. Первой ветвью дуги аорты, считая справа налево, была правая общая сонная артерия. Второй и третью ветвями дуги аорты были левые общая сонная и подключичная артерии. Четвертой ветвью дуги аорты являлась аберрантная правая подключичная артерия – arteria
lusoria
(рис. 1).
Рис. 1. Топография аберрантная правой подключичной артерии.
Обозначения:
1 – дуга аорты, 2 – правая общая сонная артерия, 3 – трахея, 4 – пищевод, 5 – левая общая сонная артерия, 6 – левая подключичная артерия, 7 – аберрантная правая подключичная артерия (
arterialusoria
).
Аномальный сосуд отходил от задней поверхности дуги аорты на 0,6 см дистальнее устья левой подключичной артерии[6]. В направлении слева направо аберрантная правая подключичная артерия по задней поверхности пересекала остальные ветви дуги аорты и пищевод. Начальный отрезок аберрантного кровеносного сосуда располагался в левом лестнично-позвоночном промежутке, основной ствол – в ретровисцеральном клетчаточном пространстве шеи[5][14]. Далее аберрантная артерия проникала в правый лестнично-позвоночный промежуток, где отдавала позвоночную и внутреннюю грудную артерии.
Полученные в проведенном исследовании данные несколько расходятся с литературными. Так, на изученном секционном материале диаметр поверхностной надчревной артерии на уровне паховой связки составил 1.7±0.2 мм, а вены – 2.1±0.4 мм. Из этого следует, что диаметр исследованных кровеносных сосудов соответствует требованиям пластических хирургов по выполнению микрососудистых анастомозов.
Вывод
1. Выявлен и описан достаточно редкий вариант дуги аорты – аберрантная правая подключичная артерия. В данном случае аномальный сосуд отходил от дуги аорты дистальнее места отхождения левой подключичной артерии и направлялся слева направо через ретровисцеральное клетчаточное пространство шеи.
Литература:
1. Лечение гнойных ран у больных сахарным диабетом с использованием электроактивированных водных растворов / Д.В. Судаков, Е.А. Фурсова, М.В. Фролов, О.В. Судаков // Системный анализ и управление в биомедицинских системах. 2011. Т. 10. № 2. С. 427-429.
2. Новые данные в лечении гнойных ран у больных микрохирургического профиля / / Д.В. Судаков, А.В. Черных, Е.И. Закурдаев, А.Н. Тихонов // Центральный научный вестник. 2022. Т. 2. № 1 (18). С. 9-11.
3. Оценка информативности показателей клинического обследования пациентов с сахарным диабетом 2 типа и гнойными ранами / Д.В. Судаков, Е.В. Стародубцева, О.В. Судаков, В.Н. Снопков // Системный анализ и управление в биомедицинских системах. 2013. Т. 12. № 4. С. 1163-1165.
4. Опыт аутотрансплантации икроножным нервом магистральных нервных стволов предплечья на фоне укушенных ран верхних конечностей / Д.В. Судаков, А.В. Черных, Н.В. Якушева, А.Н. Тихонов // Центральный научный вестник. 2022. Т. 2. № 1 (18). С. 12-14.
5. Построение прогноза эффективности аутотрансплантации икроножным нервом в микрохирургии верхних конечностей у больных сахарным диабетом 2 типа / Д.В. Судаков, А.В. Черных, Н.В. Якушева, Н.О. Васильев // В сборнике: Актуальные вопросы современной медицины. Сборник научных трудов по итогам III международной научно – практической конференции. 2016. С. 122-124.
6. Проблема антибиотикорезистентности в микрохирургии / Д.В. Судаков, А.В. Черных, Е.И. Закурдаев, А.Н. Тихонов // Центральный научный вестник. 2022. Т. 2. № 1 (18). С. 15-17.
7. Редкий случай гигантской скользящей пахово-мошоночной грыжи мочевого пузыря / А.В. Черных, Е.Н. Любых, Ю.В. Малеев, Е.И. Закурдаев, А.Н. Шевцов, В.В. Спицин //Журнал анатомии и гистопатологии. 2013. Т. 2. № 3 (7). С. 67-69.
8. Судаков Д.В. Анализ состава микробной флоры у больных сахарным диабетом 2 типа после аутотрансплантации икроножным нервом поврежденных магистральных нервов предплечья / Д.В. Судаков, А.В. Черных, Н.В. Якушева // В сборнике: Современная медицина: актуальные вопросы и перспективы развития. Сборник научных трудов по итогам международной научно-практической конференции. Инновационный центр развития образования и науки. 2016. С.134-138.
9. Судаков Д.В. Моделирование процесса лечения гнойных ран у пациентов с сахарным диабетом / Д.В. Судаков // Системный анализ и управление в биомедицинских системах. 2013. Т. 12. № 1. С. 327-330.
10. Судаков Д.В. Построение прогноза эффективности использования кистевого внеочагового компрессионно – дистракционного аппарата Илизарова в микрохирургии / Д.В. Судаков, А.В. Черных, Н.В. Якушева // В сборнике: Современная медицина: актуальные вопросы и перспективы развития. Сборник научных трудов по итогам международной научно-практической конференции. Инновационный центр развития образования и науки. 2016. С.138-143.
11. Черных А.В., Витчинкин В.Г., Якушева Н.В., Малеев Ю.В., Закурдаев Е.И., Болотских В.А., Спицын В.В. Высокое отхождение лучевой и локтевой артерий // Журнал анатомии и гистопатологии. – 2014. – Т. 3, № 3. – С. 63-65.
12. Черных А.В., Закурдаев Е.И., Якушева Н.В., Витчинкин В.Г., Малеев Ю.В., Закурдаева М.П., Андрианова К.А., Лазарева О.А. Прикладные аспекты вариантной анатомии нижней надчревной артерии // Журнал анатомии и гистопатологии. – 2016. – Т. 5, № 4. – С. 74-78.
13. Черных А.В. Аутотрансплантация икроножным нервом в микрохирургии верхних конечностей у пациентов с сахарным диабетом 2 типа / А.В. Черных, Д.В. Судаков, Н.В. Якушева // Прикладные информационные аспекты медицины. 2016. Т. 19. №3. С. 107-112.
14. Черных А.В. Проблемы и перспективы изучения топографической анатомии околощитовидных желез / А.В. Черных, Ю.В. Малеев, А.Н. Шевцов // Журнал анатомии и гистопатологии. 2013. Т. 2. № 2 (6). С. 15-23.
Сведения об авторах:
Черных Александр Васильевич
– доктор медицинских наук, профессор, заведующий кафедрой оперативной хирургии с топографической анатомией ФГБОУ ВО ВГМУ им.Н.Н. Бурденко Минздрава России.
Закурдаев Евгений Иванович
– кандидат медицинских наук, ассистент кафедры оперативной хирургии с топографической анатомией ФГБОУ ВО ВГМУ им.Н.Н. Бурденко Минздрава России.
Якушева Наталья Владимировна
– кандидат медицинских наук, доцент кафедры оперативной хирургии с топографической анатомией ФГБОУ ВО ВГМУ им. Н.Н. Бурденко Минздрава России.
Судаков Дмитрий Валериевич –
кандидат медицинских наук, ассистент кафедры оперативной хирургии с топографической анатомией ФГБОУ ВО ВГМУ им.Н.Н. Бурденко Минздрава России, врач –хирург БУЗ ВО ВОКБ №1.
VARIANT ANATOMY OF THE AORTIC ARCH: ARTERIA LUSORIA
Chernyh A.V., Zakurdaev E.I., Yakusheva N.V., Sudakov D.V.
Summary
When topographic anatomical dissection of a fixed cadaver of a man, who died at the age of 62 years, found an aberrant right subclavian artery. It was located behind the branches of the aortic arch and organs of neck. The proximity of the aberrant right subclavian artery with multiple organs, blood vessels and nerve trunks can cause a variety of complications during surgery.
Keywords:
aortic arch, aberrant right subclavian artery, vascular abnormalities.
References:
1. Treatment of purulent wounds in patients with diabetes mellitus using electro-aqueous solutions / D.V. Sudakov, E.A. Fursova, M.V. Frolov, O.V. Sudakov // System analysis and control in biomedical systems. 2011. V. 10. № 2. P. 427-429.
2. New data in the treatment of purulent wounds in patients with microsurgical Profile / D.V. Sudakov, A.V. Chernyh, E.I. Zakurdaev, A.N. Tikhonov // Central Scientific Gazette. 2022. V. 2. № 1 (18). P. 9-11.
3. Evaluation of informative indicators of clinical examination of patients with type 2 diabetes and purulent wounds / D.V. Sudakov, E.V. Starodubceva, O.V. Sudakov, V.N. Snopkov // System analysis and control in biomedical systems. 2013. V. 12. №4. P. 1163-1165.
4. Experience sural nerve autografting main nerve trunks of the forearm against the backdrop of bite wounds upper limb / D.V. Sudakov, A.V. Chernyh, N.V. Yakusheva, A.N. Tikhonov // Central Scientific Gazette. 2022. V. 2. № 1 (18). P. 12-14.
5. Building efficiency forecast sural nerve autografting in microsurgery of the upper extremities in patients with type 2 diabetes / D.V. Sudakov, A.V. Chernyh, N.V. Yakusheva, N.O. Vasiliev // In: Actual problems of modern medicine. Collection of scientific papers on the results of the III international scientific — practical conference. 2016. P. 122-124.
6. The problem of antibiotic resistance in microsurgery / D.V. Sudakov, A.V. Chernyh, E.I. Zakurdaev, A.N. Tikhonov // Central Scientific Gazette. 2022. V. 2. № 1 (18). P. 15-17.
7. A rare case of giant sliding inguinal-scrotal hernia bladder / A.V. Chernykh, E.N. Lubih, Y.V. Maleev, E.I. Zakurdaev, A.N. Shevtsov, V.V. Spitsin // Journal of anatomy and histopathology. V. 2. № 3. 2013. 3 (7). P. 67-69.
8. Sudakov D.V. Analysis of the composition of the microbial flora in patients with type 2 diabetes after autologous transplantation sural nerve trunk damaged forearm nerves / D.V. Sudakov, A.V. Chernyh, N.V. Yakusheva // In: Modern medicine: current issues and prospects. Collection of scientific papers on the results of the international scientific-practical conference. Innovation Centre for Development of Education and Science. 2016. P.134-138.
9. Sudakov D.V. Simulation of the process of treatment of purulent wounds in patients with diabetes / D.V. Sudakov // System analysis and control in biomedical systems. 2013. V.12. №1. P. 327-330.
10. Sudakov D.V. Construction of the forecast of efficiency of use of carpal extrafocal compression – distraction apparatus Ilizarov in microsurgery / D.V. Sudakov, A.V. Chernyh, N.V. Yakusheva // In: Modern medicine: current issues and prospects. Collection of scientific papers on the results of the international scientific-practical conference. Innovation Centre for Development of Education and Science. 2016. P. 138-143.
11. Chernyh A.V., Vitchinkin V.G., Yakusheva N.V., Maleev Yu.V., Zakurdaev E.I., Bolotskikh V.A., Spitsin V.V. Case report of high origin of radial and ulnar arteries // Journal of anatomy and histopathology. 2014. V. 3. № 3. P. 63-65.
12. Chernykh A.V., Zakurdaev E.I., Yakusheva N.V., Vitchinkin V.G., Maleev Yu.V., Zakurdaeva M.P., Andrianova K.A., Lazareva O.A. // Journal of anatomy and histopathology. 2014. V. 5. № 4. P. 74-78.
13. Chernyh A.V. Autotransplantation microsurgery sural nerve in the upper limbs in patients with type 2 diabetes / A.V. Chernyh, D.V. Sudakov, N.V. Yakusheva // Applied information aspects of medicine. 2016. V. 19. № 3. P. 107-112.
14. Chernyh A.V. Problems and prospects of the study of topographic anatomy of the parathyroid glands / A.V. Chernyh, Y.V. Maleev, A.N. Shevtsov // Journal of anatomy and histopathology. 2013. V. 1. №. 2 (6). P. 15-23.
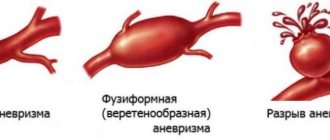
Виды аневризм аорты
Выделяют «истинную» и «ложную» аневризмы аорты. Истинная аневризма развивается вследствие постепенного ослабления всех слоев стенки аорты. Ложная аневризма, как правило, является результатом травмы. Она формируется из соединительной ткани, окружающей аорту. Полость ложной аневризмы заполняется кровью через возникшую в стенке аорты трещину. Сами стенки аорты в формировании аневризмы не участвуют.
В зависимости от формы выделяют:
- мешотчатую аневризму — расширение полости аорты только с одной стороны;
- веретенообразную (фузиформную) аневризму — расширение полости аневризмы со всех сторон;
- смешанную аневризму — сочетание мешотчатой и веретенообразной форм.
Причины и факторы риска развития аневризмы брюшной аорты
Причины развития аневризм брюшной аорты весьма разнообразны. Самой частой причиной развития аневризмы является атеросклероз. На долю атеросклеротических аневризм приходится 96% от общего числа всех аневризм. Помимо этого заболевание может быть как врожденными (фибромускулярная дисплазия, кистозный медионекроз Эрдгейма, синдром Марфана и др.), так и приобретенным (воспалительные и невоспалительные). Воспаление аорты возникает при внедрении различных микроорганизмов (сифилис, туберкулез, сальмонеллёз и пр.) или как результат аллергическо-воспалительного процесса (неспецифический аортоартериит). Невоспалительные аневризмы наиболее часто развиваются при атеросклеротическом поражении аорты. Реже являются результатом травмы её стенки.
Факторы риска развития аневризмы
- Артериальная гипертензия;
- Курение;
- Наличие аневризм у других членов семьи. Что свидетельствует о роли наследственного фактора в развитии этого заболевания;
- Пол: мужчины в возрасте старше 60 лет (у женщин аневризмы брюшного отдела аорты возникают реже).
Что это такое
Следует начать с определения аорты. Аорта – это самый крупный сосуд в нашем организме, соответственно и значимость его высока. Аневризма – это расширение сосуда. Аневризма аорты может образоваться в грудном или брюшном отделах. Причем аневризма брюшного отдела аорты встречает намного чаще. Данное состояние сосуда долгое время может не причинять никакого вреда, тем не менее аневризма очень опасна непредсказуемым ходом расширения и угрозой разрыва стенок сосуда при их истончении – а уже это состояние несет угрозу жизни сильным внутренним кровотечением. Кроме того в месте расширения сосуда могут образовываться тромбы из-за изменения тока крови – опасность этого состояния в риске отрыва тромба и закупоривания более мелкого сосуда.
Симптомы и признаки аневризмы брюшной аорты
У большинства пациентов аневризмы брюшной аорты протекают без каких-либо проявлений и являются случайной находкой при обследованиях и операциях по другому поводу.
При развитии признаков аневризмы пациент испытывает один или несколько указанных ниже симптомов:
- Ощущение пульсации в животе, подобной сердцебиению, неприятное ощущение тяжести или распирания.
- Тупая, ноющая боль в животе, в области пупка, чаще слева.
Важное значение имеют косвенные признаки аневризмы брюшной аорты:
- Абдоминальный синдром. Проявляется появлением отрыжки, рвоты, неустойчивого стула или запоров, отсутствием аппетита и похуданием;
- Ишиорадикулярный синдром. Проявляется болями в пояснице, нарушениями чувствительности и расстройствами движений в нижних конечностях;
- Синдром хронической ишемии нижних конечностей. Проявляется в появлении боли в мышцах нижних конечностей при ходьбе, иногда в покое, похолодания кожи нижних конечностей;
- Урологический синдром. Проявляется болями и тяжести в пояснице, нарушением мочеиспускания, появлением крови в моче.
Предвестниками разрыва может быть усиление болей в животе.
При разрыве аневризмы, пациент внезапно ощущает усиление или появлении боли в животе, иногда «отдающую» в поясницу, паховую область и промежность, а также выраженную слабость, головокружение. Это симптомы массивного внутреннего кровотечения. Развитие такой ситуации опасно для жизни! Пациенту нужна экстренная медицинская помощь!
Лечение
Как уже было отмечено, самым опасным осложнением аневризмы аорты является угроза ее разрыва и внутреннее кровотечение. Если пациент не обращался к врачу, и аневризма не была своевременно выявлена, то при разрыве единственным вариантом будет открытая операция: хирург удалит пораженный участок аорты и на его место установит протез. У этого способа экстренного лечения аневризмы есть противопоказания, кроме того операция является серьезным вмешательством с соответствующими рисками и длительным периодом реабилитации (до трех месяцев). Поэтому так важно обращаться к специалисту, если вы находитесь в группе риска, и чувствуете периодическую боль и/или пульсацию в области живота.
При диагностированной аневризме ее дальнейшее расширение сложно предсказуемо, требуется регулярное наблюдение у опытного специалиста, корректировка образа жизни и контроль над факторами риска. Когда лечащий врач поймет, что появился риск разрыва, альтернативой экстренной открытой операции станет плановая установка стент-графа. Установка проходит малоинвазивно, т.е. стент вводится через сосуд, продвигается до места аневризмы и там закрепляется. По структуре стент напоминает сосуд, он закрепляется одним краем выше расширения аорты, а другим – ниже. Кровь после операции будет течь по стенту, а образовавшаяся полость между ним и стенкой аорты со временем уменьшится. Введение стент-графа проводится под местным наркозом и требует всего пару дней на восстановление.
Конечно любое хирургическое вмешательство несет свои риски, поэтому так важно подобрать хороший медицинский центр с опытными кардиоваскулярными хирургами. Понимая всю опасность аневризмы аорты как заболевания, не только врачи в кардиологическом отделении, но и в других отделениях нашего центра при проведении плановых обследований или обследований по причине других заболеваний отслеживают состояние пациента и анализируют весь объем получаемых данных: при подозрении на проблему с аортой пациент в рамках одного центра будет переведен на консультацию к кардиологу. Для наших пациентов мы стараемся организовать максимально удобную логику пребывания в нашем центре и консультаций со специалистами во избежание задвоенных обследований и излишних манипуляций. Комплексное ведение пациента – это один из основных принципов нашей работы. А качество оказания оперативной и консервативной помощи поддерживается благодаря команде опытных специалистов, обеспеченных необходимой лечебно-диагностической базой.
Записаться на консультацию вы можете через специальную форму на сайте или по телефону.
Диагностика аневризм брюшной аорты
Наиболее часто аневризмы брюшной аорты выявляют при ультразвуковом исследовании органов брюшной полости. Как правило, обнаружение аневризмы является случайной находкой. Если врач подозревает у пациента аневризму аорты для уточнения диагноза используются современные методы диагностики.
Методы диагностики аневризмы брюшной аорты
- Компьютерная томография в ангиорежиме;
- Магнитно-резонансная томография в ангиорежиме;
- Рентгенконтрастная аорто- и ангиография;
- Ультразвуковое дуплексное или триплексное ангиосканирование брюшной аорты.
При необходимости исследуется брюшной и грудной отдел аорты.
Симптомы заболевания
Как правило, заболевание протекает без симптомов. Аневризму в большинстве случаев выявляют случайно — в ходе проведения профилактического осмотра. Если симптомы проявляются, они выражены в области дуги аорты. К числу наиболее ярких признаков развития заболевания можно отнести:
- сильный храп;
- одышку, кашель;
- острая боль в груди;
- неприятные ощущения в процессе глотании.
В некоторых случаях могут проявиться индивидуальные признаки аневризмы сердечной аорты.
Диагностика заболевания
Диагностика заболевания начинается с посещения пациентом терапевта. При этом специалист собирает анамнез, проводит анализ имеющихся симптомов, после этого — направляет пациента к узкоспециализированному специалисту. Чтобы подтвердить диагноз, назначаются дополнительные лабораторные, а также аппаратные исследования:
- клинический, общий анализ мочи, крови: позволяют определить наличие патологий, которые влияют на дальнейшее развитие заболевания;
- эхокардиография: помогает определить вид, форму, размеры аневризмы;
- рентгенография: отображает увеличение сердца, отек легких.
В некоторых случаях для получения важных данных назначают МРТ сосудов сердца.
Записаться на приём Запишитесь на приём и получите качественное обследование сердца и сосудов в нашем центре
Профилактика
При диагностировании этого заболевания важно прибегать к эффективным профилактическим действиям. К их числу относят следующие мероприятия:
- ведение здорового образа жизни;
- отказ от употребления алкоголя, курения;
- своевременное прохождение осмотра к доктора.
Помимо этого, пациент должен сформировать правильный рацион. Блюда при аневризме аорты сердца должны быть питательными. При этом в меню не должна присутствовать жирная пища. Достаточная физическая активность — еще одна составляющая профилактики. Если у пациента более 6 минут присутствуют острые боли в груди, пациент должен обратиться за срочной медицинской помощью.
Методы лечения аневризмы аорты
Существует несколько методик лечения аневризмы аорты. Важно знать преимущества и недостатки каждой из этих методик. Подходы к лечению аневризм брюшного отдела аорты:
Наблюдение за пациентом в динамике
При размере аневризмы менее 4,5 см. в диаметре пациенту рекомендовано наблюдение сосудистого хирурга, т. к. риск операции превышает риск разрыва аневризмы аорты. Таким пациентам должны проводится повторные ультразвуковые исследования и/или компьютерная томография не реже 1 раза в 6 месяцев.
При диаметре аневризмы более 5 см. хирургическое вмешательство становится предпочтительным, так как с увеличением размеров аневризмы повышается риск разрыва аневризмы.
Если размер аневризмы увеличивается более чем на 1 см. в год, риск разрыва возрастает и хирургическое лечение также становиться предпочтительным.
Открытое хирургическое вмешательство: резекция аневризмы и протезирование аорты
Хирургическое лечение направлено на профилактику жизнеугрожающих осложнений. Риск хирургического вмешательства связан с возможными осложнениями, которые включают инфаркт, инсульт, потерю конечности, острую ишемию кишечника, сексуальную дисфункцию у мужчин, эмболизацию, инфекцию протеза и почечную недостаточность.
Операция выполняется под общим наркозом. Суть операции в удалении аневризматического расширения и замещение его синтетическим протезом. Средний показатель смертности при открытых вмешательствах составляет 3-5 %. Однако, может быть выше при вовлечении в аневризму почечных и/или подвздошных артерий, а также в силу имеющейся у пациента сопутствующей патологии. Наблюдение в послеоперационном периоде осуществляется один раз в год. Отдаленные результаты лечения хорошие.
Эндоваскулярное протезирование аневризма аорты: установка стент-графта
Эндопротезирование аневризмы аорты является современной альтернативой открытому вмешательству. Операция выполняется под спинальной или местной анестезией через небольшие разрезы/проколы в паховых областях. Через вышеуказанные доступы в бедренную артерию под контролем рентгена вводятся катетеры. По которым, в дальнейшем, будет подводится эндопротез к аневризматическому расширению. Эндопротез или стент-графт брюшной аорты представляет собой сетчатый каркас, выполненный из специального сплава и обернутый синтетическим материалом. Последним этапом операции является установка стент-графта в место аневризматического расширения аорты.
В конечном счете аневризма «выключается» из кровотока и риск ее разрыва становится маловероятным. После эндопротезирования аорты пациент наблюдается в стационаре 2-4 дня и выписывается.
Эта методика позволяет снизить частоту ранних осложнений, сократить сроки пребывания пациентов в стационаре и уменьшить показатель смертности до 1-2%. Наблюдение в послеоперационном периоде осуществляется каждые 4-6 месяцев с использованием ультразвуковых методик, КТ-ангиографии, рентгенконтратной ангиографии. Эндоваскулярный метод лечения, безусловно, менее травматичный. Ежегодно, только в США, проводится около 40 000 подобных операций.
Таким образом, выбор методики лечения аневризмы брюшного аорты основывается на индивидуальных особенностях пациента.
Диагностика
Из-за отсутствия ярких симптомов и постепенного расширения аорты, чаще всего подозрение на аневризму появляется у врача в ходе обследования по другой причине. Диагноз подтверждается с помощью УЗИ или КТ брюшной полости, ангиографии – какое именно обследование подходит конкретному пациенту, решает лечащий врач. Обследования дадут информацию о размере аневризмы, наличии тромба в этом месте, состоянии стенок сосуда.
У многих пациентов выявленное расширение аорты долгое время не требует оперативного вмешательства специалиста – основная задача будет заключаться в наблюдении. В таком случае пациенту будет выдан список рекомендаций, чтобы не усугубить состояние сосудов (в первую очередь – отказ от курения, если такая пагубная привычка присутствует), а также предложено прохождение периодических обследований для отслеживания состояния аорты. Но в любом случае врач должен исключить риск разрыва аорты в месте расширения. Для этого используются данные обследований: ширина аорты и скорость ее расширения в динамике. При угрозе разрыва врач может принять решение о проведении операции, и для этого потребуются дополнительные тесты крови, сосудов, мочи для подготовки к операции.