Синдром Гийена — Барре — симптомы и лечение
Пациенты с ГБС подвержены риску опасных для жизни респираторных осложнений и вегетативных нарушений.
Показания для перевода в отделение интенсивной терапии включают:
- быстрое прогрессирование моторной слабости с поражением респираторных мышц;
- вентиляционную дыхательную недостаточность;
- пневмонию;
- бульбарные расстройства;
- тяжелую вегетативную недостаточность.
Осложнения проводимого лечения, требующие интенсивной терапии, включают перегрузку жидкостью, анафилаксию на введение внутривенного иммуноглобулина или гемодинамические нарушения при проведении плазмафереза.
У 15%-25% детей с ГБС развивается декомпенсированная дыхательная недостаточность, которая требует механической вентиляции легких.[2] Респираторные нарушения чаще встречается у детей с быстрым прогрессированием заболевания, слабостью верхних конечностей, вегетативной дисфункцией и поражениями черепных нервов. Интубация трахеи может потребоваться у больных для защиты дыхательных путей, проведения механической вентиляции легких. При ГБС быстрое прогрессирование, двусторонний паралич лицевого нерва и вегетативная дисфункция предопределяют повышенную вероятность интубации. Необходимо планирование ранней интубации для минимизации риска осложнений и необходимости проведения экстренной интубации.
Вегетативная дисфункция повышает риск эндотрахеальной интубации. С другой стороны, дисавтономия может увеличить риск гемодинамических реакций на препараты, используемые для индукции анестезии во время интубации.
Признаки, указывающие на необходимость механической вентиляции легких:[4]
- вентиляционная дыхательная недостаточность;
- увеличение потребности в кислороде для поддержания SpO2 выше 92%;
- признаки альвеолярной гиповентиляции (PCO2 выше 50 мм. рт. ст.);
- быстрое снижение жизненной емкости на 50% по сравнению с исходным уровнем;
- невозможность кашля
Вегетативная дисфункция является основным фактором смертности при ГБС. Фатальный сердечно-сосудистый коллапс из-за вегетативной дисфункции наблюдается у 2%-10% тяжелобольных пациентов.[3] Мониторинг частоты сердечных сокращений, артериального давления и электрокардиограммы следует продолжать до тех пор, пока пациенты нуждаются в респираторной поддержке. Чрескожная кардиостимуляция может потребоваться при выраженной брадикардии. Гипотония корректируется восполнением объема циркулирующей крови (ОЦК), и, если пациент невосприимчив к восполнению ОЦК, применяются α-агонисты, такие как норадреналин, мезатон, адреналин.
При нестабильной гемодинамике непрерывная регистрация артериального и центрального венозного давления должна проводиться для контроля объема инфузионной терапии.
Артериальная гипертензия может возникать, но это осложнение не требует специального лечения, если оно не осложняется отеком легких, энцефалопатией или субарахноидальным кровоизлиянием.
Причины
Синдрому Гийена-Барре нередко предшествует та или иная инфекция, которая может быть бактериальной или вирусной. Толчком к развитию синдрома Гийена-Барре также может послужить вакцинация или хирургическая операция.
В контексте вирусной инфекции Зика в затронутых странах был отмечен неожиданный рост числа случаев синдрома Гийена-Барре. Наиболее вероятное объяснение имеющихся фактических данных о вспышках вирусной инфекции Зика и синдрома Гийена-Барре состоит в том, что вирусная инфекция Зика выступает одной из причин развития синдрома Гийена-Барре.
Симптомы заболевания
Синдром Гийена — Барре имеет три формы:
- острую — симптомы появляются уже 1—3-й день;
- подострую — человек может не подозревать о недуге до 3 недель;
- хроническую — течет вяло, признаки проявляются слабо. Тяжело поддается лечению.
В первые дни пациент испытывает симптомы, характерные для ОРВИ:
- ломоту, онемение в конечностях;
- повышение температуры;
- слабость, вялость, головную боль.
Может присутствовать тошнота, рвота, диарея. Из-за этого человек не сразу может догадаться о серьезных нарушениях в организме. И пользуется противовирусными, противовоспалительными препаратами, которые бесполезны при повреждении нервов.
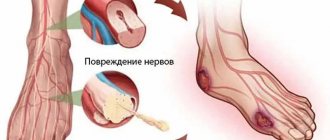
Далее проявляются специфические признаки синдрома. В первую очередь это слабость в конечностях. Из-за поражения нервных клеток мышцы утрачивают чувствительность. Как правило, сначала дискомфорт появляется в ногах, затем распространяется на руки. Характерным симптомом выступает симметричное поражение конечностей — беспокоить начинают сразу две руки либо ноги.
Второй признак — выпяченный живот. Он увеличивается потому, что больной вынужден дышать по брюшному типу из-за ослабления диафрагмы.
Нарушается работа мышц глотки и челюстей: человеку становится тяжело пережевывать и проглатывать пищу. При острой форме заболевания развивается паралич конечности.
Диагностика
Диагностика основана на симптомах и результатах неврологического осмотра, в том числе таких, как снижение или утрата глубоких сухожильных рефлексов. Для получения вспомогательной информации может быть произведена спинномозговая пункция, однако это не должно вести к отсрочке лечения.
Для того, чтобы диагностировать синдром Гийена-Барре не требуется других исследований, таких как анализы крови, которые служат для определения причин возникновения синдрома, и эти исследования не должны вести к отсрочке лечения.
Публикации в СМИ
Синдром Гийена–Барре — постинфекционная демиелинизирующая полиневропатия, наиболее частое демиелинизирующее поражение. Характеризуется периферическими параличами мышц конечностей и белково-клеточной диссоциацией в ликворе при сохранении поверхностной чувствительности. Может иметь восходящий характер с вовлечением мышц лица, глотки, гортани (восходящий паралич Ландри). Частота — 0,6–1,9 случаев на 100 000 населения. Преобладающий пол — мужской.
Этиология. Существует мнение об аутоиммунной природе заболевания. Развивается после или во время следующих состояний: • Инфекционные заболевания •• Инфекции верхних дыхательных путей •• Инфекционный мононуклеоз •• ЦМВ-инфекция •• Герпетическая инфекция •• Грипп А •• Микоплазменная инфекция •• Паротит •• ВИЧ-инфекция • Лимфома (особенно Ходжкена) • Вакцинация, сывороточная болезнь • Оперативное вмешательство.
Патогенез. Избирательная демиелинизация корешков спинного мозга, по-видимому, аутоиммунной природы. На фоне иммунных нарушений возникают отёк, воспалительноклеточная инфильтрация и диффузная первичная сегментарная демиелинизация в первую очередь в передних корешках и проксимальных отделах спинномозговых нервов, сплетениях, нервах конечностей и вегетативных узлах.
Патоморфология • Сегментарная демиелинизация периферических нервов, в тяжёлых случаях — дегенерация аксонов • Лимфоцитарная и моноцитарная инфильтрация миелиновой оболочки и периваскулярной области.
Клиническая картина • Как правило, приблизительно через 2 нед после вирусной инфекции или иммунизации внезапно развивается слабость мышц дистальных отделов нижних конечностей. В 65% случаев заболевание манифестирует в течение 3 нед после инфекционного заболевания • В дальнейшем мышечная слабость распространяется в восходящем направлении на мышцы рук, туловища, шеи, краниальную мускулатуру — формируется симметричный вялый тетрапарез. В некоторых случаях поражаются только нижние конечности или черепные нервы • Расстройства чувствительности минимальны, возможны боли, парастезии, гипоалгезия или гиперальгезия в дистальных отделах конечностей • Нередко возникают парез мимических мышц и бульбарные расстройства (двусторонний парез мышц ротоглотки) • Паралич дыхательных мышц (5–10% случаев) • Снижение, а затем утрата глубоких сухожильных рефлексов • Вегетативные расстройства •• Неадекватная секреция АДГ (задержка мочи) •• Аритмии •• Колебания АД.
Специальные исследования • Электромиография — значительное снижение амплитуды мышечного ответа при стимуляции дистальных отделов периферического нерва. Проведение нервного импульса замедлено • Поясничная пункция. Увеличение содержания белка, иногда значительное (>10 г/л), начинается через неделю после манифестации заболевания, максимально на 4–6 нед.
Дифференциальная диагностика • Интоксикации, приводящие к нарушению нервно-мышечной передачи •• Отравление тяжёлыми металлами (свинец, мышьяк) •• Отравление промышленными веществами (акриламид, дисульфид углерода, трихлорэтилен, рапсовое масло, фосфорорганические соединения) •• Интоксикация при приёме ЛС: препараты золота, гидралазин, дисульфирам, глютетимид, фенитоин, нитрофурантоин, дапсон, метронидазол, изониазид, пиридоксин при приёме более 2 г/сут •• Алкогольная интоксикация • Невропатии при СД, порфирии, узелковом полиартрите, ревматоидном артрите • Дефицит витамина В12 или фолиевой кислоты • Поражение нервов при онкологических заболеваниях • Инфекционные заболевания •• Острый полиомиелит •• Дифтерия (осложнённая параличами) •• Ботулизм.
Лечение • По показаниям — ИВЛ (в 10–23% случаев), трахеостомия • Внутривенное введение иммуноглобулина (0,4 г/кг/сут в течение 5 дней) • В тяжёлых случаях — плазмаферез • Достаточный приём жидкости для поддержания диуреза на уровне 1–1,5 л/сут под контролем концентрации электролитов сыворотки • Физиотерапия для предотвращения контрактур • Преднизолон до 80–120 мг/сут внутрь назначают только при хронической воспалительной димиелинизирующей полирадикулоневропатии • Посиндромная терапия • Гепарин по 5 000 ЕД п/к 2 р/сут — на весь период соблюдения постельного режима.
Осложнения • Во время заболевания: параличи, нарушение дыхания и аспирация, артериальная гипертензия или гипотензия, аритмии, задержка мочи, депрессия • Последствия развития хронической стадии: хроническая воспалительная демиелинизирующая полирадикулоневропатия.
Течение и прогноз • Характерны острое начало и прогрессирующее течение. Обычно прогрессирование процесса продолжается в течение 2–4 нед, затем постепенно, примерно в течение года, происходит восстановление функций • У 7–22% больных выявляют остаточный неврологический дефицит (слабость, снижение рефлексов) • У 10% происходит рецидив в течение одного года после выздоровления или развиваются тяжёлые осложнения • Смертность — около 3% • Прогноз при неясной этиологии примерно в 50% случаев благоприятный.
Синонимы • Синдром Гийена–Барре–Штроля • Полирадикулоневрит острый первичный идиопатический • Полиневропатия инфекционная идиопатическая • Радикулоганглионит • Синдром Ландри–Гийена–Барре • Полирадикулоневропатия острая демиелинизирующая Гийена–Барре
МКБ-10 • G61.0 Синдром Гийена–Барре
Приложение. Синдром Миллера Фишера — атипичный вариант синдрома Гийена–Барре, при котором вялый дистальный тетрапарез с арефлексией сочетается в двухсторонней наружной или тотальной офтальмоплегией и мозжечковой атаксией.
Деятельность ВОЗ
ВОЗ оказывает странам поддержку в ведении синдрома Гийена-Барре в контексте вирусной инфекции Зика следующим образом:
- улучшение эпиднадзора за синдромом Гийена-Барре в странах, затронутых вирусом Зика;
- предоставление руководящих указаний по оценке и ведению синдрома Гийена-Барре;
- оказание поддержки странам в осуществлении руководящих указаний и укреплении систем здравоохранения в целях более оптимального ведения случаев синдрома Гийена-Барре;
- определение программы исследований в отношении синдрома Гийена-Барре.
Лечение и уход
Ниже приводятся рекомендации по лечению пациентов с синдромом Гийена-Барре и уходу за ними:
- Синдром Гийена-Барре несет в себе потенциальную угрозу для жизни. Пациентов с синдромом Гийена-Барре обычно госпитализируют, чтобы они находились под тщательным наблюдением.
- Симптоматическая терапия включает мониторинг дыхания, сердцебиения и кровяного давления. В случае нарушения дыхания пациента обычно подключают к аппарату искусственной вентиляции легких и следят за ним на предмет развития осложнений, которые могут включать нарушения сердечных сокращений, инфекции, образование тромбов и высокое или низкое кровяное давление.
- Лекарственных средств от синдрома Гийена-Барре нет, но лечение может ослабить симптомы синдрома Гийена-Барреи сократить их продолжительность.
- С учетом аутоиммунного характера болезни на ее острой стадии обычно проводится иммунотерапия, такая как замещение плазмы для удаления антител из крови или внутривенное введение иммуноглобулина. Это лечение наиболее эффективно при его проведении через 7-14 дней после появления симптомов.
- В случае если мышечная слабость сохраняется после острой стадии болезни, пациентам могут потребоваться службы реабилитации для укрепления мышц и восстановления двигательных функций.