Оглавление
- Этиология и патогенез
- Клинические проявления
- Принципы лечения
Онихомикоз (грибок ногтей рук, грибок ногтей стоп) — это грибковая инфекция ногтей на ногах или руках, которая затрагивает любой компонент ногтевого комплекса, включая основу, ложе или пластину. Заболевание может сопровождаться болью, дискомфортом, изменением внешнего вида ногтей, что в ряде случаев приводит к серьезным физическим и профессиональным ограничениям, беспокойству пациентов и снижению их качества жизни.
В нашей компании Вы можете приобрести следующее оборудование для лечения онихомикоза:
- AcuPulse (Lumenis)
В США онихомикоз ногтей встречается примерно у 2–13% населения, в Канаде — у 6,5%, в Англии, Испании и Финляндии — у 3–8%. По данным систематического обзора 1914 статей, распространенность онихомикозов следующая:
- население в целом — 3,22%;
- дети — 0,14%;
- пожилые люди — 10,28%;
- больные сахарным диабетом — 8,75%;
- пациенты с псориазом — 10,22%;
- ВИЧ-позитивные пациенты — 10,40%;
- пациенты на диализе — 11,93%;
- после пересадки почек — 5,17%.
Онихомикоз составляет около половины всех патологий ногтей и является наиболее распространенной болезнью ногтей у взрослых. Что касается областей поражения, то по статистике, ноги затрагиваются намного чаще рук.
Основными формами онихомикоза являются:
- Дистальный латеральный подногтевой онихомикоз
- Проксимальный подногтевой онихомикоз
- Белый поверхностный онихомикоз
- Эндоникс-онихомикоз
- Кандидозный онихомикоз
Часто у пациентов присутствует комбинация этих подтипов, либо тотальный дистрофический онихомикоз — поражение всего ногтевого комплекса.
Современные методы лечения онихомикоза
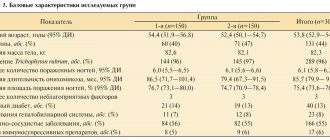
Онихомикоз является наиболее распространенным заболеванием ногтей. Установлено, что 50 % случаев изменений ногтевых пластинок связано с микотической инфекцией. Эпидемиологические исследования, проведенные в России и зарубежных странах, выявили высокую заболеваемость онихомикозом, которая составила в общей популяции населения от 2 до 13 % [1, 2, 3]. Риск развития онихомикоза наиболее высок у больных старшего возраста. Например, у людей старше 70 лет распространенность онихомикоза стоп может составлять 50 % и выше [2, 4, 5]. Считается, что этому способствуют медленный рост ногтевых пластинок, нарушения периферического и магистрального кровообращения у лиц пожилого возраста [6]. Высокую частоту онихомикоза выявляют также у больных с иммунодефицитными состояниями (в том числе у больных СПИДом) и у больных сахарным диабетом [6, 7, 8].
Часто больные и некоторые врачи воспринимают онихомикоз как исключительно эстетическую проблему. Однако это серьезное заболевание, которое протекает хронически и в случаях возникновения иммунодефицитного состояния, декомпенсации эндокринных заболеваний может стать причиной развития распространенного микоза кожи и ее придатков. Нередко онихомикоз сопровождается развитием тяжелых осложнений, например диабетической стопы, хронического рожистого воспаления конечностей, лимфостаза, элефантиаза [9, 10]. У больных, получающих цитостатическую или иммуносупрессивную терапию, болезнь может стать причиной развития инвазивных микозов. Вот почему лечение онихомикоза является необходимым и должно проводиться своевременно [11].
Всего несколько десятилетий назад лечение онихомикоза было трудоемким, длительным и малоперспективным. Лекарственные препараты, применявшиеся для лечения грибковых заболеваний кожи и ее придатков, отличались низкой эффективностью и высокой токсичностью. Для достижения положительного результата требовалось длительное лечение или увеличение дозы препаратов, что нередко сопровождалось тяжелыми осложнениями. Некоторые методы лечения были потенциально опасны для жизни пациентов. Например, рентгенотерапия, применение таллия и ртути приводили к развитию у пациентов онкологических заболеваний кожи, заболеваниям головного мозга и внутренних органов.
Появление высокоэффективных и малотоксичных антимикотических препаратов значительно облегчило лечение грибковых заболеваний кожи и ее придатков. Однако результаты применения новых антимикотиков оказались недостаточно удовлетворительными. Контролируемые клинические испытания показали, что эффективность применения системных антимикотиков после окончания лечения составляет от 40 до 80 %, а через 5 лет — от 14 до 50 % [12]. В то же время эффективность терапии онихомикоза повышается при применении комплексных методов лечения, которые предусматривают использование этиотропных препаратов и средств, влияющих на звенья патогенеза [13]. Также в результате клинических испытаний, проведенных в странах Европы, было установлено, что эффективность лечения онихомикоза можно повысить в среднем на 15 % при сочетанном применении антимикотиков системного действия и антифунгального лака, содержащего аморолфин [14].
Лечение
Для лечения онихомикоза применяют лекарственные средства разные по химическому составу, механизму действия, фармакокинетике, спектру антифунгальной активности. Общим свойством для них является специфическое действие на патогенные грибы. Эту группу составляют азолы (итраконазол, флуконазол, кетоконазол), аллиламины (тербинафин, нафтифин), гризеофульвин, аморолфин, циклопирокс. Для лечения онихомикоза применяют препараты системного действия, относящиеся к группе азолов — итраконазол, флуконазол, а также к группе аллиламинов — тербинафин. Гризеофульвин и кетоконазол для лечения онихомикозов в настоящее время не назначают из-за низкой эффективности и высокого риска развития нежелательных явлений. В качестве средств для наружного применения при онихомикозах используют лаки и растворы, содержащие аморолфин, циклопирокс.
Аллиламины являются синтетическими антимикотиками. Аллиламины преимущественно действуют на дерматомицеты, при этом они оказывают фунгицидное действие. Механизм их действия заключается в ингибировании фермента скваленэпоксидазы, которая принимает участие в синтезе эргостерола — основного структурного компонента клеточной мембраны дерматомицетов. К аллиламинам относятся тербинафин и нафтифин.
Аллиламины активны в отношении большинства дерматомицетов (Epidermophyton spp., Trichophyton spp., Microsporum spp., Malassezia spp.), возбудителя хромомикоза и некоторых других грибов.
Показаниями для назначения тербинафина внутрь являются онихомикоз, распространенные формы дерматомикозов кожи, микоз волосистой части головы, хромомикоз. Показаниями для наружного применения тербинафина и нафтифина служат ограниченное поражение кожи при микозах, отрубевидный лишай, кандидоз кожи. Тербинафин обладает высокой биодоступностью, хорошо всасывается в ЖКТ независимо от приема пищи. В высоких концентрациях препарат накапливается в роговом слое кожи, ногтевых пластинках, волосах, выделяется с секретами потовых и сальных желез. Абсорбция тербинафина при местном применении составляет менее 5 %, нафтифина — 4–6 %. Концентрация тербинафина и нафтифина в коже и ее придатках значительно превышает МПК для основных возбудителей дерматомикозов. Коррекция режима дозирования тербинафина может потребоваться при сочетанном назначении его с индукторами (рифампицин) или ингибиторами микросомальных ферментов печени (циметидин), так как первые повышают его клиренс, а вторые его понижают.
В результате многочисленных контролируемых многоцентровых сравнительных клинических испытаний было установлено, что тербинафин является наиболее эффективным антимикотиком в терапии онихомикоза [12] (табл. 1).
| Таблица 1. Сравнительная эффективность антимикотиков в терапии онихомикоза (по результатам метаанализа 27 рандомизированных исследований) |
Тербинафин применяют при распространенном поражении кожи, онихомикозе, хромомикозе, в таких случаях тербинафин назначают перорально. Тербинафин является препаратом выбора в терапии онихомикоза, так как наиболее эффективен по отношению к основных возбудителям онихомикоза — дерматомицетам. Противопоказаниями для назначения аллиламинов являются аллергические реакции на препараты группы аллиламинов, беременность, кормление грудью, возраст до 2 лет, заболевания печени, сопровождающиеся нарушением ее функции (повышением трансаминаз).
Азолы — самая многочисленная группа синтетических антимикотиков. В 1984 г. был внедрен в практику первый системный противогрибковый препарат из группы азолов — кетоконазол, в 1990 г. — флуконазол, в 1992 г. — итраконазол.
Азолы, применяемые в качестве системных препаратов, обладают преимущественно фунгистатической активностью. Важным преимуществом азолов перед другими препаратами является их широкий спектр противогрибковой активности. Итраконазол активен in vitro в отношении большинства возбудителей онихомикоза — дерматомицетов (Epidermophyton spp., Trichophyton spp., Microsporum spp.), Candida spp. (C. albicans, C. parapsilosis, C. tropicalis, C. lusitaniae и др.), Aspergillus spp., Fusarium spp., S. Shenckii и др. Флуконазол активен против дерматомицетов (Epidermophyton spp., Trichophyton spp., Microsporum spp.) и Candida spp. (C. albicans, C. parapsilosis, C. tropicalis, C. lusitaniae и др.), но не действует на Aspergillus spp., Scopulariopsis spp., Scedosporium spp.
Фармакокинетика у разных азолов различна. Флуконазол (90 %) хорошо всасывается в ЖКТ. Для хорошего всасывания итраконазола необходим нормальный уровень кислотности. Если у пациента, принимающего эти препараты, кислотность понижена, то всасываемость их уменьшается и, следовательно, снижается биодоступность. Всасываемость раствора итраконазола выше, чем у капсул с итраконазолом. Итраконазол в капсулах следует принимать с пищей, а в растворе — натощак.
Итраконазол метаболизируется в печени и выводится из организма через ЖКТ. В небольших количествах он также выделяется сальными и потовыми железами. Флуконазол метаболизируется частично и в основном выводится в неизмененном виде почками (80 %).
Итраконазол взаимодействует со многими лекарственными препаратами. Биодоступность кетоконазола и итраконазола уменьшается при приеме антацидов, холиноблокаторов, Н2-блокаторов, ингибиторов протонной помпы, диданозина. Итраконазол является активным ингибитором изоферментов цитохрома Р450 и может изменять метаболизм многих лекарственных препаратов. Флуконазол влияет на метаболизм лекарственных средств в меньшей степени. Недопустим прием азолов с терфенадином, астемизолом, цизапридом, хинидином, так как могут развиться смертельно опасные желудочковые аритмии. Совместный прием азолов и пероральных антидиабетических препаратов требует постоянного контроля за содержанием глюкозы в крови, так как может развиться гипогликемия. Прием непрямых антикоагулянтов группы кумарина и азолов может сопровождаться гипокоагуляцией и кровотечениями — следовательно, необходим контроль гемостаза. Итраконазол может повышать концентрацию в крови циклоспорина и дигоксина, а флуконазол — теофиллина и вызывать развитие токсического эффекта. Требуется корректировка доз и постоянный мониторинг за концентрацией препаратов в крови. Противопоказано совместное применение итраконазола с ловастатином, симвастатином, рифампицином, изониазидом, карбамазепином, циметидином, кларитромицином, эритромицином. Флуконазол не следует применять с изониазидом и терфенадином.
Итраконазол применяют при дерматомикозах (эпидермофитии, трихофитии, микроспории), отрубевидном лишае, кандидозе кожи, ногтей и слизистых оболочек, пищевода, кандидозном вульвовагините, криптококкозе, аспергиллезе, феогифомикозе, споротрихозе, хромомикозе, эндемичных микозах, для профилактики микозов при СПИДе.
Флуконазол применяется для лечения генерализованного кандидоза, всех форм инвазивного кандидоза, в том числе и у иммуноскомпрометированных больных, генитального кандидоза, кандидоза кожи, ее придатков и слизистых. Последнее время благодаря своей безопасности и хорошей переносимости все чаще флуконазол применяется для терапии больных дерматомикозами с поражением как кожи, так и ее придатков (ногтей и волос).
Аморолфин входит в состав лака, применяемого для лечения онихомикоза. Механизм действия аморолфина заключается в нарушении синтеза эргостерола — основного компонента клеточной мембраны гриба. Он оказывает фунгистатическое и фунгицидное действие. Обладает широким спектром действия. Концентрация аморолфина в ногтевой пластинке значительно превышает МПК для основных возбудителей дерматомикозов в течение 7 дней. Поэтому аппликация препарата может осуществляться не чаще 1–2 раз в неделю, что делает его применение экономически выгодным. Противопоказания: аллергические реакции на аморолфин, грудной и детский младший возраст. Лак в качестве монотерапии назначают при поражении не более 1–3 ногтевых пластинок и не более чем на 1/2 по площади с дистального конца. Также аморолфин можно использоваться в сочетании с системными антимикотиками при более распространенном поражении ногтей (табл. 2).
Циклопирокс обладает фунгистатическим действием. Активен в отношении дерматомицетов, дрожжеподобных и мицелиальных грибов, плесеней, а также некоторых грамотрицательных и грамположительных бактерий. Циклопирокс (лак) применяется в качестве монотерапии при поражении не более 1–3 ногтевых пластинок не более чем на 1/2 по площади с дистального конца. Также циклопирокс можно использовать в сочетании с системными антимикотиками при более распространенном поражении ногтей. Противопоказания: аллергические реакции на циклопирокс, грудной и младший детский возраст, беременность и лактация.
Перечень рекомендуемых лабораторных исследований при назначении системных антифунгальных препаратов.
- Клинический анализ крови.
- Общий анализ мочи.
- Биохимический анализ крови (АЛТ, АСТ, билирубин, креатинин).
- УЗИ органов брюшной полости и почек (желательно).
- Тест на беременность (желательно).
Лечение фоновых заболеваний. Эффективность применения антимикотиков повышается при коррекции патологических состояний, способствовавших развитию онихомикоза. Перед началом антимикотической терапии у больных с соматическими, эндокринными, неврологическими заболеваниями, с нарушениями кровообращения в конечностях необходимо провести обследование для выявления основного симптомокомплекса, способствовавшего развитию дерматомикозов. Так, основными задачами патогенетической терапии являются улучшение микроциркуляции в дистальных отделах конечностей, венозного оттока конечностей, нормализация уровня тиреотропных гормонов у больных с заболеваниями щитовидной железы, углеводного обмена у больных сахарным диабетом и т. д. В результате многолетних исследований, проведенных в Военно-медицинской академии и Санкт-Петербургской медицинской академии последипломного образования, установлено, что одной из основных причин развития дерматомикозов являются нарушения со стороны системы гипофиз–гипоталамус–гонады. Это приводит к расстройству кровообращения в дистальных отделах конечностей, нарушениям микроциркуляции, периферической иннервации. Комплекс мероприятий, направленный на коррекцию этих нарушений, включает иглорефлексотерапию, транскраниальную электростимуляцию подкорковых центров головного мозга, назначение препаратов, корригирующих работу симпатической и парасимпатической вегетативной нервной системы. Все это позволяет добиться более быстрого клинического эффекта при терапии дерматомикозов. Проведение патогенетической терапии у больных дерматомикозами с фоновыми заболеваниями целесообразно назначать до начала этиотропного лечения и продолжать ее во время всего курса приема антифунгальных препаратов.
Симптоматическая терапия дерматомикозов, направленная на уменьшение субъективных жалоб больных и объективных проявлений заболевания, не может заменить этиотропную терапию. Однако ее применение в сочетание с антифунгальными препаратами позволяет быстрее добиться улучшения состояния больных, уменьшить чувство дискомфорта и устранить косметический дефект. При онихомикозах наибольшее беспокойство больным доставляют деформированные, значительно утолщенные (гипертрофированные) ногтевые пластинки — онихогрифоз. Для коррекции этого состояния применяют аппаратный педикюр. С помощью аппарата, напоминающего стоматологическую турбину, за короткий промежуток времени механическим путем удаляются измененные участки ногтей, гиперкератотические, роговые массы с кожи, омозолелости. При этом не происходит травматизации матрикса ногтя, и пациент после процедуры остается работоспособен.
При ограниченном поражение ногтей (не более 3 ногтевых пластинок и не более чем на 1/2 по площади с дистального края) применяются препараты для местного применения. Лечение рекомендуется начинать с подчистки пораженного участка ногтевой пластинки при помощи набора «Микоспор», аппаратного педикюра или кератолитических средств. Далее на пораженную ногтевую пластинку наносятся антифунгальные препараты. Раствор аморолфина, содержащий циклопирокс, наносится на ногтевую пластинку 1–2 раза в неделю. Перед нанесением лака не нужно предварительно очищать ногтевую пластинку от предыдущих слоев препарата. Лак наносится ежедневно до полного отрастания здоровой ногтевой пластинки. На 7-й день ногтевая пластинка очищается с помощью любого косметического средства для снятия лака. В литературе встречаются противоречивые сообщения об эффективности этого метода лечения. Указывается процент излеченности больных от 5–9 до 50 %.
При распространенном поражении ногтевых пластинок на пальцах кистей комплекс лечебных мероприятий должен включать назначение системного антимикотика, подчистку ногтей и наружную терапию антифунгальными препаратами. С целью профилактики повторного заражения необходимо обработать перчатки больного, подвергнуть дезинфекции предметы личной гигиены (мочалки, полотенца, пилочки для ногтей, терки и скребки для обработки кожи и ногтей).
Препаратом выбора при лечении онихомикоза любой локализации является тербинафин. Его назначают взрослым и детям весом более 10 кг по 250 мг в сутки в течение 6 нед. Детям от 2 лет весом менее 20 кг тербинафин назначают из расчета 67,5 мг/кг в сутки, от 20 до 40 кг — 125 мг/кг в сутки в течение 6 нед. Препаратами резерва являются средства, содержащие итраконазол и флуконазол. Итраконазол применяется по двум схемам: по 200 мг ежедневно в течение 3 мес или по 200 мг дважды в день в течение 7 дней на первой и пятой неделях с начала терапии. Для лечения онихомикозов у детей итраконазол не назначается. Флуконазол рекомендуется принимать по 150 мг 1 раз в неделю в течение 3–6 мес.
Проведение комплексной терапии, состоящей из приема системного антимикотика, подчистки ногтей, местного применения антифунгальных препаратов, а также противоэпидемиологические мероприятия, обеспечивают высокую эффективность излечения онихомикоза стоп. Тербинафин назначают взрослым и детям весом более 10 кг по 250 мг в сутки в течение 12 и более недель. Детям от 2 лет весом менее 20 кг препарат назначают из расчета 67,5 мг/кг в сутки, от 20 до 40 кг — 125 мг/кг в сутки в течение 12 нед. Флуконазол рекомендуется применять по 150–300 мг 1 раз в неделю в течение 6–12 мес. Итраконазол применяется по двум схемам: по 200 мг ежедневно в течение 3 мес или по 200 мг дважды в день в течение 7 дней на первой, пятой и девятой неделях. При поражении больших пальцев стоп рекомендуется проводить 4-й курс пульс-терапии на тринадцатой неделе от начала терапии. Для лечения онихомикозов у детей итраконазол не применяется.
Критериями микологической излеченности онихомикоза являются отрицательные результаты микроскопического и культурального исследования ногтевой пластинки. После окончания лечения итраконазолом и тербинафином здоровые ногтевые пластинки отрастают не полностью, поэтому полное клиническое выздоровление можно наблюдать только спустя 2–4 мес после окончания приема антифунгальных препаратов.
Литература
- Корнишева В. Г. Микозы кожи и подкожной клетчатки, патогенез клиника, лечение: автореф. дис… д-ра мед. наук. СПб., 1998. 34 с.
- Levy A. Epidemiology of onychomycosis in special-risk populations // J. Am. Podiatr Med. Assoc. 1997; 87: 546–550.
- Herikkila H., Stubb S. The prevalence of onychomycosis in Finland // B. J. Dermatol. 1995; 133: 699–703.
- Руковишникова В. М. Микозы стоп. М., 1999. 317 с.
- Сергеев Ю. В., Сергеев А. Ю. Онихомикозы. Грибковые инфекции ногтей. М.: ГЭОТАР — Медицина, 1998. 126 с.
- Cribier B. J., Bakshi R. Terbinafin in treatment of onychomycosis: a review of its efficacy in high-risk populations and in patients with nondermatophyte infections //B. J. Dermatol. 2004; 150: 414–420.
- Yosipovitch G., Hodak E., Vardy P. et al. The prevalence of cutaneous manifestations in IDDM patients and their association with diabetes risk factors and microvascular complications // Diabetes Care. 1998; 21: 506–509.
- Rich P. Special patient population: onychomycosis in the diabetic patient // J. Am. Acad. Dermatol. 1996; 35: 10–12.
- Лыкова С. Г., Немчанинова О. Б., Петренко О. С., Боровицкая О. Н. Рациональная антимикотическая терапия микозов стоп у пациентов с метаболическим синдромом // Российский журнал кожных и венерических болезней. 2005. № 6. С. 58–60.
- Sotirion E., Konssidon-Eremondi Th., Kastoridon Ch. et al. Erysipelas and tinea pedis: a 4 years review // JEADV 2004; 18 (2): 385.
- Корнишева В. Г., Шляпников С. А., Насер Н. Р., Пак Е. Ю. Частота встречаемости микозов стоп у больных рожистым воспалением нижних конечностей // Проблемы медицинской микологии. 2005. Т. 7. № 2. С. 51–52.
- Gupta A. K., Ryder C., Johnson S. Cumulative meta-analysis of systemic antifungal agents for the treatment of onychomycosis // Br J Dermatol. 2004; 150: 537–544.
- Разнатовский К. И., Родионов А. Н., Котрехова Л. П. Дерматомикозы. СПб.: Издательский дом СПбМАПО, 2003. 159 с.
- Baran R., Feuilhade M., Datry A. et al. A randomized trial of amorolfine 5 % solution nail lacquer combined with oral compared with terbinafine alone in the treatment of dermatophytic toenail onychomycosis affecting the matrix region //Br J Dermatol. 2000; 142: 1177–1183.
Л. П. Котрехова, кандидат медицинских наук, доцент К. И. Разнатовский, доктор медицинских наук, профессор Н. Н. Климко, доктор медицинских наук, профессор СПбМАПО, Санкт-Петербург
Этиология и патогенез онихомикоза
Онихомикоз вызывается тремя основными классами грибов: дерматофитами, дрожжами и недерматофитными плесневыми грибами.
Дерматофиты являются наиболее частой причиной заболевания. За 90% всех случаев онихомикоза ответственны два главных патогена — трихофитоны Trichophyton rubrum (70%) и Trichophyton mentagrophytes (20%). В мире постепенно распространяется онихомикоз, вызванный недерматофитными плесневыми грибами родов Fusarium и Aspergillus, а также Scopulariopsis brevicaulis — это анаморфный (бесполый) представитель рода Ascomycota. Сегодня они несут ответственность за 10% случаев болезни. Что касается кандидозного онихомикоза, он вызывается Candida albicans и встречается довольно редко.
При дистальном латеральном подногтевом онихомикозе обычно выявляется Trichophyton rubrum. Для пациентов с ослабленным иммунитетом типичен проксимальный подногтевой онихомикоз с T. rubrum. Этот же тип онихомикоза, но с околоногтевым воспалением, вызывается недерматофитными плесневыми грибами. Белый поверхностный онихомикоз ногтей провоцирует Trichophyton mentagrophytes, а его более глубокие формы — недерматофитные плесневые грибы. Кандидозная инфекция ногтей часто наблюдается у недоношенных детей, пациентов с ослабленным иммунитетом и лиц с хроническим кандидозом слизистых оболочек.
Факторы риска развития онихомикоза:
- семейный анамнез;
- пожилой возраст;
- теплый и влажный климат;
- ослабленный организм;
- травма ногтей;
- регулярные занятия фитнесом;
- иммуносупрессия (лекарственная, ВИЧ и др.);
- посещение общественных бассейнов, бань и саун;
- тесная обувь.
Повторяющиеся микротравмы ногтей в тесной и неудобной обуви провоцируют онихолизис (отслоение ногтя от мягких тканей пальца) и другие дистрофические состояния, которые способствуют проникновению грибков в ногти.
Диагностика онихомикоза
Лечение грибка ногтей начинается с диагностического обследования, направленного на выявление возбудителя, и включает ряд этапов:
- врачебный осмотр и сбор сведений об условиях жизни и истории заболевания пациента;
- микроскопическое исследование образцов пораженных ногтей, ногтевых соскобов и подногтевого содержимого;
- бактериологический посев с определением его вида и чувствительности к противогрибковым препаратам.
Чтобы отличить грибковое поражение ногтей от схожей по симптоматике неинфекционной ониходистрофии, проводится комплексная дифференциальная диагностика.
Клинические проявления онихомикоза ногтей
Сначала онихомикоз протекает бессимптомно — пациенты могут обращаться к врачу из-за видимых косметических дефектов ногтевой пластины, но без какого-либо дискомфорта. По мере прогрессирования болезни возникают парестезии, боль и неприятные ощущения в пораженной области. Это затрудняет ходьбу, мешает при занятиях спортом и в повседневной жизни.
Клинические проявления онихомикоза зависят от его типа:
- Дистальный латеральный подногтевой онихомикоз — имеется подногтевой гиперкератоз и онихолизиз, пластина становится желто-белого цвета. В ее центральной части видны желтые полосы и/или желтоватые онихолитические участки.
- Проксимальный подногтевой онихомикоз — представлен лейконихиями (белые пятна и полосы) в проксимальных отделах ногтевой пластины, которые по мере роста ногтя продвигаются дистально (к краю). Если среди возбудителей имеются плесневые грибы, возникает околоногтевое воспаление.
- Белый поверхностный онихомикоз — на ногтях пальцев ног формируются маленькие белые пятнышки в виде крапинок, ногтевая пластина становится грубой и легко крошится. Возможны вариации с более глубоким распространением патологического процесса в ноготь, в зависимости от возбудителя болезни.
- Эндоникс-онихомикоз — цвет ногтевой пластины становится молочно-белым. В отличие от дистального онихомикоза, признаков подногтевого гиперкератоза или онихолиза нет.
- Кандидозный онихомикоз ногтей — связан с хроническим слизисто-кожным кандидозом или иммунодепрессией, при этом поражены сразу несколько или все ногти с наличием околоногтевого воспаления. Пальцы таких пациентов часто приобретают форму луковицы или барабанных палочек.
Для оценки тяжести заболевания разработан Индекс тяжести онихомикоза (Onychomycosis Severity Index, OSI). Результат получают путем умножения баллов площади поражения на баллы близости поражения к зоне роста ногтя. Легкая степень — 1–5 баллов, средняя — 6–15, тяжелая — 16–35. Дерматофитома (пятна или продольные полосы) более 2 мм с подногтевым гиперкератозом оценивается на 10 баллов.
По своим проявлениям онихомикоз похож на многие другие патологии ногтей. Например, лейконихии (полосы) напоминают травму ногтевой пластины. Для подтверждения диагноза необходимо выполнить лабораторное микологическое исследование. Интересно, что отрицательный результат не исключает онихомикоза, поскольку микроскопия может быть ложноотрицательной в 10% случаев, а посев — в 30% случаев. Более достоверным, хотя и более дорогим методом является ПЦР-исследование (полимеразная цепная реакция).
Рис. 1. Дистальный латеральный подногтевой онихомикоз (Dr. Antonella Tosti)
Рис. 2. Проксимальный подногтевой онихомикоз (Dr. Antonella Tosti)
Рис. 3. Белый поверхностный онихомикоз (Dr. Antonella Tosti)
Рис. 4. Эндоникс-онихомикоз (Piraccini B., Alessandrini A. Onychomycosis: A Review. J Fungi 2015; 1: 30–43)
Рис. 5. Кандидозный онихомикоз (Dr. Antonella Tosti)
Что такое грибок ногтей?
Микозы – это собирательное понятие, объединившее обширную группу заболеваний, вызванных различными видами условно-патогенных и патогенных грибов.
Специалистам Клиники Подологии по роду своей работы приходится сталкиваться с тремя разновидностями возбудителей, провоцирующих грибок ногтей и кожи стоп:
- дрожжеподобными;
- плесневыми;
- дерматофитами.
Чаще всего грибковое поражение ногтей (онихомикоз) встречается у людей старшего возраста, причем у мужчин в 2-3 раза чаще, чем у женщин. К факторам, способным спровоцировать развитие заболевания, относят сосудистые патологии, ожирение и болезни стоп. Кроме того, грибок ногтевых пластин выявляется у 1/3 пациентов с синдромом диабетической стопы, развивающимся на фоне сахарного диабета.
Спровоцировать внедрение грибкового возбудителя могут мозоли, натоптыши, плоскостопие, вальгусная деформация больших пальцев ног («косточки»), чрезмерная сухость или повышенная потливость кожи и постоянная травматизация стоп. Немаловажную роль в развитии инфекционного процесса играет недостаточное соблюдение правил личной гигиены при посещении бассейнов, саун, бань, фитнес-центров и других общественных мест с повышенной влажностью и температурой воздуха, благоприятствующих заражению микозом.
Лечение грибка ногтей инновационным лазером PinPointe
В Клинике Подологии используется новейший метод лечения ногтей при помощи микроимпульсного лазера PinPointe FootLaser. Лечение проходит быстро, безболезненно и с гарантией полного избавления от грибка. Но самое главное, – лазерная терапия позволяет обойтись без удаления ногтевой пластины!
В процессе лечения лазерные импульсы, подаваемые пучками, нагревают ноготь до 79° и уничтожают возбудителя заболевания же после первой процедуры. Импульсная модуляция обеспечивает равномерное нагревание обрабатываемой зоны и предупреждает ожог тканей ногтевого валика.
Важно! Несоблюдение рекомендаций и отклонение от лечебного плана не только не принесет должного результата, но и может привести к прогрессированию болезни.
Если вы столкнулись с грибковой инфекцией, не стоит отчаиваться и прятать ногти от посторонних глаз в закрытой обуви. Специалисты Клиники Подологии помогут найти безопасное и эффективное решение вашей проблемы и вернуть стопам здоровый и ухоженный вид!
Видео обзор лазера PinPointe FootLaser и интервью с Дмитрием Захарченко (генеральный директор ) по новейшему прибору для обработки онихомикозов:
Технология одиночного и двойного импульсов
ALMA-Q работает в стандартном и квазидлинноимпульсном режимах, осуществляя эмиссию лазерной энергии по технологии «плоского профиля луча». При этом пиковая энергия в импульсе может достигать до 2 Дж. Плоский профиль луча помогает даже на максимальной пиковой мощности равномерно распределять энергию в рабочем пятне и минимизировать риски повреждения эпидермиса. Режимы одиночных и сдвоенных импульсов доступны для всех длин волн Q-switch Nd:YAG лазера платформы ALMA-Q, в том числе 1064 нм, 532 нм, 585 нм и 650 нм.
Профилактика ногтевого грибка
Рациональнее придерживаться простых правил профилактики сейчас, чем лечить грибок ногтей в дальнейшем.
- Регулярно проверяйте и осматривайте ногти, стопы, кожу между пальцев на наличие пятен, шелушений, трещин.
- Относитесь ответственно к приобретению обуви – она должна быть в меру свободной, из натуральных материалов, обеспечивающих циркуляцию воздуха.
- Используйте сменную обувь в местах общественного пользования, таких как: баня, сауна, бассейн, пляж.
- Не пользуйтесь чужой обувью.
- Для услуг по уходу за ногтями выбирайте проверенные маникюрные салоны, которые обрабатывают инструменты после каждого клиента.
- Чтобы не приобрести грибок ногтя ноги, — следует ежедневно мыть и просушивать зоны нижних конечностей между пальцами.
- Носки, гольфы, колготки должны быть из натуральных материалов и регулярно меняться.
- Во избежание повторного заражения следует провести дезинфекцию всего, с чем взаимодействовал инфицированный: одежда, постельное белье, обувь, полы, ванна, душевая кабина и т.д.
Введение
Онихомикоз часто рассматривается как естественная косметологическая проблема, хотя в действительности он относится к разряду изнурительных заболеваний. Он имеет негативное физическое и физиологическое влияние на пациента. К примеру, онихомикоз может привести к осложнениям и недееспособности. Затраты, связанные с лечением осложнений, и количество потерянных рабочих дней из-за болезни ведут к значительным финансовым потерям. К физиологическим последствиям можно отнести потерю уровня самоуважения, депрессию, тревоги и социальную изоляцию. Таким образом, очень важно лечить грибковые заболевания ногтей. Предпочтительные результаты лечения различаются в зависимости от перспектив: стремление пациентов полностью восстановить ногтевую пластину до нормального состояния, тогда как цель врача заключается в уничтожении грибка, который вызвал болезнь, и предотвращении рецидива — более продолжительная по осуществлению цель, которая требует от пациента полного соблюдения режима терапии. Приверженность к лечению обычно возрастает, когда увеличивается уровень комфорта при лечении и уменьшается риск возникновения побочных эффектов. Более того, пациенты прекращают лечение, как только их ногти начинают нормально выглядеть, что позволяет грибку восстановить резко выраженное заболевание. Таким образом, очень важно, чтобы лекарственное средство оставалось на ногте на какое-то время после прекращения лечения.
МАНИПУЛЫ
Focus
Способна обрабатывать пятна 7 размеров: от 1 до 7 мм, достигая участков с нарушенной пигментацией на различной глубине, в том числе с нанесенными татуировками любых видов. Манипула Focus может использоваться в нескольких режимах работы: Q:switch, квазидлинноимпульсном (короткоимпульсном режиме), длинноимпульсном режиме.
HomoGenius
Обрабатывает участки с нарушенной пигментацией и татуировки, используя однородный лазерный луч с универсальной интенсивностью энергии, предотвращая чрезмерное нагревание участка. Квадратный луч с размерами пятна 3х3 мм2 или 5х5мм2 позволяет обрабатывать участки без перекрытия. Манипула HomoGenius может использоваться в режиме Q-switch лазера.
Пиксельная манипула (с контролем глубины)
Пиксельная манипула использует фракционное деление луча для создания фотоакустических колонн неаблятивного шаблона 7х7, не затрагивая окружающие ткани. Такие микротравмы запускают в зонах воздействия процесс регенерации, происходит стимуляция синтеза коллагена, восстанавливается тургор кожи.
Коллимированная манипула
Коллимированная манипула доставляет параллельные лучи энергии к тканям целевого участка с минимальным рассеиванием независимо от расстояния до кожи. Это позволяет регулировать течение процедуры без сохранения продолжительного контакта с кожей, также обеспечивая лучшую визуализацию более крупных обрабатываемых участков. Манипула с размером пятна 8 мм имеет высокий коэффициент покрытия и высокую скорость обработки. Коллимированная манипула может использоваться во всех режимах подачи импульсов.
Манипулы Y-спектра и R-спектра
Манипулы дополнительных спектров расширяют возможности ALMA-Q, предлагая две дополнительные длины волны для удаления цветных татуировок. Манипула Y-спектра (585 нм) особенно эффективна при удалении синего цвета, а манипула R-спектра (650 нм) – при удалении зеленого и сине-зеленого цветов.