Дерматовенеролог
Хасанова
Алина Рашидовна
Стаж 9 лет
Записаться на прием
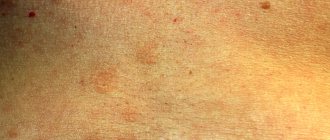
Розовый лишай имеет много названий в медицине. Его называют розеолой шелушащейся, болезнью Жибера, питириазом розовым. Заболевание относится к инфекционно-аллергической категории дерматозов, носит острый воспалительный характер с возникновением пятнистых, папулезных, эритематозно-сквамозных очагов. Располагаются они преимущественно на туловище и на поверхности конечностей. Наиболее часто розовый лишай Жибера диагностируется у женщин в возрасте от 20 до 40 лет, а также у подростков. У других возрастных категорий людей заболевание встречается крайне редко. Пик жалоб припадает на весну и осень во время распространения острых респираторных заболеваний.
Информация о розовом лишае: причины, симптомы, проявление
Медицине неизвестны точные причины развития лишая Жибера у мужчин и женщин. Исследования проводятся в области влияния вирусов герпеса 6 и 7 типа, но однозначного этиологического агента до сих пор не определено. Причины появления розового лишая продолжают изучать. Известно только, что в любой момент пусковым механизмом может стать ослабленный иммунитет. Причины розового лишая кроются именно в снижении защитных сил организма из-за бактериальных и инфекционных болезней.
Симптомы и клиническая картина заболевания
Из-за простуд, переохлаждения, тяжелого эмоционального состояния, стресса на коже может появиться сыпь. Симптомы розового лишая начинают проявляться именно с нее. Классическая клиническая картина – образование главного очага в виде медальона диаметром от 2 до 10 см. В течение 7-14 дней после его появления сыпь распространяется в виде бляшек и папул розового и желто-коричневого цвета. Они меньше главного очага – их диаметр может быть от 0,5 до 2 см. По внешнему виду высыпания можно спутать со стригущим лишаем из-за чешуйчатого края высыпаний. Через несколько дней после высыпания пятна бледнеют, сморщиваются и роговой слой трескается. Центральная часть бляшек остается гладкой. Симптомы розового лишая могут сопровождаться зудом, усталостью, повышением температуры, общей интоксикацией, увеличенными лимфатическими узлами в области шеи и подбородка.
У вас появились симптомы розового лишая?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону
Виды заболевания
Розовый лишай может иметь классический вид, когда клиническая картина развивается поэтапно в соответствии с общепринятой системой – от появления «материнской» бляшки до высыпаний меньшего размера в области груди, спины, живота, бедер, на сгибательных поверхностях конечностей. В медицинской классификации различают еще несколько форм заболевания. Лишай Жибера бывает:
- уртикарный – характеризуется наличием не бляшек, а сыпью в виде волдырей. Присутствует сильный зуд. По внешнему виду напоминает крапивницу;
- везикулезный – проявляется генерализованными высыпаниями везикул с сильным зудом. Диаметр пузырей с прозрачной или мутноватой жидкостью от 2 до 6 мм. Часто они образуют «розетки»;
- папулезный – встречается редко. Характеризуется возникновением бесполостных образований над поверхностью кожи. Мелкие папулы в диаметре 1-2 мм;
- геморрагический – возникают точечные геморрагии (кровоизлияния), поэтому цвет бляшек темнее обычного;
- фолликулярный – высыпания группируются в округлые бляшки фолликулярных папул, которые могут возникать параллельно с классическими бляшками;
- односторонний;
- гипопигментный – чаще возникает у людей со смуглой или темной кожей. Для инверсного лишая характерны высыпания в подмышечной и паховой областях и в подколенных ямках;
- асбестовидный – встречается крайне редко, и проявляется в волосистой части головы в виде бляшек серого цвета;
- гигантский розовый лишай Дарье – образование больших по диаметру бляшек от 5-7 см. В тяжелых случаях они достигают размеров ладони пациента;
- кольцевидный окаймлённый розовый лишай Видаля имеет атипичное расположение – преимущественно в паховой или подмышечной области. Высыпания выглядят кольцеобразно.
Гендерные и возрастные особенности
Возникновению розового лишая подвержены женщины, подростки и дети. Разные формы болезни поражают определенные группы людей. Например, везикулезная форма диагностируется чаще у детей и подростков. Папулезная форма диагностируется в большей части случаев у беременных женщин и маленьких детей. Односторонний – в одинаковой мере возникает как у взрослых, так и у детей.
Как происходит передача заболевания
Исследования не дали однозначный ответ на вопрос о заражении. Теоретически розовый лишай передается при тактильном контакте, но это происходит крайне редко. Должны быть провоцирующие факторы, чтобы произошло заражение. Речь идет о низком иммунитете, перенесенных вирусных и инфекционных заболеваниях, простудах. Возможен рецидив у людей с ВИЧ, онкологией и заболеваниями крови.
Как выглядит лишай у человека
Внешнее проявление патологии очевидно – лишай сопровождается рядом признаков:
- сыпь в виде пятен разной окраски – красной, розовой, коричневатой, желтой;
- зуд, жжение, неприятные (болезненные) ощущения;
- чешуйки, пузырьковые образования на пятнышках;
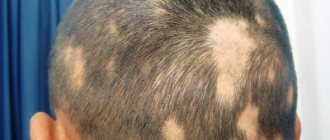
- проплешины на голове в области волосяного покрова (стригущая форма);
- повышение температуры (редко);
- недомогание, вялость.
Что нужно знать о диагностике и лечении
Диагностика розового лишая основана на сборе анамнеза пациента. Для подтверждения или опровержения, разбора сложных случаев назначают ряд лабораторных анализов. В их состав входят клиническое исследование крови и мочи. Необходимо исключить сифилис и микоз, поэтому дополнительно проводят серологические и микроскопические исследования. Если эти методы не дадут достаточно информации для верификации диагноза, пациенту дают направление на биопсию (гистологию биоптат).
Лечение розового лишая требуется не всегда. Заболевание склонно к произвольному самоизлечению в течение 5 недель. Однако считать дерматоз неопасным не стоит. В первую очередь требуется противозудная терапия. Для этого наружно применяют топические глюкокортикостероидные препараты, антигистамины. Мази, гели, пасты нельзя использовать без назначения дерматолога. В противном случае сыпь может увеличить масштаб поражения кожи, захватывая новые участки. Из лекарственных препаратов могут быть назначены антибиотики и противовирусные средства в зависимости от определения показаний. Хороший эффект дает ультрафиолетовая терапия.
Лишай на коже: лечение
Терапия заболевания особенно эффективная на раннем этапе. Лишай можно вылечить у всех пациентов, вне зависимости от возраста. При этом обратиться к врачу нужно даже при незначительных проявлениях. В целях диагностики дерматолог проводит визуальный или инструментальный осмотр (с использованием специальной лампы), назначает ряд анализов – изучение мочи, крови, а также иммунологические исследование и проведение соскоба кожи.
После установления точной причины и вида лишая назначается лечение. Чаще всего оно связано с применением специальных мазей наружным способом (противогрибковые препараты). Курс терапии длится от 2 недель до 3-4 месяцев.
Основные направления лечения:
- Этиотропное – применение препаратов, которые устраняют причину заболевания. Это могут быть фунгициды или противовирусные средства (на основе «Ацикловира»).
- Устранение зуда, пятен и других неприятных симптомов.
- Проведение процедур – УФ-терапия, физиотерапия, повышение сопротивляемости (укрепление иммунитета), соблюдение личной гигиены.
- В редких случаях необходимо провести дезинфекцию помещения, особенно белья, мебели, личных вещей.
Самостоятельно лечить лишай в домашних условиях не рекомендуется. Это опасно тем, что можно упустить время, а также заразить других людей. К тому же пациент зачастую не может определить, каким именно препаратом лечить патологию. Например, человек «назначает» противомикробную мазь, в то время как у него развивается герпетический (вирусный) лишай. В редких случаях из-за упущенного времени могут наступить тяжелые последствия, связанные со слепотой, артритом и другими осложнениями.
Помощь дерматолога в Москве
Диагностика розового лишая и лечение – сфера деятельности дерматолога. В зависимости от формы болезни, масштаба поражения кожного покрова пациенту предоставляются рекомендации. При лишае важен эмоциональный и психологический фон человека, поэтому оперативная постановка правильного диагноза позволяет быстрее преодолеть заболевание.
Записаться на прием к дерматологу АО «Медицина» (клиника академика Ройтберга) вы можете по телефону. Заниматься самолечением не стоит. Причина – по внешним признакам кожные высыпания могут оказаться дифференциальными болезнями, например, токсидермией, псориазом, микозом, вторичным сифилисом. В этих случаях требуется назначение другой терапии с учетом определенной клинической картиной и анамнезом пациента.
Поражение гениталий при КПЛ
Терапия поражения гениталий при КПЛ принципиально схожа с тактикой лечения при поражении слизистой оболочки полости рта. Главная цель терапии — предотвратить или минимизировать образование рубцовых изменений, синехий, стеноза влагалища у женщин и фимоза у мужчин. В качестве первой линии терапии применяются тГКС, при этом для облегчения зуда используются стандартные противозудные препараты. Вначале используется интенсивный режим, как правило, клобетазол 2 раза в день в течение 1-2 месяцев для ограничения воспалительного процесса с последующим переходом на поддерживающий режим — применение препарата 2-3 раза в неделю. Указанная выше тактика лечения уместна в лечении склероатрофического лихена, эффективность подтверждена в ряде описаний клинических случаев. Для облегчения трения и болезненности возможно применение интравагинальных аппликаций эмолентов. При поражении анальной области могут использоваться топические ГКС в форме пены, суппозиториев. При рефрактерном к терапии течении заболевания, а также тяжелом поражении гениталий могут применяться системные пероральные ГКС курсом с постепенно снижающейся дозировкой и переходом на поддерживающую топическую терапию. Топические ретиноиды обладают выраженным раздражающим действием и обычно плохо переносятся при эрозивной форме заболевания. Существует ряд ретроспективных исследований и описаний клинических случаев с успешным применением топических ингибиторов кальциневрина. Несмотря на чувство жжения при нанесении на эрозивные очаги, топические ингибиторы кальциневрина переносятся лучше, чем топические ретиноиды и широко применяются при лечении КПЛ с поражением гениталий.
Фолликулярная форма КПЛ
Целью терапии фолликулярной формы КПЛ (lichen planopilaris) и его вариантов является максимально ранняя остановка воспалительного процесса для минимизации гибели эпителиальных стволовых клеток волосяного фолликула путем индуцированного воспалением апоптоза, а также контроль сопутствующих симптомов заболевания до спонтанного возникновения клинической ремиссии. В качестве первой линии терапии в клинической практике применяют сильные и очень сильные топические ГКС. Внутриочаговое введение ГКС практикуется многими специалистами, несмотря на отсутствие достаточных данных в пользу данной методики, а также риск развития атрофии кожи скальпа при продолжительном применении препаратов. Многие врачи предпочитают двукратное ежедневное применение сильных и очень сильных топических ГКС в течение 6-8 недель, с постепенным переходом на применение 3 раза в неделю или по требованию. При агрессивном, стремительно прогрессирующем течении заболевания часто назначаются системные ГКС (30-80 мг/сутки в пересчете на преднизолон), в некоторых случаях — системный циклоспорин (3-10 мг/кг/сутки), хотя данных об эффективности препаратов этих групп недостаточно. При наличии выраженных воспалительных изменений в дополнение к топической терапии может назначаться курс преднизолона с постепенным снижением дозы (начиная с 40 мг/сутки), возможно одновременное назначение гидроксихлорохина. Считается, что последний способствует уменьшению иммунного ответ на аутоантигены, а также модулирует Т-клеточноопосредованную экспресиию генов. Его иммуномодулирующие эффекты, а также хороший профиль безопасности могут быть полезны в терапии фолликулярной формы КПЛ, благодаря чему гидроксихлорохин представляется предпочтительным вариантом терапии lichen planopilaris. В случае непереносимости гидроксихлорохина или при наличии противопоказаний к его применению, могут использоваться антибиотики тетрациклинового ряда, которые являются препаратами второй линии терапии. Также, к препаратам второй линии относят мофетила микофенолят, циклоспорин.
Поражение ногтей
Несмотря на значительные функциональные и косметические нарушения, ассоциированные с поражением ногтей при КПЛ, данных, основанных на доказательной базе, на сегодняшний день недостаточно. Целью терапии является предупреждение или минимизация перманентных рубцовых изменений(как и при фолликулярной форме КПЛ), также важно остановить воспалительный процесс на максимально ранней стадии для достижения оптимальных результатов. В качестве первой линии терапии применяются топические и системные ГКС, а также их внутриочаговое введение, системное применение препаратов показано при поражении нескольких ногтевых пластин. По данным литературы, эффективным представляется применение алитретиноина. Для многих дерматологов, в том числе и для авторов статьи, применение системных ГКС(в виде пульс-терапии или короткого курса с постепенным снижением дозы) является более предпочтительным по сравнению с внутриочаговым введением ГКС, благодаря удобству и эффективности этой методики. Также, имеются данные о повышении эффективности топической терапии сильными и очень сильными топическими ГКС при нанесении их под окклюзию.
Наиболее частые вопросы пациентов
От чего бывает розовый лишай?
Однозначного ответа на этот вопрос нет. Исследования продолжаются. Предположительно, причиной может быть вирус герпеса 6 или 7 типа. При снижении иммунитета он активизируется, что и запускает процесс высыпаний разного типа (бляшки, визикулы, волдыри). Спровоцировать заболевание могут стрессы, плохая экология, гормональные скачки, хронические болезни.
Заразен ли розовый лишай?
Розовый лишай у человека считается незаразным, но известны редкие случаи заболевания целых семей. Многое зависит от состояния иммунитета и защитных сил организма, способных противостоять вирусам, бактериям и инфекциям.
Можно ли загорать при розовом лишае?
Один из видов терапии при этом дерматологическом заболевании – терапия светом. Умеренное воздействие ультрафиолета положительно сказывается на состоянии кожи, стимулируя ее регенерацию. Нельзя допускать сгорания. Это приведет к усилению зуда в области пятен.
Симптомы лишая
Какие симптомы свидетельствуют о том, что вы заразились плоским лишаем? Следует отметить, что лишай поражает не только кожу тела, но и слизистые оболочки, ногти и даже волосы человека. Как правило, любой вид этого заболевания начинается с появления следующих симптомов:
- минимальное повышение температуры тела;
- появление озноба, легкой головной боли, иногда возможна тошнота;
- позже температура повышается, а в определенных местах появляется зуд (лицо и тело, реже — конечности);
- спустя несколько часов на месте покраснения появятся пузырьки, которые вскоре лопаются и остается лишь корочка.
Пути заражения
Возбудитель микроспории попадает в организм при контакте здорового человека с носителем заболевания. Альтернативный способ – взаимодействие с предметами, покрытыми спорами грибка. Наиболее часто стригущий лишай выявляется у детей 5-10 лет, у мальчиков микроспория диагностируется в пять раз чаще, чем у девочек. Патология почти не затрагивает взрослых из-за присутствия в структуре их волос органических кислот, которые подавляют рост мицелия грибка.
Причинами развития стригущего лишая становится микротравмы кожи, ее сухость. Споры попадают в трещины, царапины или вскрытые мозоли. Здоровые кожные покровы становятся непреодолимой преградой для грибка. Возбудитель не переживает контакта со средствами личной гигиены – тщательное мытье рук после контакта с носителями спор исключает вероятность инфицирования.
В группу риска входят люди, регулярно контактирующие с землей и дикими животными. Активному росту грибка способствуют нарушения в работе сальных желез при изменениях в химическом составе их секрета. Споры Microsporum способны сохранять жизнеспособность на протяжении трех месяцев при пребывании в открытом грунте.
Рейтинг средств от лишая
С учетом причины возникновения выделяют 7 разновидностей патологии. Самыми опасными считают вирусные инфекции, которые отличаются быстрым распространением, длительным лечением. Терапия направлена на облегчение симптоматики, повышение иммунитета, устранение раздражителя. Рейтинг лучших средств лечения лишая у взрослого или ребенка составлен на основании результатов сравнительных тестов следующих характеристик препаратов:
- Фармакологическая группа;
- Форма выпуска;
- Показания;
- Наличие, вид побочных эффектов;
- Объем упаковки;
- Доступность;
- Действующее вещество;
- Количество противопоказаний;
- Воздействие на психомоторные реакции человека;
- Условия использования;
- Взаимодействие с лекарствами других фармгрупп;
- Срок годности.
Учитывалось соотношение цена/объем упаковки. Этот показатель часто определяет необходимость дополнительной покупки средства на курс лечения. Все препараты топа разделены на 3 категории по принципу формы выпуска. В каждом разделе представлено описание, плюсы и минусы медикамента по отзывам врачей, пациентов.
Лучшие противовирусные средства
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
- Воздействие вирусов (герпевирус 7типа и пр.), бактерий и других инфекционных агентов. Это подтверждается тестами, доказывающими присутствие в организме возбудителей. Очень часто кожное заболевание появляется на фоне гриппа, ОРЗ и других инфекций.
- Присоединение аллергических реакций.
- Укусы клопов, вшей и других кровососущих насекомых.
- Сниженная иммунная защита.
- Частые переохлаждения и стрессы.
- Нарушение ЖКТ-функций и обмена веществ.
- Введение вакцин.