Разноцветный или отрубевидный лишай – поверхностное поражение кожи, вызываемое дрожжеподобным грибком рода Malassezia.
Данные микроорганизмы являются представителями типичной кожной микрофлоры, встречаются у большинства людей и не вызывают развития заболевания. Но под воздействием внешних или внутренних факторов возбудитель может трансформироваться из непатогенной формы в патогенную: грибок проникает в верхние слои кожи и повреждает меланоциты – клеточные структуры, отвечающие за пигментацию кожных покровов.
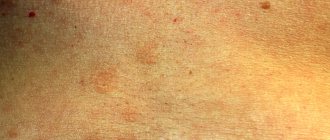
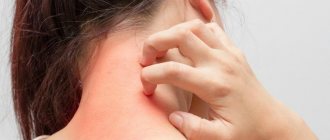
В результате у больного появляются мелкие пятна разного цвета: от бледно-розового до красно-коричневого, с заметным шелушением в центре. При прикосновении, струпья легко отслаиваются и напоминают хлопья, что и дало название отрубевидному лишаю.
Что такое отрубевидный лишай?
Отрубевидный лишай – дерматологическое заболевание, чаще диагностируется у лиц в возрасте до 30 лет, тогда как у детей и пожилых людей встречается редко. Предрасполагающим фактором к появлению инфекции часто служит чрезмерная активность потовых желез, поэтому болезнь чаще развивается летом, на курортах и в странах с влажным жарким климатом.
Разноцветный лишай развивается на фоне:
- хронических заболеваний ЖКТ (гастрит, язвы);
- эндокринных нарушений;
- аутоиммунных заболеваний;
- гормональных колебаний, в том числе вызванных приемом оральных контрацептивов, беременностью, лечением бесплодия;
- генетической предрасположенности.
Спровоцировать лишай может прием некоторых препаратов, например, иммунодепрессантов, глюкокортикостероидов. Бесконтрольная медикаментозная терапия также нередко вызывает лишай.
Снижение естественных защитных сил организма также может спровоцировать рост грибковых колоний.
К этому может привести:
- недавно перенесенные тяжелые заболевания, травмы или операции;
- сильный авитаминоз;
- переохлаждение организма;
- стрессы;
- длительное воздействие неблагоприятных факторов (например, работа на опасном производстве, контакт с химикатами и реагентами);
- пищевые отравления;
- период повышенных умственных и физических нагрузок;
- резкая смена климата;
- злоупотребление алкоголем.
Среди внешних факторов, вызывающих разноцветный лишай, выделяется ношение тесной синтетической одежды в жаркое время года. Искусственные материалы нарушают естественное кожное дыхание, усиливается потливость, раздражают верхние слои кожи. В результате колонии грибка проникают в эпидермис и начинают активно размножаться.
Причины патологии
Коринебактерии, являющиеся возбудителями заболевания, в норме всегда присутствуют на кожных покровах человека. При этом развитие патологии они провоцируют только при определенных, благоприятных условиях. Коринебактерии не проникают глубже эпидермиса, а также не затрагивают ногти и волосы. Так как появление эритразмы напрямую связано с повышенной потливостью, болезнь чаще всего проявляется в летнее, жаркое время года.
Среди основных причин развития эритразмы выделяют:
- гипергидроз;
- отклонение нормального рН кожи в щелочную сторону;
- опрелости, постоянное трение и механическое повреждение кожи;
- дерматит и другие кожные заболевания;
- пренебрежение правилами личной гигиены;
- ношение синтетической, чересчур теплой одежды;
- использование некачественных уходовых средств или злоупотребление мылом с антибактериальным эффектом, что разрушает естественную защиту кожных покровов.
Эритразма передается контактным путем, чаще всего после использования одежды, постельного белья и средств личной гигиены больного. Также заразиться можно во время полового акта, при посещении бассейна или бани и при хождении босиком по земле или пляжу. При этом точно установить источник заражения удается далеко не всегда, потому что у переносчика могут отсутствовать явные внешние проявления болезни в виде характерных пятен и шелушения.
Как выглядит отрубевидный лишай?
Первым симптомом заболевания становится появление мелких пятен, локализованных чаще всего на туловище, руках, волосистой части головы или наружных половых органах. Сыпь может сопровождаться легким зудом или не причинять больному никакого ощутимого дискомфорта.
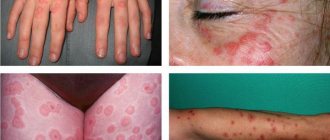
Высыпания не имеют резкого очертания, не воспалены и не отекают. Первоначально они отличаются розовым цветом, но постепенно меняют оттенок: от розово-желтого до коричневого и красно-бурого. Количество пятен увеличивается: грибок распространяется по коже, занимая все большую поверхность тела. Сыпь может появится на кистях, голени, лице, но никогда не затрагивает слизистые оболочки, ладони или ступни, что связано с особым строением эпителия на этих участках.
Высыпания могут увеличиваться в диаметре (до нескольких сантиметров), сливаться друг с другом. В центре появляются зоны шелушения – при прикосновении к пятну чешуйки легко отслаиваются. К атипичной форме отрубевидного лишая относят белый лишай, при котором пораженные участки полностью теряют пигмент (становятся белыми). При этом шелушения может не быть.
Отличительной чертой отрубевидного лишая является нарушение пигментации кожи. Колонии грибка повреждают меланоциты, отвечающие за выработку меланина — вещества, отвечающего за цвет кожных покровов. Особенно заметны участки гипопигментации при загаре: поврежденный дрожжами эпителий остается белым. Данный эффект может сохраняться на протяжении длительного времени даже после выздоровления.
Отрубевидный лишай склонен к хроническому течению и частым рецидивам.
Чтобы быстро вылечиться и избежать неприятных последствий инфекции, рекомендуется обратиться к дерматологу при первых симптомах заболевания:
- появлении розовой или красноватой сыпи;
- легкому зуду кожи;
- ощущению стянутости и шелушения на отдельных участках кожи туловища и рук.
Публикации
Разноцветный (отрубевидный) лишай (Tinea versicolor) относится к микотическим инфекциям кожи, характеризуется повсеместным распространением, хроническим рецидивирующим течением. Заболеванием поражено 10% населения. В жарких странах разноцветный лишай встречается чаще.
В средних широтах большинство случаев заболевания приходится на летний период. Чаще болеют взрослые и молодые люди; у детей и пожилых заболевание встречается редко. Передача возбудителя от больного или носителя: например, через общую постель или одежду (белье), возможна, однако, в большинстве случаев источник инфекции эндогенный. Поэтому разноцветный лишай не считается контагиозным заболеванием. Предрасполагающими состояниеми некоторые авторы считают ятрогенные иммунодефициты, беременность, гормональную контрацепцию. Не исключена наследственная предрасположенность к заболеванию.
В международной классификации болезней (МКБ-10) разноцветный лишай внесен в раздел «Другие поверхностные микозы» (В36.0) и имеет код В36.1. Его возбудителями являются условно-патогенные несовершенные дрожжевые липофильные грибы. В последние годы возбудители разноцветного лишая отнесены к роду Malassezia [2,4]. В настоящее время род Malassezia насчитывает 9 описанных видов грибов, среди которых основными возбудителями разноцветного лишая считаются М. globosa, M. sympodialis, M. sloolliae |6, 7|. Грибы рода Malassezia — несовершенные дрожжевые грибы, базидиомицеты. Общая характеристика большинства видов Malassezia — липофильность: (потребность в источнике липидов для роста). Malassezia отличаются полиморфизмом, заключающимся в различной форме клетки (круглая или овальная) у представителей одного рода и даже вида, и способностью к образованию мицелиальных форм.
Заболевание начинается с появления небольших, с четким краем, пятен, или слегка приподнятых над поверхностью кожи папул. Мелкие пятна часто располагаются вокруг волосяных фолликулов. Цвет пятен от желтовато-розового до коричневого разных оттенков. Пятна нередко сливаются, образуя крупные очаги с фестончатыми краями. На поверхности пятен можно заметить нежное «отрубевидное» шелушение. Шелушение усиливается при поскабливании (симптом стружки, или «удара ногтем» Бенье). Цвет пятен отличается от цвета окружающей кожи: у людей со светлой кожей очаги поражения выглядят темнее, у смуглых или загорелых — светлее, депигментированы (псевдолейкодерма, pityriasis versicolor alba). У одного и того же пациента могут присутствовать как гиперпигментированные, так и гипопигментированные пятна. Цвет пятен в основном определяется воздействием ультрафиолетового облучения: в отличие от цвета окружающей кожи, он не меняется после загара. В редких случаях встречаются воспалительные, с эритемой и небольшой инфильтрацией, очаги. Типичная локализация поражений при разноцветном лишае — богатые сальными железами области тела: грудь, спина, шея, плечи. Реже вовлекаются подмышечные, паховые области, предплечья и голени. В тропическом климате чаще наблюдаются поражения лица, живота, волосистой части головы. Обратной (tinea versicolor inversa) формой называют поражение крупных, обычно паховых, складок. Волосы и ногти не поражаются. Изменения на коже, как правило, не сопровождаются субъективными ощущениями. Для заболевания характерно многолетнее рецидивирующее течение.
Разнообразие клинических проявлений затрудняет своевременную диагностику микоза [6]. Многолетнее рецидивирующее течение, значительная обсемененность кожного покрова и волосистой части головы возбудителями, внедрение их в сально-волосяные фолликулы обусловливают определенные трудности лечения больных разноцветным лишаем [1]. До последнего времени в лечении широко применяются кератолитические средства, обладающие низкой противогрибковой активностью, неудобные в использовании и не снижающие количества рецидивов заболевания.
Н.В. Кунгуров и соавт. разработали алгоритм ведения больных разноцветным лишаем. При выявлении у пациентов на коже в типичных локализациях (богатых сальными железами областях) — пятен округлой или овальной формы, не воспалительного характера, не возвышающихся над поверхностью кожи, с чёткими границами, фестончатыми краями, различной окраски (от желтовато-розовой, светло-коричневой до коричневой) и нежным отрубевидным шелушением на поверхности с целью диагностики проводится проба Бальзера (при смазывании очагов спиртовыми растворами йода или анилиновых красителей пораженная кожа окрашивается значительно ярче, чем здоровая), и выявляется симптом «стружки» — при осторожном поскабливании пятна едва заметное нежное отрубевидное шелушение усиливается, что обусловлено разрыхлением рогового слоя эпидермиса.
Осуществляется осмотр кожи туловища и конечностей под лампой Вуда с целью выявления авизуальных, атипичных форм заболевания. Очаги поражения, занимающие по площади до 18%, относятся к ограниченным (локализованным) формам, более 18% — к распространенным. Эритематозно-сквамозная форма (наиболее типичная) регистрируется в 98,5% случаев и характеризуется вышеописанными клиническими проявлениями. Фолликулярный вариант, встречающийся у 7% больных, отличается появлением перифолликулярных папул или пустул желтоватой окраски, расположенных на эритематозном фоне, при этом в середине пятен отчетливо видны, точкообразные фолликулярные отверстия. При инвертном варианте (3,5%) клинического течения очаги поражения локализуются в пахово-бедренных складках, в области лобка, на бедрах и голенях. Реже высыпания разноцветного лишая возвышаются над кожей и на ощупь создают впечатление узелков величиной с чечевицу или меньше, расположенных группами (псевдопапулезная форма). Определенные трудности при постановке предварительного клинического диагноза возникают при наличии гипопигментированных очагов на кожном покрове, появляющихся на месте типичных пятен разноцветного лишая, как правило, после облучения ультрафиолетовыми лучами или инсоляции. Дифференциальную диагностику проводят с такими заболеваниями, как розовый лишай Жибера, сифилис (первичный и вторичный), себорейный дерматит, хлоазма, витилиго, а также с другими диспигментациями кожи.
После постановки предварительного клинического диагноза разноцветного лишая с учетом варианта течения и распространенности процесса его подтверждают лабораторно. При микроскопическом исследовании чешуйки рогового слоя эпидермиса кожи, полученные методом соскоба скальпелем с очагов поражения, обрабатывают 20% раствором гидроксида калия и после 30 мин экспозиции подвергают микроскопическому исследованию. В препарате видны короткие, слегка изогнутые, септированные, толстые нити псевдомицелия и круглые споры с двухконтурной оболочкой, располагающиеся гроздьями и поодиночке.
Для реализации патогенных свойств гриба, его трансформации из непатогенной формы бластоспоры в патогенную мицелиальпую необходимы определенные условия, поэтому необходимо установить факторы, способствующие возникновению и распространению грибковой инфекции, анализируя анамнестические данные, назначая консультации и обследования у специалистов. Патология желудочно-кишечного тракта, дисфункции эндокринной системы, заболевания и функциональные нарушения сердечно-сосудистой системы, себорейные процессы, очаги острой и хронической инфекции — эти состояния прямо или косвенно способствуют гипергидрозу, следствием которого являются изменение физико-химических свойств пота и кожного сала (в сторону усиления щелочной реакции), уменьшение скорости физиологического шелушения рогового слоя или его разрыхление, что способствует распространению колоний грибов [3].
Выбор тактики лечения зависит от давности, распространенности и формы грибкового процесса, выявленных сопутствующих заболеваний.
Большинство случаев разноцветного лишая поддается лечению наружными средствами. Больным с ограниченной формой разноцветного лишая (грибковый процесс занимает менее 18% площади кожи тела), давность заболевания у которых не более 2 лет, ранее не лечившихся, а также пациентам с распространенным кератомикозом (площадь поражения более 18%), имеющим абсолютные противопоказания к применению системных антимикотиков, рекомендуется одно из наружных антимикотических лекарственных средств. Использование наружных форм, позволяющих охватывать значительную поверхность тела, имеет немалое значение при лечении разноцветного лишая. Даже при поражении в виде отдельных небольших очагов, рекомендуется обработать все области, где обычно развивается разноцветный лишай. Шампунь применяют один раз в день в течение 5 дней.
Другие имидазольные антимикотики в форме кремов (Фунгазол «Фармакар») используют 2 раза день в течение не менее 2 нед. Перспективно использование современных противогрибковых аэрозолей.
Для разноцветного лишая характерны рецидивы после лечения. Как правило, через год после излечения рецидив отмечается у каждого второго пациента, а в течение двух лет — почти у всех. Для снижения вероятности рецидивов рекомендуется более продолжительное лечение и обработка больших поверхностей. При частых рецидивах назначают системные антимикотики, производные азолов. Системные антимикотики назначают следующим группам пациентов: с распространенностью грибкового процесса более 18% площади кожи; с ограниченными формами (менее 18% площади кожи), с давностью заболевания более 2 лет, с рецидивами после лечения; с фолликулярным и псевдопапулезным клиническими вариантами течения кератомикоза независимо от площади поражения; с молниеносной формой течения грибкового процесса.
Итраконазол (Микотрокс «Фармакар») – антимикотик с наиболее широким спектром действия, эффективен и при лечении разноцветного лишая. Его назначают по 200 мг/сут, в течение 1 недели. Флуконазол (Дифлокс «Фармакар») назначается однократно по 400 мг/сут. Эти же препараты при однократном или кратковременном применении могут быть использованы для профилактики рецидивов.
Под нашим наблюдением находились 24 пациента с распространенной формой разноцветного лишая, которые неоднократно лечились наружными противогрибковыми препаратами. Для лечения этих больных мы выбрали препарат итраконазол (Микотрокс), который назначали по 100 мг 2 раза в сутки в течение 1 недели. Все пациенты проводимую терапию переносили хорошо, появления побочных эффектов и случаев негативного отношения пациентов к лечению не отмечено. Критериями достижения полного клинико-лабораторного выздоровления являются отсутствие высыпаний на коже, отрицательные специфические клинические пробы, отсутствие мицелия грибов при микроскопии.
Таким образом, несмотря на то, что разноцветный лишай — весьма распространенное заболевание, нередко оно вызывает трудности в диагностике и в терапии, особенно рецидивирующих форм. Применение современного системного антимикотика Микотрокс помогает разрешить эту проблему и улучшить качество жизни пациентов.
ЛИТЕРАТУРА:
- Брагина Е. Е., Новоселов А. Ю., Степанова Ж. В. // Эстет. мед. — 2002. — Т. I, № 5. — С. 447-453.
- Дмитриев Г. А., Грамматикова Н. Э., Бибикова М. В. и др. // Вестн. дерматол. — 2002. — № 2. — С. 7-9.
- Кунгуров Н.В., Скурихина М.Е., Будумян Т.М. и др. //Рос.журн.дерматовенерол.- 2004. — №4. – С.49-51.
- Новоселов А. Ю., Брагина Е. Е., Степанова Ж. В. // Иммунопатол., аллергол., инфектол. — 2000. — № 4. — С. 95- 98.
- Потекаев II. П. // Рос. Журн. дерматовенерол. — 2001. — № 3. — С. 9-10.
- Сергеев Л. Ю., Сергеев Ю. В. Грибковые инфекции: Руководство для врачей. — М., 2003. — 440 с.
- Crespo Е, Ojeda М., Vera. A. et al. // JEADV. — 2000. -Vol. 14. — Р. 47.
Е.А.Левончук
Медицинские новости, 2007 №13
Каким путем передается отрубевидный лишай?
Отрубевидный лишай передается контактно-бытовым путем, но это происходит редко: заболевание мало заразное. Возбудитель разноцветного лишая – грибок из рода Malassezia – присутствует на коже большинства людей, но не внедряется в эпителий и не приводит к появлению сыпи. Однако, под воздействием различных факторов, дрожжи трансформируются в патогенную форму и начинают разрушать кожные клетки. Этот процесс могут запустить различные факторы: от повышенной потливости до эндокринных нарушений.
Несмотря на невысокую заразность данного вида лишая, больным рекомендуется придерживаться некоторых рекомендаций:
- не использовать общее постельное белье или полотенца;
- не носить чужую одежду;
- не посещать бани, сауны, общественные бассейны.
Также следует особенно тщательно следить за дезинфекций нательного белья, одежды и головных уборов больного: стирать при высокой температуре (возможно кипячение), проглаживать горячим утюгом, использовать паровую обработку.
3.Признаки и диагностика болезни
В начале заболевания появляются несимметричные пятна на коже размером до 5 см
, которые со временем сливаются, образуя довольно большие очаги. Края обычно неровные, цвет жёлтый, розовый, коричневый или белый. Облучение солнцем часто меняет цвет пятен. На поверхности происходит отрубевидное шелушение, хотя воспалительные процессы редки. Если появляются папулы и гнойнички, то, скорее всего, это следствие наложения на поражённые области других кожных инфекций.
Очаги лишая располагаются обычно на спине, шее, животе и плечах, в паховой области.
Если поражена голова, то волосы в этих местах никак не меняются. Иногда отрубевидный лишай вызывает кожный зуд.
Для исследования очагов поражённой кожи применяется
лампа Вуда, микроскопический анализ, йодная проба Бальзера.
О нашей клинике м. Чистые пруды Страница Мединтерком!
Можно ли вылечить отрубевидный лишай?
При правильно подобранной терапии отрубевидный лишай легко лечится и проходит в течение 2-3 недель. Для этого необходимо записаться на консультацию к дерматологу, который проведет осмотр и назначит дополнительные исследования.
Как правило, диагноз устанавливается при наличии типичной клинической картины, но для его подтверждения проводятся следующие анализы и тесты:
- осмотр в лучах лампы Вуда: грибковые колонии подсвечиваются;
- микроскопическое исследование соскоба: показывает наличие дрожжей;
- проба Бальцера с использованием йодсодержащих растворов.
Также дерматолог может назначить гистологические исследования, общие анализы крови и мочи. По результатам проведенных обследований вырабатывается тактика лечения.
В зависимости от тяжести и выраженности инфекции, симптоматики лишая, терапия включает в себя:
- применение наружных средств (спреев, лосьонов, мазей) с противогрибковыми компонентами. Если затронута волосистая часть головы, назначаются специальные шампуни;
- противогрибковые препараты для внутреннего применения. Выписываются пациентам, склонным к рецидивам отрубевидного лишая, либо больным с атипичным проявлением инфекции.
Если пациент страдает от сильного зуда (что встречается крайне редко), могут быть назначены антигистаминные средства.
Причины развития
Разноцветныйлишай — это разновидность грибковых поражений кожи, из-за которых страдают роговой слой эпидермиса и волосяныефолликулы. Его возбудителями являются два вида грибов, причем заражение возможно только при длительном и близком контакте с больным. И в этом случае большую роль играют провоцирующие факторы. К ним относятся:
- ослабление иммунитета;
- гипергидроз;
- нарушение работы сальных желез;
- заболевания эндокринной системы (ожирение, сахарный диабет, синдром Иценко-Кушинга и т. д.);
- гормональный дисбаланс на фоне беременности, менопаузы или приемагормоносодержащих препаратов;
- вегето-сосудистая дистония;
- злоупотребление антибактериальными средствами личной гигиены;
- избыточное воздействие ультрафиолетовых лучей (интенсивный загар, частое посещение солярия) и регулярный перегрев тела.
Примечательно, что пациенты с отрубевидным лишаем старше 60 лет встречаются крайне редко. Это связано с естественными возрастными изменениями кожи, которые делают их менее восприимчивыми к возбудителям болезни.
У детей младше 10 лет основными причинами заражения отрубевидным лишаем являются пренебрежение правилами личной гигиены или неверный уход за кожей. В этом возрасте при сохранных защитных функциях кожных покровов организм самостоятельно справляется с атакующими его патогенными микроорганизмами, поэтому развитие болезни не происходит. Но ближе к подростковому возрасту, когда начинаются гормональные перестройки, восприимчивость организма к бактериям, вирусам и грибкам увеличивается, поэтому дети старше 10 лет заражаются разноцветным лишаем наравне со взрослыми.
Можно ли навсегда вылечить отрубевидный лишай?
При соблюдении врачебных рекомендаций, отрубевидный лишай хорошо поддается лечению: высыпания полностью проходят за 2-3 недели. Но инфекция склонна к переходу в хроническую стадию: в таком случае рецидивы случаются каждый раз при повышении потливости, например, в теплое время года, при поездках на отдых, или интенсивных физических нагрузках.
Чтобы избежать такого, необходимо:
- обратиться к дерматологу при первых признаках заболевания. На начальной стадии отрубевидный лишай легко спутать с другими кожными инфекциями: лишаем Жибера, себорейным дерматитом, экземой, витилиго и так далее. Каждое заболевание требует специфического лечения, поэтому так важно как можно раньше распознать болезнь;
- отказаться от самолечения. Неконтролируемый прием медикаментов и использование «народных средств» не только не приведет к излечению, но и может усугубить течение инфекции;
- следовать рекомендациям врача. Это касается как схемы использования назначенных лекарственных препаратов, так и соблюдения личной гигиены.
В таком случае пациент может быстро вылечиться от отрубевидного лишая и избежать его рецидивов.
Можно ли загорать с отрубевидным лишаем?
Данный дерматоз в народе часто называют «солнечным грибком»: во время пляжного сезона дрожжи активизируются и заболевание диагностируется наиболее часто. При этом участки кожи, поражённые колониями, не загорают и остаются белыми – больной покрывается светлыми пятнами, которые и приводят его в кабинет дерматолога.
Поскольку отрубевидный диагноз может настичь во время отдыха, пациентов часто интересует: можно ли принимать солнечные ванны с отрубевидным лишаем? Мнения на этот счет расходятся. Раньше для лечения разноцветного лишая назначали кварцевание: под направленным воздействием ультрафиолета колонии грибка погибали. Но сейчас многие дерматологи оспаривают подобный метод лечения.
УФ-излучение может быть опасно для организма, ослабленного инфекцией. Кроме того, возникновение отрубевидного лишая говорит о снижении иммунных сил. Поэтому специалисты не рекомендуют подвергать кожу дополнительным стрессам.
Если пациент сомневается, можно ли загорать при отрубевидном лишае, ему рекомендуется проконсультироваться с дерматологом. Врач даст рекомендации с учетом индивидуальных особенностей организма, степени выраженности болезни, ее формы и локализации. Если следовать врачебным назначениям, больной избежит осложнений лишая и сможет выздороветь в короткие сроки.
Также следует помнить, что, если пациент решит загорать с отрубевидным лишаем, участки кожи, пораженные колониями останутся светлыми: получить ровный и красивый загар не получится. Поэтому лучше сначала избавиться от заболевания, и только после этого возвращаться на пляж.
Признаки заболевания
Внешне эритразма проявляется в виде светло-коричневых, кирпично-красных, бурых или желто-коричневых пятен на коже, чаще всего округлой формы и без признаков воспаления. Диаметр очагов может достигать нескольких сантиметров, причем они имеют тенденцию сливаться, образуя большие по площади пораженные области. В первую очередь пятна эритразмы появляются в складках кожи, где есть благоприятная среда для размножения бактерий.
Помимо пятен для эритразмы характерны:
- Шелушение кожи на пораженных участках, усиливающееся при прикосновении. Обычно именно с него начинается развитие болезни.
- Легкий, нерегулярный зуд. Усиливается и начинает доставлять существенный дискомфорт, только если к первичному заболеванию присоединяется вторичная инфекция.
- Отсутствие повышенной температуры, ран, язвочек и гнойников с обильными выделениями. Это отличает эритразму от большей части бактериальных кожных патологий.
- Мокнутие. Необязательный симптом, проявление которого зависит от обильности потоотделения и качества ухода за кожей.
Примечательно, что у детей симптомы эритразмы проявляются крайне редко. В группу риска входят взрослые, в первую очередь, мужчины, преимущественно с лишним весом и склонностью к избыточной потливости. При этом у мужчин обычно страдают кожные покровы в области паха, пупка и внутренней поверхности бедер, а у женщин — живот целиком, подмышечные впадины и зоны под грудью.
Можно ли вылечить отрубевидный лишай йодом?
Йодсодержащие средства используются при диагностике разноцветного лишая. Колонии дрожжеподобного грибка чувствительны к йоду, из-за чего они впитывают его в гораздо большей степени, чем окружающая здоровая кожа. Поэтому если нанести раствор йода на эпидермис, пораженные участки будут значительно темнее.
Но многие больные считают, что йод подходит не только для диагностики, но и для самостоятельного лечения отрубевидного вещества. Спиртовый раствор йода – популярное антисептическое средство, которое часто используется для обеззараживания кожи. Грибки из рода Malassezia, вызывающие разноцветный лишай, чувствительны к нему и частично погибают при контакте с данным веществом, но полностью уничтожить их йодом невозможно.
Кроме того, спиртовый раствор йода сильно сушит и без того поврежденную кожу, что может привести к различным осложнениям дерматоза.
В результате самолечения:
- болезнь затягивается – выздоровление не наступает, а высыпания распространяются на новые участки тела;
- повышается вероятность рецидива – после исчезновения сыпи она появляется снова при ослаблении иммунитета и носит хронический характер;
- к симптомам заболевания добавляются новые: стянутость и сухость кожи, обработанной йодом, возможно появление зуда.
Вылечить отрубевидный лишай можно с помощью противогрибковых препаратов, назначенных дерматологом. Специальные крема и мази воздействуют только на колонии возбудителя и не затрагивают здоровый эпителий. Также во многих средствах содержатся уходовые компоненты, дополнительно увлажняющие кожу, ускоряющие ее регенерацию и способствующие возобновлению синтеза меланина.