Вопросы:
- Что такое пиодермия?
- Причины пиодермии
- Симптомы
- Виды пиодермии
- Как передается пиодермия?
- Хроническая пиодермия
- Пиодермия у детей
- Пиодермия у новорожденных
- Лечение пиодермии
- Можно ли лечить пиодермию в домашних условиях
- С какого возраста можно применять “Тимоген крем” у детей?
- Лечение народными средствами
- Профилактика
Врачи-специалисты отвечают на часто задаваемые вопросы пользователей
Что такое пиодермия?
Пиодермия это заболевание гнойного поражения кожи, вызванное чаще всего гноеродные (пиогенные) кокки — стрептококки и стафилококки, которые постоянно находятся на коже и слизистых оболочках. Кроме данных возбудителей, на коже человека есть и другие микроорганизмы, как псевдодифтерийная палочка, дрожжеподобные грибы и др., которые также при определённых условиях могут вызвать заболевание. Наименование заболевание получило от от греческого py’on – гной и de’rma – кожа). Это одно из наиболее распространённых кожных заболеваний.
в начало
Диагностика
Чтобы провести диагностику пиодермии, врач для начала осматривает высыпания, определяет их характер. Затем отделяемое гнойных участков изучают под микроскопом. Если поражение ткани очень сильное, нередко назначается биопсия.
Дополнительно врач может порекомендовать сдачу анализа крови для исключения сахарного диабета, контроля лейкоцитов и СОЭ.
При постановке диагноза исключаются кожные формы туберкулеза и сифилиса, а также разных грибковых, паразитарных и других поражений кожи, которые не имеют отношения к пиодермии.
Причины пиодермии
Частыми причины возникновения пиодермии являются переохлаждение и перегрев организма в условиях производства.
При охлаждении организма нарушается кровообращение, возникает отёчность кожи, уменьшается салоотделение и потоотделение, в результате кожа становится сухой и шелушащейся, отчего легко подвергается травме и инфицированию.
Перегрев организма, приводит к потере воды и хлоридов(минеральных солей), последнее сказывается на сосудистой системе и функциях почек и кожи.
Возможность пиогенной инфекции может быть усилена дополнительными раздражающими факторами как масла и другие загрязнители.
Кожа способна уничтожить микроорганизмы, попадающие на её поверхность, благодаря кислотности кожи (pH), так называемый «кислый защитный плащ кожи». Бактериальное заражение происходит быстрее на тех участках кожи, где pH больше – это подмышечные ямки, межпальцевые складки стоп, паховые складки. Поэтому в этих местах чаще возникают патологические изменения.
в начало
Список источников
- Масюкова С.А., Гладько В.В., Устинов М.В. и др. Бактериальные инфекции кожи и их значение в клинической практике дерматолога. Consilium Medicum. 2004; 6 (3): 180–5 c.
- Дерматовенерология. Национальное руководство. (Под ред. Ю.К. Скрипкина, Ю.С. Бутова, О.Л. Иванова) М: ГЭОТАР-Медиа, 2011. – 1024 с.
- Белькова, Ю. А. Пиодермии в амбулаторной практике / Ю. А. Белькова // Клиниче-ская микробиология и антимикробная химиотерапия. 2005. Т. 7. № 3. С. 255 – 270.
- Кириченко И.М. Современные подходы к терапии инфекционных заболеваний кожи. Cons. Med. 2006; 8 (1): 8–10.
- Новые возможности местной терапии гнойничковых заболеваний кожи/Нуруллин Р.М., Абдрахманов Р.М., Халиуллин Р.Р.// Казанский медицинский журнал – 2012 – Т.93, №2.
Виды
Поверхностные стафилодермии
Наиболее распространены фолликулит, вульгарный сикоз, остиофолликулит, эпидемическая пузырчатка новорожденных. Остиофолликулит – гнойничок, окруженный зоной легкой гиперемии, пронизанный волосом. При фолликулите гнойничок расположен на фоне болезненного узелка синюшно-розового цвета. Вульгарным сикозом называют множественные, рецидивирующие остиофолликулиты и фолликулиты на фоне уплотненной синюшно-розовой кожи, чаще в области усов и бороды. Эпидемическая пузырчатка новорожденных – тяжелое, контагиозное заболевание первых дней жизни. Кроме ладоней и подошв кожа ребенка покрывается крупными пузырями, которые в дальнейшем образуют корки и обширные эрозии.
Глубокие стафилодермии
Наиболее известны фурункул, карбункул, гидраденит. Фурункул развивается из остиофолликулита или фолликулита. Вначале появляется болезненный узел в толще кожи, который увеличивается, в его центре формируется крупная пустула, вскрывающаяся с последующим отделением гнойно-некротического стержня. После чего, образовавшаяся язва постепенно рубцуется.
Карбункул это несколько расположенных в одном месте тесно прилегающих друг к другу фурункулов на фоне общего плотноватого, отечного инфильтрата синюшно-багрового цвета. Образовавшаяся после вскрытия карбункула глубокая язва заживает грубым рубцом. Гидраденит – гнойное воспаление апокриновых потовых желез, часто рецидивирующее. В подмышечных впадинах, аногенитальной области, вокруг сосков молочных желез появляются глубокие, болезненные узлы, над которыми кожа окрашена в синюшно-розовый цвет. Узлы вскрываются с выделением жидкого гноя.
Поверхностные стрептодермии
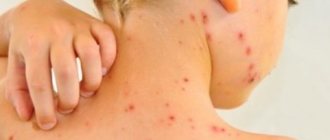
Наиболее распространенным является стрептококковое импетиго. Это заболевание возникает чаще на лице у детей и женщин молодого возраста. На фоне слегка гиперемированной кожи появляются фликтены (пузыри с опалесцирующим содержимым), ссыхающиеся в желтоватые корки или эрозирующие. При присоединении стафилококков корки становятся зеленовато-желтыми или иногда геморрагическими (вульгарное импетиго). Без лечения заболевание может охватить обширные участки кожи.Простой лишай, чаще у детей, это абортивная форма стрептококкового импетиго. Выражен появлением беловатых или светло-розовых, слегка шелушащихся пятен.
Глубокие стрептодермии
Вульгарная эктима. При данном заболевании возникают глубокие пустулы, ссыхающиеся в корки гнойно-кровянистого характера, под которыми обнаруживают язвы. Через 2-3 нед язвы рубцуются.
в начало
Пиодермия у детей
Пиодермия у детей чаще всего развивается из-за несоблюдения родителями гигиенического режима. То есть, родители не моют свои руки перед тем, как дотронуться до ребенка, плохо или редко моют ребенка, одежда ребенка плохо постирана и не проглажена, редко меняют его одежду. В редких случаях, также при несоблюдении правил гигиены, возможно заражение ребенка от родственников, у которых имеются очаги хронической инфекции – носители стафилококков, стрептококков, лица со сниженным иммунитетом (больные сахарным диабетом, алкоголизмом, старики, онкобольные).
в начало
Факторы риска
Этиология пиодермии не ограничивается механизмами образования гнойно-воспалительного процесса. Дерматологам известны формы предрасположенности к этому заболеванию, связанные с образом жизни, наследственностью и индивидуальным анамнезом пациента.
Известные факторы риска:
- Несоблюдение правил личной гигиены. Постоянное загрязнение кожи увеличивает риск инфекции.
- Перегревание или переохлаждение покровных тканей. Перепады температуры нарушают функции местного иммунитета. Зачастую после переохлаждения кожный покров становится воротами инфекции.
- Возраст. У новорожденных и пожилых людей чаще всего возникает пиодермия из-за недостаточной эффективности местного иммунитета.
- Наличие большого количества аллергических реакций и аутоиммунных заболеваний (особенно у ребенка.)
- Патологии эндокринной системы. Состояние кожи в значительной степени зависит от гормональных влияний.
- Заболевания обмена веществ: сахарный диабет и ожирение.
- Врожденные и приобретенные иммунодефицитные состояния.
- Неправильное питание, приводящее к дефициту определенных витаминов и микроэлементов в организме.
- Неблагоприятная семейная наследственность. Кожные заболевания могут быть связаны с передачей генетических мутаций.
Возбудители пиодермического дерматита находятся в окружающей среде и на поверхности покровных тканей. Это стафилококки, стрептококки и некоторые патогенные грибки. Часто люди заражаются гноеродными бактериями в больничных условиях.
Пиодермия у новорожденных
Пиодермия у новорожденных чаще всего возникает из-за внутрибольничного инфицирования, при нарушении правил ухода за ребенком и у ослабленных, недоношенных детей. Распространенная пиодермия у новорожденных называется буллезным импетиго, угрожает жизни и очень быстро прогрессирует, лечение проводится только в стационаре. На коже появляется красные высыпания, которые быстро переходят в гиперемию всей кожи, происходит отслойка эпидермиса с формированием больших пузырей и корок. При попадании инфекции в пупочную ранку развивается ее воспаление – омфалит, который может быстро перейти в пупочный сепсис. Симптомы омфалита: гной из пупочной ранки и неприятный запах, отек и покраснение краев ранки и кожи вокруг, повышение температуры тела, отказ от еды, беспокойство.
в начало
Общие сведения
Пиодермия — что это за болезнь? Пиодермия – это кожное заболевание, представленное обширной группой острых и хронических гнойных заболеваний кожного покрова, вызываемых гноеродными микроорганизмами. Сикоз, фурункул, импетиго, вульгарные угри, опрелость, рожистое воспаление — это лишь краткий перечень форм пиодермии, являющихся нередко причиной временной нетрудоспособности.
У подавляющей части больных пиодермии часто рецидивируют или принимают хроническое течение, требуют продолжительного и упорного лечения. код пиодермии по МКБ -10: L08.0 – Пиодермия. Дерматит: гнойный, септический, гноеродный. Объективными признаками пиодермий являются различные морфологические элементы на коже, а клиническое течение обряжает развивающиеся патологические процессы в ней.
Бактериальные инфекции кожи (стафилококковая/стрептококковая) чрезвычайно распространены, а их течение может варьировать от легкого до угрожающих жизни инфекций. Удельный вес пиодермии среди дерматологических патологий у взрослых варьирует в пределах 17-45%. В странах с высоким экономическим развитием выявляются почти у 32% больных инфекционными заболеваниями. Пиодермит чаще встречается у работников, занятых в шахтной, горнорудной, метало/деревообрабатывающей промышленности, у работников транспорта и механизаторов сельского хозяйства. В странах с жарким влажным климатом гнойничковые заболевания кожи по уровню заболеваемости уступают лишь микозам. Встречается во всех возрастных группах, однако у детей заболеваемость пиодермией значительно выше, чем у взрослых, а удельный вес заболеваемости составляет 25-50% от числа всех дерматозов.
Пиодермия у взрослых встречается чаще в возрастной группе 45-60 лет, а по половому признаку преобладают мужчины, у которых пиодермии диагностируется 65–72% всех случаев. Однако, оценить точно их распространенность, как в целом, так и среди отдельных групп населения чрезвычайно сложно из-за широкого разнообразия клинических проявлений и быстрого в большинстве случаев разрешения высыпаний (в течение 7-10 дней). Инфекции кожи различаются по множеству параметров: возбудителю (микробные ассоциации), клиническому проявлению, терапии и прогнозу.
Многих интересует вопрос заразна или нет пиодермия? Да, это высоко контагиозное заболевание, легко передающееся от больного к здоровому человеку, а в скученных помещениях (детских коллективах) некоторые из видов пиодермии могут принимать характер ограниченных эпидемий. Механизм передачи — прямой контактный (непосредственный контакт поврежденной кожи с кожей больного человека) и непрямой контактный (контактно-бытовой через предметы личной гигиены, игрушки, бытовые предметы). Значительную опасность представляют и бессимптомные носители стрептококков группы А. Основным фактором в распространении некоторых видов пиодермии от носителя/инфицированного лица является близость здорового человека к лицу, который выделяет микроорганизмы.
Лечение
- Лечение у детей
Лечение омфалита проводит только врач. В начальной стадии возможно местное применение медикаментов: промывание ранки раствором перекиси водорода, обработка бриллиантовой зеленью, раствором йода, раствор метиленового синего и различные местные антимикробные препараты. Лечение пиодермии у детей заключается в применении антибиотиков широкого спектра действия, инфузионной терапии, иммуномодуляторов. На начальных стадиях пиодермии возможно лечение пиодермии местными средствами – растворы борной и салициловой кислот, сангвиритин, эвкалимин, томицид, циминаль и другие в виде растворов, примочек, под повязку. Смотрите также ответ нашего специалиста на вопрос пользователя: Пиодермия у детей , как как вылечить?. - Лечение у взрослых
У взрослых лечение пиодермии также проводит врач. При легкой пиодермии применяются местные препараты (см. выше), при средней степени тяжести к местному лечению добавляются антибиотики широкого спектра действия и сульфаниламиды.Для повышения сопротивляемости организма в лечении пиодермии используют иммуномодулирующий препарат Тимоген. Это Тимоген крем, который наносится на участки поражений, и Тимоген раствор для инъекций.
в начало
Последствия и осложнения
В случаях неосложненных пиодермий с неглубокими поражениями кожи кожный покров полностью восстанавливается после выздоровления; в случаях затяжного/хронического течения пиодермий, когда в патологический процесс вовлекаются глубокие слои кожного покрова после выздоровления остаются пигментные пятна и рубцы. При отсутствии своевременной и адекватной терапии высокий риск прогрессирования заболевания и увеличения тяжести его течения с возможностью развития лимфангита, лимфаденита, менингита. У детей младшего возраста после стрептодермии возможны осложнения в виде ангины, скарлатины и гломерулонефрита.
Можно ли лечить в домашних условиях?
- Прежде всего необходимо установить природу пиодермии. Иными словами выявить возбудителя заболевания и определить его чувствительность к антибиотикам. После курса антибактериальной терапии (местное применение антибактериальных препаратов в большинстве случаев оказывается неэффективным) на фоне нормальной поливитаминно-минеральной поддержки (прием витаминов) подобные заболевания обычно проходят. Но пиодермии, как правило, развиваются на фоне сниженной иммунологической резистентности или провоцируются заболеваниями внутренних органов: желудка, кишечника, печени, поджелудочной железы. Поэтому необходимо провести углубленное обследование.
в начало
Профилактика
Первичная профилактика пиодермий сводится к соблюдению правил личной гигиены, своевременной и тщательной антисептической обработке раневых поверхностей, микротравм, трещин, лечению общих заболеваний, на фоне которых существует риск развития гнойничковых заболеваний кожи (болезни пищеварительного тракта, сахарный диабет, др.) Вторичная профилактика включает регулярные медицинские осмотры, проведение противорецидивной терапии при необходимости (общие УФ-облучения, уход за санация фокальной инфекции).