Виды пузырчатки
В народе различают истинную пузырчатку (пемфигус) и прочие волдыри на коже. Истинная бывает следующих видов:
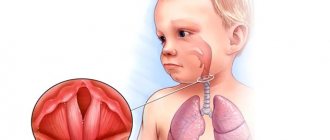
- обыкновенная, или вульгарная – встречается наиболее часто. Внешне целостная и ненарушенная кожа покрывается пузырьками с серозной жидкостью внутри, которые легко и быстро лопаются и заживают. Локализация – область рта и слизистая губ, а также носогубный треугольник. На первый взгляд безобидные пузырьки появляются все чаще, занимая каждый раз большую площадь по всему телу. Лопаясь, они оставляют на этом месте розовые экземы. Ребенок должен начать получать адекватную терапию в период от 6 месяцев до 2 лет. Иначе появляется опасность летального исхода;
- вегетирующая – течение болезни отличается от обыкновенного вида лишь последствиями на коже. В данном случае вместо экзем остаются папилломы вегетации сероватого оттенка. Данные папилломы разрастаются;
- листовидная – получила свое название благодаря визуальному виду корочек образующихся после лопания пузырей. Отличительной чертой этого вида является стремительность развития патологии. В данном случае счет идет не на месяцы, а на дни. При этом отслоение кожи происходит целыми кусками по форме похожими на листья;
- эритематозная – является осложнение после листовидной и не имеет разительных отличий от предыдущей формы патологии;
- себорейная – берет свое начало в волосяных покровах на голове и на лице. Небольшого размера пузырьки быстро становятся корочкой желтоватого цвета. Прогрессирование патологии имеет замедленную форму, поражая спину, живот и конечности. После отслоения корочки остаются мокнующие экземы.
Существуют прочие виды пузырчатки, не относящиеся к пемфигусу:
- инфекционная вирусная пузырчатка у детей – развивается под действием вирусов: Коксаки, энтеровирус 71. При этом последний вариант может иметь характер эпидемии. Имеет специфические места локализации – стопы и ладони, попа и половые органы;
- сифилистическая врожденная – возникает при внутриутробном поражении сифилисом. Проявляется в течение пары дней после рождения. Вскрываются пузырьки быстро и оставляют после себя мокнующие экземы розового оттенка.
Неистинные виды патологии в медицине относятся к симптомам пузырчатки у детей. Такое течение болезни позволяет быстрее и правильнее подобрать лечение пузырчатки у детей, направленное на устранение первопричины. Самым сложным в данной патологии является установление истинной причины возникновения заболевания.
Редким, но тяжелым видом истинной пузырчатки является параопухлевый вид. Он имеет самую яркую симптоматику. Возникает на фоне лейкемии и лимфомы, а также появляется в качестве предвестника развития злокачественной опухоли.
Распространение
Фото: Пузырчатка обыкновенная
— Реклама —
Ареал вида включает территорию Евразии и Америки.
Насекомоядное растение пузырчатка обыкновенная обитает в темных заболоченных водахчайного цвета, которые богаты танинами.
Экологический критерий вида пузырчатка обыкновенная – озера и водоемы с низким содержанием питательных веществ.
Ботаническое описание
Utricularia vulgaris или названый в народе «водный мочевой пузырь», представляет собой многолетнее водное пузырчатое растение среднего размера с ярко-желтыми летними цветами, система корней отсутствует. Рисунок Utricularia vulgaris представлен ниже.
— Реклама —
Цветок пузырчатки обыкновенной
В зависимости от вида, они живут как эпифиты во влажной атмосфере, на влажной почве или в водной среде. Листья пузырчатки диаметром до 16 сантиметров, расположены в розетке, тонко разделены и перемежаются с многочисленными пузырями, которые темнеют от съеденных насекомых. Цветочки расцветают над поверхностью воды в середине лета. При переходе от осени к зиме, она образует турионы (зимние почки), которые оседают на дно и помогают выжить зимой.
Диаметр ловушек на листках зависит от вида и обычно достигает 0,6-10 миллиметров.
Особенности строения растения
Это свободно плавающее водное растение с «ловушками» на листках, образованные перепончатыми мешочками или пузырьками, плоскими, маленькими и имеющими форму груши. У каждого пузырька есть отверстие, закрытое «подвешенной крышкой».
Механизм захвата состоит из четырех жестких щетинок, расположенных близко к нижнему свободному краю «крышки». Затем, когда насекомое вступает в контакт с этими щетинками, волоски деформируют нижний край крышки, заставляя его быстро открываться. Вода «втягивается» внутрь, унося с собой насекомое и крышка за ним закрывается. Впоследствии ряд ферментов, которые выделяет внутренняя стенка везикул и популяция бактерий, находящаяся в них, переваривает животное.
Пузырчатка цветет
Таким образом, полученные органические и неорганические соединения поглощаются клеточными стенками пузырьков.
Помимо их странных ловушек, узырчатка обыкновенная также уникальна тем, что имеет в основном недифференцированную ткань. То есть нет четкого различия между листьями, стеблем и корневой системой.
Причины возникновения и развития
Патология начинает свое развитие после выработки аутоиммунных антител агрессивных к белкам-десмоглеинам. Данные белки выступают склеивающей основой применяемой в качестве соединения клеток кожи. В процессе разрушения белков происходит разрушение кожного покрова. В этот момент бактерии из окружающей среды начинают проникать в расслоения кожного покрова, вызывая формирование пузырьков.
До сих пор остаются не выясненными факторы, запускающие патологический процесс. Некоторые из них установлены наукой:
- генетическая предрасположенность к аутоиммунным процессам;
- сбои в работе центральной нервной системы;
- наличие в организме вирусов, инфекций или прочих возбудителей – выявлена связь между инфицированием эндогенными бактериями и появлением аутоиммунной реакции.
Российская официальная медицина выделяет следующие причины вызывающие неадекватную реакцию иммунитета:
- прием лекарственных средств тиоловой группы – сильные антибиотики, иммуномодуляторы и прочие;
- ожоги;
- вирус герпеса 1, 2 и 8 типа;
- тактильный контакт с пестицидами;
- сильный стресс или нервные перегрузки.
Истинную причину развития болезни установить практически невозможно. Фактически в лабораторных условиях определяется лишь наличие антител агрессивного характера.
Симптомы и признаки
Ранние стадии заболевания практически не имеют опасных признаков. Самочувствие ребенка остается в нормальном состоянии, а кожные изменения еще не появились. Состояние ухудшается по мере роста площади пораженного участка кожи постепенно.
Сами пузырьки имеют ряд отличительных особенностей – вялость, легко вскрываемы, провисание кожи под жидкостью внутри пузырька. Первичные высыпания локализованы всегда в области рта и слизистых оболочек губ. Болезненные ощущения отсутствуют. Вскрытые пузырьки образуют кожные корки или мокрые экземы, которые имеют длительное заживление.
Постепенно пораженная площадь увеличивается. Инфицирование бактериями приводит к появлению загноений и очагов воспалительного процесса, на месте которых в последующем появляются экземы и эрозии крупного размера. Еще одним отличительным признаком является отсутствие заживления кожного покрова на месте прорыва пузыря. Постепенно происходит расширение и объединение эрозий в единый очаг поражения.
Все формы пузырчатки имеют волнообразный характер проявления симптоматики. В случае отсутствия своевременной реакции начинается интоксикационный синдром – тошнота и головные боли. В конечном итоге неизбежно наступает смерть маленького пациента. Вирусная пузырчатка у детей симптомы имеет аналогичные истинному заболеванию, при этом имеется ярко выраженная вирусная инфекция.
Когда следует обратиться к врачу
Детская сыпь появляется часто и редко имеет реальную опасность для жизни ребенка. В основном она становится реактивной особенностью на аллергены и инфекции. Родителям важно знать, какие высыпания несут в себе смертельную опасность для ребенка. В случае появление признаков подобной сыпи необходимо обращаться за помощью к дерматологу.
Педиатрическое отделение АО «Медицина» (клиника академика Ройтберга) много лет стоит на страже детского здоровья. Записаться на прием к дерматовенерологу можно по телефону. Клиника имеет удобное расположение в двух минутах ходьбы от станции метро Маяковская, а также возможность размещения в стационаре для проведения обследования и лечения.
Прогноз
Прогноз при акантолитической пузырчатке условно неблагоприятный. С одной стороны в случае отсутствия эффективного лечения высока вероятность развития осложнений и смертельного исхода.
С другой стороны больные пузырчаткой вынуждены принимать глюкортикостероиды длительно, а иногда и пожизненно, что чревато развитием побочных эффектов. Но поспешный отказ от препаратов приводит к незамедлительному рецидиву болезни. Глюкортикостероиды не устраняют причину болезни, но угнетают патологический процесс и не допускают его прогрессирования.
Профилактика и прогнозы
Какие-либо специфические меры профилактики пузырчатки медициной не предложены ввиду того, что не установлены истинные причины ее появления. Комплекс профилактических мероприятий направлен на укрепление здоровья маленького человека:
- формирование сильного иммунитета;
- закаливания и прогулки на свежем воздухе с момент рождения;
- правильное питание;
- отказ от чрезмерного употребления лекарственных средств и медикаментов.
Прогнозы зависят от скорости обращения к врачу – при симптомах пузырчатки у детей лечение должно начаться как можно раньше. Поэтому заниматься самолечением нельзя ни при каких обстоятельствах. Чтобы не пропустить появление признаков патологии, необходимо обследовать любые кожные проблемы у врача-дерматолога.
Прогноз истинной пузырчатки априори условно-неблагоприятный. Даже при наличии адекватного и своевременного лечения не отменяется вероятность летального исхода. Любая форма патологии считается хронической.
При этом введение в терапию гормональных средств позволило снизить процент смертности с 65% до 7%. Заболевание требует постоянной поддерживающей терапии. В противном случае 91% случаев сталкивается с острыми обострениями и резким прогрессированием, а следственно ростом вероятности наступления летального исхода.
2.Причины
Как указано выше, этиопатогенез акантолитической пузырчатки к настоящему времени в точности не установлен.
Выдвигаются и рассматриваются различные гипотезы на этот счет (вирусная, метаболическая, неврогенная, токсическая, гормональная и др.), однако убедительные подтверждения получены лишь в отношении того, что ведущую роль в развитии пемфигуса играют аутоиммунные механизмы. Однако первопричины такой атаки со стороны собственного иммунитета, триггерные факторы и факторы риска (за исключением принадлежности к женскому полу или к определенной генетической линии) пока неизвестны.
Посетите нашу страницу Дерматология
Диагностика
Эта патология встречается редко, и педиатры, как правило, не могут определить ее точно. Поэтому первичным этапом диагностики является разграничение пемфигуса и прочих дерматологических заболеваний, которые сопровождаются высыпаниями волдырей и пузырей.
Дифференциальная диагностика проводится при помощи специального метода – проба Никольского. Суть пробы заключается в трении кожи около пузыря и на отдаленном участке кожного покрова, а также нажатии подушечкой пальца на пузырь. Положительным результатом считается наличие признаков расслоения кожи:
- растекание серозной жидкости в соседние слои кожи при нажатии;
- легкое отслоение кожи в форме ленты при легком потягивании на себя кожи над пузырем – сходно с ожогом от солнечных лучей;
- трение на здоровом участке показывает смешение верхних слоев эпидермиса.
Одним из наиболее информативных способов диагностики является анализ крови на наличие агрессивных антител к белку-десмоглеину. При наличии данных антител ставится диагноз пузырчатка.
Дополнительно могут быть назначены:
- цитологические исследования образцов серозной жидкости со дна эрозии или из пузыря;
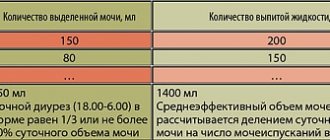
- общий анализ крови и мочи;
- рентген грудной клетки;
- консультации со смежными врачами – нефролог, кардиолог, инфекционист.
Профилактические меры
Специфических мер, позволяющих предупредить развитие патологии, не существует. Чем выше уровень иммунной защиты, тем меньше шансов для возникновения дерматологических заболеваний.
Важно:
- контролировать характер хронических болезней;
- укреплять иммунитет;
- соблюдать личную гигиену;
- правильно питаться.
Меры профилактики пузырчатки новорождённых:
- чаще меняйте бельё;
- запрещён уход за новорождёнными лиц с гнойничковыми поражениями кожи;
- регулярно ухаживайте за кожей ребёнка;
- укрепляйте иммунную систему ослабленных детей;
- нужна ежедневная влажная уборка, проветривание помещения.
При обнаружении любых высыпаний на коже, образовании гнойничков и волдырей немедленно обращайтесь к дерматологу.
Лечение
Чем лечить пузырчатку у ребенка? Основными препаратами сегодня являются гормоны из группы глюкостероидов. При этом системная терапия проводится без возрастных ограничений.
Лечение пузырчатки имеет несколько основных направлений:
- предупреждение появления новых пузырей и эрозий;
- заживление пораженных участков кожного покрова.
Введение глюкостероидов производится в увеличенных дозировках. За счет такого приема происходит снижение интенсивности формирования новых очагов и начинается восстановительный процесс в уже имеющихся эрозиях. Данный процесс занимает около 2 недель. В последующем пациента переводят на гормональную терапию поддерживающего характера. Препарат не меняется, но дозировки значительно снижаются.
Вирусная пузырчатка у детей лечение имеет направленное на подавление вируса. Вульгарная пузырчатка требует введения большего объема препаратов, чем листовидная. Переход к поддерживающей терапии осуществляется постепенно. При этом подавляющее большинство пациентов вынуждено ежедневно принимать инъекции поддерживающих доз глюкостероидных препаратов на протяжении всей жизни.
Гормональные препараты дети должны принимать одновременно с кальцием и витамином D. Эффективность лечения повышается в связи с приемом иммуносупрессивных средств с первых дней лечения. Данные препараты оказывают угнетающее действие на активность иммунной системы организма.
Ранние этапы лечения зачастую предполагают использование процедур, направленных на очищение крови от агрессивных антител. Среди таких процедур можно назвать гемодиализ и плазмаферез. Кожные покровы требуется обрабатывать антисептиками и специальными мазями для снижения риска инфицирования.
Лечение патологии является ежедневным и пожизненным. Иногда могут случаться перерывы между рецидивами болезни.
Уход за ребенком
Диагноз пузырчатка требует особого ухода за ребенком внимательного и ежедневного. Организация жизни малыша напрямую влияет на продолжительность его жизни. Первоначальный этап лечения проходит в стенах стационара. После выписки ребенок должен получать все необходимые препараты в назначенном объеме и времени приема. Родители должны научиться делать инъекции, потому что ежедневные услуги наемной медсестры отрицательно скажутся на семейном бюджете.
Ежедневно ребенку необходимо обрабатывать волдыри и экземы на кожном покрове. Обработка осуществляется при помощи анилиновых красителей. Эта группа средств имеет наиболее широкий спектр действия на различных микробов, в том числе стафилококк. Эрозии и образовавшиеся корки обрабатываются мазями на основе кортикостероидов.
Наличие инфекционных признаков в виде гноя, воспаления, отечности означает начало использования мазей с антибиотиками. Обширные площади поражения требуют использования стерильных повязок, которые помогут избежать дальнейшего травматизма. Перевязки меняются не реже 2 раз в день. При малых площадях поражения актуальность повязок связана с высокой двигательной активность ребенка.
Появление болевого синдрома требует приема обезболивающих препаратов и консультации со специалистом. Наличие поврежденных участков в ротовой полости связано с обязательным полосканием полости рта антисептическими средствами. Полезным и эффективным средством ухода является прием ванн с антисептическими средствами. Обязательным является прием комплексов витаминов и минералов в составе витамина Е, кальция, магния и фолиевой кислоты.
Рацион питания также требует обогащения витаминами и минералами. Питание организовывается на дробной и частой основе, не менее 6 раз в сутки. Особенно важна такая схема питания при поражении пищевода и слизистых оболочек во рту. Диетотерапия основана на полном исключении соли и увеличении количества белков. Обязательна постановка на диспансерный учет и систематичность посещений дерматолога – не реже двух раз в год и экстренно в случае рецидива. Использование иммуноподавляющей терапии накладывает ограничение на вакцинации.
Клинический случай вульгарной пузырчатки в пожилом возрасте
Истинная пузырчатка является одним из самых тяжелых заболеваний. На ее долю приходится от 0,7 до 1% всех кожных заболеваний [1, 4]. По данным областного кожно-венерологического диспансера г. Астрахани за 2014 г., на стационарном лечении находилось всего 9 пациентов с пузырчаткой. Пузырчатка может встречаться в любом возрасте. Чаще всего болеют женщины после 40 лет, в последние годы участились случаи заболевания молодых людей от 18 до 25 лет. Наиболее тяжелое течение отмечается в возрасте от 30 до 45 лет [1, 4]. Пемфигус (акантолитическая, или истинная, пузырчатка) является аутоиммунным заболеванием, характеризующимся появлением внутриэпидермальных пузырей на видимо неизмененной коже и/или слизистых оболочках. Характерной морфологической основой являются супрабазальные пузыри с акантолизом [4, 7, 8]. Этиология пузырчатки до сих пор остается неизвестной [1]. В настоящее время признана ведущей роль аутоиммунных процессов, развивающихся в ответ на изменение антигенной структуры клеток эпидермиса под воздействием различных повреждающих агентов. Нарушение клеток возможно в результате химических, физических, биологических факторов [4]. Было установлено, что при пузырчатке аутоантитела направлены против поверхностных структур клеток эпидермиса – кератиноцитов. Связывание аутоантител (пемфигусных IgG) с гликопротеидами клеточных мембран (пемфигус-антигенами) кератиноцитов приводит к акантолизу – нарушению адгезии между клетками и образованию пузырей. Показано, что в этот процесс не вовлечены система комплемента и воспалительные клетки, хотя присутствие комплемента усиливает патогенность аутоантител, а попадание инфекции в местах повреждения кожи приводит к присоединению воспалительного процесса, что отягощает состояние больного [6]. Факторами риска развития истинной пузырчатки могут явиться различные экзогенные и эндогенные факторы (в т. ч. генетическая предрасположенность). Показано, что полиморфизм HLA-DR и HLA-DQ является основой генетической предрасположенности к пузырчатке (и другим аутоиммунным заболеваниям) [4, 6].
Различают четыре клинические формы истинной пузырчатки: вульгарную (обыкновенную), вегетирующую, листовидную и эритематозную (себорейную). Все клинические разновидности характеризуются длительным хроническим волнообразным течением, приводящим в отсутствие лечения к нарушению общего состояния пациентов. Наиболее часто встречается вульгарная пузырчатка (до 80% всех случаев) [4]. Более чем в 50% случаев заболевание начинается с поражения слизистых оболочек полости рта и зева. Возникающие на неизмененных слизистых оболочках небольшие дряблые пузыри с серозным содержимым, вначале единичные или немногочисленные, могут располагаться на любом участке. Со временем их количество нарастает. Пузыри быстро (в течение 1–2 дней) вскрываются, образуя мокнущие болезненные эрозии с ярко-красным дном или покрытые белесоватым налетом эрозии, окаймленные по периферии обрывками беловатого эпителия. При дальнейшем нарастании процесса эрозии становятся многочисленными, увеличиваются в размерах и, сливаясь между собой, образуют очаги фестончатых очертаний. Пациентов беспокоят боли при приеме пищи, разговоре, при проглатывании слюны. Характерный признак – гиперсаливация и специфический гнилостный запах изо рта. При поражении гортани и глотки голос может быть хриплым. Долгое время пациенты наблюдаются у стоматологов или ЛОР-врачей по поводу стоматита, гингивита, ринита, ларингита и др. Поражение слизистых оболочек может оставаться изолированным от нескольких дней до 3–6 мес. и более, а затем в процесс вовлекается кожа туловища, конечностей, волосистой части головы.
Поражение кожи начинается с появления единичных пузырей, затем их количество увеличивается. Пузыри располагаются на неизмененном, реже на эритематозном фоне. Имеют небольшие размеры, напряженную покрышку и серозное содержимое. Через несколько дней некоторые пузыри на коже подсыхают в желтоватые корки, или при разрыве покрышки могут обнажаться ярко-красные эрозии, отделяющие густой экссудат. Эрозии на этом этапе заболевания малоболезненны и быстро эпителизируются. Общее состояние больных остается удовлетворительным. На смену высыпаниям, подвергшимся регрессу, появляются новые. Эта начальная фаза может продолжаться от 2–3 нед. до нескольких месяцев или даже лет. Затем наступает генерализация процесса, отличающаяся быстрым распространением высыпаний по кожному покрову и переходом на слизистые оболочки полости рта и гениталий, если они не были поражены ранее. Пузыри в результате эксцентрического роста за счет отслаивания верхних слоев эпидермиса увеличиваются в размерах, покрышка становится дряблой, а содержимое – мутным или гнойным. Под тяжестью экссудата крупные пузыри могут принимать грушевидную форму («синдром груши» Шеклакова). Пузыри самопроизвольно вскрываются с образованием обширных эрозированных участков кожи. Эрозии при вульгарной пузырчатке обычно ярко-розового цвета с блестящей влажной поверхностью. Особенность эрозий – тенденция к периферическому росту, при этом возможны генерализация кожного процесса с формированием обширных очагов поражения, ухудшение общего состояния, присоединение вторичной инфекции, развитие интоксикации и в отсутствие лечения – смертельный исход [1–5]. Важным диагностическим признаком вульгарной пузырчатки является симптом Никольского: отслойка внешне неизмененного эпидермиса при надавливании на его поверхность вблизи пузыря или даже на видимо здоровой коже вдали от очага поражения [1]. Выделяются три варианта симптома Никольского, позволяющие оценить распространенность акантолиза. В первом случае при потягивании покрышки лопнувшего пузыря эпидермис отслаивается дальше его границ. При втором варианте верхний слой эпидермиса отслаивается, и образуется эрозивная поверхность, если потереть здоровую кожу между двумя пузырями. Появление эрозии после потирания здоровой кожи в месте, возле которого буллезные элементы отсутствуют, свидетельствуют о наличии третьего варианта симптома Никольского [5]. Модификацией симптома Никольского является феномен Асбо – Хансена: давление пальцем на покрышку невскрывшегося пузыря увеличивает его площадь за счет дальнейшего расслоения акантолитически измененного эпидермиса пузырной жидкостью. В начальной фазе вульгарной пузырчатки симптом Никольского выявляется далеко не всегда, да и то лишь в виде краевого. При генерализации процесса он положителен у всех больных во всех модификациях [3]. Диагностика истинной пузырчатки основывается на совокупности результатов клинического, цитологического, гистологического и иммунологического обследования. Учитывают клиническую картину заболевания, наличие положительного симптома Никольского и его модификации, феномена «груши», описанного Н.Д. Шеклаковым, в основе которых лежит явление акантолиза. При цитологическом исследовании выявляют акантолитические клетки (клетки Тцанка) в мазках-отпечатках с эрозий и пузырей после окраски по методу Романовского – Гимзы (тест Тцанка). Наличие клеток Тцанка в пузырях является не патогномоничным, но очень важным диагностическим признаком заболевания.
Гистологическое исследование позволяет обнаружить внутриэпидермальное расположение щелей и пузырей [1, 4]. Необходимым условием квалифицированной постановки диагноза истинной пузырчатки является проведение иммунофлуоресцентного исследования. Посредством непрямой иммунофлуоресценции выявляют антитела против компонентов эпидермиса при обработке люминесцирующей анти-IgG-сывороткой человека. Посредством прямой иммунофлуоресценции в срезах кожи выявляют антитела типа IgG, локализующиеся в межклеточных промежутках шиповидного слоя эпидермиса [1]. Определенную вспомогательную роль играют лабораторные данные (анемия, лейкоцитоз, повышенная СОЭ, протеинурия, гипоальбуминемия, снижение выделения натрия с мочой и др.), позволяющие оценить степень тяжести процесса [3]. Дифференциальный диагноз проводят с буллезным пемфигоидом Левера, герпетиформным дерматитом Дюринга, хронической доброкачественной семейной пузырчаткой Гужеро – Хейли – Хейли, красной волчанкой, себорейным дерматитом, синдромом Лайелла, хронической вегетирующей пиодермией [4].
Лечение истинной пузырчатки до настоящего времени вызывает большие затруднения. Поскольку основные звенья патогенеза трактуются с позиций аутоиммунной патологии, все существующие терапевтические мероприятия сводятся к иммуносупрессивным воздействиям на аутоаллергические процессы посредством использования кортикостероидных и цитостатических препаратов [1]. Введение кортикостероидов в практику лечения пузырчатки снизило смертность среди больных с 90 до 10% [6]. Пузырчатка является одним из немногих заболеваний, при которых назначение кортикостероидов производится по жизненным показаниям, а существующие противопоказания в этих случаях становятся относительными. Положительный эффект глюкокортикоидов объясняется прежде всего блокадой ключевых этапов биосинтеза нуклеиновых кислот и белков, выключением афферентной фазы иммуногенеза, уменьшением лимфоидных органов, разрушением средних и малых лимфоцитов тимуса, угнетением образования иммунных комплексов. Считается также, что кортикостероиды оказывают стабилизирующее влияние на мембраны лизосом и ингибируют синтез аутоантител [1]. Обычно наиболее тяжело протекают вульгарная и листовидная пузырчатка, поэтому при этих клинических формах назначаются наиболее высокие дозы глюкокортикостероидов (от 60–100 до 150–300 мг/сут преднизолонового эквивалента) [1,4]. Дозу преднизолона подбирают с учетом распространенности высыпаний и тяжести заболевания. Она должна составлять не менее 1 мг/кг/сут. Суточную дозу распределяют таким образом, чтобы 2/3 приходилось на ранние утренние часы (желательно после еды), а 1/3 – после полудня (12–13 ч). При особенно тяжелом состоянии больного назначают более высокие дозы преднизолона – до 300 мг/сут [4]. При высоких дозах прием преднизолона можно частично заменить его парентеральным введением или введением бетаметазона (возможно применение пролонгированных форм 1 раз в 7–10 сут). Длительное применение кортикостероидных препаратов приводит к развитию серьезных осложнений и побочных явлений, а при быстрой их отмене возникает так называемый синдром отмены, и заболевание рецидивирует. Поэтому необходимо проводить коррекцию и профилактику побочных явлений, вызванных длительным приемом глюкокортикостероидов. С целью профилактики синдрома отмены прекращать прием препаратов или снижать их суточную дозу рекомендуют осторожно и постепенно. Первоначально снижение дозы глюкокортикостероидов возможно на 1/4–1/3 от максимальной начальной дозы после достижения отчетливого терапевтического эффекта (прекращение появления новых пузырей, активная эпителизация эрозий), который наступает обычно через 2–3, иногда через 4 нед. Затем доза преднизолона постепенно, медленно, в течение нескольких месяцев, снижается до поддерживающей. Суточную дозу гормона постепенно снижают, примерно 1 раз в 4–5 дней на 2,5–5 мг преднизолона до тех пор, пока не будет достигнута минимальная поддерживающая эффективная доза кортикостероида, введение которой обеспечивает ремиссию заболевания.
В дальнейшем поддерживающую дозу кортикостероидов советуют вводить попеременно. Однако периодически (каждые 4–6 мес.) ее следует уменьшать на 2,5 мг эквивалента преднизолона. Таким образом, снижая поддерживающую дозу, можно уменьшить количество вводимого гормона в 3–4 раза по сравнению с первоначальной поддерживающей дозой. Предельно допустимая минимальная поддерживающая доза может варьировать от 2,5 до 30 мг/сут. Обычно больные пузырчаткой пожизненно получают глюкокортикостероиды, иногда от их применения удается отказаться [1, 4]. Добавление к терапии препаратов второй линии показано для увеличения эффекта от лечения, уменьшения побочных эффектов кортикостероидов, а также для предупреждения рецидивов при их постепенной отмене. Адъювантная терапия включает азатиоприн, метотрексат, циклофосфамид, микофенолата мофетил, внутривенное введение иммуноглобулина и дапсона [8]. Комбинированное применение цитостатических и иммуносупрессивных препаратов с кортикостероидами позволяет в более короткие сроки и при меньших суточных дозах кортикостероидов добиться хороших терапевтических результатов. Цитостатическими свойствами обладают многие препараты, например алкилирующие вещества и антиметаболиты. Из алкилирующих средств при лечении пузырчатки наиболее широко используется циклофосфамид. Этот препарат способен вступать в реакции алкилирования с некоторыми группами белков и нуклеиновых кислот клетки, угнетать различные ферментные системы и резко нарушать жизнедеятельность клеток, прежде всего высокоактивных и лимфоидных. Антиметаболиты, к которым относятся антагонисты пуриновых оснований (азатиоприн) и антагонисты фолиевой кислоты (метотрексат), напоминают по структуре естественные метаболиты клетки и, конкурируя с ними, нарушают внутриклеточный метаболизм. Следствием этого является накопление токсичных для клеток веществ, приводящее к гибели клеток, в первую очередь активно пролиферирующих. Азатиоприн назначают в дозе 1,5–2 мг/кг/сут в 2–4 приема в комбинации со стероидами. Метотрексат вводят в/м 10–20 мг (при хорошей переносимости до 25–30 мг) 1 р./нед (на курс 3–5–8 инъекций). Циклофосфамид применяют внутрь 100–200 мг/сут, длительность терапии определяют индивидуально. В процессе лечения необходим контроль анализов крови (общего и биохимического) и мочи.
При недостаточной терапевтической эффективности глюкокортикостероидов и наличии противопоказаний к применению цитостатиков назначают иммунодепрессанты. Циклоспорин А для лечения больных истинной пузырчаткой применяют в комплексе с кортикостероидными препаратами, причем суточная доза кортикостероидов при этом уменьшается в 3–4 раза и соответствует 25–50 мг преднизолонового эквивалента. Суточная доза циклоспорина А в комплексной терапии больных истинной пузырчаткой в стадии обострения не должна превышать 5 мг на 1 кг массы тела больного и в среднем составляет 3–5 мг/кг/сут. При этом учитывают клиническую картину, тяжесть и распространенность заболевания, возраст больного, наличие сопутствующих заболеваний. Первые 2 дня для оценки переносимости препарата циклоспорин А назначают в половинной дозе, в последующем суточную дозу разделяют на 2 приема – утром и вечером с интервалом 12 ч. Суточную дозу циклоспорина А начинают уменьшать после интенсивной эпителизации имеющихся эрозий. Обычно ударную дозу принимают в среднем в течение 14–20 дней с последующим постепенным снижением суточной дозы препарата до 2–2,5 мг на 1 кг массы тела больного. Полное очищение кожных покровов не должно считаться окончательной целью лечения. После достижения ремиссии больному и далее следует принимать минимальную эффективную поддерживающую дозу циклоспорина А, которая должна подбираться индивидуально. В такой дозировке препарат можно длительно (2–4 мес.) использовать в качестве поддерживающей терапии. В настоящее время лечение иммуносупрессантами не считается общепризнанным [1, 4]. Местно применяют анилиновые красители, кортикостероидные кремы с антибактериальным или антимикотическим компонентом и аэрозоли [3]. Для дополнительного лечения пузырчатки успешно применяют методы экстракорпоральной детоксикации (гемосорбция, плазмаферез) [1]. Несмотря на успехи отечественных и зарубежных исследователей в уточнении механизмов патогенеза и совершенствования методов лечения больных истинной пузырчаткой, проблема пузырчатки остается актуальной и обусловлена тяжестью заболевания, его неизлечимостью и потенциальной летальностью [1].
Нами представлен клинический случай, демонстрирующий трудности дифференциально-диагностического поиска при постановке диагноза «пузырчатка». Больной Ж., 1945 г. р., болен с осени 2014 г., когда впервые появились высыпания на коже волосистой части головы. Лечился самостоятельно, применял мази с антибиотиками без эффекта. В мае 2015 г. началось обострение кожного процесса. Высыпания распространились на лицо и туловище. Наблюдался в поликлинике по месту жительства, в связи с торпидностью лечения был направлен в областной онкологический диспансер, где было проведено патогистологическое исследование кожи головы. После обследования выставлен диагноз: множественный рак кожи головы. Т1N0М0. Рекомендовано проведение лучевой терапии. В течение 2 нед. процесс на коже распространился значительно: появились элементы на груди, спине, верхних конечностях. На волосистой части головы отмечалось серозно-гнойное отделяемое, и эрозии приняли сливной характер. С учетом изменения клинической картины был направлен на консультацию в областной кожно-венерологический диспансер с диагнозом «пузырчатка вульгарная». В результате обследования в отделении данный диагноз клинически и лабораторно подтвердился. Одновременно в онкодиспансере были пересмотрены патогистологические препараты, и диагнозы рака и базалиомы кожи головы были сняты как ошибочные. Из анамнеза известно, что у больного отягощенный преморбидный фон. В 2012 г. перенес мелкоочаговый инфаркт миокарда. Страдает хроническим бронхитом. При осмотре был выявлен распространенный патологический процесс. На коже волосистой части головы, лица, шеи, туловища и верхних конечностей располагались множественные эрозии ярко-красного цвета с серозным и серозно-гнойным отделяемым. Часть эрозий были покрыты плотными корками серо-желтого цвета (рис. 1–3). На эритематозном фоне располагались пузыри различных размеров с дряблой покрышкой и мутным содержимым. Симптом Никольского положительный. При лабораторном обследовании в мазках-отпечатках с пузырей на предплечьях обнаружены единичные акантолитические клетки в препарате с грубыми ядрами. Выявлены клетки эпителия с признаками атипии (увеличенные грубые ядра, двухъядерные клетки) до 8–10–12 в поле зрения. При бактериологическом исследовании отделяемого с эрозий был выделен стафиллококк. По данным патоморфологического исследования выявлена морфологическая картина пузырчатки – в эпидермисе обнаружен пузырь с серозной жидкостью и акантолитическими кистами с гнойным воспалением по периферии. При пересмотре препаратов в онкодиспансере морфологическая картина пузырчатки подтвердилась и опухолевого роста обнаружено не было. Общеклиническое исследование показало повышение СОЭ и резко положительный С-реактивный белок. При фиброгастродуоденоскопии выявлены эрозивный антрум-гастрит, эрозивно-язвенный бульбит и дуоденит. Обнаружены мелкие (до 0,2 см) острые язвы луковицы и верхнегоризонтальной части луковицы.
С учетом генерализованного процесса кожного поражения было назначено парентеральное введение преднизолона в дозе 90 мг с постепенным переходом на пероральный прием препарата в дозе 30 мг. Также получал дезинтоксикационную, антибактериальную и противогрибковую системную терапию и местное лечение с использованием антисептиков, репарантов и противовоспалительных средств. По причине наличия эрозивного гастрита, эрозивно-язвенного бульбита, а также из-за приема преднизолона больному проводилась антисекреторная терапия. На фоне проводимой терапии в течение 3 нед. отмечалась положительная динамика. На коже волосистой части головы, шеи, груди, спины эрозии полностью эпителизировались, корочки отпали (рис. 4–6). Выписан на амбулаторное лечение с рекомендациями по снижению дозы преднизолона на 1/4 таблетки в 7–10 дней под контролем дерматовенеролога по месту жительства.
Развитие пузырчатки у мужчины в возрасте 70 лет со стертым дебютом заболевания, возможно, и явилось причиной поздней диагностики, а следовательно, несвоевременно начатой терапии. После правильной интерпретации клинических и морфологических данных и проведенной комплексной терапии удалось добиться положительного результата.
Литература 1. Матушевская Е.В. Пемфигус // Русский медицинский журнал. 1997. № 11. 2. Мордовцев В.Н., Мордовцева В.В., Алчангян Л.В. Эрозивно-язвенные поражения кожи // Consilium Medicum. 2000. № 5. 3. Пальцев М.А., Потекаев Н.Н., Казанцева И.А., Кряжева С.С. Клинико-морфологическая диагностика и принципы лечения кожных болезней. Руководство для врачей. М.: Медицина, 2010. 4. Кубанова А.А., Кисина В.И., Блатун Л.А., Вавилов А.М. и др. Рациональная фармакотерапия заболеваний кожи и инфекций, передаваемых половым путем: Руководство для практикующих врачей / под общ. ред. А.А. Кубановой, В.И. Кисиной. М.: Литтерра, 2005. 882 с. (Рациональная фармакотерапия: сер. рук. для практикующих врачей; т. 8). 5. Рубинс А. Дерматовенерология. Иллюстрированное руководство. М.: Издательство Панфилова, 2011. 368 с. 6. Свирщевская Е.В., Матушевская Е.В. Иммунопатогенез и лечение пемфигуса // Русский медицинский журнал. 1998. № 6. 7. Kumar R., Jindal A., Kaur A., Gupta S. Therapeutic Plasma Exchange-A New Dawn in the Treatment of Pemphigus Vulgaris // Ind. J. Dermatol. 2015. Vol. 60(4). P. 419. doi: 10.4103/0019-5154.160509. 8. Quaresma M.V., Bernardes-Filho F., Hezel J. et al. Dapsone in the treatment of pemphigus vulgaris: adverse effects and its importance as a corticosteroid sparing agent // An. Bras. Dermatol. 2015. Vol. 90 (3 Suppl. 1). Р. 51–54.