Записаться
Стоимость
Наши врачи
- Как заболевают Гепатитом А
- Какие симптомы при Гепатите А
- Как передается гепатит А
- Стадии болезни Боткина
- Как лечить гепатит А у ребенка
- Как лечить гепатит А у взрослого
- Как лечить хронический гепатит А
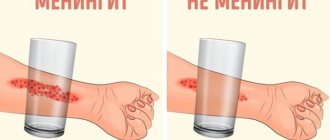
- Как определить наличие болезни Боткина
- Что можно есть при гепатите A
- Как не заболеть гепатитом A
- К кому обратиться с гепатитом A
Гепатит А или Болезнь Боткина – медицинский термин, обозначающий состояние острого поражения клеток печени. Заболевание вызывается одноименным вирусом (HAV) и считается относительно безопасным для жизнедеятельности человека (по сравнению с остальными видами гепатитов). Болезнь не переходит в затяжную (хроническую) стадию, лечение гепатита А довольно продуктивно, что приводит к устойчивой ремиссии и последующему полному излечению.
ЛЕЧЕНИЕ ГЕПАТИТА А ДОСТУПНО В ФИЛИАЛАХ:
Лечение гепатита А в Приморском районе
Адрес: г. Санкт-Петербург, Приморский район, ул. Репищева, 13
Лечение гепатита А в Петроградском районе
Адрес: г. Санкт-Петербург, Петроградский район, ул. Ленина, 5
Лечение гепатита А во Всеволожске
Адрес: г. Всеволожск, Октябрьский пр-т, 96 А
Основным признаком гепатита A является пожелтение кожных покровов, поэтому недуг в народе получил название «желтуха».
Вакцинация
Вакцинация против гепатита А в России в календарь обязательных прививок не входит, хотя в других странах активно практикуется и является обязательной. Хорошо себя зарекомендовала вакцина «Хаврикс 720» от бельгийского производителя. Представляет собой суспензированный инактивированный формалином вирус.
Вакцинация проводится заранее: примерно за 10–14 суток до потенциального контакта с вирусоносителем. Ставить прививку целесообразно перед поездкой в детский лагерь, в другую страну, где фиксируются частые вспышки болезни Боткина.
Введение вакцины оправдано после непосредственного контакта человека с инфицированным. Срок – первая неделя после общения. Дети переносят вакцину достаточно хорошо. В редких случаях возможно небольшое ухудшение общего самочувствия. Это считается допустимой физиологической нормой.
Препарат вводится дважды с интервалом в 6–12 месяцев, что обеспечивает стойкий иммунитет к заболеванию, как минимум на 6 лет. Прогноз для вирусного гепатита А благоприятный. Для заболевания характерно благополучное выздоровление через 3–6 месяцев после инфицирования. Вирусоносительство и переход болезни в хроническую форму нетипичны.
Причины возникновения гепатита А (Болезни Боткина)
«Болезнь грязных рук» – именно такое определение дают врачи всего мира этому состоянию. Гепатит А возникает только при контакте с больным человеком. Наибольшую активность имеет вирус, выделяемый с фекалиями в инкубационный период заболевания. Гепатит желтушной или стертой формы часто протекает совершенно бессимптомно, человек не понимает, что болен, являясь источником инфекции для окружения и случайных людей, контактирующих с продуктами жизнедеятельности пациента. Люди подолгу не обращаются к врачу, что отягощает течение недуга и усложняет лечение гепатита А. Смертность от этого состояния наблюдается лишь в 0,5% ситуаций.
В 40% случаев вирус гепатита А становится причиной развития других гепатитов.
Профилактические рекомендации
Чтобы избежать болезни Боткина или снизить риск ее развития, рекомендуется придерживаться следующих советов:
- мыть руки перед приемом пищи и после посещения общественных мест;
- соблюдать меры предосторожности при проживании с больным гепатитом А на одной территории;
- пить воду только из проверенных источников;
- иметь одного полового партнера или использовать барьерные средства защиты (презервативы) при случайной интимной близости;
- соблюдать технологию приготовления пищи, не сокращая время воздействия высоких температур на продукты;
Гепатит А заболевание с благоприятным прогнозом, однако пренебрегать лечением все же не стоит. Благодаря своевременной диагностике и терапевтическим мероприятиям удается уменьшить площадь поражения печени и быстрее восстановить ее функционирование.
Симптоматика Гепатита А (Болезни Боткина)
Узнать о наличии гепатита в организме можно по таким признакам:
- резкое увеличение температуры тела (38,5-39°С);
- появление признаков интоксикации организма, таких как головокружение, тошнота, резкая слабость, ощущение ломоты в суставах, костях, мышцах;
- нетипичная отрыжка, рвота без причины;
- чувство тяжести под ребрами с правой стороны;
- понос или запор;
- болевые ощущения в области живота;
- потеря аппетита;
- общее недомогание и резкая слабость;
- иногда наблюдаются першение в горле, болевые ощущения при глотании.
Вместе эти симптомы указывают на заболевание гепатитом и требуют незамедлительного начала терапии. Лечение гепатита A часто начинается только после наступления выраженной желтухи: пожелтение склер и кожи, потемнение мочи и резкое осветление каловых масс – обычно это происходит на 3-5 сутки болезни.
Инкубационный период гепатита составляет от 14 до 42 дней.
Как защититься от гепатита «B»?
Единственное средство защиты — прививка от гепатита «В», которая производится в настоящее время всем новорожденным детям и подросткам. Взрослые лица, имеющие факторы риска инфицирования, также должны быть привиты. Вакцина от гепатита В – одна из самых безопасных вакцин в мире. Трехкратное введение вакцины по специальной схеме приводит к образованию специфических антител, предотвращающих развитие заболевание гепатитом «В» у 98% привитых. Иммунитет сохраняется минимум в течение 8-10 лет, но зачастую остается на всю жизнь.
Пути передачи гепатита А (Болезни Боткина)
Главными путями передачи гепатита A являются:
- вода – при попадании сточных вод в сеть водопровода или при купании в озерах, водохранилищах в теплое время года;
- еда – плохо вымытые фрукты и овощи, грязные руки;
- предметы обихода – игрушки, посуда, белье, пр.;
- половым путем – заражение гепатитом А передается таким способом крайне редко, преимущественно у гомосексуалистов;
- через кровь – тоже в редких случаях (ситуации были замечены среди наркоманов и у реципиентов, получивших кровь от носителя вируса гепатита).
Этот вид гепатита А часто возникает в летний период, когда на улице тепло, люди начинают употреблять больше продуктов питания вне дома и чаще появляются в общественных местах. Больше страдают от недуга дети, которые не знакомы с правилами личной гигиены. Огромный процент больных наблюдается в слабо развитых странах мира, где есть существенные проблемы с экологией.
Причины
Заболевание имеет инфекционное происхождение. Его причина вирус, который, попадая в организм, поражает печень и приводит к гибели гепатоцитов. Заражение может происходить:
в процессе купания в загрязненном водоеме при заглатывании воды;- при употреблении зараженных продуктов;
- при использовании инфицированной иглы;
- в процессе интимной близости (больше характерно для гомосексуалистов);
- при употреблении плохо очищенной воды;
- при пользовании бытовыми предметами (посудой, полотенцами) совместно с больным. Во избежание распространения инфекции последний должен быть изолирован на всем протяжении желтухи. Опасный период конец инкубационного срока и разгар патологии;
- при употреблении инфицированных морских обитателей (моллюсков).
Риск заражения повышается при поездке в жаркие страны, а также при несоблюдении гигиенических правил.
Вирус относится к РНК-возбудителям, отличается хорошей устойчивостью к неблагоприятным условиям.
Стадии болезни Боткина
Гепатит А в 1 стадии является незаметным, так как пациент даже не понимает, что болен. Продолжительность периода составляет 14-42 дня (в зависимости от иммунитета человека и отягощающих факторов, средний показатель – 28 суток). В это время лечение гепатита A не проводится, так как недуг протекает бессимптомно и никак не проявляется.
На следующей стадии, которая длится от момента выявления болезни до 54 дня, появляются первые симптомы:
- общая слабость, ухудшение самочувствия, быстрая утомляемость;
- болевые ощущения в мышцах и суставах;
- боли в боку справа, чувство сдавленности под ребрами в районе печени;
- увеличение печени;
- потеря аппетита, диспепсические расстройства;
- зуд кожных покровов.
У детей все эти симптомы могут иметь слабовыраженный характер или вовсе отсутствовать.
На третьей стадии гепатит осложняется инфицированием вирусом HAV с характерной симптоматикой:
- пожелтение кожных покровов и склер («желтуха»);
- обесцвечивание каловых масс;
- коричневая моча.
Этот этап протекает с 54 по 90 день. При первых признаках пожелтения следует незамедлительно начать лечение гепатита А.
Симптоматика вирусного гепатита
Длительность инкубационного периода равна трем – четырем неделям, после этого появляются первые признаки гепатита А. Для заболевания типично острое начало. Патология проходит через несколько последовательных периодов:
- дожелтушный или продромальный – может проходить в лихорадочной, диспепсической и астеновегетативной форме;
- желтушный;
- реконвалесценция.
Симптоматика заболевания зависит от остроты течения
Симптоматика лихорадочного периода выглядит следующим образом:
- резкое повышение температуры тела;
- появляются признаки интоксикации организма – общая слабость, мышечные и головные боли;
- сухой кашель;
- насморк;
- покраснение горла.
В некоторых случаях присоединяется диспепсическая симптоматика – отрыжка, приступы тошноты, ухудшение аппетита. Для диспепсического варианта признаки будут несколько иными – катаральная симптоматика и интоксикация выражены незначительно. В качестве основных жалоб выступают:
- расстройство пищеварения;
- приступы тошноты, заканчивающиеся рвотой;
- горький привкус во рту;
- отрыжка;
- нарушение дефекации – запоры, сменяющие диарею.
Не исключен незначительный болевой синдром в области правого подреберья с распространением в зону эпигастрия.
Дожелтушный период, проходящий в астеновегетативном формате, специфической симптоматики не имеет. Жалобы стандартные: апатичное состояние, общая слабость, расстройства сна – проблемы с засыпанием. В редких случаях продромальный период протекает бессимптомно и заболевание сразу начинается желтухой.
Почему болит печень после еды?
Длительность дожелтушного периода составляет 2–10 дней, но чаще всего это неделя. Переход в следующую фазу гепатита А происходит постепенно. В желтушном периоде симптомы гепатита А у взрослых меняются. Для него типичны: полное исчезновение признаков интоксикации, нормализация температуры тела, улучшение общего самочувствия.
Симптомы диспепсии сохраняются и даже усиливаются. Формирование желтухи медленное. Вначале у больного отмечается изменение цвета урины: она получает темный цвет. Затем склеры глаз становятся желтоватыми. Следом желтеют слизистые оболочки рта, мягкое нёбо. Последней изменяется цвет кожи: она становится интенсивного желто-шафранного оттенка.
Значительное увеличение печени и селезенки указывает на тяжелое течение заболевания
Тяжело протекающий гепатит А характеризуется следующей симптоматикой:
- формирование петехий, точеных кровоизлияний на слизистых и поверхности кожного покрова;
- образование на поверхности языка и зубов характерного желтоватого налета;
- увеличение печени и селезенки;
- небольшой болевой синдром при ее пальпации;
- брадикардия;
- снижение показателей АД;
- обесцвечивание каловых масс.
Продолжительность желтушного периода не больше месяца. Чаще всего он ограничивается 2 неделями. Далее следует период реконвалесценции (выздоровления). Состояние нормализуется, признаки желтухи исчезают. Фаза занимает 3–6 месяцев.
В большей части диагностированных случаев гепатит А проходит в легкой или среднетяжелой форме. Тяжелое течение отмечается редко. Больной после полного выздоровления вирусоносителем не является.
Лечение гепатита А (Болезни Боткина) у детей
Терапевтические мероприятия для детей разных возрастов проводятся с учетом стадии и запущенности процесса. Обычно требуется помещение ребенка в стационар, где будет проводиться лечение гепатита А в соответствии с нормами и правилами СанПиНа. Так предотвращается распространение инфекции и пресекаются пути заражения. Каждый ребенок размещается в больнице отдельно, чтобы пресечь перекрестную передачу вируса друг другу. Это значительно облегчает процесс лечения гепатита А у детей, особенно младшего возраста.
Терапия включает соблюдение строгого постельного режима в острый период. Такое лечение Болезни Боткина длится до момента нормализации цвета мочи и улучшения показателей лабораторных исследований крови.
Для облегчения состояния при интоксикации назначается лечение вирусного гепатита А дезинтоксикационными средствами: физраствор и раствор глюкозы внутривенно. Внутрь пациенты принимают сорбенты: активированный уголь, «Энтеросгель», «Фильтрум» и пр.
Гормональная терапия обычно не используется в детской терапии, но актуальна при злокачественном течении и обострении процесса. Если у малышей выявляется сильное поражение клеток печени (что можно увидеть, если сдать анализы на гепатит А и проследить повышение уровня ферментов в 5 и больше раз), врач дополнительно прописывает противовирусные препараты. Обычно применяют «Интерферон», «Виферон», «Раферон-А» и другие.
Часто лечение гепатита А у детей проводят с помощью иммуномодуляторов: «Декариса», «Циклоферона», «Тактивина» и пр.
Для поддержки печени пациента применяются гепатопротекторы: «Эссенциале Н», «Эссенциале Форте». Благодаря входящим в их состав фосфолипидам лечение гепатита А протекает быстрее за счет восстановления клеток печени. Помогут в терапии недуга и растительные препараты: «Карсил». «ЛИВ 52», «Легалон» и другие.
Для ускорения восстановления защитных сил организма принимают витаминные комплексы и общеукрепляющие средства. Некоторым детям назначаются желчегонные препараты: «Холензим», «Хофитол» и пр.
Необходимо ли соблюдать диету больным хроническим гепатитом «В»?
Никакой особой диеты при хроническом вирусном гепатите не требуется, однако, Вам следует избегать употребления алкоголя даже в незначительных дозах, так как совместное действие алкоголя и вируса на печень значительно повышает риск развития цирроза и рака печени. Если у Вас избыточный вес, то следует ограничит употребление жиров, калорийной пищи, так как отложение жира в печени ускоряет развитие цирроза. Следует избегать факторов, снижающих иммунитет, в частности инсоляцию, то есть Вам не следует пользоваться солярием и загорать на пляже. Целесообразно отказаться от курения. Вы можете продолжать заниматься физическими упражнениями. Полезны плавание и закаливающие процедуры, поддерживающие состояние Вашего иммунитета.
Лечение гепатита А (Болезни Боткина) у взрослых
После выявления недуга необходимо ограничить общение с окружающими, в идеале – отправиться в стационар на весь острый период. Лечение гепатита А у взрослых проводится практически по той же схеме, что и у детей. Это организация постельного режима, нарушать который крайне не рекомендуется, полное прекращение открытого общения с окружающими, выполнение всех рекомендаций врача.
Своевременное обращение за помощью к доктору и сдача анализа крови на гепатит А позволяют определить наличие сопутствующих заболеваний (в т.ч. заражение другими вирусами гепатита). Если иммунитет крепкий и защитные функции организма работают как положено, особое лечение гепатита А у взрослых не нужно. В случаях, когда болезнь серьезно повлияла на самочувствие пациента, врач прописывает следующие лекарственные средства:
- энтеросорбенты для детоксикации и удаления из организма отравляющих веществ – позволяют избавить клетки печени от дополнительной нагрузки (в этом случае лечить гепатит А нужно с помощью растворов Рингера-Локка, глюкозы, «Атоксила» и других);
- гепатопротекторы – в число препаратов входят «Гепатосан», «Легалон», «Урсонан», пр.;
- витамины – особенно важны витамины группы В;
- препараты для устранения симптоматики.
Улучшить работу печени поможет препарат, называемый урсодезоксихолевой кислотой в виде фармацевтических средств «Урсодекс», «Уросан» и пр.
Симптоматическое лечение гепатита А назначается отдельно в каждом случае. Если пациента беспокоят тошнота и рвота, ему назначают противорвотные средства, при болях – обезболивающие. Для улучшения общего самочувствия применяются витаминные препараты и иммуномодулирующие комплексы. При развитии печеночной энцефалопатии назначаются кортикостероиды.
Лечение Болезни Боткина имеет благоприятный прогноз, функциональность печени обычно полностью восстанавливается.
Чем опасна желтуха?
Осложнения болезни Боткина для новорожденных крайне тяжелые, в связи с чем требуется немедленная госпитализация и интенсивная терапия. В старшем возрасте заболевание протекает в более легкой форме, однако риск появления нежелательных последствий все же присутствует. Они выражаются:
- воспалением поджелудочной железы;
- суставным поражением (артритом);
- воспалением слизистой пищеварительного тракта;
- васкулитами;
- ренальной дисфункцией, которая выражается нефротическим синдромом;
- воспалением органов гепатобилиарной системы.
Иногда наблюдается вторичное инфицирование, развитие печеночной недостаточности и энцефалопатии.
Последствия желтухи у мужчин
Существует мнение, что болезнь Боткина может вызвать бесплодие, однако убедительных подтверждений этой теории пока не предоставлено. Патогенез развития данного осложнения до сих пор не установлен, поэтому в случае неудачных попыток зачатия причину нужно искать не в вирусном поражении печени.
Для мужчин желтуха опасна в той же степени, что и для женщин. Тяжесть осложнений зависит от сопутствующих заболеваний и образа жизни.
Учитывая распространенность алкоголизма среди представителей сильного пола, болезнь Боткина может быстро привести к печеночной недостаточности. Дело в том, что продукты распада спиртного токсически действуют на гепатоциты, из-за чего они постепенно гибнут. Вирусное инфицирование на фоне алкогольной болезни может привести к декомпенсации работы железы вплоть до полного отказа. Заметим, что цирроз быстрее развивается именно у мужчин.
Сильный пол в меньшей степени склонен к соблюдению диетического питания, вследствие чего пораженные гепатоциты при болезни Боткина испытывают дополнительную нагрузку (жирная, острая пища). Результатом этого может стать печеночная недостаточность, обусловленная необратимой гибелью клеток.
Последствия болезни Боткина у женщин
Согласно статистическим данным, слабый пол чаще страдает от холецистита, холангита и дискинезии желчевыделительных протоков. Из этого следует вывод, что гепатит А может провоцировать обострение хронических заболеваний билиарного тракта.
С другой стороны, женщины больше подвержены гормональным колебаниям. Они могут быть вызваны эндокринной патологией, приемом оральных контрацептивов, стрессами и беременностью. Все это отражается на метаболических процессах, вследствие чего повышается риск ожирения и прогрессирования сопутствующих болезней.
Лечение хронического гепатита А (Болезни Боткина)
Гепатит А полностью излечивается грамотно составленной терапией и не переходит в длительную (хроническую) стадию. Возможно осложнение, вызванное глобальным нарушением работы печени и невозможностью наладить ее нормальное функционирование в течение долгого периода (от 1-2 лет до десятилетий) после перенесенного заболевания. Лечение хронического гепатита А в таком случае носит симптоматический характер и направлено на восстановление разрушенных клеток печени, улучшение работы желчного пузыря, наблюдение за общим самочувствием пациента и соблюдением диеты, особенно в острый период.
Профилактика
Специфическая профилактика заражения отсутствует. Общими мерами предупреждения инфицирования становятся:
- качественно выполненное очищение источников подачи питьевой воды;
- соблюдение санитарно-гигиенических требований;
- эпидемиологический контроль на предприятиях, занимающихся производством, хранением и перевозкой пищевых продуктов.
В случае вспышки гепатита А в организованных коллективах в обязательном порядке реализуются противоэпидемические карантинные мероприятия. Заболевшие люди изолируются на срок в 2 недели. Больные перестают представлять опасность для окружающих людей после начала желтушного периода.
К работе и учебе допускаются только после клинического выздоровления, т. е. когда показатели анализов нормализуются. Лица, вступавшие в непосредственный контакт с инфицированными людьми, нуждаются в отслеживании состояния в течение 35 суток. В детских садах и школах на этот период объявляется карантин. В помещении выполняется тщательная санитарная обработка всех поверхностей.
Проще предотвратить развитие патологии, чем заниматься длительным лечением
Диагностика гепатита A
Перед тем как начать лечение гепатита А необходимо диагностировать болезнь и определить, на какой стадии развития она находится. Проводит диагностику недуга врач-инфекционист, который предложит сдать анализы на гепатит А. В большинстве случаев диагностирование ведется в несколько этапов:
- опрос или сбор анамнеза у пациента или его родственников (для детей);
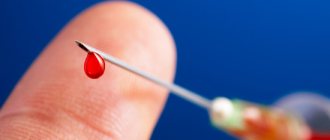
- проведение анализа крови на гепатит А (выявление маркеров вируса);
- биохимические анализы крови, мочи;
- обследование брюшной полости с помощью УЗИ.
Уже после этого назначается лечение гепатита А и организация наблюдения за пациентом в период восстановления.
Характеристика возбудителя
Вирус гепатита А принадлежит к группе Hepatovirus, геном представлен РНК. Устойчив вне тела носителя. При комнатной температуре погибает через несколько недель, при +4 способен выживать несколько месяцев, при -20 остается активным годами.
Возбудитель погибает при кипячении через 5 минут, может ненадолго оставаться активным в хлорированной водопроводной воде. Передается фекально-оральным способом преимущественно алиментарным и водным путем. Не исключено заражение контактно-бытовым путем: передача осуществляется через пользование общей посудой или предметами быта.
Диета при гепатите А
Как и при некоторых иных заболеваниях печени, лечение гепатита А невозможно без соблюдения строгой диеты. Без этого ослабленная печень не справится с возложенной на нее нагрузкой и не сможет переработать даже те привычные продукты питания, которые были ранее в рационе постоянно. Чтобы лечить гепатит А было проще, и болезнь быстрее ушла, специалисты еще советского времени разработали специальную диету, которая получила официальное название «Стол №5». Ее рекомендаций придерживаются и сегодня, несмотря на изобилие товаров на полках магазинов. Современные продукты питания импортного и отечественного производства лучше обходить стороной. Объясняется это легко: изделия нового поколения часто содержат консерванты, красители, пищевые добавки, которые пагубно влияют даже на совершенно здоровые клетки печени.
Стол №5: какие продукты нужно полностью исключить?
При гепатите А нужно полностью исключить алкоголь. Употребление табака и наркотических, сильнодействующих и некоторых лекарственных средств тоже нужно прекратить. Во время лечения вирусного гепатита А нельзя употреблять жареную, копченую, соленую и жирную пищу. Из рациона убирают маринованные продукты, мясо жирных сортов, любые продукты быстрого приготовления.
Строго запрещены в период лечения гепатита А и минимум полгода после выздоровления такие изделия, как чипсы, сухарики, продукты быстрого приготовления, газированная вода и другие напитки с красителями.
Что можно есть?
- Мясо либо рыбу (лучше выбирать нежирные сорта), приготовленные в пароварке или сваренные;
- молочные, а также кисломолочные продукты: кефир, 10-15% сметану, йогурты без добавок, творог;
- тушеные или свежие овощи;
- постные супы, иногда допускается борщ;
- яичные белки (лучше приготовленные в паровом омлете);
- сухари домашнего приготовления без соли и других усилителей вкуса;
- вчерашний хлеб;
- некрепкий черный, зеленый или травяной чай (с молоком или без), компоты, кисели и соки домашнего приготовления (из сладких фруктов и ягод), отвар ромашки или шиповника, минеральную негазированную воду.
Лечить гепатит А без соблюдения диеты нельзя, это может привести не только к нарушениям работы печени, но и ее полной остановке, что приведет к губительным для пациента последствиям.
Виды
Известны следующие формы вирусного гепатита А:
- желтушные;
- со стертой желтухой;
- безжелтушные.
Отдельно выделяется субклиническая (инаппарантная) форма, которая диагностируется только на основании результатов лабораторных анализов.
Течение заболевания может быть острым, затяжным, подострым и хроническим (крайне редко). Острый инфекционный гепатит по тяжести клинических проявлений может быть легким, среднетяжелым и тяжелым.
Профилактика гепатита А (Болезни Боткина)
Недуг всегда проще предупредить и не дать ему развиться, чем заниматься терапией его последствий для организма. Во избежание заражения гепатитом, врачи составили список рекомендаций, которого следует придерживаться абсолютно всем людям, независимо от особенностей организма, статуса, положения в обществе, места пребывания, возраста.
Необходимо запомнить такие правила поведения:
- тщательно мойте продукты перед тем, как давать их детям или употреблять в пищу – овощи, фрукты и ягоды необходимо замачивать в воде на несколько минут, а затем хорошо мыть руками или губкой;
- следует всегда соблюдать нехитрые правила личной гигиены не только в общественных местах, но и дома, на работе – необходимо мыть руки с использованием мыла по возвращении с улицы, посещения уборной и перед едой (даже если дело касается перекуса);
- никогда не используйте в пищу воду из-под крана, даже если речь идет о личной скважине с, казалось бы, абсолютно чистой водой без химикатов (там могут находиться болезнетворные микроорганизмы, которые попали в грунтовые воды);
- избегайте купания в водоемах со стоячей водой (особенно в жаркое время года и в незнакомой местности);
- никогда не пейте сырую воду из неизвестных источников;
- проводите вакцинацию;
- откажитесь от употребления вредной пищи, обогатив свой ежедневный рацион продуктами, содержащими клетчатку, природные витамины и микроэлементы;
- забудьте о вредных привычках: исключите употребление алкогольных и наркотических препаратов, табачных изделий;
- не занимайтесь самолечением: все лекарственные препараты должен назначать врач, а если необходимо проводить постоянную терапию группой препаратов, следует подобрать такие, которые имеют максимально щадящее воздействие на печень (обсудить этот вопрос можно с лечащим доктором или изучив инструкции к препаратам);
- перед тем как отправиться в другую страну с туристическим или рабочим визитом, необходимо запастись средствами личной гигиены: влажными и сухими салфетками, специальными очищающими составами для обеззараживания поверхности рук, емкостью для воды (хотя бы на 0,5-1 литр). Это особенно касается стран с неблагополучной эпидемиологической обстановкой, где найти воду для мытья рук крайне проблематично, а принимать пищу все равно придется;
- перед поездкой в другие регионы и страны следует уточнить эпидемиологическую обстановку. Если она неблагоприятная, следует отложить путешествие (по возможности).
Все эти рекомендации позволят вам уберечь себя от заражения вирусным гепатитом А.
Диагностика патологии
Диагноз ставится на основании характерной симптоматики, а также физикальных исследований и лабораторных тестов. Больные обязательно сдают кровь. Биохимия показывает следующие изменения:
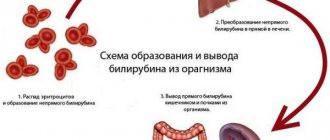
- повышенное содержание билирубина (билирубинемия);
- рост активности печеночных ферментов – АСТ, АЛТ;
- уменьшение протромбинового индекса;
- снижение показателей альбумина;
- падение тимоловой и рост сулемовой пробы.
Изменения фиксируются и в общем анализе крови. Отмечается повышение скорости оседания эритроцитов, а также лейкопения и лимфоцитоз. Существует также и специфическая диагностика, основывающаяся на определении антител. Используется методика ИФА и РИА. Более точным способом является серодиагностика, позволяющая выявлять в составе крови вирусную РНК.
К каким специалистам обращаться при гепатите А?
При малейших подозрениях на заболевание требуется прекратить или ограничить контакты с окружающими, как можно скорее обратиться к врачу. Для уточнения диагноза (на начальных стадиях) нужно получить консультацию терапевта. Когда симптоматика становится более выраженной, следует обратиться к гепатологу, гастроэнтерологу, инфекционисту. Эти специалисты помогут вылечить гепатит А, устранить его симптомы, избежать неприятных последствий.
Этот недуг нельзя лечить самостоятельно, потому что при неправильной терапии его последствия могут стать губительными для человека.
Диагностика
Диагностика гепатита А опирается на клинические признаки болезни: увеличение печени, желтуху и другие симптомы. Врач учитывает и эпидемиологические факторы, то есть как заражаются инфекцией (употребление некипяченой воды, продуктов неизвестной чистоты и так далее).
Решающее значение имеют лабораторные исследования. Специфические для болезни анализы:
- полимеразная цепная реакция для выявления вирусного генетического материала;
- иммуно-ферментный анализ для обнаружения антител к возбудителю класса IgM.
Если в организме определяются только антитела класса IgG – это говорит о перенесенном ранее заболевании или иммунитете к нему. Хронический форма заболевания не встречается, но бывают случаи здорового вирусоносительства.
Неспецифические лабораторные признаки заболевания у женщин и других групп больных необходимы для оценки тяжести инфекционного процесса и эффективности назначенных препаратов:
- АЛТ и АСТ;
- билирубин и его фракции (прямой, непрямой);
- уровень белка в сыворотке крови, фибриноген.
Для уточнения размеров печени применяется УЗИ.
Приём ведут врачи:
Детские специалисты
Консультирует онлайн
Грешнякова Вера Александровна
Инфекционист, гепатолог, гастроэнтеролог, кандидат медицинских наук, первая категория
Кижло Людмила Борисовна
Инфекционист, гепатолог, гастроэнтеролог, кандидат медицинских наук, высшая категория
Ножкин Михаил Сергеевич
Инфекционист, гепатолог
Ревчук Екатерина Владимировна
Инфекционист, гепатолог, гастроэнтеролог
Ровный Виктор Борисович
Инфекционист, гепатолог, гастроэнтеролог, кандидат медицинских наук, высшая категория
Черных Михаил Дмитриевич
Инфекционист, гепатолог, гастроэнтеролог, кандидат медицинских наук, высшая категория
Вирусный гепатит А: современные особенности клиники, диагностики и профилактики
Вирусный гепатит А (ГА) традиционно считался преимущественно детским, легким, доброкачественным, самолимитирующим заболеванием и потому не привлекал особого внимания ни клиницистов, ни ученых. Однако в последние годы появились новые данные, побуждающие пересмотреть некоторые положения, ранее казавшиеся незыблемыми. В частности, в России заболеваемость ГА взрослых превышает таковую у детей; болезнь протекает не всегда «гладко»; о возможности летального исхода от ГА российские врачи знают не только по данным зарубежной литературы, но и по собственному опыту.
ГА — одно из самых распространенных на земле заболеваний человека, в мире ежегодно регистрируется около 1,4 млн случаев [5]. И в России до настоящего времени заболеваемость ГА остается высокой; в общей структуре острых вирусных гепатитов на его долю приходится более 50%. По экономическим затратам ГА занимает в России 5?е место среди всех регистрируемых инфекций. Неудивительно, что ГА в последние годы привлек внимание как практикующих врачей различных специальностей (инфекционистов, педиатров, гастроэнтерологов, терапевтов), так и представителей медицинской науки. В июне 2010 г. в Москве состоялась Всероссийская научно-практическая конференция, на которой были обобщены современные аспекты эпидемиологии, клиники, специфической лабораторной диагностики и профилактики гепатита А [1].
Возбудитель гепатита А — вирус (ВГА, Hepatitis A virus, HAV), впервые идентифицирован Файнстоуном с соавторами в 1973 г.; является гепатотропным, обладает слабым цитопатогенным действием на печеночные клетки. ВГА относится к числу наиболее устойчивых к факторам внешней среды вирусов человека, способен длительно сохраняться в воде, пищевых продуктах, сточных водах, на различных объектах внешней среды [2, 6].
Эпидемиология. ГА — классический антропоноз, единственным источником (резервуаром) возбудителя инфекции является человек. Вирус выделяется больными с различными формами заболевания, в том числе наиболее частыми (особенно у детей): безжелтушной и стертой, которые обычно не диагностируются, соответственно, заболевшие этими формами не госпитализируются, ведут активный образ жизни и могут заражать окружающих. От больных желтушной формой вирус выделяется с фекалиями наиболее интенсивно в конце инкубационного и в течение преджелтушного периодов, т. е. тоже еще до распознавания ГА. С появлением желтухи в большинстве случаев заразительность больных значительно уменьшается. Именно эта особенность — наиболее активное выделение вируса из организма больного до появления желтухи в сочетании с высокой устойчивостью ВГА во внешней среде обуславливает широкое распространение гепатита А. Вирус ГА обладает высокой инфекционностью, для заражения гепатитом А достаточно всего нескольких вирусных частиц [7–9].
ГА — типичная кишечная инфекция с фекально-оральным механизмом передачи возбудителя. Пути передачи: водный, пищевой и бытовой. Факторами передачи, как при всех кишечных инфекциях, являются различные пищевые продукты (в том числе морепродукты, замороженные овощи и фрукты), не подвергающиеся термической обработке, а также вода и грязные руки. Крупные вспышки ГА связаны с загрязнением фекалиями водоемов, являющихся источником водоснабжения, или с попаданием сточных вод в водопроводную сеть. В детских коллективах большое значение имеет контактно-бытовой путь передачи через грязные руки и различные предметы обихода: игрушки, посуду, белье и т. д. Водные и пищевые вспышки неоднократно регистрировались в России (в том числе в Москве, Санкт-Петербурге, Нижнем Новгороде, Тверской обл.) в 2005–2010 гг. [1].
Восприимчивость людей к гепатиту А всеобщая. В регионах с широким распространением вируса ГА (страны Африки, Юго-Восточной Азии, Латинской Америки) большинство случаев инфицирования приходится на детей раннего возраста [8, 11].
В развитых странах первая встреча с вирусом ГА может произойти в подростковом возрасте и позже. Особенно велик риск заражения при выезде в жаркие страны (туризм, путешествия) с дефицитом воды, плохой системой канализации и водоснабжения и низким уровнем гигиены местного населения. Не случайно ГА называют болезнью путешественников. Развитие массового туризма, посещение регионов мира, эндемичных по ГА, представляют повышенный риск инфицирования для россиян. Массовая миграция также способствует активной циркуляции ВГА на территории России.
В России прежде ГА был преимущественно детской инфекцией, но в последние годы вследствие ряда причин (снижение рождаемости, уменьшение числа детей, посещающих детские дошкольные учреждения, и др.) заболеваемость ГА сместилась на более старшие возрастные группы.
Иммунитет после перенесенного гепатита А прочный и длительный, практически пожизненный.
Клиника. Продолжительность инкубационного периода колеблется от 7 до 50 дней, составляя в среднем около одного месяца.
Клиническая классификация ГА предусматривает выделение нескольких вариантов: желтушного, безжелтушного, стертого и субклинического (инаппарантного).
Классическим, хотя и не самым частым, считается желтушный вариант ГА, циклически протекающий, при котором вслед за инкубационным периодом следует преджелтушный. Болезнь начинается обычно остро с повышения температуры тела до 38–39 °С, симптомов интоксикации (головная боль, головокружение, необъяснимая слабость, разбитость, ломота в мышцах, костях, суставах и др.) и диспепсического синдрома (снижение аппетита, тошнота, горечь во рту, отрыжка, рвота, тяжесть в эпигастральной области и правом подреберье, задержка или послабление стула). Одновременно либо раньше диспептических иногда появляются незначительно выраженные катаральные явления со стороны верхних дыхательных путей (першение в горле, небольшая боль при глотании и др.), что нередко является основанием для ошибочного диагноза «ОРЗ» [9, 10]. У детей могут быть интенсивные боли в животе, имитирующие острый аппендицит, желчную колику; для взрослых это нехарактерно.
В конце преджелтушного периода, продолжительность которого чаще всего от трех до семи дней (с колебаниями от двух до 14) моча становится темно-желтой, а кал — осветленным. Однако эти очень важные для своевременной диагностики гепатита А симптомы не всегда замечаются больными.
У детей уже в преджелтушном периоде может быть выявлено увеличение печени.
В сыворотке крови заболевших ГА в преджелтушном периоде значительно (в 10 и более раз) повышается активность аминотрансфераз — АЛТ и АСТ, а в моче увеличивается содержание уробилина. Через 3–5 дней от дебюта болезни температура тела обычно нормализуется, но появляется иктеричность — вначале склер, затем кожи. Начинается желтушный период. Впрочем, в 2–5% случаев описанные выше симптомы преджелтушного периода не выявляются, и тогда ГА начинается с изменения окраски испражнений и желтушного окрашивания склер.
Обычно с появлением желтухи самочувствие больных довольно быстро начинает улучшаться, нормализуется температура тела, исчезают симптомы преджелтушного периода. Дольше остальных сохраняются слабость и снижение аппетита. В последние годы нередко у больных ГА на фоне появившейся желтухи продолжается лихорадка и нарастают симптомы интоксикации; обычно это бывает у пациентов с хронической алкогольной интоксикацией или наркотической зависимостью.
Желтуха при ГА нарастает быстро, достигая максимума обычно за 3–5 дней, в последующие 5–10 дней держится на одном уровне, а затем интенсивность ее уменьшается. В среднем продолжительность желтушного периода около двух недель. При осмотре выявляется увеличение печени, которая уплотнена, с закругленным краем, чувствительна при пальпации; увеличение селезенки отмечается в 10–15% случаев, у детей чаще. На высоте желтухи характерна брадикардия.
По мере уменьшения интенсивности желтухи нормализуется окраска кала и мочи, постепенно уменьшаются размеры печени.
В желтушном периоде сохраняется выраженная гиперферментемия с преимущественным повышением активности АЛТ по сравнению с АСТ (соответственно коэффициент де Ритиса всегда менее 1). Гипербилирубинемия обычно умеренная и непродолжительная, обусловлена преимущественно связанной фракцией билирубина. Характерно значительное повышение показателя тимоловой пробы.
В гемограмме отмечаются нормоцитоз или лейкопения, относительный лимфоцитоз; СОЭ нормальная.
Период реконвалесценции характеризуется обычно достаточно быстрым исчезновением клинических и биохимических признаков вирусного гепатита, в частности гипербилирубинемии. Позднее нормализуются показатели активности АЛТ и АСТ; повышение тимоловой пробы может сохраняться долго, в течение нескольких месяцев. Самочувствие переболевших ГА, как правило, бывает удовлетворительным, возможны утомляемость после физической нагрузки, неприятные ощущения в животе после еды, иногда сохраняется незначительное увеличение печени. Продолжительность этого периода в большинстве случаев не превышает трех месяцев.
В некоторых случаях период реконвалесценции может затягиваться до 6–8 и более месяцев, возможны обострения (ферментативные или клинические), а также (в 3–20%) рецидивы. Последние возникают обычно у лиц 20–40 лет через 1–3 месяца после основной волны и протекают, как правило, легче, чем первая волна заболевания. Впрочем, описаны рецидивы с острой почечной недостаточностью, а также с летальным исходом.
Описанный выше желтушный вариант ГА чаще всего протекает в легкой или среднетяжелой формах. Тяжелая форма ГА встречается не более чем у 1% больных, преимущественно у лиц старше 40 лет, у пациентов с хронической алкогольной интоксикацией или наркотической зависимостью, хроническими вирусными гепатитами иной этиологии (В, D, С). Среди детей тяжелая форма ГА регистрируется в период полового созревания, а также на фоне ожирения и отягощенного аллергологического анамнеза.
Фульминантная форма ГА с развитием острой печеночной недостаточности, энцефалопатией встречается редко, в 0,1–1% всех случаев.
Иногда, особенно у лиц старших возрастных групп, ГА сопровождается выраженным холестатическим компонентом, при этом желтушный период удлиняется до нескольких месяцев, интенсивность желтухи велика, болезнь сопровождается зудом кожи, в сыворотке крови значительно повышается активность щелочной фосфатазы [3, 6].
Синдром холестаза характерен и для ГА с аутоиммунным компонентом, сочетаясь в этом случае с другими системными иммунными нарушениями, как то васкулит, нефрит, полиартралгия, пурпура, острая гемолитическая анемия, лихорадка и др. В сыворотке крови появляются криоглобулины и ревматоидный фактор, повышены показатели ЦИК, гамма-глобулиновой фракции белкового спектра, могут выявляться аутоантитела (в частности, к гладкой мускулатуре).
Безжелтушный вариант характеризуется теми же клиническими и лабораторными признаками, что и желтушный, однако отсутствие одного из самых заметных проявлений гепатита — желтухи и соответственно гипербилирубинемии затрудняет диагностику. Клиническая симптоматика безжелтушного варианта соответствует проявлениям преджелтушного периода классического желтушного варианта. Возможны кратковременное повышение температуры тела, диспепсические явления, слабость, катаральный синдром и др. в течение 3–5 дней. Увеличивается и становится слегка болезненной при пальпации печень, может быть потемнение мочи. Выявляется гиперферментемия, показатели АЛТ и АСТ повышаются почти так же существенно, как и при желтушной форме, увеличивается показатель тимолового теста.
Безжелтушный вариант развивается в десятки раз чаще, чем желтушный, однако регистрируется редко, обычно только при целенаправленном обследовании детских коллективов и в эпидемических очагах ГА. Чем младше ребенок, тем больше вероятность именно безжелтушного варианта ГА; у подростков и взрослых преобладает желтушный.
Стертый вариант проявляется минимальными и быстро проходящими клиническими симптомами (в том числе желтухой) в сочетании с гиперферментемией и повышенной тимоловой пробой.
При субклиническом (инаппарантном) варианте, в отличие от безжелтушного и стертого, самочувствие заболевших не нарушается, печень не увеличивается, желтуха не появляется, но показатели активности АЛТ и АСТ повышены, в сыворотке крови определяются специфические маркеры ГА.
В последние годы в России наблюдался рост заболеваемости не только гепатитом А, но и вирусными гепатитами другой этиологии (прежде всего В и С), а также ВИЧ-инфекцией. Следствием является учащение случаев гепатитов смешанной этиологии, отличающихся по течению и исходом от моноинфекции, вызванной ВГА. В частности, в одной из первых работ, посвященных особенностям ГА у лиц с вирусным гепатитом С (ВГС-инфекцией), отмечено: волнообразная гиперферментемия у реконвалесцентов ГА с ВГС наблюдается в 68% случаев в течение 6 месяцев и в 41% — до года. С другой стороны, при ко-инфекции ВГА и ВГС выявлено конкурирующее взаимодействие вирусов, что приводит к временному подавлению репликации ВГС.
ГА на фоне хронической инфекции вирусом гепатита В характеризуется пролонгированным течением, стойкими остаточными явлениями. У ВИЧ-инфицированных острый период ГА не имеет каких-либо примечательных особенностей, но появилось сообщение о длительной персистенции РНК ВГА в крови и гиперферментемии более трех месяцев у ВИЧ-серопозитивного пациента.
ГА и хроническая алкогольная интоксикация оказывают взаимоотягощающее влияние. При таком сочетании лихорадка может продолжаться более двух недель на фоне желтухи, нередко сочетание клинических признаков ГА и алкогольного абстинентного синдрома вплоть до метаалкогольного психоза; часто развивается декомпенсация алкогольной болезни печени, возможен летальный исход, что подтверждают наши наблюдения.
Осложнения для гепатита А не характерны, самое тяжелое из них — печеночная кома — встречается исключительно редко. Среди возможных осложнений следует иметь в виду функциональные и воспалительные заболевания желчных путей. Описаны также острая почечная недостаточность, гемолитико-уремический синдром, ассоциированные с инфицированием ВГА. В нашей клинике наблюдался 18-летний больной, у которого ГА осложнился массивным внутрисосудистым гемолизом, острой почечной недостаточностью, ДВС-синдромом; наступил летальный исход, непосредственной причиной которого было массивное легочное кровотечение. У лиц с нарушением функции Т-супрессоров во время и/или после перенесенного ГА может развиться аутоиммунный гепатит первого типа.
Летальный исход от ГА представляет исключительную редкость, тем не менее возможен у лиц старших возрастных групп и пациентов с предшествующими заболеваниями печени (алкогольной болезнью печени, хроническими гепатитами различной этиологии). Причиной смерти может быть отек мозга у больных с острой печеночной недостаточностью.
Таким образом, основными особенностями современного гепатита А являются:
- увеличение среди заболевших удельного веса взрослых, в том числе старших возрастных групп;
- частое сочетание с хронической алкогольной интоксикацией, хроническими гепатитами В и С, ВИЧ-инфекцией;
- наличие холестатического синдрома и аутоиммунного компонента;
- более частое развитие среднетяжелой, тяжелой и фульминантной форм;
- склонность к затяжному течению с обострениями и рецидивами.
Диагностика. Диагноз гепатита А устанавливают с учетом клинических, эпидемиологических и лабораторных данных. Основанием для предположения о ГА являются:
- острое начало болезни с высокой температурой тела, диспепсическими и астеновегетативными явлениями;
- короткий преджелтушный период;
- увеличение печени;
- улучшение самочувствия, нормализация температуры при появлении желтухи;
- гиперферментемия (АЛТ, АСТ) с коэффициентом де Ритиса менее 1;
- гипербилирубинемия (преимущественно за счет связанной фракции);
- высокий показатель тимоловой пробы;
- указание на контакт с больным(и) желтухой за 7–50 дней до заболевания или употребление сырой воды из случайных источников, немытых овощей и фруктов и т. д.; случаи ГА в коллективе, местности, где находился пациент в соответствующие инкубационному периоду сроки, выезд в страны Африки, Азии, Латинской Америки.
Специфическим маркером ГА являются антитела (иммуноглобулины) к вирусу гепатита А класса М (анти-ВГА или анти-HAV IgM), выявляемые методом иммуноферментного анализа (ИФА) в сыворотке крови с первых дней болезни и далее в течение 3–6 месяцев. Эти антитела («ранние») вырабатываются у всех больных ГА независимо от клинического варианта и формы тяжести; их обнаружение — ранний и надежный диагностический тест, позволяющий не только подтвердить клинический диагноз ГА, но и выявить его безжелтушный, стертый и субклинический варианты. Через 6–8 месяцев анти-ВГА IgM не обнаруживаются. Синтез специфических «поздних» анти-ВГА (анти-HAV) IgG начинается со 2–3-й недели болезни, титр их нарастает медленно и достигает максимума через 4–6 месяцев, затем снижается, но в течение нескольких десятилетий (возможно пожизненно) они выявляются методом ИФА. Анти-ВГА (анти-HAV) IgG обнаруживаются у части взрослых людей, что считается доказательством перенесенного ранее ГА и свидетельствует об иммунитете к этой инфекции. Анти-ВГА IgG вырабатываются также у вакцинированных против ГА.
В последние годы появилась возможность тестирования РНК ВГА с помощью молекулярно-генетических методов (полимеразная цепная реакция (ПЦР)). РНК ВГА в сыворотке крови может быть выявлена за несколько дней до повышения активности АЛТ, то есть ПЦР — высокоспецифический ранний метод диагностики ГА, но на практике пока используется редко.
Лечение. Больные гепатитом А, протекающим в легкой форме, могут лечиться на дому; остальные подлежат госпитализации и лечению в инфекционных больницах или отделениях. Этиотропная терапия не разработана, противовирусные препараты не используются [4].
При легкой форме ограничиваются базисной терапией, которая включает в себя соответствующую диету и щадящий режим. Из рациона исключают жареные, копченые, маринованные блюда, тугоплавкие жиры (свинина, баранина). Категорически запрещается алкоголь в любых видах. Рекомендуется обильное питье (до 2–3 литров в сутки) некрепко заваренного чая с молоком, медом, вареньем, а также отвара шиповника, свежеприготовленных фруктовых и ягодных соков, компотов, щелочных минеральных вод.
Больным среднетяжелой формой ГА с целью дезинтоксикации назначают энтеросорбенты (Энтеродез, Энтеросгель и др.), а при тошноте, отказе от питья внутривенно капельно 5% раствор глюкозы, раствор Рингера и др.; при тяжелой форме проводится интенсивная патогенетическая терапия, включая плазмаферез. В случаях с выраженным холестатичесим синдромом рекомендуются жирорастворимые витамины А и Е, энтеросорбенты, препараты урсодезоксихолиевой кислоты.
Пациентам ГА с хронической алкогольной интоксикацией показан адеметионин в первые две недели внутривенно по 800–1600 мг ежедневно, затем по 2–4 таблетки в день.
Потребность в витаминах должна обеспечиваться за счет натуральных пищевых продуктов. Если это невозможно, дополнительно назначаются поливитаминные препараты (Аевит, Аскорутин, Ундевит и др.) 3 раза в день после еды. Необходимо следить за ежедневным опорожнением кишечника. При запорах следует использовать лактулозу, дозу которой подбирают индивидуально (30–60 мл/сутки) таким образом, чтобы стул был ежедневно, оформленный или кашицеобразный.
Все реконвалесценты ГА должны находиться на диспансерном наблюдении в течение 3–6 месяцев в зависимости от их самочувствия, быстроты нормализации размеров печени и динамики результатов биохимических исследований. При отсутствии у реконвалесцентов каких-либо клинических и лабораторных отклонений от нормальных показателей они могут быть сняты с учета с рекомендацией освобождения от тяжелой физической работы и занятий спортом. В течение шести месяцев противопоказаны профилактические прививки, кроме (при наличии показаний) противостолбнячного анатоксина и антирабической вакцины. Нежелательно проведение плановых операций, противопоказано назначение гепатотоксичных медикаментов в течение полугода после перенесенного ГА.
При возобновлении у реконвалесцента ГА желтухи и гиперферментемии (АЛТ, АСТ) необходима повторная госпитализация для разграничения возможного рецидива ГА от манифестации гепатита иной этиологии (в т. ч. аутоиммунного). Реконвалесцентам со стойким умеренным повышением активности АЛТ и АСТ целесообразно назначение одного из гепатопротекторов: Фосфоглива по 1 капсуле 3 раза/сутки, силибинина (Карсила), Эссенциале Н по 1–2 капсуле 3 раза/сутки, адеметионина по 2–4 таблетки/сутки, урсодезоксихолиевой кислоты по 15 мг/кг/сутки.
Прогноз при ГА благоприятный. В подавляющем большинстве случаев наступает полное выздоровление в течение одного-трех месяцев после выписки из стационара. Среди других исходов ГА возможны остаточные явления в виде затянувшейся реконвалесценции (на протяжении 3–6 месяцев сохраняются астенический синдром, функциональные расстройства желудочно-кишечного тракта, небольшое повышение активности аминотрансфераз и/или тимоловой пробы). В некоторых случаях в периоде реконвалесценции ГА впервые проявляется синдром Жильбера. Кроме того, после перенесенного ГА могут выявиться дискинезия или воспаление желчевыводящих путей.
В любом случае гепатит А, протекающий в виде моноинфекции, заканчивается полным выздоровлением, формирование хронического гепатита не происходит.
Профилактика ГА, как и других кишечных инфекций, включает санитарно-гигиенические мероприятия (в т. ч. соблюдение личной гигиены, регулярное мытье рук, употребление только кипяченой воды), обеспечение населения доброкачественными питьевой водой и продуктами питания, надлежащая утилизация сточных вод. Ранняя диагностика ГА и изоляция заболевших еще до появления у них желтухи может предотвратить заражение окружающих.
Специфическая профилактика осуществляется инактивированными вакцинами, как отечественными, так и зарубежными. В России в Национальный календарь профилактических прививок вакцинация против ГА включена по эпидемическим показаниям. Прививкам подлежат: дети с трех лет, проживающие на территориях с высоким уровнем заболеваемости гепатитом А; медицинские работники, воспитатели и персонал детских дошкольных учреждений; работники сферы общественного питания; рабочие, обслуживающие водопроводные и канализационные сооружения; лица, выезжающие в гиперэндемичные по ГА регионы и страны, а также контактные в очаге гепатита А. Вакцинируются и воинские контингенты, дислоцированные в полевых условиях [1].
Вакцинация против гепатита А показана также пациентам с хроническими заболеваниями печени, в том числе бессимптомным носителям австралийского антигена (НВsAg), больным хроническими гепатитами В и С. Высокая эпидемиологическая и экономическая эффективность вакцинопрофилактики определяют ее в настоящее время как наиболее эффективное средство контроля за вирусным гепатитом А.
Литература
- Актуальные вопросы эпидемиологии и профилактики гепатита А. Сб. тезисов Всероссийской конференции, 2010. 44 с.
- Балаян М. С. Гепатит А: вчера, сегодня, завтра //Медицина для всех. 1999; 2 (13): 22–25.
- Болезни печени и желчевыводящих путей: Руководство для врачей под редакцией В. Т. Ивашкина. М.: ООО Издательский дом «М-Вести», 2002; 416 с.
- Вирусные гепатиты. Стандарты медицинской помощи больным. Клиника, диагностика, лечение и диспансеризация взрослых и детей с вирусными гепатитами. Методическое пособие / О совершенствовании медицинской помощи больным вирусными гепатитами: Приказ Комитета здравоохранения г. Москвы. М., 2000; 98 с.
- Гепатит А. Информационный бюллетень ВОЗ № 328, 2008 г.
- Инфекционные болезни: национальное руководство. Под ред. Н. Д. Ющука, Ю. Я. Венгерова. М.: ГЭОТАР-Медиа, 2009. 1056 с.
- Лекции по инфекционным болезням. Под ред. академика РАМН Н. Д. Ющука, член-корр. РАЕН Ю. Я Венгерова. 3-е изд. М.: Медицина, 2007; 1032 с.
- Майер К.-П. Гепатит и последствия гепатита: Пер. с нем. Научный редактор А. А. Шептулин. М.: Гэотар Медицина, 1999. 423 с.
- Руководство по инфекционным болезням. Под ред. чл.-корр. РАМН Ю. В. Лобзина. СПб: Фолиант, 2000. 932 с.
- Соринсон С. Н. Вирусные гепатиты в клинической практике. 2-е изд., перераб. и доп. СПб: Теза, 1998; 330 с.
- Шерлок Ш., Дули Дж. Заболевания печени и желчных путей: Практическое руководство.: Пер. с англ. Под ред. З. Г. Апросиной, Н. А. Мухина. М.: Гэотар Медицина, 1999. 864 с.
Г. Н. Кареткина, кандидат медицинских наук, доцент
МГМСУ, Москва
Контактная информация об авторе для переписки
Стоимость лечения гепатита А:
| Наименование услуг | Цена в рублях | |
| Санкт-Петербург | Всеволожск | |
| Первичный прием гепатолога 2 ступени | 2100 | — |
| Повторный прием гепатолога 2 ступени | 1900 | — |
| Первичный прием гепатолога, ведущего специалиста | 2500 | — |
| Повторный прием гепатолога, ведущего специалиста | 2300 | — |
| Первичный прием гепатолога Кижло Л.Б./Ровного В.Б. | 3000 | 3000 |
| Повторный прием гепатолога Кижло Л.Б./Ровного В.Б. | 2700 | 2700 |
| Первичный прием гепатолога Черных М.Д. | 3300 | — |
| Повторный прием гепатолога Черных М.Д. | 2900 | — |
Осложнения
Гепатит А редко дает осложнения, обычно заболевание заканчивается полным выздоровлением. Самое тяжелое осложнение болезни Боткина — печеночная недостаточность. После выздоровления от гепатита А обычно сохраняется стойкий иммунитет и повторное заболевание не возможно. Однако если лечение не завершено, и полное выздоровление не наступило, возможно появление повторной волны заболевания — рецидива. Такое случается у 15% заболевших болезнью Боткина и может повторяться неоднократно.
Печеночная недостаточность — это редкое и потенциально опасное для жизни осложнение гепатита, при котором печень может перестать нормально функционировать. Обычно ей подвержены следующие группы людей:
- люди с ослабленной иммунной системой (в результате хронического заболевания, такого как диабет, или побочного эффекта некоторых методов лечения, например, химиотерапии).
- люди с уже имеющимся заболеванием печени, таким как цирроз или гепатит C (более тяжелый тип гепатита);
Некоторые симптомы печеночной недостаточности схожи с симптомами гепатита A и включают в себя желтуху, тошноту и рвоту.