Врачи Стоимость
Прейскурант Врачи клиники
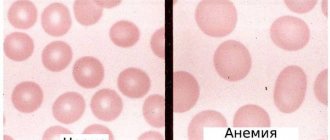
Анемия — это целая категория синдромов, для которых характерно снижение концентрации гемоглобина и количества эритроцитов. Диагностируется такое состояние только по результатам лабораторных исследований, определить заболевание «на глаз» невозможно. Симптомы анемии у взрослых могут существенно различаться. Поэтому направленность лечения зависит от общего состояния здоровья, причин, вызвавших недуг, возраста и пола, сопутствующих патологий.
Анемия — что это и насколько опасна
Это заболевание также носит название малокровия. Это клинико-гематологический синдром, который может возникать как следствие той или иной патологии. Белок гемоглобин синтезируется в костном мозге с участием железа и является составляющей частью эритроцитов – красных кровяных телец. Он доставляет кислород к тканям, а также помогает утилизировать углекислый газ, доставляя его к легким.
Такая важная функция легко объясняет опасные последствия анемии. Во-первых, даже в условиях нехватки железа в рационе организм будет всеми силами бороться с анемией: сначала железа не будет хватать в тканях и органах, и лишь в последнюю очередь в крови. А это значит, что анемия нередко сопровождает серьезные заболевания костного мозга, опухоли, тяжелые гематологические недуги. Обратить внимание на анемию важно как можно раньше именно по этой причине.
Во-вторых, снижение уровня гемоглобина может повлечь за собой следующие последствия:
- ослабление защитных сил и повышение восприимчивости к агрессивным факторам среды;
- снижение физической выносливости и переносимости интеллектуальных нагрузок;
- высокие риски развития заболеваний сердца;
- высокие риски развития гнойно-септических процессов.
Особого внимания заслуживают беременные женщины. Анемия в период вынашивания ребенка может повлечь высокую вероятность самопроизвольного прерывания беременности, гипотрофию плода и задержку внутриутробного развития, появление гипоксии, дискоординацию родовой деятельности. Физиологическая кровопотеря в родах или при выполнении кесарева сечения не вызовет осложнений у здоровой женщины, но у будущей мамы с анемией может также стать причиной тяжелых последствий.
Как лечить?
Лечение гипохромной анемии базируется на причинах ее вызвавших. Для устранения клиники анемии используют препараты железа и витамин В12. Следует принять во внимание, что витамины не задерживаются в организме и быстро выводятся почками, поэтому достичь молниеносного эффекта не удастся.
Основные принципы проведения терапии:
- Препараты – источники железа назначают на срок от 1 до 1,5 месяцев. Это позволяет повысить уровень гемоглобина в крови. Такими лекарственными средствами являются: Феррум Лек, Гемофер, Фенюльс. Если больному показаны препараты для парентерального введения, то лечение должно проводиться в условиях стационара, так как инъекции сопряжены с высоким риском развития аллергической реакции.
- Цианокобаламин назначают в том случае, когда у больного диагностирован дефицит витамина В12. Длительность терапевтического курса может составлять от 30 дней до 2 месяцев.
- При обнаружении дефицита фолиевой кислоты, потребуется ее пероральный прием. Длительность терапии составляет месяц.
В зависимости от индивидуальных показаний, врач может назначить пациенту препараты разной формы выпуска: в таблетках, в капсулах, в растворе, в сиропе и пр. Инъекционное введение препаратов показано лишь в том случае, если у человека имеется острое заболевание органов пищеварительной системы, либо его состояние крайне тяжелое. При этом пациент должен быть госпитализирован.
Диета
Лечение анемии предполагает соблюдение диетического питания.
Основные правила, которые необходимо выполнять:
- Каждый день человек должен получать около 130-150 г белка животного происхождения. Причем упор следует делать на говядину и телятину. Белок является базой для синтеза гемоглобина и красных кровяных телец.
- Жирную пищу в меню нужно ограничить, так как она оказывает негативное воздействие на процесс кроветворения.
- Чтобы повысить аппетит пациента, следует вводить в его рацион разнообразные блюда. Это может быть рыба, мясо, грибы.
- В рационе должны присутствовать продукты, являющиеся источником витаминов группы В – это яйца, творог, дрожжи, рыба. Каждый день нужно съедать хотя бы 100 г печени.
Продукты, которые обязательно должны быть в меню:
- Печень, мясо и рыба с низким процентом жирности. Особенно полезна говядина, которая является источником гемового железа и витаминов.
- Творог.
- Грибы.
- Яйца.
- Хлеб.
- Пивные дрожжи.
- Сок граната. Его также можно разводить в равных пропорциях со свекольным соком.
- Горох, чечевица и фасоль.
- В качестве источника витамина С употребляют в пищу различные ягоды.
Также существуют продукты питания, которые не дают железу усваиваться в организме. К ним относят: крупы (пшено и овсяные хлопья), чай, зелень, цельное молоко, кофе, жирные блюда. Их из меню следует исключить.
Ориентировочное меню на 1 день для человека с гипохромной анемией:
- Первый прием пищи: отварное всмятку яйцо, каша из проса с яблоком, сок граната.
- Перекус: творог и отвар шиповника.
- Обед: суп овощной, картофельные зразы и отварные овощи, жареная печень, ягодный салат и компот.
- Перекус: напиток на основе дрожжей, печеная свекла.
- Ужин: говяжьи ребра в тушеном виде, салат с зеленым горошком, фасолью и растительным маслом, рябиновый морс.
Рецепты приготовления блюд:
- Для приготовления каши из проса потребуется 0,25 кг хлопьев и 0,5 л сока яблок. Хлопья заливают соком и оставляют настаиваться на ночь. Утром проваривают кашу в кастрюле на протяжении 10 минут.
- Для приготовления печеной свеклы нужно ее вымыть, смазать растительным маслом, присыпать солью и запечь в духовке. Время выпечки составляет 45 минут при температуре 175 °C.
- Напиток с дрожжами. В 100 мл воды растворяют 10 г живых дрожжей и оставляют на час. Спустя это время напиток можно пить.
- Салат с ягодами: смешивают малину, клубнику и ежевику, добавляют к ним резаный банан и яблоко, заливают лимонным соком и чайной ложкой меда.
- Рябиновый морс. Ягоды в количестве 100 г измельчают, добавляют к ним цветы рябины и мяту (10 г). На 2 столовых ложки смеси берут 0,2 л кипятка, заливают им рябину, дают настояться.
Симптомы анемии
Симптомы анемии и особенности лечения могут различаться у пациентов разных возрастных групп, пола, общего состояния здоровья. Наиболее характерными признаками являются следующие:
- бледность кожи (от белого до желтоватого оттенка) и слизистых оболочек;
- выпадение волос (не очаговое облысение, а равномерная потеря волос);
- ломкость ногтей, изменение структуры ногтевой пластины, внезапно появившиеся белые пятна на ногтях;
- изменение вкусовых ощущений, чувство жжения на языке;
- трещины в уголках рта;
- нарушения менструального цикла у женщин;
- снижение физической активности, устойчивости к физическим нагрузкам;
- слабость в мышцах;
- повышенная сонливость;
- быстрые изменения настроения, раздражительность;
- головокружение, периодические головные боли, реже обмороки;
- шум в ушах, потемнение или «мушки» в глазах;
- необычные гастрономические предпочтения, к примеру, желание попробовать на вкус лакокрасочные материалы, землю, мел и пр.;
- боли за грудиной, как правило, в области сердца.
В каждом конкретном случае могут наблюдаться далеко не все перечисленные симптомы. Иногда анемия обнаруживается случайно, во время диагностики общего состояния здоровья, когда пациент пришел к врачу по другому поводу. Так, частые респираторные заболевания являются распространенным последствием анемии, и обращение к врачу позволяет выявить истинные причины постоянных недомоганий.
Анемия: симптомы, лечение, профилактика
Чувствовать себя вялым, усталым и разбитым не нравится, наверное, никому. Одно дело, когда такое состояние появляется периодически – после тяжелого трудового дня, сильного стресса или после перенесенной болезни. И совсем другое, когда состояние «разбитости» становится перманентным: усталость и слабость не проходят даже после полноценного отдыха. И вдруг еще добавляется побледнение кожи, руки и ноги постоянно мерзнут, сердце выпрыгивает из груди, волосы выпадают и шумит в ушах. Это повод забить тревогу и обратиться к врачу, поскольку причин такого состояния может быть великое множество. Об одной из них мы поговорим в нашей статье. Сегодня речь пойдет об анемии. Что это за болезнь? Насколько она опасна? Как лечить и предотвратить анемию? На эти, и не только, вопросы ответит врач-терапевт Клиники «СМИТРА», доктор с более чем 30-летним опытом Марченко Светлана Александровна.
Что такое анемия?
В эритроцитах (красных кровяных тельцах) содержится сложный белок – гемоглобин
, который синтезируется костным мозгом при помощи железа. Главная его функция — разносить кислород по организму: после доставки кислорода к тканям гемоглобин забирает углекислый газ и доставляет его в легкие.
Анемия (или малокровие)
– это состояние, при котором происходит снижение количества гемоглобина иногда со снижением количества эритроцитов. Из-за этого ухудшается передача кислорода в ткани и возникает гипоксия, т.е. кислородное голодание тканей.
Причины возникновения и виды анемии
Анемия может быть как самостоятельным заболеванием, так и симптомом или проявлением осложнения другой болезни или синдрома. Среди основных причин возникновения малокровия выделяются следующие:
1.
Анемии, возникающие при нарушении кровообразования
. Это, прежде всего, железодефицитные анемии (возникают вследствие недостатка железа в организме), анемии беременных и кормящих (в период беременности и лактации в организме женщины увеличивается объем циркулирующей крови, что приводит к ее «разжижению» и падению доли гемоглобина в общем объеме крови).
2. Железонасыщенные анемии
. При таких анемиях железо в эритроцитах содержится в достаточных количествах, но по разным причинам не может быть использовано костным мозгом для синтеза гемоглобина. К железонасыщенным анемиям относятся В-12- дефицитная анемия, раковая, глистная анемии; анемия, возникающая при инфекциях. Возможно появление малокровия при воздействии химических реактивов, радиации, медикаментов, а также при иммунных нарушениях, гастритах, энтеропатиях.
3. Анемии, возникающие при повышенном кроворазрушении (гемолитические).
При таком виде малокровия значительно укорачивается срок жизни эритроцитов. Гемолитические анемии могут быть как наследственными, так и приобретенными. При наследственной форме проблема заключается в генетических отклонениях в структуре либо функциях эритроцитов. Приобретенная же гемолитическая анемия развивается вследствие избыточного разрушения красных кровяных телец из-за воздействия антител, токсинов и прочих факторов.
4. Анемии, возникающие при острых или хронических кровопотерях.
Сильные острые или хронические кровотечения истощают запасы железа в организме, что приводит к малокровию.
Разные формы заболевания отличаются симптомами и осложнениями. Без адекватного лечения анемия может осложниться патологией сердечно-сосудистой системы, преждевременными родами или даже летальным исходом.
В чем опасность длительно существующей анемии?
Как мы уже сказали выше, анемия приводит к гипоксии – кислородному голоданию тканей. Поэтому даже при легком течении длительно существующая анемия способна нанести серьезный вред здоровью. Длительная гипоксия приводит к нарушению обмена веществ, накоплению токсических продуктов метаболизма, избыточной нагрузке на органы жизнеобеспечения – сердце, легкие, печень, почки, головной мозг. На фоне хронической анемии любое острое заболевание – ангина, вирусная инфекция и т.д. – протекают значительно тяжелее и сложнее поддаются лечению.
Симптомы анемии
Для каждого вида малокровия характерны свои проявления, но все же можно выделить ряд общих признаков анемий:
- слабость;
- шум в ушах;
- головокружение;
- одышка;
- потемнение в глазах;
- сердцебиение;
- снижение аппетита;
- затруднение при глотании;
- бледность и сухость кожных покровов, а также видимых слизистых оболочек;
- выпадение волос;
- ломкость, «исчерченность» ногтей, иногда их ложкообразная вогнутость;
- трещины в уголках рта;
- снижение артериального давления;
- со стороны желудочно-кишечного тракта отмечаются глоссит (воспаление тканей языка), атрофия слизистых пищевода, атрофический гастрит, боли в левом подреберье.
Для железодефицитной анемии характерно извращение вкуса (пристрастие к мелу, извести, углю, земле, зубному порошку, льду). Гемолитическая анемия может проявляться желтушностью кожных покровов и склер, увеличением печени и селезенки, темным цветом мочи и кала.
Как мы видим, проявления анемии могут быть абсолютно разнообразными. Поэтому при ухудшении самочувствия и при появлении описанных выше или любых других симптомов рекомендуем сразу же обратиться к врачу.
Как диагностировать анемию?
Диагностировать заболевание помогают лабораторные исследования, ведь определить заболевание «на глаз» невозможно. Только корректная диагностика поможет выбрать верную тактику дальнейшего лечения и, соответственно, гарантировать пациенту благополучный исход.
При подозрении на тот или иной вид анемии доктор обязательно назначит вам анализы крови: общий и биохимический. Изменения показателей (гемоглобина, железа, эритроцитов, СОЭ, витамина В12 и т.д.) не только ответят на вопрос: есть ли анемия, но и помогут доктору выбрать подходящий путь лечения.
В некоторых случаях одних лабораторных исследований крови недостаточно, поэтому пациенту назначается миелограмма – исследование костного мозга. Миелограмма помогает провести дифференциальную диагностику заболеваний крови.
Также доктор обязательно посоветует провести анализ кала на скрытую кровь, кал на яйца глистов и простейшие, капрограмму, и при необходимости кал на кальпротектин (специфический маркер воспаления кишечника).
Для исключения острой и хронической кровопотери проводится фиброгастродуоденоскопия (ФГДС), колоноскопия, при невозможности проведения данных процедур назначается ирригоскопия. Также показаны консультация проктолога, УЗИ органов брюшной полости и почек. Женщинам рекомендована консультация гинеколога.
На начальных этапах лечением малокровия занимается врач-терапевт. Затем при необходимости пациент может быть направлен к гематологу – специалисту, который занимается профилактикой, диагностикой и лечением крови и органов кроветворения.
Лечение анемии
Существует огромное количество разновидностей анемий. И все они лечатся по-разному. Именно поэтому при лечении недуга так важно учитывать причину, вызвавшую ее. При кровотечениях – это, прежде всего, борьба с кровотечением; при воспалительных заболеваниях — антибиотики, гормоны; при хронической почечной недостаточности – гемодиализ; при железодефицитной анемии — препараты железа, иногда даже переливание крови; при В12-дефицитной анемии — инъекции витамина В12; при недостатке витамина В9 (фолиевой кислоты) — препараты фолиевой кислоты.
Лечение любой анемии может назначать только квалифицированный доктор после тщательного обследования!
Иначе все попытки самостоятельного повышения гемоглобина будут малоэффективны, напрасны или даже опасны.
Можно ли лечить анемию народными средствами?
Для лечения анемии, в первую очередь, необходимо обратиться к специалистам и получить курс медикаментозной терапии. Народные средства же можно использовать в качестве вспомогательных при прохождении основного курса лечения, назначенного доктором.
Например, в плодах шиповника содержится огромное количество витаминов и других полезных веществ — железо, медь, магний. Отвары и настои шиповника полезны при железодефицитной анемии. Также эффективным вспомогательным средством при анемии является чеснок, и если вы из-за запаха не хотите его есть, то можно принимать чесночный настой.
Народные средства не могут являться основной терапией анемии! При подозрении на заболевание обязательно обратитесь к врачу!
Питание при анемии
Обратите пристальное внимание на продукты своего повседневного рациона. Достаточно ли в них железа? Для того, чтобы в организме не произошел дефицит этого важного элемента, необходимо употреблять в пищу продукты, насыщенные железом. Железом богаты как продукты животного происхождения, так и растительного. Железо животного происхождения содержится в мясе, субпродуктах, птице и рыбе. При том, чем темнее мясо, тем больше в нем железа. Этот тип усваивается наиболее эффективно (от 15 до 30%). Из продуктов растительного происхождения наиболее богаты железом бобовые, шпинат, яблоки, злаковые, орехи, сухофрукты. Железо из растительных продуктов усваивается организмом менее эффективно. Для улучшения усвоения железа из продуктов растительного происхождения их следует принимать с продуктами богатыми витаминами С (цитрусовые, зелень, томаты, сладкий перец, шиповник, капуста). Также хорошо сочетается с железом фолиевая кислота. Ее можно обнаружить в зерновом хлебе, кукурузе, авокадо, рисе, овсяной, ячневой, и перловой крупах.
Не рекомендуется одновременно употреблять продукты, богатые железом и кальцием (например, гречку с молоком), так как эти два элемента затрудняют усвоение друг друга. Помимо этого, не рекомендуется запивать чаем и кофе пищу, богатую железом. Танин, содержащийся в напитках, не позволяет железу усваиваться.
Стараясь повысить уровень железа с помощью пищи, не переусердствуйте! Большое количество богатой железом пищи может привести к его повышению, а это чревато новыми проблемами.
Анемия – распространенная и серьезная болезнь, которую нельзя пускать «на самотек». Для того, чтобы избежать развития анемии и других заболеваний, необходимо проходить ежегодный профилактический осмотр: сдать общий анализ крови и мочи, кал на скрытую кровь, пройти флюорографию, посетить терапевта, уролога, стоматолога женщинам – гинеколога.
При наличии признаков хронического кровотечения и воспаления, а также любых симптомов анемии срочно обращайтесь к доктору! Врач-терапевт назначит необходимое обследование и по его результатам адекватное лечение, которое поможет в максимально короткий срок вернуться к здоровой, полноценной жизни!
Будьте здоровы!
Материал подготовлен при участии врача-терапевта Клиники «СМИТРА» Марченко Светланы Александровны.
© 2010-2021 СМИТРА. Все права защищены. Никакие материалы данного сайта не могут быть скопированы и использованы без письменного разрешения, кроме как для частного, некоммерческого просмотра.
Отличия анемии у взрослых и детей
Согласно данным ВОЗ анемией больны около 2 млрд человек в мире. Большую часть составляют дети разного возраста. Едва ли не половина из них дошкольники, чуть больше четверти — маленькие пациенты школьного возраста. И у взрослых заболевание встречается достаточно часто. Этот синдром опасен и для детей, и для взрослых, причем у взрослых период лечения несколько дольше.
Анемия у детей может быть связана со специфической причиной: периодами быстрого роста. Механизмы кроветворения еще несовершенны, а скачок роста требует повышенного количества питательных веществ. С этим может быть связано временное снижение уровня гемоглобина в крови. Однако все же это не вариант нормы, а синдром, заслуживающий пристального внимания врача. Анемия может привести к снижению защитных сил, плохому набору веса, утрате аппетита, слабости, плаксивости. Своевременные методы диагностики и лечения анемии позволят скорректировать состояние и не допустить осложнений.
Самое опасное осложнение железодефицитной анемии (ЖДА) у взрослых — гипоксическая кома. При высоких кровопотерях она может стать причиной летального исхода. Поэтому важно вовремя обратиться к врачу.
Диагностика гипохромной анемии
Чтобы выставить диагноз доктор осматривает пациента и выслушивает его жалобы. В обязательном порядке врач уточняет, страдали ли от анемии ближайшие кровные родственники. Следующим этапом диагностики является проведение лабораторных исследований. Обязательно сдают кровь на анализ, чтобы подсчитать уровень эритроцитов и гемоглобина в ней.
| Возраст и пол | Нормальный уровень гемоглобина в г/л | Отклонения от нормы в г/л | |
| Мужской пол | 130-160 | Менее 130 | |
| Женский пол | 120-150 | Менее 120 | |
| Беременные женщины | 110-150 | Менее 10 | |
| Дети младше пяти лет | Новорожденные | 145 | Менее 145 |
| 1-14 дней | 130 | Менее 130 | |
| 15-28 дней | 120 | Менее 120 | |
| 1-5 лет | 110 | Менее 110 | |
В одном эритроците должно быть 0,85-1,15 гемоглобина. Гипохромная анемия характеризуется снижением этого показателя менее чем 0,85.
Чтобы уточнить диагноз, потребуется пройти через ряд дополнительных диагностических процедур, которые также позволяют выяснить причину анемии:
- Сдача кала на обнаружение в нем скрытой крови.
- Прохождение ФГДС для осмотра слизистой оболочки желудка и 12-перстной кишки.
- Колоноскопия предполагает осмотр кишечника.
- Сдача мочи на анализ.
- Ультразвуковое обследование почек.
- Рентгенологическое исследование легких.
- Все женщины должны пройти гинеколога.
- Выполняется пункция костного мозга.
- Делают анализ крови на определение уровня сывороточного железа.
Почему возникает анемия
Анемия может быть спровоцирована множеством факторов. Часто наблюдается сочетание причин, которые быстро приводят к нарушениям крови. Самыми распространенные факторы развития анемии:
- особенности диеты. Это наиболее коварная причина. Нехватка продуктов питания, богатых железом, витаминами группы В, может не восприниматься человеком всерьез. Это наблюдается при скудном рационе у женщин, стремящихся сбросить лишние килограммы, необходимости соблюдать определенный стол при заболеваниях ЖКТ и пр.;
- нарушения функции пищеварительной системы. Даже полноценный рацион не гарантирует отсутствие анемии, если железо не может усваиваться в полном объеме в связи с заболеваниями ЖКТ. Усвоение железа происходит в желудке и верхнем отделе тонкой кишки. Болезни этих органов могут привести к нарушению процесса и развитию ЖДА;
- заболевания, приводящие к нарушению продукции эритроцитов в костном мозге. К таким болезням относят патологии почек и эндокринной системы, белковое истощение, хронические инфекции, раковые опухоли;
- гемолиз. Это состояние, при котором эритроциты разрушаются раньше положенного срока. В норме физиологический гемолиз наступает не ранее, чем через 120 суток – столько «живет» эритроцит. При патологических состояниях срок жизни эритроцитов уменьшается, на фоне чего появляется анемия. Это может быть обусловлено длительной лекарственной терапией, инфекционными заболеваниями, ревматизмом, системными недугами (склеродермия и пр.), болезнями почек и др.;
- хронические кровопотери. Потери крови являются частой причиной анемии. К ним относят обильные менструации у женщин или короткий (21 день и менее) менструальный цикл, частые носовые кровотечения или кровоточивость десен, желудочно-кишечные кровотечения, незаживающие раны у лиц, больных сахарным диабетом, перенесенные операции, роды и пр.
Анемия — это всегда результат развития основного нарушения, поэтому важно получить точную информацию о причинах. Не рекомендуется заниматься самодиагностикой и самолечением. Прием препаратов железа может скорректировать состояние, но не избавит от основного недуга, поэтому будет неэффективным в полной мере и высока вероятность рецидива.
Подход к лечению анемии зависит от того, чем вызвано заболевание. Так, к вторичным причинам развития синдрома относят:
- отказ от белковой пищи, голодание в связи с жизненными обстоятельствами или убеждениями. Если человек вынужден или предпочитает отказаться от пищи животного происхождения и не находит им замены по содержанию железа, развивается дефицит и связанная с этим анемия;
- беременность. Гормональные изменения, повышенная потребность в витаминах и микроэлементах могут стать причиной дефицита в том числе железа, анемия у беременных женщин развивается достаточно часто. Важно регулярно посещать акушера-гинеколога и вовремя сдавать анализы, чтобы не пропустить возможные нарушения;
- донорство крови. Несмотря на то что сдача крови осуществляется с учетом безопасной кровопотери, риски развития анемии возрастают. Необходимо проконсультироваться с врачом, если вы выступаете в качестве донора;
- профессиональный спорт или повышенные физические нагрузки. Это связано с тем, что мышцы требуют повышенного количества железа. Особенностью этой причины является то, что анемия протекает в стертой форме, ведь обычно спортсмен ведет активный и здоровый образ жизни. Важно обращать внимание на утомляемость, непереносимость привычных ранее нагрузок, одышку.
О заболевании
Что это? Анемия (малокровие) – это уменьшение содержания гемоглобина и/или снижение количества эритроцитов в единице объема крови, приводящее к снижению снабжения тканей кислородом.
Чем вызвана? Причины анемий разнообразны и могут быть тесно связаны со следующими факторами:
- Соматические заболевания – болезни печени и почек, аутоиммунные, инфекционные и воспалительные процессы.
- Острая и хроническая потеря крови. Острой считается кровопотеря с объемом крови более 500-700 мл (у взрослых), которая возникает в течение короткого промежутка времени. Она бывает видимой (кровотечение из раны, кровавая рвота, маточные и носовые кровотечения) и первоначально скрытой (кровотечение в кишечник, в полость живота и/или плевры, обширные гематомы). Хронические потери крови развиваются на фоне незначительных, но продолжительных кровопотерь (обильных и длительных менструаций, язвы желудка, рака, геморроя, процедур гемодиализа). С течением времени даже незначительные потери истощают запасы железа в организме, когда количество теряемого организмом железа превышает его поступление с пищей. В результате железодефицита нарушается синтез гемоглобина
- Неполноценное питание, нехватка витаминов и микроэлементов. Анемия развивается на фоне дефицита железа, витамина В12 и фолиевой кислоты. Это может быть связано как с недостатком необходимых организму веществ в рационе (например, при жестких диетах или у вегетарианцев), так и со снижением всасывания железа в результате различных заболеваний двенадцатиперстной кишки и начальных отделов тонкой кишки (энтериты, опухоли, состояния после операций на тонком кишечнике). При состояниях, вызывающих снижение уровня белков крови, которые являются переносчиками железа (нефротическом синдроме, нарушении белково-синтетической функции печени, синдроме нарушенного всасывания, алиментарной недостаточности), также может наблюдаться снижение количества железа и, как следствие, анемия.
- Нарушение кроветворения. Анемия возникает при недостаточном формировании эритроцитов в костном мозге (к примеру, при истощении костного мозга или его поражении токсическими веществами, ионизирующей радиацией), на фоне преждевременного и чрезмерного разрушения эритроцитов в кровяном русле (например, при гемолизе). Также анемия может возникать при образовании вторичных очагов (метастазов) опухолевых клеток в костном мозге, нарушении выработки небелковой части гемоглобина (гема) и накоплении его токсичных продуктов, а также нарушении регуляции синтеза эритроцитов (уменьшение продукции гормона, который стимулирует рост и размножение эритроцитов – эритропоэтина).
В зависимости от причин, анемия классифицируется на железодефицитную, вызванную кровопотерей или недостаточным поступлением или усвоением железа; В12-дефицитную и фолиеводефицитную, вызванную недостаточным поступлением в организм или усвоением соответственно цианокобаламина и фолиевой кислоты; апластическую, вызванную нарушением образования в костном мозге эритроцитов; и гемолитическую, при которой эритроциты в организме разрушаются слишком быстро. Самой распространенной формой анемии является железодефицитная – ее диагностируют у 80-90% пациентов, у которых снижено количество эритроцитов и/или гемоглобина в крови. Железодефицитные состояния развиваются постепенно. Вначале создается отрицательный баланс железа, при котором потребности организма в нем и его потери превышают объемы его поступления с пищей. Это может быть обусловлено потерей крови, беременностью, грудным вскармливанием, скачками роста в период полового созревания, нарушением всасывания микроэлементов в ЖКТ или недостаточным употреблением продуктов, содержащих железо, как при вегетарианстве.
В норме железо всасывается в тонком отделе кишечника, однако при некоторых хронических заболеваниях ЖКТ возникает синдром мальабсорбции – нарушение всасывания из пищи витаминов, микроэлементов и других полезных веществ. В крови железо транспортируется белком трансферрином в места его расходования или накопления. При железодефицитных состояниях количество свободного трансферрина в крови повышается, а уровень сывороточного железа снижается. Выработка гемоглобина в костном мозге происходит не так активно, в результате чего и развивается железодефицитная анемия со всеми клиническими проявлениями малокровия.
Классификация анемий
Анемии классифицируют по цветовому показателю, который показывает уровень насыщения эритроцита гемоглобином. Выделяют следующие виды синдрома:
- гипохромная (железодефицитная, талассемии, анемия, связанная с нехваткой витамина В6 и др.);
- нормохромная (гемолитическая, постгеморрагическая, т.е. возникшая в результате кровопотери/операции, апластическая и пр.);
- гиперхромная (витамин В12-дефицитная, фолиеводефицитная и пр.).
Мы видим, что анемия не всегда синоним нехватки железа. Дефицит витаминов группы В также может стать причиной развития синдрома, и достаточно часто он связан с особенностями диеты или всасывания полезных веществ в кишечнике. И в связи с этим самостоятельная диагностика невозможна: определить вид анемии, выявить причины и правильно скорректировать состояние может только врач.
Лечение зависит и от степени тяжести анемии. Она определяется выраженностью снижения уровня гемоглобина. Выделяют три степени тяжести:
- легкая. Уровень гемоглобина от 90 г/л;
- средняя. Уровень гемоглобина 70–90 г/л;
- тяжелая. Уровень гемоглобина менее 70 г/л.
Эпидемиология
Впервые ЖДА описал немецкий врач Й. Ланге в 1554 г., а препараты для ее лечения впервые применил Т. Сиденгам в XVII в. Анемии, развивающиеся в результате дефицита железа в организме, наиболее широко распространены в клинической практике. По данным ВОЗ, около 2,5 млрд человек на Земле имеют скрытый дефицит железа и 1 млрд человек страдает ЖДА.
У женщин она наблюдается в 2–5 раз чаще, чем у мужчин , на 2-м месте по частоте встречаемости дети .
Достоверно доказано влияние ЖДА на увеличение частоты материнской и детской смертности. ЖДА встречаются у 12–13 % детей в возрасте от 6 мес. до 2 лет. В развивающихся странах этот показатель значительно выше: в Индии и странах Африки он достигает 72–76 %. В развитых странах Европы и Северной Америки ЖДА выявляется у 7,5–11 % всех женщин детородного возраста, а у 20–25 % наблюдается скрытый тканевой дефицит железа. Значительно большая частота ЖДА в странах Азии, Африки и Латинской Америки, где она достигает эпидемических величин и составляет 45–60 %. Из всех анемий, встречающихся в клинической практике, около 80 % являются железодефицитными. В Российской Федерации сведений по частоте ЖДА нет, однако, по нашим данным, в Москве ее частота составляет 30–35 % среди женщин детородного возраста, а скрытого дефицита железа — до 60 %.
Особенности и методы диагностики
Диагностика анемии включает в себя не только определение факта снижения уровня гемоглобина. Врач должен разобраться в причинах, оценить общее состояние здоровья, исключить тяжелые патологии, протекающие в скрытой форме, если они не были обнаружены ранее. Для этого могут быть задействованы лабораторные исследования: обязателен развернутый клинический анализ крови. Он поможет оценить размеры, структурные и иные особенности клеток крови.
Оценивается содержание гемоглобина, эритроцитов, тромбоцитов, лейкоцитов, несколько расчетных эритроцитарных индексов. Эти показатели позволяют получить данные о величине, насыщенности гемоглобином, однородности эритроцитов. Определение ретикулоцитов (молодых эритроцитов) помогает понять характер анемии, а также оценить реактивность кроветворной системы на патологическое состояние. Это также имеет значение для контроля лечения – врач может оценить реакции на проводимый курс терапии.
Определение эритроцитарных параметров включает в себя оценку следующих показателей:
- количество эритроцитов;
- концентрация гемоглобина;
- средний объем эритроцита;
- гематокрит;
- ширина распределения эритроцитов по объему;
- нормобласты.
Оцениваются также средний объем и диаметр красных кровяных телец. Увеличение этих параметров может говорить о дефиците витамина В12. Снижение свидетельствует о нехватке железа.
Ретикулоцитоз или количественные показатели незрелых эритроцитов может свидетельствовать о тех или иных особенностях активности костного мозга. При апластических анемиях, связанных с угнетением костного мозга, показатель может падать до нуля. Ретикулоцитоз повышается при кровопотерях, гемолитических анемиях.
Врач обратит внимание и на те показатели крови, которые напрямую не связаны с эритроцитами. Например, повышение уровня тромбоцитов может быть следствием ЖДА на фоне хронических кровопотерь. Если снижены лейкоциты и тромбоциты, речь может идти об апластической анемии. Обнаружение бластных клеток требует особого внимания, есть высокая вероятность острого лейкоза.
Несмотря на то что лабораторная диагностика имеет решающее значение, важно прибегнуть и к другим методам исследований. В обязательном порядке проводится осмотр — врач оценивает цвет кожных покровов и слизистых. Пальпация помогает заподозрить возможные нарушения внутренних органов и опухоли. Тщательный опрос позволяет выявить особенности образа жизни, вероятные причины, длительность протекания симптомов.
При симптомах анемии важно обратиться к врачу-терапевту или гематологу. Он направит на необходимые анализы и выскажет предположения относительно причин. Для их уточнения иногда необходимо прибегнуть к дополнительным инструментам диагностики:
- фиброгастродуоденоскопия. Оценка состояния слизистых пищевода, желудка поможет в выявлении желудочных кровотечений;
- УЗИ печени и почек;
- исследование органов малого таза у женщин;
- КТ или МРТ по показаниям;
- колоноскопия;
- рентгенография легких и пр.
Всего перечня диагностических методов не потребуется: специалист выяснит возможные причины и направит на те или иные исследования по показаниям. При необходимости он может направить к другому врачу. Так, если причиной анемии выступают обильные и продолжительные менструации или короткий цикл, потребуется осмотр гинеколога. Обнаружение проблем с деснами (кровоточивость) и симптомов пародонтоза потребует визита к пародонтологу. Частые носовые кровотечения являются поводом для консультации отоларинголога, оценки параметров артериального давления и пр.
Диагностика
Для диагностики железодефицитной анемии следует обратиться к терапевту или педиатру, а в сложных случаях – к гематологу. В первую очередь врач опросит пациента, выяснит характер жалоб, особенности питания, наличие хронических заболеваний и т. д. Затем обязательно проводится клинический анализ крови с составлением лейкоцитарной формулы. С его помощью удается обнаружить не только снижение концентрации гемоглобина и эритроцитов, но и другие важные изменения крови, в частности:
- цветового показателя крови – менее 0,8;
- среднего объема эритроцита – менее 70 мкм3;
- среднее содержание гемоглобина в эритроците – менее 24 пг;
- гематокрит – менее 40% для мужчин и менее 35% для женщин;
- СОЭ.
При обнаружении изменений в результатах ОАК назначается биохимический анализ крови. Как правило, исследуют:
- уровень сывороточного железа;
- уровень ферритина;
- общую железосвязывающую способность сыворотки крови;
- концентрацию эритропоэтина;
- коэффициент насыщения трансферрина железом.
При диагностировании железодефицитной анемии обязательно проводится поиск причин, спровоцировавших ее развитие. С этой целью могут назначаться:
- анализ кала на присутствие скрытой крови;
- рентгенологическое исследование, которое чаще проводят с использованием контраста (органов ЖКТ, грудной клетки);
- КТ;
- эндоскопическое исследование (эзофагогастродуоденоскопия, фиброколоноскопия);
- УЗИ органов брюшной полости, почек, щитовидной железы.
В редких случаях проводится исследование пунктата костного мозга.
Нередко в подобных ситуациях требуются консультации узких специалистов, занимающихся диагностикой и лечением заболеваний, провоцирующих развитие ЖДА. Это могут быть акушер-гинеколог, уролог, гастроэнтеролог и т. д.
Лечение анемии
Клинические рекомендации при лечении анемии зависят от множества факторов: пола, возраста и состояния пациента, вида и степени тяжести синдрома. Есть несколько общих принципов, которые применяются в медицинской практике. К ним относят следующие:
- обязательная коррекция рациона при В12-дефицитных, железодефицитных анемиях. Это дополняет основной курс лечения — прием препаратов, которые восполнят нехватку веществ;
- своевременная коррекция дефицита витаминов и микроэлементов у беременных женщин;
- обязательная консультация узкого специалиста при выявлении специфических причин: хронических кровотечений, особенностей функционирования репродуктивной системы у женщин и пр.;
- осмотр узким специалистом в случаях, когда анемия спровоцировала осложнения на органы и системы. Например, консультация кардиолога при стенокардии, пониженном артериальном давлении и т.д.
Комплексный подход позволяет справиться с причиной синдрома, а не замаскировать симптом, а также устранить или скорректировать последствия недуга.
Осложнения ЖДА
При длительно существующей железодефицитной анемии существует высокий риск развития осложнений. Чаще всего они возникают через 5 лет при отсутствии лечения ЖДА. К этому моменту дефицит железа в организме может быть настолько острым, что могут развиваться:
- поражения сердечной мышцы, что приводит к снижению ее сократительной способности и возникновению сердечной недостаточности;
- нарушения работы иммунной системы, что становится причиной учащения случаев возникновения бактериальных и вирусных инфекций, обострения хронических заболеваний, в частности гайморита, тонзиллита;
- нарушения функционирования печени;
- нарушения в репродуктивной системе, что у женщин часто изначально проявляется сбоями в менструальном цикле;
- нарушения работы нервной системы, заключающиеся в раздражительности, плаксивости, ухудшении памяти, внимания (при длительном отсутствии лечения ЖДА, особенно сочетающаяся с атеросклерозом, сахарным диабетом, резко увеличивает вероятность развития болезни Паркинсона, Альцгеймера);
- гипоксическая кома (случается в исключительных случаях);
- инсульт;
- инфаркт миокарда.
ЖДА представляет особую опасность для детей, поскольку может приводить к нарушениям интеллектуального развития. Так как железо участвует в производстве важных для головного мозга веществ, их дефицит приводит к снижению память, концентрации внимания и нарушению интеллектуального развития в целом. В дальнейшем ситуация ухудшается на фоне гипоксии, т. е. кислородного голодания головного мозга, на фоне недостатка гемоглобина.
Железодефицитная анемия у беременных женщин повышает вероятность преждевременных родов и нарушений в развитии плода.
При этом дефицит железа в организме способствует ухудшению течения:
- ИБС;
- бронхиальной астмы;
- ишемии головного мозга.
Основные задачи лечения анемии:
- устранение причины. Выявление и ликвидация источника хронических кровопотерь, нормализация усвоения железа в кишечнике, уменьшение объема кровопотери при менструации и т.д.;
- восполнение нехватки важных веществ;
- профилактика развития дистрофических изменений внутренних органов, восстановление их нормальной функции.
Важно помнить, что устранить анемию только лишь диетой невозможно. Это объясняется тем, что всасывание железа из пищи составляет не больше 2,5 мг/сутки. Из лекарственных препаратов оно всасывается в 20 раз больше. Однако соблюдать диету очень важно в качестве дополнения к курсу медикаментозной терапии. Пациентам рекомендованы продукты, содержащие большое количество усвояемого белка и железа.
В мясе содержится гемовое железо, которое усваивается на 30%. Также печень, яйца и рыба содержат железо, усваиваемое на 10–15%. Микроэлемент есть и в продуктах растительного происхождения, всасывание Fe из бобовых, шпината, сои, укропа, хлеба — до 3–5%. Целесообразно включать в рацион яблоки, гранаты и гранатовый сок, свеклу, гречку. Но с точки зрения их общей пользы, всасывание ионов железа из них ограничено, что демонстрируют многочисленные исследования. Именно поэтому важно усвоить, что употребление яблок никак не поможет вылечить анемию, это не более, чем миф.
Люди, употребляющие мясо, получают больше железа, чем те, кто придерживается вегетарианства. Строгое вегетарианство может стать причиной анемии, поскольку в овощах и злаках содержатся вещества, препятствующие всасыванию железа. При соблюдении нормального сбалансированного рациона они не влекут за собой тяжелых последствий.
Важно понимать, что сбалансированная диета помогает покрыть суточную потребность, но не устранит дефицит железа. Основу коррекции составляет лекарственная терапия.
Гемотрансфузии (переливание) выполняются по жизненным показаниям. Обычно они проводятся при падении гемоглобина ниже 50−40 г/л.
Если ситуация не столь тяжела, врач назначает медикаментозное лечение. ЖДА корректируется пероральными препаратами, курс лечения у взрослых довольно длительный. В обязательном порядке проводится промежуточный контроль — выполняются развернутые анализы крови. Принципы лечения в этом случае таковы:
- назначение препаратов железа с достаточной для человека дозой двухвалентного или трехвалентного железа;
- дополнение курса лечения веществами, усиливающими всасывание. Используется янтарная, аскорбиновая кислота;
- отказ от антацидов, оксалатов и других препаратов, уменьшающих всасывание железа по возможности или рекомендации по их приему в разное время;
- терапия не менее 6–8 недель до нормализации и еще в течение минимум 4 недель после улучшения.
Остановимся подробнее на рекомендации об отказе от лекарств и продуктов, мешающих усвоению железа. Этому могут препятствовать фосфорная кислота, кальций, танин, фитин, соли. Поэтому не стоит употреблять чай, кофе, кока-колу одновременно с приемом железа.
Женщины, страдающим длительными и обильными менструациями, не связанными с заболеваниями эндокринной и репродуктивной систем, важно поддерживать ежемесячные короткие курсы лечения: принимать 3−5 дней средние терапевтические дозы Fe.
Клинические рекомендации при лечении анемии диктуют регулярный контроль. Критерием эффективности терапии выступает прирост ретикулоцитов минимум в три раза на 7−10 сутки после начала лечения.
Все препараты железа классифицируются на две группы: ионные (солевые или полисахаридные соединения двухвалентного железа) и неионные, состоящие из комплекса трехвалентного железа.
Сульфат железа включен в моно- и поликомпонентные средства и хорошо усваивается, а также имеет сравнительно меньший перечень побочных действий. Хлоридные соединения всасываются хуже, а также могут вызывать нежелательные последствия: металлический привкус во рту, диспепсию, потемнение эмали зубов и пр. Современные стандарты лечения призывают использовать препараты двухвалентного или трехвалентного железа.
Иногда препараты железа показано вводить парентерально. Это актуально для случаев, когда имеет место нарушение всасывания в кишечнике и другие особенности. Основными показаниями к капельному вливанию выступают следующие:
- нарушение кишечного всасывания — мальабсорбция, перенесенная операция и пр.;
- непереносимость препаратов для перорального приема;
- необходимость быстрого насыщения. Например, при экстренном хирургическом вмешательстве;
- лечение эритропоэтином: при нем резко возрастает потребность в железе, поскольку оно активно потребляется эритроцитами.
Важно: парентеральное введение предусматривает не более 100 мг/сутки. В противном случае есть вероятность осложнений.
Схемы лечения анемий, связанных с дефицитом витаминов, включают в себя дополнительный прием витамина В12, фолиевой кислоты и некоторых микроэлементов.
Лечение анемий, связанных с заболеваниями органов кроветворения, опухолей костного мозга разрабатывается индивидуально и предусматривает особое внимание причине.
Всасывание железа
Ежедневная потребность организма в железе у женщин 1,5-2 мг. В желудочно-кишечном тракте у здорового человека всасывается только 10% от общего количества железа, съеденного с пищей (1–2 мг). Улучшают всасывание железа: аскорбиновая кислота, фруктоза, цитраты, содержащиеся в свежих фруктовых соках, бананах, красных бобах, цветной капусте. Уменьшают всасывание железа из пищи: фосфаты, дубящие вещества, комплексные полисахариды, полифенолы, оксалаты, содержащиеся в крупах, яйцах, сыре, чай. Действие чая, содержащего танин, особенно поразительно: при его употреблении усвоение железа шестикратно снижается (до 2%).
В пищевых продуктах содержится 2 типа железа — гемовое (органическое) и негемовое (неорганическое). Наиболее полно всасывается гемовое железо. Такое железо содержится в нежирных сортах мяса, рыбы, птицы. Поглощение железа из продуктов животного происхождения варьирует от 6% до 22%, в то время как из растительной пищи усваивается около 1% железа. Подавляют всасывание железа жиры (сало, масло сливочное и растительное), соевый протеин, кофе, молочные продукты.
В организме человека содержится около 3-4 г железа, из которых 70% – жизненно необходимое, активное, 30% – депонированное в тканях и 0,1% – транспортное. Основная масса железа сконцентрирована в гемоглобине (около 1500-3000 мг). В депо (ферритин и гемосидерин внутренних органов) находится от 500 до 1500 мг, в миоглобине и различных дыхательных ферментах – не более 500 мг.
Особенности профилактики
Профилактика анемии должна осуществляться при скрытых признаках дефицита железа или наличии факторов риска развития синдрома. Так, при наличии оснований для скорого развития анемии важно исследовать уровень гемоглобина и сывороточного железа ежегодно. В группе риска находятся следующие пациенты:
- доноры крови, особенно женского пола;
- беременные женщины, особенно с частыми беременностями;
- женщины с длительными (более 5 дней), обильными менструальными кровотечениями, коротким циклом (21–25 дней);
- дети от многоплодной беременности, недоношенные младенцы;
- дети в периоды скачков роста;
- люди с ограничениями в питании;
- люди, страдающие хроническими кровотечениями. Например, при геморроидальных узлах и т. д.;
- пациенты, принимающие нестероидные противовоспалительные препараты;
- профессиональные спортсмены и люди, занимающиеся активным физическим трудом.
Прогноз и осложнения гипохромной анемии
Если лечение было начато вовремя, то чаще всего удается полностью избавиться от анемии.
Когда терапия отсутствует, это грозит следующими осложнениями:
- Иммунные силы ослабевают.
- Дети начинают отставать в умственном и физическом развитии.
- Сердце работает в усиленном режиме, что может привести к развитию кардиомиопатии и сердечной недостаточности.
- Печень увеличивается в размерах.
- Анемия становится хронической.
- Страдает нервная система.