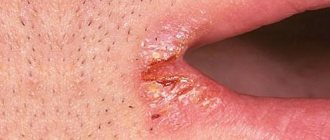
Трещины в уголках рта – основной симптом ангулита. Это заболевание слизистой и кожи, развивающееся под влиянием стрептококков или дрожжеподобных грибков. Возникновению трещин также способствует сахарный диабет, проблемы с прикусом, нехватка витамина В2 и даже длительная терапия антибиотиками. Почему кожа в уголках рта склонна к образованию трещин, как нейтрализовать и предотвратить развитие процесса в будущем?
Общая характеристика состояния
Болезненные трещины вокруг рта в просторечии называют заедами. Заеда – одна из форм стоматита (поражение слизистой оболочки рта), вызванная стрептококками или дрожжеподобными грибами рода Candida. В некоторых случаях врачи диагностируют смешанное инфицирование (ангулярный стоматит).
Различают следующие ангулиты: аллергический (при использовании губной помады или других косметических средств), микробный (стрептококковый, кандидозный и др.) и посттравматический (послеоперационный, постманипуляционный и др.). Микробный ангулит чаще всего встречается у больных сахарным диабетом (стрептококковый) или у ВИЧ-инфицированных (кандидомикозный). Микробный ангулит у детей может возникать при дисбактериозе кишечника, авитаминозе, при снижении иммунитета и других заболеваниях. Посттравматический (послеоперационный) ангулит – это трещины кожи и слизистых оболочек (линейные разрывы кожи или слизистой оболочки) в области угла рта, возникающие вследствие избыточного (чрезмерного) растяжения после внутриротовых хирургических стоматологических операций (удалении дистопированных или ретенированных зубов мудрости) или манипуляций, связанных с лечением зубов мудрости. Практически после каждого удаления ретенированного или дистопированного зуба мудрости, гайморотомии или других оперативных вмешательств, при которых требуется широкое открывание рта, возникает повреждение (при растяжении) поверхностных слоев кожи и слизистой оболочки в области угла рта, т. е. посттравматический (послеоперационный) ангулит.
Морфологические особенности
Стрептококковый ангулит чаще всего развивается у пациентов младшей возрастной категории. Сперва в уголках рта появляется небольшой пузырь, покрытый тонкой пленкой. Позже на месте пузыря образуется эрозия, покрытая коркой из застывшей крови и гнойных масс. При вскрытии пузыря обнажается влажная красная кожа со следами незначительного кровотечения. В центре пузыря нередко можно обнаружить трещину. Примерно через 1-2 часа после вскрытия кожа снова покрывается плотной коркой.
Содержание:
- Общая характеристика состояния
- Возможные причины развития
- Особенности терапии и профилактики
Стрептококковое поражение слизистой сопровождается дискомфортом и болезненностью во время открывания рта.
Заеды грибкового происхождения немного отличаются от стрептококковых. Изначально на слизистой формируется лаково-красная эрозия, окруженная дополнительным слоем эпителия. Иногда эрозия покрывается налетом сероватого оттенка. Специфическая корочка при кандидамикотическом ангулите не формируется. Чаще всего трещина маскируется нависающей кожной складкой, имеет хроническое рецидивирующее течение.
Осложнения заеды на губах
На первой, начальной стадии поражаются поверхностные слои кожи слизистой и своевременное лечение заеды приводит к быстрому выздоровлению. Но при отсутствии лечения поражение переходит на глубокие слои кожи с образованием глубокой трещины в уголках губ и участием лимфатических капилляров. Поражение может распространяться на соседние участки кожи, образуются новые трещины, они объединяются в обширную рану, которая требует уже отдельного и специального лечения.
Возможные причины развития
Появление заед указывает не только на инфицирование или внутренние патологические процессы, а и на вредные привычки самого человека. Регулярное облизывание губ – ритуал, от которого некоторым людям крайне сложно избавиться. Важно понимать, что регулярное воздействие слюны, содержащей миллиарды бактерий, пагубно влияет на слизистые оболочки. Если трещина уже сформирована, облизывание губ мешает регенерации и дополнительно подпитывает инфекцию.
Пренебрежение правилами личной гигиены также чревато развитием трещинок в уголках рта. Среди возможных причин выделяют: микротравмы, отсутствие очищения, грязь на кожных покровах.
Заеды в детском возрасте чаще всего указывают на железодефицитную анемию. Поэтому все педиатры советуют незамедлительно сдать анализ крови на железо, а не грешить на проблемы с гигиеной малыша. Главное – не пытайтесь корректировать анемию самостоятельно. Введение в рацион мяса и гранатов в большом количестве может только поддержать имеющийся уровень железа, но не повысить его. Заметили симптомы анемии? Отправляйтесь к врачу и пройдите комплексный терапевтический курс.
Трещины в уголках рта также могут выступать симптомом:
- дефицита витамина В2;
- неправильного прикуса;
- отсутствия зубов или неправильно подобранных протезов;
- аллергического поражения ротовой полости;
- кариеса;
- нарушения метаболических процессов;
- длительного лечения сильными медикаментозными веществами.
Что нужно знать о хронических рецидивирующих заедах?
В некоторых случаях терапия дает кратковременный эффект или вовсе не влияет на состояние трещин в уголках рта. При часто рецидивирующих заедах врач должен провести комплексную диагностику организма, выявить и устранить первопричину. На какие болезни может указывать хронический ангулит?
- ВИЧ. Ослабленный организм становится легкой добычей для патогенных микробов. Чаще всего трещинки не поддаются лечению, а кожа вокруг покрывается белым налетом, становится сухой и воспаленной.
- Туберкулез, хронические инфекционные патологии. Микротравмы возникают из-за грибка или смешанной флоры. Нередко рецидивирующие заеды сопровождаются повышенным ночным потоотделением и резкими скачками температуры тела.
- Болезни кишечника. Сбой функциональности органов ЖКТ всегда связан с нарушением метаболических процессов. Заболевания кишечника ухудшают всасывание питательных веществ, в том числе железа и витаминов группы В. Нехватка этих нутриентов провоцирует снижение защитной функции слизистой и развитие трещин.
- Сахарный диабет. При сахарном диабете возникает нарушение баланса микроорганизмов слизистой. Более того, в тканях накапливаются побочные продукты нарушенного обмена глюкозы. Результат – микротравмы тканей с характерным белым налетом, которые скрыты за кожными складками.
- Онкологические заболевания. Рак подавляет защитные функции организма и потребляет львиную долю питательных веществ, что может привести к нехватке микро- и макроэлементов, анемии. Рецидивирующие заеды вполне могут быть симптомом опухоли в полости рта или органах желудочно-кишечного тракта.
Симптомы заеды в уголках рта
Клинические проявления и симптомы поражения зависят от многих факторов и стадий. Обычно оно начинается с покраснения кожи в уголках рта, шелушения, появления лопающихся пузырьков. Появляются участки эрозии на слизистой и коже уголка, которые покрываются корочкой, при разрыве которой могут образовываться трещины различной глубины.
В зонах воспаления ощущается постоянный зуд, появляется боль при открывании рта, боли при употреблении острой пищи. Особенно характерно, что резкая боль появляется утром, после сна, при первом открытии рта.
Но в некоторых редких случаях явные болевые симптомы выражены слабо, особенно у людей в пожилом возрасте, или у лиц, страдающих сахарным диабетом (при появлении заеды как следствия кандидозного стоматита).
Особенности терапии и профилактики
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Терапия базируется на устранении первопричины заеды, но существуют и общие рекомендации по уходу за пораженной кожей. При стрептококковой природе трещин дополнительно вводят мази с антибиотиками, а при грибковой – мази с противогрибковым эффектом. Кожу вокруг трещины необходимо регулярно обрабатывать дезинфицирующими растворами, чтобы избежать повторного развития очага инфекции. После устранения первопричины терапия продолжается еще 7-10 дней, пока кожа полностью не восстановится.
В зависимости от первопричины ангулита, в курс лечения может быть включено употребление антибиотиков, витаминов группы В или мазей на парафиновой основе. В большинстве случаев прогноз благоприятен. Главное – не заниматься самолечением, своевременно обратиться к врачу и выполнять все необходимые рекомендации.
Причины хейлита
Хейлит может быть самостоятельным заболеванием и проявлением других патологий слизистых оболочек и внутренних органов. К самым частым причинам заболевания относят:
- Дерматозы. Слизистые оболочки и кожа губ могут быть вовлечены в патологический процесс при красном плоском лишае, псориазе, эритематозах и других заболеваниях кожи.
- Неблагоприятные факторы. Воздействие горячего и холодного воздуха, ветра, избыточное влияние УФ-лучей особенно часто выступают причиной хейлита у людей, работающих на открытом воздухе и при особых погодных условиях.
- Аллергические реакции. Аллергию могут спровоцировать химические факторы, ультрафиолетовые лучи, косметические средства и пр.;
- Другие заболевания. Вторичные хейлиты нередко развиваются на фоне атопического дерматита, экземы, неврита лицевого нерва и пр.
Ослабляют естественные защитные механизмы такие факторы, как переохлаждение, перенесенные оперативные вмешательства, длительная антибактериальная терапия, гиповитаминоз и т.д.
Задать вопрос
Симптомы и виды заболевания
Хейлит на губах может проявляться по-разному в зависимости от формы болезни. Так, эксфолиативный вид воспаления чаще появляется у женщин, его основным признаком является шелушение. В основе недуга лежат неврологические и эндокринные расстройства. Шелушение возникает на красной кайме губ и не затрагивает кожу и слизистые оболочки. Болезнь редко распространяется на всю красную кайму, поэтому ее часть остается неизмененной.
При выраженной сухости кожи к шелушению присоединяются такие симптомы, как:
- чувство сухости губ;
- жжение;
- образование легко отделяемых чешуек.
Болезнь носит длительный, вялотекущий характер, время от времени возникают периоды обострения. Она редко проходит самостоятельно. При экссудативной форме может присоединяться болезненность, отечность губ, образование крупных корок.
Гландулярный хейлит развивается на фоне разрастания малых слюнных желез и их последующего инфицирования. При врожденных патологиях признаки такого воспаления губ присутствуют почти во всех случаях. Приобретенное разрастание может быть связано с хроническими заболеваниями околозубных тканей, зубным камнем, множественным кариесом — болезнями, приводящими к инфицированию расширенных протоков. Поражения нижней губы такой формой хейлита встречается чаще. Болезнь развивается с появления сухости губ, которую сначала легко скорректировать с помощью косметических средств. В дальнейшем начинают образовываться трещины, которые углубляются и начинают кровоточить. Состояние усугубляется постоянным желанием облизать пересохшие губы — трещины и язвы могут стать мокнущими, приобретают постоянный характер из-за неэластичности кожи губ.
Контактный аллергический хейлит развивается после воздействия аллергена — раздражителя. Самыми распространенными из них являются компоненты губных помад и других средств по уходу. Аллергия может быть связана и с вредными привычками, например, постоянным нахождением во рту карандашей, ручек и других посторонних предметов. У музыкантов может развиваться профессиональный хейлит в связи с постоянным контактом мундштуков духовых инструментов с губами. К основным симптомам болезни относят:
- сильный зуд;
- жжение;
- отечность губ;
- краснота кожи и слизистых.
Проявления усиливаются при контакте с аллергеном. Могут образоваться пузырьки разных размеров, их самопроизвольное или случайное вскрытие приводит к формированию язвочек и трещин. Хронические формы аллергического заболевания сопровождаются шелушением, небольшим зудом и отсутствием других признаков воспаления.
Актинический хейлит относится к категории заболеваний, в основе которых лежит повышенная чувствительность к погодным и другим внешним факторам. Обычно возникает в ответ на инсоляцию. Экссудативные формы такого заболевания сопровождаются образованием корочек. Иногда формируются небольшие пузырьки, вскрытие которых приводит к появлению болезненных эрозий. При отсутствии экссудата главными симптомами служат боль, сухость, жжение губ. Актинический хейлит чаще перерождается в предраковые заболевания.
При атопическом хейлите главной причиной болезни служит одноименный дерматит, или нейродермит. Появляется у людей с аллергической предрасположенностью, а пусковым фактором могут служить лекарства, косметика, пищевые продукты, а также микроорганизмы и продукты их жизнедеятельности. Болезнь сопровождается краснотой губ, зудом и шелушением красной каймы, поражением уголков рта. После снятия острых симптомов могут наблюдаться шелушение и утолщение кожи. Сухость стимулирует образование трещин.
Макрохейлит представляет собой часть синдрома Россолимо – Мелькерссона – Розенталя. Появляется на фоне неврита лицевого нерва и симптоме складчатого языка. Развивается из-за инфекционно-аллергического воздействия на фоне генетической предрасположенности. Проявляет себя следующими симптомами:
- увеличение губ;
- выраженный зуд;
- отечность других отделов лица;
- синюшно-розовый цвет отечных участков губ.
Поражаться могут одна или обе губы, щеки, верхние отделы лица. Неврит приводит к асимметрии лица, а носогубная складка сглаживается.
Гиповитаминозный хейлит губ развивается на фоне дефицита витаминов группы В. Появляются жжение и сухость слизистой полости рта и губ. Слизистые оболочки становятся отечными и красными, на красной кайме возникает шелушение, появляются трещинки. Они склонны к кровоточивости, что также связано с нехваткой витаминов. Язык может увеличиваться в размерах, на нем легко остаются отпечатки зубов.
При кандидозном хейлите воспалительный процесс сопровождается образованием белого налета на слизистых. Причиной этого заболевания служит размножение грибка рода Candida, им нередко страдают дети грудного возраста, люди после лучевой, химиотерапии, а также пациенты с иммунодефицитами. Хейлит развивается при длительном применении антибиотиков и иммуносупрессоров.
Методы лечения
План лечения хейлита разрабатывается индивидуально, в зависимости от формы заболевания, степени выраженности симптомов, особенностей состояния здоровья. Так, в терапии эксфолиативной формы заболевания ключевым звеном эффективного лечения выступает воздействие на психоэмоциональную сферу: потребуется обращение к неврологу, психоневрологу для назначения седативных препаратов, антидепрессантов по показаниям. Может потребоваться консультация эндокринолога.
Местное лечение может заключаться в применении лазерной или ультразвуковой физиотерапии, местных противовоспалительных средств, реже — лучевой терапии. Устранение излишней сухости возможно с помощью гигиенических помад. Для ускорения выздоровления врач может назначить витаминотерапию, УФОК и другие методы поддержания защитных сил организма.
Терапия гландулярного хейлита состоит в использовании противовоспалительных местных средств. Могут использоваться антибактериальные, противовирусные, гормональные мази. Радикальным методом терапии выступает электрокоагуляция слюнных желез или их хирургическое удаление, а также лазерная абляция. Эти методы используют при неэффективности консервативных способов. После основного курса врач назначит средства для профилактики рецидивов — они устранят сухость или мокнутие кожи. Важно своевременно санировать полость рта и проходить профессиональную чистку зубов.
Лечение атопического хейлита состоит в устранении раздражающих факторов. Местно могут применяться средства с противозудным и противовоспалительным действием, также проводится терапия антигистаминными препаратами с системным эффектом. Использование глюкокортикостероидов позволяет получить быстрое облегчение, однако важно строго придерживаться врачебных назначений — применять их можно только кратковременно. Важно соблюдать гипоаллергенную диету, убрать из рациона продукты-аллергены.
Терапия метеорологического хейлита начинается с ограничения вредного воздействия, например, инсоляции. Обычно проводится местное лечение — врач назначает гормональные средства, защитные кремы, в том числе с SPF. Курс лечения дополняется витаминами — витаминно-минеральными комплексами или отдельными препаратами (В, РР, С и др.).
В лечении макрохейлита особое значение имеет иммунокорригирующая и противовирусная терапия. Врач может назначить:
- гормональные противовоспалительные системного действия;
- новокаиновые блокады;
- антигистаминные средства и др.
Лазеротерапия может положительно сказаться на коррекции всей триады симптомов. Другие методы физиотерапии успешно справляются с невритом лицевого нерва.
Диагностика
Если трещинка у вас появилась не первый раз, и это очень тяжело лечится дома, то нужно идти к стоматологу на прием с данной проблемой. Сначала врач опрашивает пациента. Человек рассказывает, что его беспокоит. Потом доктор должен расспросить, если ли общие болезни, аллергии, вредные привычки, вредности на работе.
Также вы должны будете рассказать о времени появления трещинки, и как вы ее лечили. Упомяните, первый раз такое случилось, или заеды появляются периодически.
Далее проводится осмотр. Стоматолог оценивает состояние кожи, губ, полости рта, зубов, десен. Делается пальпация лимфоузлов. Актуально также для точной диагностики бактериологическое и цитологическое исследование трещины. могут обнаружиться сифилис, стрептококки, Кандида и проч.
В части случаев врач назначает иммунологические и серологические исследования. Они дадут возможность обнаружить сифилис, ВИЧ и прочие заболевания. Иногда также нужна консультация гастроэнтеролога, эндокринолога, иммунолога и других узких специалистов.