Перенесенная ЧМТ в легкой форме приводит к развитию сотрясения головного мозга. Патологическое состояние провоцирует временное нарушение межнейрональных связей. Несложное заболевание требует своевременного лечения и точного выполнения предписаний врача, во избежание появления последствий и нарушений со стороны мозга, органов слуха и зрения.
Особенности патогенеза
Человеческий мозг в нормальном состоянии локализуется в цереброспинальной жидкости. Резкие движения головой провоцирует развитие гидравлического удара, связанного с резким перепадом давления. Иногда ГМ ударяется о внутренние поверхности черепной коробки.
Травмы и контузии приводят к сотрясению мозга с обмороком. Через некоторое время выраженность симптоматики снижается, а в отдельной области ГМ остается очаговое нарушение. Клиническая картина патологии формируется на фоне изменений химических и физических свойств отдельных нейронов. Нарушение контакта между клетками приводят к функциональной дисфункции.
Прогноз и профилактика
При условии своевременного обращения за медицинской помощью и соблюдении рекомендаций по лечению, врачи обычно ставят благоприятный прогноз. Врачи настоятельно рекомендуют постепенное возвращение к привычной жизнедеятельности и физической активности.
Для предотвращения черепно-мозговых травм необходимо соблюдать технику безопасности и избегать травмоопасных ситуаций. Это единственная мера профилактики сотрясения мозга. Пожилым людям особенно важно быть осторожными в передвижениях (в частности, в зимний период).
Во время упражнений, занятий экстремальным спортом и другими видами активной физической деятельности необходимо использовать индивидуальные средства защиты, которые смягчают падения и защищают жизненно важные органы от серьезных травм.
Классификация патологии
Заболевание протекает по трем степеням тяжести, в которых выделяют:
- Легкую форму – проходит без кратковременной потери сознания. У больного регистрируется нарушение ориентации в пространстве, цефалгии, головокружения, тошнота. Симптомы фиксируются в течение 20 минут после травмы, могут дополняться повышением температуры до 38 градусов. В дальнейшем признаки патологии самопроизвольно исчезают, состояние стабилизируется.
- Среднюю – травма не вызывает обморочных состояний, проявляется стандартной клинической картиной. В отличие от легкого сотрясения, симптоматика держится больше 20 минут, болезнь способна провоцировать кратковременные провалы в памяти. Ретроградная амнезия характеризуется отсутствием событий, произошедших за несколько минут до ЧМТ.
- Тяжелую – проявляется непродолжительным обмороком. События стираются из памяти под влиянием ретроградной амнезии, клинические признаки сотрясения головного мозга сохраняются несколько недель. Состояние сопровождается нарушениями сна и аппетита, тошнотой, проблемами с ориентацией в пространстве, цефалгиями, утомляемостью.
Опасность может подстерегать на каждом шагу
У взрослых сотрясение головного мозга нередко происходит на фоне алкогольного опьянения: то потерял равновесие, то в драку активно ввязался, то в ДТП попал. Алкоголь в подобных случаях становится фактором, усугубляющим состояние больного и затрудняющим раннюю диагностику,
поскольку затушевывает клинические признаки основной патологии. Трудно разобраться: заторможенность и другие проявления являются следствием опьянения или указывают на развитие симптомов сотрясения мозга. Правда, бывают и другие варианты, когда взрослый, вполне трезвый человек получает ЧМТ в транспорте, на дороге, на работе по независящим от него обстоятельствам.
Ушибы головы часто преследуют детей в играх и подростков по причине беспечности (хлопанье книгой или портфелем по голове, другие забавы) или переоценки возможностей при проведении досуга, ведь так хочется показать взрослую удаль, оседлав «железного коня» или прыгая по крышам и заборам.
Между тем, хочется напомнить, что сотрясение мозга может быть и без удара. Резкое торможение транспортного средства или попытки удержать равновесие в зимний гололед иной раз тоже заканчиваются известным диагнозом.
Всем известно, что нередки случаи получения ЧМТ и травмирования других частей тела среди тех, у которых «спорт – это жизнь». Шахматы не вытачивают атлетическую фигуру и не добавляют физической силы, но «человек стремится к совершенству», поэтому занимается поиском новых видов спортивных упражнений, заимствуя их у заокеанских сверстников. Во что это может вылиться – далее.
Признаки сотрясения мозга у ребенка, который уже умеет говорить и знает свое «Я», практически не отличаются от таковых у взрослых. А вот распознать симптомы сотрясения мозга у грудничков бывает весьма затруднительно даже медработнику,
если он не детский невролог, поэтому при подозрении на данную патологию родителям лучше не пытаться брать на себя ответственность и самостоятельно ставить диагноз. Малыша следует немедленно показать врачу, который способен отличить нормальное поведение малыша от поведения больного ребенка.
Источники развития патологии
Первопричины развития заболевания представлены разнообразными ЧМТ, спровоцировавшими механическое воздействие на череп пострадавшего. К источникам относят:
- бытовую;
- спортивную;
- производственную;
- дорожно-транспортную этиологию.
Сотрясение формируется при падениях, резком замедлении или ускорении движения, соприкосновении с твердыми предметами. Изменение осевой нагрузки становится источником заболевания.
Характеристика легкого сотрясения мозга
Травмы в области головы часто становятся причиной инвалидности и летального исхода. Чаще повреждения мозгового вещества травматического характера у взрослых пациентов ассоциируются с автомобильными авариями, у детей – с подвижными играми, занятиями спортом, падением с высоты. Легкое сотрясение встречается с частотой 80% среди всех травматических повреждений в зоне головы.
В патогенезе нарушений, спровоцированных травмой головы, ведущее место отводится факторам резкого ускорения или торможения, которым подвергается мозговое вещество в результате столкновения головы с твердым объектом. Большие полушария отличаются отсутствием плотной фиксации, подвижностью. В момент удара по голове они приходят в круговращательное движение относительно мозгового ствола, который плотно соединен нервными корешками с основанием черепной коробки.
В результате подвижности больших полушарий повреждаются верхние отделы мозгового ствола и структур таламуса, что приводит к дисфункции ретикулярной формации (образование, пролегающее вдоль всей оси ствола). Ретикулярная формация состоит из ядер и разветвленной сети нейронов, обильно оснащенных аксонами и дендритами. Основные функции ретикулярной формации – активация корковых отделов мозга головы и контроль рефлекторной деятельности структур спинного мозга.
Повреждение структур ретикулярной формации клинически проявляется помрачением или потерей сознания. В момент травмы происходит кратковременное повышение значений внутричерепного давления. Сотрясение вещества головного мозга легкой степени не сопровождается изменением морфологической структуры ткани. На фоне травмы развиваются метаболические нарушения, что приводит к дисфункции мембран нейронов и расстройству течения физиологических процессов в нервной ткани.
Аутопсия часто показывает наличие аксональных повреждений (натяжение и разрыв аксонов вследствие стремительно нарастающего ускорения или торможения головы) диффузного типа у пациентов, перенесших ЧМТ, но умерших по другим причинам. В основе появления характерной симптоматики лежит микроваскулярное повреждение обратимого типа, частичное поражение нервной ткани в области гиппокампа и ретикулярной формации таламуса. Повреждение нервной ткани также обусловлено нейротоксическим действием возбуждающих нейромедиаторов (аминокислот).
Клинические признаки
Патологическое состояние возникает и при небольших ЧМТ, что требует особого внимания к состоянию пациента. Первичные симптомы сотрясения головного мозга представлены:
- нарушениями ясности сознания – отклонение исчезает через небольшой промежуток времени;
- приступами головокружения – симптом присутствует даже в состоянии покоя, усиливается при попытках наклонов головы или перемещениях, проблема связана с нарушением кровообращения в вестибулярном отделе;
- пульсирующими цефалгиями, посторонними шумами в ушах;
- чувством слабости, заторможенности;
- рвотой или тошнотой — возникает однократно;
- бессвязностью речи.
Больной отмечает боль в глаз, раздвоение предметов в поле зрения. Патология провоцирует боязнь солнечного света, даже при привычном уровне, повышенную чувствительность к звукам, нарушения в координации движений.
Определение наличия сотрясения
После перенесенной травмы необходимо определить, возникли ли последствия. В домашних условиях используется несколько методов:
- Стандартная проверка – пострадавшему нужно закрыть глаза, отвести руки в стороны и дотронуться до носа указательным пальцем. Сложности с выполнением задачи появляются даже при легких травмах.
- Дополнительная – проводится с закрытыми глазами и поднятыми руками. Пациенту нужно в таком положении пройти по прямой линии. Дезориентация проявляется падениями или отклонением от маршрута.
Выраженность симптоматики зависит от степени тяжести травмы. Основные клинические признаки могут сохраняться до 72 часов после ЧМТ. Не всегда при патологии присутствуют вышеуказанные симптомы. Травматологи советуют посетить консультацию врача и пройти полное лабораторно-диагностическое обследование для подтверждения диагноза.
Терапевтические методы
Вне зависимости от силы тяжести ЧМТ, пациент нуждается в профессиональной помощи. Определение уровня травматизма проходит в больнице, со снятием показателей КТ или рентгеноскопией.
Острая фаза заболевания требует отправки пострадавшего в нейрохирургическое отделение. При легком сотрясении больному назначается постельный режим на протяжении 5 суток, а общее время нахождения в стационаре равно одной неделе. Указанное время актуально только при отсутствии сопутствующих осложнений.
В домашних условиях пациент продолжает терапию по рекомендациям врача. Ему нужно избегать умственных и физических нагрузок, больше спать. Правильный подход к лечению позволит избежать последствий сотрясения головного мозга, полностью выздороветь.
Попытки игнорирования ЧМТ и отказ от врачебной помощи чреват развитием разнообразных осложнений, ухудшение общего состояния, проблемами со слухом, зрением, нормальной работой ГМ. При малейших признаках сотрясения больной нуждается в госпитализации и полноценной восстановительной терапии.
Ушиб головного мозга (контузия) — симптомы и лечение
Пациент с подозрением на черепно-мозговую травму должен получить медицинскую помощь как можно скорее. Поскольку невозможно устранить повреждение мозга, полученного в результате травмы, лечебные мероприятия должны быть направлены на стабилизацию состояния пациента и предупреждение вторичных повреждений.
Консервативная терапия ушибов головного мозга
В условиях травматической болезни пагубное воздействие на головной мозг может оказать пониженное или повышенное внутричерепное давление, сниженное насыщение крови кислородом, высокая температура и повышение уровня глюкозы в крови. В связи с этим выделяют главные направления терапии лиц с ушибами тяжёлой степени [4]:
- поддержка дыхания (аппаратами искусственной вентиляции лёгких, кислородной маской);
- коррекция кровообращения и инфузионная терапия (медикаментозно);
- лечение внутричерепной гипертензии;
- нейропротекция — защита нейронов от повреждений, проводится лекарственными препаратами.
Базовая терапия. Пострадавшим с тяжёлой ЧМТ создают свободную проходимость дыхательных путей за счёт удаления слюны, крови и рвотных масс. По потребности применяют седативные препараты и миорелаксанты (предназначены для расслабления мускулатуры, блокирования нервных импульсов и уменьшения болевого синдрома.). Необходима коррекция повышенной температуры тела (с помощью жаропонижающих препаратов и/или методов физического кондиционирования) [4].
Развитие судорожного синдрома у лиц с ушибом головного мозга считается опасным и требует немедленной реакции. Судороги всегда сопровождаются стремительной внутричерепной гипертензией, увеличением объёма внутричерепных гематом, повышенным потреблением кислорода головным мозгом, его кровенаполнением и усилением отёка мозга [13]. Профилактическое использование противосудорожных препаратов (по данным многоцентровых исследований) у лиц с ЧМТ снижает вероятность появления судорог в остром периоде, но не уменьшает риска их возникновения в отдалённом периоде.
Всем лицам с ушибом головного мозга необходима профилактика тромбоэмболических осложнений (ромбоза глубоких вен нижних конечностей и тромбоэмболии лёгочной артерии), которая подразумевает использование компрессионного трикотажа, расширение двигательного режима и проведение антикоагулянтной терапии по мере возможности. Летальность при тромбозе вен нижних конечностей достигает 9-50 % [7].
Также необходим контроль уровня глюкозы в крови и профилактика осложнений со стороны желудочно-кишечного тракта (стресс-язв, желудочно-кишечных кровотечений). Основная причина развития стрессовой язвы — выделение во время травмы гормонов катехоламинов, которые вырабатываются в ответ на стресс, недостаточное кровоснабжение верхних отделов желудочно-кишечного тракта и нарушение его саморегуляции.
Респираторная поддержка. Показания к поддержке дыхания [3][10]:
- угнетение уровня бодрствования до сопора или комы;
- отсутствие собственного дыхания;
- остро развившиеся нарушения ритма дыхания, патологический тип дыхания (Чейна — Стокса, Куссмауля);
- тахипноэ (учащённое поверхностное дыхание) более 30 дыхательных движений в минуту;
- клинические признаки гипоксемии (недостатка кислорода в крови) и/или гиперкапнии (переизбытка углекислого газа): парциальное давление кислорода в артериальной крови (PaO2) менее 60 мм рт. ст.; насыщение гемоглобина кислородом артериальной крови (SaO2) менее 90 %; парциальное давление углекислого газа в артериальной крови (PaCO2) более 55 мм рт. ст.;
- эпилептический статус (эпилептические припадки не прекращаются более 30 минут);
- челюстно-лицевая травма, сочетанная с травмой лицевого скелета, краниоорбитальной области (около глазницы и в прилегающих зонах) и/или грудной клетки.
Основная задача поддержки дыхания — сохранение нормального напряжения углекислого газа (РаСО2 — 30-35 мм рт. ст.) и необходимой оксигенации крови в артериальном русле (РаО2 более 100 мм рт. ст.) [6][7].
При продолжительности ИВЛ более 48 часов после начала поддержки дыхания следует выполнить трахеостомию (операцию по созданию внешнего отверстия в стенке трахеи для налаживания дыхания). При сочетании ушиба головного мозга с травмой лицевого скелета и грудной клетки предпочтительно выполнять трахеостомию сразу при поступлении пострадавшего в стационар [10].
Коррекция кровообращения и инфузионная терапия. Более половины пациентов со снижением бодрствования до сопора и комы при поступлении в стационар находятся в состоянии обезвоживания. Причиной являются кровотечения, недостаточное поступление жидкости, перегревание, рвота и/или несахарный диабет. Выполнение адекватной инфузионной терапии (внутривенного введения лекарственных растворов и препаратов с помощью капельницы), даёт возможность добиться нормального общего объёма крови, нормализовать сердечный выброс и доставку крови и кислорода к мозгу.
Травмированный мозг крайне чувствителен к низкому артериальному давлению (ниже 90 мм рт. ст.), которое здоровый мозг переносит нормально. Поэтому ведение больных с тяжёлой ЧМТ подразумевает поддержание артериального давления (АД должно быть не менее 90 мм рт. ст.), что необходимо для адекватной перфузии головного мозга (обеспечения его кислородом и глюкозой) в условиях отёка [4][5][6][7][9]. Однако следует избегать агрессивных попыток поддерживать давление с помощью вазопрессоров (сосудосуживающих препаратов) из-за риска респираторного дистресс-синдрома (отёка легких с нарушением дыхания) и отёка мозга [4][7].
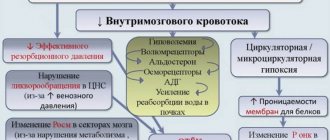
Лечение внутричерепной гипертензии. Для выбора адекватной лечебной тактики следует разграничить внутричерепные и внечерепные причины высокого ВЧД. К первым относят внутричерепные гематомы, очаги ушиба, отёк и/или ишемию мозга, эпилептические припадки, менингит. Ко вторым — недостаток поступления кислорода, неадекватная седация или вентиляция, нарушение венозного оттока из полости черепа, повышение внутригрудного и внутрибрюшного давления [1][3]. Все эти причины могут сопутствовать ушибу мозга.
Седация и обезболивание являются мероприятиями первой линии для терапии внутричерепной гипертензии [4][7]. Изголовье кровати необходимо поднимать на 30-40° для улучшения венозного оттока из полости черепа. Для лечения повышенного внутричерепного давления и защиты мозга от вторичных повреждений используется краниоцеребральная гипотермия (понижение температуры мозга). Достаточно проводить умеренную гипотермию (Т = 30-31 °C) [1][4]. Применение гипербарической оксигенации (насыщения пациента кислородом под высоким давлением) патогенетически обосновано у лиц с ушибом головного мозга, так как этот метод увеличивает напряжение кислорода в артериальной крови и улучшает насыщение мозга кислородом.
Для снижения внутрибрюшного давления применяют препараты, которые улучшают перистальтику кишечника и нормализуют функцию желудочно-кишечного тракта [4][6]. Если внутричерепная гипертензия нечувствительна к медикаментозной терапии, показана декомпрессивная трепанация черепа.
Нейропротекция. В настоящее время применение нейропротекторных препаратов является перспективным направлением в лечении ушибов головного мозга [9]. По механизму действия нейропротекторы подразделяются на несколько видов:
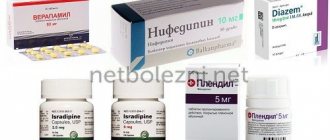
- Блокаторы кальциевых каналов (Нимодипин, Бреинал, Дилцерен, Нимопин, Нимотоп). Уменьшают поступление в клетку ионов кальция, снижают уровень повреждения и гибели нервных клеток под воздействием нейромедиаторов и предупреждают апоптоз (запрограммированную гибель клеток).
- Антиоксиданты и антигипоксанты (Актовегин, полиэтиленгликоль супероксиддисмутаза, Солкосерил, Нейрокс, Мексидол, Армадин, Цитофлавин, Нейрокард, Астрокс, Мексифин, токоферол, Метостабил, аскорбиновая кислота, Асковит, Ноотропил, Пирацетам, Нооцетам, Мелатонин, Кавинтон, Винпоцетин, коэнзим Q10). Эти препараты являются антагонистами синтазы азота, они предотвращают образование свободных радикалов, восстанавливают активность ферментов антиоксидантной защиты, ускоряют гликолиз (процесс окисления глюкозы), повышают устойчивость к гипоксии и улучшают кровоток мозга.
- Антагонисты NMDA-рецепторов (Мемантин, Меманталь, Меморель, Нооджерон, Акатинол, Мемикар, Мирведол, Меманейрин). Снижают повреждающее действие глутамата.
- Блокаторы воспалительного и иммунного ответа (Циклоферон, ингибиторы ЦОГ-2, антитела CD11 и CD18). Уменьшают выраженность воспалительной реакции.
- Стабилизаторы мембран клеток: промежуточные продукты синтеза фoсфaтидилхoлина (Рекогнан, цитиколин, Цераксон, Пронейро, Квинель, Нейропол, Нейрохолин, Нооцил, Цересил Канон), препараты магния и калия (магния сульфат, Аспангин, Паматон, Аспаркам, Панаспар, Панангин).
- Препараты, улучшающие синаптическую передачу (предшественники синтеза ацетилхолина —Церетон, Церепро, Глеацер, Холитилин, Делецит, Глиатилин).
- Блокаторы апоптоза (ингибиторы каспазы-3, ингибиторы кальпаинов).
- Препараты с нейронспецифическим нейротрофическим действием (Кортексин, Церебролизат, Церебролизин).
- Иммуносупрессоры (циклоспорин А). Подавляют иммунный ответ.
Питание при тяжёлом ушибе головного мозга. При серьёзном повреждении больные, как правило, не могут самостоятельно принимать пищу, поэтому необходимо раннее проведение нутритивной поддержки (т. е. введение в организм питательных веществ). Такая поддержка должна соответствовать потребностям пациента в белке и энергии. Базовый энергообмен у пациентов с тяжёлым ушибом головного мозга соответствует 20-25 ккал/кг в сутки [4][6].
Хирургическое лечение ушибов головного мозга
Часть больных с тяжёлой черепно-мозговой травмой после проведения КТ головы транспортируются в операционную. Целью операции при тяжёлом ушибе головного мозга является удаление массивных внутричерепных гематом либо коррекция повышенного ВЧД.
Не всем пациентам с ЧМТ требуется неотложное вмешательство. Поскольку размер ушиба головного мозга и объём внутричерепной гематомы может увеличиваться в течение первых часов/суток с момента получения травмы, рекомендуется динамическое наблюдение. Лечение таких больных проводится в условиях реанимационного отделения. При нарастании неврологических расстройств или повышении внутричерепного давления (в случае если устанавливался датчик мониторинга ВЧД) выполняется контрольная КТ. Если диагностировано значимое увеличение гематомы в объёме либо смещение мозга, наиболее безопасным станет оперативное вмешательство для предупреждения гибели мозга.
Перед операцией волосы над поражённой областью головного мозга выбриваются. После рассечения кожи головы и отведения кожного лоскута производится выпиливание кости. Кость удаляется, подлежащая твёрдая мозговая оболочка вскрывается с предельной аккуратностью. Врач удаляет гематому или очаг ушиба головного мозга. При наличии выраженного отёка мозга выполняется пластика твёрдой мозговой оболочки заплатой из собственных тканей или замещающего искусственного материала. Это необходимо для предупреждения дальнейшего смещения мозга. Кость в таких случаях не ставится на прежнее место.
Перед «закрытием» раны возможна установка датчика ВЧД, если он не был установлен ранее. По завершении операции пациент переводится в реанимационное отделение для проведения интенсивных лечебных мероприятий, направленных на борьбу с отёком головного мозга и профилактику инфекционных и тромбоэмболических осложнений.
Декомпрессивная трепанация черепа является наиболее агрессивным методом борьбы с внутричерепной гипертензией [3][9]. Она применяется при неэффективности консервативной терапии. Основная цель декомпрессивной трепанации — увеличение внутричерепного объёма. В результате этого давление в полости черепа снижается и нормализуется кровоснабжение головного мозга.
К декомпрессивной трепанации относят подвисочную и бифронтальную декомпрессию, височную лобэктомию и гемикраниэктомию. Они проводятся в случае выраженного смещения мозговых структур и стойкой внутричерепной гипертензии у больных с клиническими и КТ-признаками компрессии мозга.
Возможные послеоперационные осложнения. В отдалённом послеоперацонном периоде ЧМТ у 13 % пациентов регистрируется эпилепсия, у 11 % — посттравматическая гидроцефалия [3]. Посттравматическая эпилепсия возникает из-за формирования патологического очага в веществе мозга. Посттравматическая гидроцефалия обусловлена нарушениями циркуляции (формирования спаек) и всасывания спинномозговой жидкости.