Лимфома — это злокачественное заболевание, поражающее лимфатическую систему. Если точнее, то речь идет о группе заболеваний, потому что их несколько — и они отличаются разными особенностями.
Сама лимфатическая система — это сложная система, сосуды которой охватывают все внутренние органы. В нее также входят лимфоузлы, которые формируют лимфоциты, очень важные для нашего иммунитета. У этой системы несколько ключевых функций. Барьерная очищает лимфу и задерживает нежелательные для организма частицы (например, погибшие клетки). Транспортная функция доставляет питательные вещества к органам, а иммунная помогает бороться с вирусами, бактериями, любыми вредными клетками.
Если развивается лимфома, лимфатические клетки начинают делиться бесконтрольно, появляются опухоли, которые без своевременного лечения грозят пациенту в том числе и летальным исходом.
Что такое лимфома?
Лимфома – это поражение иммунной системы и внутренних органов, в которых скапливаются измененные клетки, нарушающие работу тканей.
Опухоль развивается в лимфатической системе, которая помогает нам бороться с инфекциями и другими заболеваниями. Циркулирующая в ней лимфа омывает все клетки организма и доставляет в них необходимые вещества, забирая отходы. В расположенных по всей ее сети лимфатических узлах опасные вещества обезвреживаются и выводятся из организма. Лимфосистема дополняет кровеносную и помогает жидкостям перемещаться по телу. В отличие от крови, скорость движения которой задает «насос» – сердце, лимфа медленно циркулирует самостоятельно.
Почему возникает лимфома и как ее распознать
15 сентября — Всемирный день борьбы с лимфомой. Этот день проводится по инициативе Всемирного общества больных лимфомами, призывающего активно помогать пациентам с этим недугом. В настоящий момент оно насчитывает более семи тысяч участников. В задачи данного сообщества входит информационная пропаганда и разъяснительная работа с мировым социумом, повышающая осведомленность о симптоматике лимфом, чтобы увеличить раннюю выявляемость заболевания, а так же профилактика развития лимфом.
Проблемой лимфомы занимаются онкологи и гематологи, так как данное заболевание относится к злокачественным новообразованиям. Так что же это такое?
Лимфома — гетерогенная группа заболеваний лимфатической ткани, характеризующихся увеличением лимфатических узлов и/или поражением различных внутренних органов, в которых происходит бесконтрольное накопление «опухолевых» лимфоцитов.
Лимфоцит — белая клетка крови, являющаяся главным компонентом иммунной системы организма. При лимфоме в результате неограниченного деления «опухолевых» лимфоцитов их потомки заселяют лимфатические узлы и/или различные внутренние органы, вызывая нарушение их нормальной работы.
Термином «лимфома» обозначают большое количество различных видов заболевания, существенно отличающихся друг от друга по своим проявлениям и подходам к их лечению.
Все лимфомы делятся на две основные группы:
1. Лимфома Ходжкина или лимфогранулематоз (ЛХ); 2. Неходжкинские лимфомы (НХЛ).
Лимфогранулематоз или Ходжкинская лимфома поражает чаще всего людей двух возрастных групп: около 20 и от 50 до 60 лет. Лимфомами болеют люди разного возраста с раннего детства до глубокой старости. Продолжительность жизни больных колеблется в широких пределах в зависимости от клинических и иммуноморфологических вариантов лимфом. Заболеваемость лимфомами в последние годы имеет тенденцию к неуклонному росту.
Причины лимфомы
Точные причины возникновения лимфомы не известны. Несколько факторов связаны с повышенным риском развития лимфомы. Это такие факторы риска, как:
1. Возраст. Как правило, риск Неходжкинскихлимфом (НХЛ) увеличивается с возрастом. ЛимфомаХоджкина у пожилых людей связана с более неблагоприятным прогнозом.
2. Инфекции:
• ВИЧ-инфекция; • заражение вирусом Эпштейна-Барр (ВЭБ) (этиологический фактор мононуклеоза); • Инфекция HelicobacterPylori (вызывается бактерией, которая живет в пищеварительном тракте); • заражение вирусом гепатита В и вирусом гепатита С.
3. Медицинские состояния, подавляющие иммунную систему: ВИЧ-инфекция, аутоиммунные заболевания, использование иммунноподавляющей терапии (часто после трансплантации органов), иммунодефицитные заболевания(тяжелый комбинированный иммунодефицит).
4. Воздействие токсичных химических веществ во время работы в сельском хозяйстве и при других занятиях с токсичными химическими веществами, такими как: пестициды, гербициды, бензол, использование краски для волос.
Наличие данных факторов риска вовсе не означает, что у человека на самом деле развиваются лимфомы. В действительности у большинства людей с одним или несколькими из этих факторов риска лимфома отсутствует. Симптомы и признаки
Часто первым признаком лимфомы становится безболезненный отек в области шеи, под рукой или в паху, увеличение селезенки. Увеличенный лимфатический узел иногда вызывает другие симптомы, сдавливая вены или лимфатические сосуды (отек руки или ноги), нерва (боль, онемение или покалывание) или желудка (раннее чувство насыщения). Увеличение селезенки может стать причиной боли или дискомфорта в животе. Необходимо помнить, что лимфома может протекать бессимптомно.
Симптомы опухолевой интоксикации (В-симптомы):
1. Лихорадка выше 38С не менее трех дней подряд без признаков воспаления; 2. Ночные профузные поты; 3. Похудание на 10% массы тела за последние шесть месяцев; 4. Зуд (у 25% пациентов развивается зуд чаще всего в нижних конечностях, но это может произойти в любом месте, быть локальным или распространяться по всему телу).
Указанные симптомы являются неспецифическими. Это означает, что они могут быть вызваны огромным разнообразием состояний, не связанных с лимфомами. Например, они могут быть признаками гриппа или другой вирусной инфекции, но в таких случаях симптомы не могут продолжаться очень долго. При лимфоме симптомы сохраняются в течение долгого времени и не могут быть объяснены инфекцией или другой болезнью.
Постановка диагноза или оценки степени заболевания
Стадия I (в начале болезни). Лимфома находится в одной области лимфатических узлов или в одной области органа вне лимфатических узлов.
Стадия II (местно-распространенное заболевание). Лимфома находится в двух или более лимфатических узлах, расположенных на одной стороне диафрагмы, или в одной области лимфатических узлов и близлежащих тканей или органов.
Стадия III (прогрессирующая стадия). Лимфома поражает две или более области, в которых расположены лимфатические узлы, либо один лимфатический узел и один орган на противоположных сторонах диафрагмы.
Стадия IV (широко распространенная или рассеянная). Лимфома, вышедшая за пределы лимфатических узлов и селезенки, распространилась в другое место или орган, такой как: костный мозг, кости или в центральную нервную систему. Для определения прогноза у больных с лимфомой был разработан специальный международный прогностический индекс (МПИ).
Выделяют следующие прогностически неблагоприятные факторы:
1. Возраст (старше 60 лет); 2. Стадия заболевания (III-IV); 3. Общее состояние больного; 4. Число зон экстранодальногопоражения (вне лимфатического узла) (более1); 5. Повышение уровня лактатдегидрогеназы (ЛДГ) в сыворотке крови.
Лечение лимфом
Для лечения лимфом применяются все виды противоопухолевой терапии. Хирургическое лечение считается показанным только при одиночных первичных лимфомахжелудочно-кишечного тракта. Попытки радикального удаления лимфом с поражением периферических лимфоузлов, средостения, кожи, миндалин и других органов и тканей нецелесообразны.
Лучевая терапия — эффективный метод лечения лимфом. Местные рецидивы в зоне облучения редки. Тем не менее, лучевая терапия при лимфомах в виде самостоятельного метода лечения применяется редко. Лучевая терапия используется в основном в комбинации с химиотерапией (ХТ) в качестве завершающего этапа лечения.
Химиотерапия – универсальный метод лечения, применяется при всех иммуноморфологических вариантах, стадиях и локализациях лимфом. Опухолевые лимфоузлы обнаруживают чувствительность практически ко всем имеющимся противоопухолевым препаратам.
Общая эффективность монохимиотерапии каждым препаратом колеблется в широких пределах, но при этом частота полных ремиссий невелика (10-30%). При использовании же полихимиотерапии (ПХТ) ремиссии развиваются значительно чаще и более продолжительны.
Целью медикаментозной терапии лимфомы является достижение полной ремиссии (полное исчезновение всех признаков заболевания) при проведении первой линии терапии.
Химиотерапия относится к системной терапии, а это означает, что препараты химиотерапии циркулируют в крови и влияют на все системы организма. Полихимиотерапию (ПХТ) чаще всего проводят в виде коротких циклов с интервалом две-три недели.
Лечение продолжают до полной ремиссии или до тех пор, пока противоопухолевое действие от цикла к циклу нарастает. Проводимое лечение не отменяют и не переводят больного на другие методы лечения сразу после первого курса лечения, если он оказался безрезультатным, за исключением случаев, когда заболевание прогрессирует.
Оценку эффективности лечения проводят после второго и третьего цикла ПХТ, а также после завершения всей программы лечения.
1. Полная ремиссия: полное исчезновение всех проявлений заболевания, выявляемых при помощи лабораторных и лучевых методов диагностики, а также клинических симптомов, если они имели место до начала заболевания.
2. Частичная ремиссия: уменьшение всех очагов поражения не менее чем на 50% и отсутствие новых очагов поражения или признаков увеличения какого-либо из ранее диагностированных очагов поражения.
3. Рецидив (после полной ремиссии) или прогрессирование (после частичной ремиссии или стабилизации) заболевания: появление новых очагов более 15 мм в наибольшем измерении в процессе или после завершения лечения, или увеличениеодного уже известного очага более чем на 25%.
4. Стабилизация заболевания, когда показатели опухоли не соответствуют ни критериям полной ремиссии или частичной ремиссии и отсутствуют признаки прогрессирования заболевания.
Предупреждение лимфомы
Не существует известных способов предотвращения лимфомы. Существуют лишь стандартные рекомендации, чтобы избежать подтвержденных факторов риска, вызывающих развитие болезни. Заражение такими вирусами, как: ВИЧ, ВЭБ и гепатитов В и С, которые являются факторами риска развития лимфомы, можно предотвратить, практикуя безопасный секс, применяяодноразовые шприцы для инъекций, индивидуальные бритвы, зубные щетки и другие личные вещи, которые могут быть загрязнены инфицированной кровью или выделениями.
Прогноз
Перспективы лимфомы Ходжкина (ЛХ) очень благоприятны. Это одна из самых излечиваемых форм опухолей лимфатической системы. Многие люди живут с лимфомами в стадии ремиссии в течение многих лет после окончания лечения.
Как развивается лимфома?
Онкология начинается с появления в организме всего лишь одной измененной клетки иммунной системы. Всего выделяют 2 основных их типа:
- В-лимфоциты
: вырабатывают антитела – белки, защищающие организм от бактерий и вирусов. Именно в них образуется большинство лимфом. - Т-лимфоциты
, одна часть которых уничтожает микробы и неправильные клетки, а вторая – помогает повысить или замедлить активность иммунитета.
Почти все ненормальные клетки выявляются и уничтожаются нашим иммунитетом, но некоторым из них удается выжить. Они постепенно размножаются, распространяются по всему телу, создают опухоли, скапливаются во внутренних органах и нарушают их работу.
Заболевание может возникать в любой области, где находится лимфатическая ткань, основными участками которой являются:
- Лимфатические узлы
– небольшие органы размером с горошину, представляющие из себя скопления клеток иммунной системы, в том числе лимфоцитов. В организме человека их более 500. - Селезенка
, расположенная под нижними ребрами на левой стороне тела. Она производит лимфоциты, хранит здоровые клетки крови и отфильтровывает поврежденные, а также разрушает микробов и чужеродные вещества. - Костный мозг –
губчатая ткань внутри определенных костей. Здесь образуются новые клетки крови, в том числе часть лимфоцитов. - Тимус, или вилочковая железа –
небольшой орган, расположенный за верхней частью грудины перед сердцем. В нем происходит созревание и развитие некоторых лимфоцитов. - Миндалины, или гланды –
скопления лимфатической ткани в задней части глотки. Эти органы помогают вырабатывать антитела – белки, не позволяющие размножаться вдыхаемым или проглатываемым микроорганизмам. - Пищеварительный тракт:
желудок, кишечник и многие другие органы также содержат лимфатическую ткань.
Диагностика рака почек
Для первичной диагностики, направленной на выявление конкретного вида онкологического заболевания, сегодня проводится множество тестов и исследований. Также они необходимы, чтобы выявить метастазирование — распространение злокачественных клеток из первичного очага в другие ткани или органы.
Факторы, которые могут учитываться врачом при выборе диагностического алгоритма:
- тип подозреваемого рака;
- имеющиеся признаки и симптомы болезни;
- возраст и общее состояние здоровья;
- результаты ранее проведенных медицинских исследований.
Для диагностики рака почек, в дополнение к физическому обследованию, могут использоваться следующие тесты:
- Анализы крови и мочи. Врач может рекомендовать сделать анализ крови, чтобы проверить содержание гемоглобина и эритроцитов. Анализ мочи используется для поиска примеси крови, бактерий или раковых клеток. Эти исследования могут указать на наличие рака почки, но их нельзя использовать для того, чтобы установить окончательный диагноз.
- Биопсия. Удаление небольшого количества ткани для исследования под микроскопом. Обычно биопсия выполняется как амбулаторная процедура с использованием местной анестезии. Другие тесты могут предположить наличие рака, но только биопсия может помочь установить точный диагноз. После забора материала патологоанатом анализирует пробу (пробы) и пишет отчет о патогистологическом исследовании. Он используется лечащим врачом для решения вопроса о дальнейшей лечебно-диагностической тактике.
Биопсия с последующим гистологическим исследованием — наиболее точный и информативный метод, позволяющий установить наличие рака и его тип. Если биопсия невозможна, для установления точного диагноза могут потребоваться другие исследования.
Отчет о патогистологическом исследовании отражает тип клеток, вызывающих рак, это важно для планирования лечения. Онколог должен иметь данные патогистологического исследования, прежде чем рекомендовать системную терапию, которая включает в себя использование лекарств, воздействующих на весь организм.
В некоторых случаях, для планирования оперативного лечения, хирургу-онкологу могут потребоваться результаты биопсии опухоли почки. Однако, если томографические исследования показывают наличие солидной и растущей опухоли, хирург может сначала ее удалить, окончательный тип и стадию опухоли затем определяет патологоанатом.
Ситуация каждого пациента индивидуальна, на консультации в клинике Рассвет можно обсудить с онкологом необходимость проведения биопсии до начала лечения.
Лимфома – это рак?
Раком официальная медицина России и некоторых других стран называет злокачественные опухоли – опасные для жизни новообразования, которые развиваются в эпителиальных клетках, содержащихся в коже или слизистых оболочках, и выстилающих внутреннюю поверхность органов.
Лимфома – это не рак, а онкологическое заболевание. Она образуется из лимфоцитов, а ее клетки также умеют бесконтрольно делиться, накапливаться в тканях, нарушая их работу, и создавать дополнительные очаги заболевания в различных частях тела.
Профилактика лимфомы
Так как основные причины развития лимфомы не выявлены, профилактические меры, касаемо этого заболевания, обширны. Стоит своевременно проходить осмотры у основных специалистов. При инфекционных заболеваниях нужно тщательно выполнять рекомендации врачей. Если и замечены некоторые опасения касаемо своего состояния, поход к врачу не должен откладываться на бесконечное время. Не стоит забывать про личную гигиену, правильное питание и спортивные упражнения. Физическая активность и свежий воздух еще никому не приносили вреда.
Типы лимфом
Врачи выделяют 2 их основных класса:
- Лимфома Ходжкина, или лимфогранулематоз
: чаще всего начинается в лимфатических узлах верхней части тела – на груди, шее или в подмышках. Как правило, она распространяется в различные лимфоузлы по лимфатическим сосудам, но в редких случаях на поздних стадиях проникает в кровоток и распространяется на другие части тела, такие как печень, легкие или костный мозг. Данный диагноз ставится при выявлении в организме особых клеток – Березовского-Рид-Штернберга, которые представляют из себя измененные В-лимфоциты.
- К неходжкинским лимфомам
относят все остальные типы заболевания – их насчитывается около 30. У каждого из них есть свои, особые признаки: расположение первичной опухоли, строение и скорость развития.
Наиболее распространенные типы раковых клеток почек
На сегодняшний день известно более 30 различных типов клеток рака почек.
Светлоклеточный рак. На этот тип рака приходится около 70-80 % случаев. Клетки светлоклеточного рака варьируются от медленно растущих (класс 1) до быстро растущих (класс 4). Особенно эффективными методами лечения светлоклеточного рака почки являются таргетная терапия и иммунотерапия.
Папиллярный рак. Папиллярный рак почки встречается у 10-15 % пациентов. Этот вид рака подразделяется на 2 подтипа: тип 1 отличается относительно низкой степенью злокачественности и благоприятным прогнозом; тип 2 характеризуется высокой степенью злокачественности и выраженной склонностью к метастазированию.
Локализованный папиллярный рак почки часто лечится хирургическим путем. Местно-распространенный метастатический папиллярный рак почки — таргетными препаратами (ингибиторами роста кровеносных сосудов). Использование иммунотерапии для лечения метастатического папиллярного рака все еще находится в стадии исследования.
Хромофобный тип. Встречается в 4-5 % случаев. Это еще один необычный, отличающийся от других, вид рака. Он может обладать индолентным (вялотекущим) ростом опухоли. Опухоль при этом имеет агрессивный рост и низкую склонность к метастазированию. В настоящее время проводятся клинические испытания, направленные на поиск наиболее эффективных способов лечения этого типа рака.
Онкоцитарный тип. Встречается в 2-5 % случаев. Это медленно растущий тип рака почек, который метастазирует редко (или вообще не метастазирует).
Протоковый тип. Протоковая карцинома встречается в 1-2 % случаев. Этот тип рака чаще диагностируется у людей в возрасте от 20 до 30 лет. Он начинается в собирательных протоках почки, из-за связи с чашечно-лоханочной системой тесно связан с переходно-клеточным раком. Протоковая карцинома трудно поддается лечению, даже при сочетании системной химиотерапии и хирургического вмешательства.
Саркоматоидный тип. Каждый опухолевый подтип рака почек (светлоклеточный, папиллярный, хромофобный и т. д.) при микроскопическом исследовании может иметь сильно дезорганизованные черты. Патологоанатомы часто описывают такие типы как «саркоматоидные». Это не отдельный подтип опухоли, но выявление саркоматоидных элементов говорит об очень агрессивной форме рака почек. Существуют многообещающие научные исследования об эффективности иммунотерапевтического лечения людей с саркоматоидными типами опухолей почек.
Медуллярный тип. Это редкая и очень агрессивная форма рака почек. Чаще всего встречается у людей негроидной расы и ассоциируется с серповидно-клеточной анемией (наследственной гемоглобинопатией). Комбинации химиотерапии с ингибиторами роста кровеносных сосудов рассматриваются как эффективные варианты лечения, основанные на некоторых научных данных. В настоящее время проводятся клинические испытания, направленные на определение наилучшей тактики лечения.
Ангиомиолипома. Доброкачественная опухоль, которая имеет уникальный вид на КТ и при осмотре под микроскопом. Обычно применяется хирургическое лечение или (если опухоль небольшая) активное наблюдение. Значительное кровотечение — редкое явление, чаще встречается у беременных женщин и женщин в пременопаузе. Агрессивная форма ангиомиолипомы — эпителиоид — может в редких случаях прорастать в почечную вену, нижнюю полую вену и распространяться на близлежащие лимфатические узлы или органы (например, печень).
В онкологическом отделении клиники Рассвет проводятся высокоточные гистологические, иммуногистохимические и молекулярно-генетические исследования. Точное определение типа клеток опухоли почки позволяет правильно планировать лечение.
Причины развития лимфом
Врачам и ученым точно не известно, почему именно в организме человека начинает развиваться заболевание. Они знают лишь о факторах, которые повышают вероятность образования каждого из типов онкологии.
Для лимфом Ходжкина
они выглядят следующим образом:
- Вирус Эпштейна – Барр
, вызывающий инфекционный мононуклеоз – поражение лимфоидной ткани, включая аденоиды, печень, селезенку и лимфатические узлы. У части пациентов части вируса обнаруживаются в клетках Березовского-Рид-Штернберга, но у большинства больных его признаков нет. - Возраст
: диагноз может быть поставлен в любом возрасте, но чаще всего он встречается у 20-летних и людей старше 55. - Пол
: среди мужчин заболевание более распространено, чем среди женщин. - Наследственность и семейный анамнез
: риск повышен для братьев и сестер, а также для однояйцевых близнецовОднояйцевые близнецы развиваются из одной яйцеклетки, оплодотворенной одним сперматозоидом. Они бывают только одного пола, имеют одинаковые гены и крайне похожи внешне. обладателей лимфомы Ходжкина. Причина этого точно не известна – возможно, все дело в том, что члены одной семьи в детстве переносят одни инфекции, либо имеют общие унаследованные генные изменения, увеличивающие вероятность развития данного типа онкологии. - Ослабленная иммунная система
. Шансы получить данный диагноз возрастают у людей с ВИЧ инфекцией и нарушениями работы иммунитета, развивающимися в том числе из-за приема подавляющих его препаратов, что нередко требуется после пересадки органов.
Список таких факторов для неходжкинских лимфом
выглядит иначе:
- К ним относят воздействие радиации
, включая ее дозы, полученные в ходе лучевой терапии, проводимой для лечения других типов онкологии. - Различные вещества
, включая гербициды и инсектициды, убивающие сорняки и насекомых, а также химиотерапевтические препараты. - Возраст
: как правило, чем старше человек, тем выше его риски – в большинстве случаев заболевание встречается в возрасте 60+, но некоторые его виды возникают и у молодых людей. - Сбои в работе иммунной системы
– влияют на шансы возникновения всех видом лимфом. - Некоторые вирусы
могут влиять на ДНК лимфоцитов, в которой зашифрована вся информация о нашем теле, и преобразовывать их в онкологические клетки. - Инфекции, постоянно стимулирующие иммунитет, и вынуждающие нашу естественную защиту работать в усиленном режиме, также повышают риск получения тяжелого диагноза.
- Наличие близких кровных родственников – родителей, детей, братьев или сестер с данным диагнозом также увеличивает вероятность развития заболевания.
- Некоторые исследования показали, что грудные имплантаты, особенно с шероховатой поверхностью, могут спровоцировать возникновение анапластической крупноклеточной лимфомы. Она развивается на коже, в лимфоузлах или рубцовых тканях, образовавшихся в месте разреза.
Классификация неходжкинских лимфом
Наиболее часто используется Европейско-американская классификация, разработанная в рамках Всемирной организации здравоохранении (ВОЗ).
По этой классификации НХЛ подразделяются в зависимости от их клеточной принадлежности.
Диффузная В-крупноклеточная лимфома составляет 31% от общего числа лимфом. Эта лимфома возникает наиболее часто после 60 лет и отличается быстрым ростом. При этом 40-50% больных удается полностью излечить.
Фолликулярная лимфома, на которую приходится 22% от общего числа НХЛ. Этот вид лимфомы диагностируется обычно в возрасте около 60 лет и характеризуется медленным ростом. Длительная (5-летняя) выживаемость больных колеблется в пределах 60-70%. Со временем фолликулярная лимфома может превратиться в быстрорастущую диффузную лимфому.
Хронический лимфоцитарный лейкоз/мелкоклеточная лимфоцитарная лимфома. На эти родственные заболевания приходится 7% от общего количества лимфом. Они отличаются медленным ростом, но плохо поддаются лечению. Тем не менее больные с этими заболеваниями могут жить в течение 10 лет. Иногда возможно превращение их в быстрорастущие лимфомы.
Лимфома из клеток мантийной зоны (6%) чаще поражает мужчин в возрасте около 63 лет. Этот тип лимфомы хотя и растет не очень быстро, однако лишь 20% больных живет в течение 5 лет.
Экстранодальные В-клеточные лимфомы маргинальной зоны — MALT-лимфомы (8%). Средний возраст больных — около 60 лет. Часто выявляется в желудке, отличается медленным местным ростом. Хорошо излечивается на ранних стадиях.
Нодальная В-клеточная лимфома маргинальной зоны (2%). Характеризуется медленным ростом. Многие больные с ранними стадиями заболевания могут быть полностью излечены.
Селезеночная В-клеточная лимфома маргинальной зоны встречается у пожилых больных, чаще мужского пола. Нередко лечение не назначается до появления выраженных симптомов в результате увеличения селезенки.
Первичная медиастинальная В-клеточная лимфома (2%) возникает в средостении преимущественно у женщин в возрасте 30-40 лет и характеризуется быстрым ростом. 50% больных могут быть излечены.
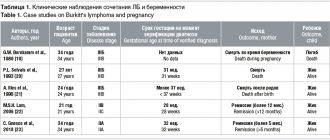
Лимфома Беркитта и беркиттоподобная лимфома(2%) возникает в 90% случаев у мужчин в возрасте около 30 лет. Отличается быстрым ростом. При интенсивной химиотерапии 50% больных могут быть полностью излечены.
Лимфоплазмоцитарная лимфома (макроглобулинемия Вальденстрема) составляет 1% от общего числа НХЛ. Заболевание отличается медленным течением, но полностью его излечить нельзя. Тем не менее большинство больных живут более 5 лет.
Волосатоклеточный лейкоз относится к очень редким заболеваниям и выявляется у пожилых людей. Характеризуется медленным ростом. Некоторые больные не нуждаются в лечении.
Первичная лимфома центральной нервной системы (ЦНС) может поражать как головной, так и спинной мозг. Ранее эта опухоль считалась очень редкой, однако в настоящее время она выявляется чаще у больных СПИДом. 30% больных живут 5 и более лет.
Т-лимфобластная лимфома/лейкоз из клеток-предшественников (2%). Это заболевание можно рассматривать как лимфому или лейкоз. Различие зависит от количества опухолевых клеток в костном мозге. В случае выявления менее 25% опухолевых клеток ставится диагноз лимфомы, а более 25% — лейкоза.
75% больных составляют мужчины, а остальные 25% — женщины. Средний возраст пациентов — 25 лет. Если костный мозг не поражен, то вероятность излечения высокая, а при его вовлечении в процесс вероятность излечения не превышает 20%.
Периферические Т-клеточные лимфомы (7%) подразделяются на несколько видов:
Кожная Т-клеточная лимфома (грибовидный микоз, синдром Сезари) составляет менее 1% среди всех лимфом и выявляется в возрасте 50-60 лет. Выживаемость больных в течение 5 лет колеблется от 5 до 58% в зависимости от скорости роста опухоли.
Ангиоиммунобластная Т-клеточная лимфома характеризуется быстрым ростом и неблагоприятным прогнозом.
Экстранодальная Т-клеточная лимфома из естественных киллеров, назальный тип встречается во всех возрастных группах. Исход заболевания зависит от степени распространения опухолевого процесса.
Т-клеточная лимфома с энтеропатией возникает у людей, чувствительных к клейковине — белку пшеничной муки. Прогноз (исход) заболевания неблагоприятный.
Т-клеточная панникулитоподобная лимфома подкожной клетчатки вначале растет медленно, но со временем может стать быстрорастущей опухолью. Химиотерапия дает лишь частичный эффект.
Анапластическая крупноклеточная лимфома, Т/0-клеточная (2%) чаще возникает у молодых людей. Химиотерапия позволяет излечить многих больных.
Симптомы и признаки лимфомы
Как правило, на ранних этапах данный тип онкологии никак себя не проявляет, а ее обладатель хорошо себя чувствует и не подозревает о болезни – почти все ее симптомы появляются позже, на запущенных стадиях.
Один из наиболее частых признаков – появление припухлости на шее, в подмышках, паху или над ключицей
, которая представляет из себя увеличенный лимфатический узел. Обычно такое новообразование не болит, но со временем нередко увеличивается, а рядом с ним или в других областях тела появляются новые шишки.
Лимфомы, которые начинают развиваться или разрастаются в брюшной полости, способны вызвать отек
или
боль в животе, тошноту
и
рвоту
. Такие ощущения возникают из-за укрупнения лимфоузлов или внутренних органов, таких как селезенка или печень, либо скопления большого количества жидкости.
Изменившаяся в размерах селезенка может давить на желудок, вызывая потерю аппетита
и
чувство сытости после небольшого количества пищи
.
Увеличившиеся тимусТимус, или вилочковая железа –
небольшой орган, расположенный за верхней частью грудины перед сердцем. В нем происходит созревание и развитие некоторых лимфоцитов. или лимфоузлы грудной клетки могут оказывать давление на трахею, по которой воздух проходит в легкие. Это приводит к появлению
кашля
,
затруднению дыхания, болевым ощущениям
или
тяжести в груди
.
Поражения головного мозга способны вызывать головную боль, слабость, изменение личности, проблемы с мышлением
и
судороги
.
Другие типы заболевания могут распространяться на окружающие головной и спинной мозг ткани, из-за чего у пациента двоится в глазах, немеет лицо
и
ухудшается речь
.
Лимфомы кожи часто проявляются в виде зудящих красных бугорков
или
шишек
.
Кроме того, симптомами могут быть:
- потеря веса;
- озноб;
- ночная потливость;
- повышенная температура;
- сильная усталость;
- вздутие живота;
- частые или тяжело протекающие инфекции;
- легко появляющиеся синяки или кровотечения.
Симптомы рака почек
Часто рак почки обнаруживается при рентгеновском или ультразвуковом обследовании, выполненном по другой причине. На ранних стадиях рак почки не вызывает боли. Часто симптомы заболевания появляются, когда опухоль становится крупной и начинает поражать расположенные рядом органы.
Люди с раком почки могут испытывать перечисленные ниже симптомы. Иногда у пациентов не обнаруживается ни одного из этих изменений. В других случаях причиной симптома может быть болезнь, не являющаяся раком.
Симптомы рака почек:
- кровь в моче;
- боль или давление в боку или в области поясницы;
- определяемое с помощью пальпации опухолевое образования на стороне поражения;
- отек лодыжек и стоп;
- высокое артериальное давление;
- анемия — низкий уровень эритроцитов;
- усталость;
- потеря аппетита;
- необъяснимая потеря веса;
- лихорадка, которая продолжается длительное время и не связана с простудой, гриппом или другой инфекцией;
- у мужчин быстрое появление увеличенных вен вокруг яичка — варикоцеле (варикоцеле, особенно вокруг правого яичка, может указывать на наличие большой опухоли почки).
Если вас беспокоят какие-либо изменения самочувствия, вы наблюдаете вышеперечисленные симптомы, запишитесь на консультацию в клинику Рассвет. Мы поможем выяснить причину вашей проблемы, поставим правильный диагноз и назначим необходимое лечение.
Если диагноз рак установлен, облегчение симптомов остается важной частью ухода и лечения рака. Паллиативная или симптоматическая терапия часто начинается вскоре после постановки диагноза и продолжается в течение всего периода лечения. Обязательно рассказывайте своему лечащему врачу о симптомах, которые вы испытываете, в том числе о любых новых симптомах или изменениях.
Диагностика лимфомы
Большинство пациентов обращаются к врачу из-за наличия определенных признаков заболевания или плохого самочувствия. Специалисты начинают обследование с осмотра и опроса – о семейных диагнозах, возможных факторах риска и других проблемах со здоровьем. Затем изучают лимфатические узлы и другие части тела, в которых содержится лимфатическая ткань, включая селезенку и печень. После чего назначают целый ряд исследований:
- Анализы крови
: позволяют измерять уровни различных клеток в крови, обнаруживать повреждения костного мозга, оценивать работу почек и печени, а также выявлять инфекции и другие нарушения. - Биопсия
– забор частички подозрительной ткани и передача ее для исследования в лабораторию. В зависимости от течения заболевания, докторам может понадобиться биопсия лимфатических узлов, костного мозга, спинномозговойСпинномозговая жидкость омывает и защищает головной и спинной мозг., а также плевральной – содержащейся в грудной клетке, или перитонеальной – находящейся в животе жидкости. - Компьютерная томография,
– позволяет выявлять очаги заболевания в брюшной полости, тазу, груди, голове и шее. - Магнитно
—
резонансная томография, МРТ
– создает подробное изображение мягких тканей. Метод обычно используется для исследования спинного или головного мозга. - Рентгенограмма
– помогает обнаруживать увеличенные лимфатические узлы в области грудной клетки или в костях. - Ультразвук, УЗИ
– используется для изучения увеличенных лимфоузлов или различных органов, таких как печень, селезенка или почки. - Позитронно
—
эмиссионная томография, ПЭТ
– позволяет выявлять лимфомы в увеличенных лимфоузлах, даже в тех, которые выглядят нормальными на КТ. Кроме того, с ее помощью можно определить, поддается ли заболевание лечению.
В онкологическом проводится полная диагностика лимфомы – быстро, без очередей и потерь драгоценного времени, на самом современном оборудовании. Наши специалисты ведут пациента «от» и «до» – от обследования до проведения любого лечения.
Скрининг рака почек
Скрининг используется для поиска рака до того, как появятся какие-либо симптомы или признаки. Ученые уже разработали и продолжают разрабатывать множество тестов, которые можно использовать для скрининга организма человека на наличие определенных видов рака.
Общие цели скрининга рака:
- сократить число людей, которые умирают от болезни, или вообще исключить смерть от рака;
- уменьшить число людей, у которых развивается болезнь.
Подробнее
Скрининг. Выявление скрытых заболеваний и предрасположенностей
Что касается рака почек, на настоящий момент не существует одобренных и доказавших свою эффективность скрининговых исследований, направленных на выявление заболевания на ранних стадиях. В отдельных случаях людям с высоким риском рака почек рекомендуются индивидуальные скрининг-программы. Так, пациентам с семейным анамнезом рака почек иногда предлагают пройти компьютерную томографию, магнитно-резонансную томографию или ультразвуковое исследование.
Если вы находитесь в группе повышенного риска почечно-клеточного рака, онколог клиники Рассвет подберет вам индивидуальную тактику наблюдения и лечения.
Стадии лимфомы
Сразу после обнаружения заболевания врачи определяют его стадию – выясняют, как далеко оно успело распространиться и какие ткани повредило. Данная информация крайне важна для специалистов, поскольку она позволяет не только понимать прогнозы пациента, но и подбирать для него самое подходящее лечение.
Стадии лимфомы Ходжкина:
I
: измененные клетки обнаружены только в одной группе лимфатических узлов или одном лимфоидном органе, таком как миндалины.
II
: они присутствуют в 2 или более группах лимфоузлов, расположенных по одну сторону от диафрагмыДиафрагма – это мышца, которая отделяет грудную полость от брюшной., либо распространились из одного поврежденного лимфоузла на соседний орган.
III
: клетки лимфомы есть в лимфоузлах по обе стороны диафрагмы; либо не только в лимфатических узлах над диафрагмой, но и в селезенке.
IV
: заболевание распространилось по крайней мере в один орган, не входящий в лимфатическую систему, такой как печень, костный мозг или легкие.
Стадии неходжкинских лимфом:
I
: измененные клетки обнаруживаются только в 1 группе лимфатических узлов или одном лимфоидном органе, например, миндалинах; либо в 1 области одного органа за пределами лимфатической системы.
II
: они присутствуют в 2 или более группах лимфоузлов по 1 сторону от диафрагмы; либо в лимфатических узлах и 1 области расположенного рядом одного органа, или в еще одной группе лимфоузлов на той же стороне диафрагмы.
III
: клетки лимфомы есть в лимфоузлах по обе стороны от диафрагмы; либо они присутствуют и в лимфатических узлах над диафрагмой, и в селезенке.
IV
: заболевание распространилось по крайней мере в один орган, не входящий в лимфатическую систему, такой как печень, костный мозг или легкие.
Ремиссия и прогнозы при лимфоме
Считается, что у пациента ремиссия, если размер опухоли уменьшился вдвое или более (частичная ремиссия) или если ее нельзя обнаружить (полная ремиссия). Для некоторых типов лимфомы, например, агрессивной лимфомы, период ремиссии в 5 или более лет может считаться полность излеченным заболеванием. Однако ремиссия не всегда подразумевает, что рак был вылечен. Индолентные лимфомы обычно не считают излеченными, потому что эти раковые заболевания могут рецидивировать даже после длительного периода ремиссии.
В зарубежной практике используется Международный прогностический индекс (IPI), который был впервые разработан для того, чтобы помочь врачам определить прогноз для пациентов с быстрорастущими (агрессивными) лимфомами. Тем не менее, такая шкала используется и для прогнозирования большинства других типов лимфом.
Индекс зависит от 5 факторов:
- возраст пациента;
- стадия лимфомы;
- находится ли лимфома в органах вне лимфатической системы;
- насколько хорошо пациент может выполнять обычные повседневные дела;
- уровень лактатдегидрогеназы в крови, который возрастает с увеличением количества лимфом в организме.
После изучения всех этих факторов доктор может установить ориентировочные прогнозы в лечении лимфомы. Однако пациентам важно помнить, что чем раньше диагностирована болезнь, тем результативнее будет ее лечение.
Лечение лимфомы
Лечение лимфомы – задача непростая. Для ее решения требуется не один доктор, а целая команда профессионалов своего дела – химиотерапевта, радиолога, хирурга, онколога, гематолога и других.
В онкологическом есть все необходимые специалисты – врачи мирового уровня, которые проводят полную диагностику заболевания и любую необходимую терапию.У нас вам не придется пересдавать анализы, переделывать исследования и задаваться вопросом «что делать дальше?». Мы полностью ведем пациента и даем ему четкий план действий, следуя которому он получает лучший результат из возможных.
Для борьбы с данным типом онкологии применяется несколько методов:
Основным из них является химиотерапия
– препараты, которые уничтожают измененные клетки. Они принимаются в виде таблеток или вводятся в вену, попадают в кровоток и распространяются по всему телу. Лечение проводится циклами, каждый из которых длится несколько недель, после чего следует период отдыха, за время которого организм восстанавливается.
Трансплантация костного мозга
или стволовых клеток, из которых образуются клетки крови. Процедура позволяет назначать более высокие дозы химиотерапии, иногда вместе с лучевой терапией, благодаря чему лимфома уничтожается эффективнее. Пересадка возможна не только донорского, но и своего собственного, собранного за несколько недель до вмешательства материала.
Лучевая терапия
– уничтожение измененных клеток с помощью радиации. Данный метод подходит для большинства пациентов, и особенно хорошо работает, если заболевание успело поразить небольшое количество тканей. Его применяют как самостоятельно, так и в сочетании с химиотерапией.
Иммунотерапия
– препараты, которые помогают собственной иммунной системе человека лучше распознавать и разрушать неправильные клетки. Существует несколько их типов, применяемых при лимфомах. К ним относят:
- моноклональные антитела – белки, разработанные для атаки определенного вещества на поверхности лимфоцитов;
- ингибиторы иммунных контрольных точек – лекарства, не позволяющие измененным клеткам маскироваться под здоровые;
- Т-клеточная терапия: изъятие из крови пациента и изменение в лаборатории иммунных клеток, их размножение и возвращение в организм, где они отыскивают и уничтожают очаги заболевания.
Хирургия
: часто используется для получения образцов подозрительных тканей и определения их типа, но редко – для терапии как таковой. В редких случаях операции назначаются при поражениях селезенки или других органов, которые не входят в лимфатическую систему – например, щитовидная железа или желудок.
Генетические заболевания и рак почек
Несмотря на то, что рак почки может иметь семейный характер, наследственный рак почки встречается редко, примерно в 5 % случаев. Было обнаружено лишь несколько специфических генов, повышающих этот риск. Многие гены также связаны со специфическими генетическими синдромами.
Знание о наличии специфического генетического синдрома в семье может помочь пациенту и его врачу разработать соответствующий план скрининга рака, а в некоторых случаях определить оптимальные варианты лечения. Генетическую мутацию можно выявить только с помощью генетического тестирования.
Генетические заболевания, повышающие риск развития рака почки:
- Болезнь Гиппеля — Линдау (VHL–синдром). Люди с синдромом VHL имеют повышенный риск развития нескольких типов опухолей. Большинство этих опухолей доброкачественные. Однако у 40 % людей с этим расстройством развивается светлоклеточный рак почек.
- Наследственный папиллярный ПКР (пПКР). Генетическое заболевание, которое увеличивает риск развития папиллярно-клеточной карциномы почек 1 типа. Люди с синдромом пПКР имеют повышенный риск развития более 1 опухоли почек и опухолей обеих почек. Наследственный пППКР подозревается, если у двух и более близких родственников диагностирован папиллярно-клеточный рак почек 1-го типа.
- Синдром Берта — Хогга — Дюбе (гибридная онкоцитома — хПКР, BHD–синдром). Синдром BHD — редкое генетическое заболевание, связанное с множественными нераковыми опухолями кожи, кистами легких и повышенным риском возникновения нераковых и раковых опухолей почек, в частности, хромофобного или онкоцитарного типа рака почек. У людей с BHD также могут развиться светлоклеточный или папиллярный типы рака почек.
- Наследственный лейомиоматоз и почечно-клеточный рак (синдром HLRCC — Hereditary leiomyomatosis and renal cell carcinoma). HLRCC ассоциируется с повышенным риском развития папиллярно-клеточного рака почек 2 типа и кожных узлов (лейомиом), которые встречаются главным образом на руках, ногах, грудной клетке и спине. У женщин с HLRCC часто развиваются лейомиомы матки, или, реже, злокачественные лейомиосаркомы матки.
- Туберозный склероз (болезнь Бурневилля — Прингла, ТС). Генетическое заболевание, связанное с изменениями в коже, мозге, почках и сердце. Люди с ТС также имеют повышенный риск развития ангиомиолипомы почек или рака почек.
- Другие генетические состояния также могут быть связаны с повышенным риском развития рака почек. Исследования с целью выявления других генетических причин заболевания продолжаются.
Народные средства и профилактика
Лечение в стационаре просто необходимо
Вылечить лимфому народными средствами не представляется возможным. Они лишь служат поддерживающей и укрепляющей терапией. Перед приемом любых средств обязательно проконсультируйтесь с врачом. Бесконтрольный прием трав и настоев может значительно ухудшить ваше состояние. Заживляющим действием обладает сок облепихи. Он успокаивает и восстанавливает слизистую оболочку желудка. Иногда рекомендуют смешать водку и растительное масло и принимать внутрь. Отвар из березовых почек также может помочь пищеварительной системе. В ограниченном количестве можно употреблять капли из джунгарского аконита. Его применяют как внутрь, так и наружно.
Профилактические меры такие же, как и при раке желудка. Предотвратить появление лимфомы на 100% невозможно, так как нельзя точно определить причины ее появления. Можно лишь сократить факторы риска, которые могут привести к этому заболеванию. Так, например, рекомендуется избегать негативных воздействий окружающей среды, таких как радиация, загрязненный воздух. Если вы живете в экологически неблагополучном районе и переехать нет возможности, периодически нужно давать отдых организму, выезжая на природу или в деревню с более благоприятной обстановкой.
Согласно исследованиям, повышен риск заболеть лимфомой у работников сельскохозяйственной промышленности, так как они сталкиваются с пестицидами, что очень опасно для организма. При пониженном иммунитете риск также повышается. Особенно это касается больных СПИДом и людей, которые перенесли пересадку органов. При трансплантации проводится терапия иммунодепрессантами. Неправильное питание, потребление канцерогенов, овощей с пестицидами также увеличивают шансы заболеть лимфомой желудка. Чем выше качество пищи, тем меньше вероятность, что желудок пострадает от тех или иных заболеваний.
Стадии заболевания
Как и любая другая онкология, лимфома проходит 4 стадии своего развития. Первая — начальная. Здесь речь идет о поражении одного лимфоузла в одной зоне. Про эту же стадию говорят, когда опухоль затрагивает один орган без затрагивания лимфоузлов.
На второй стадии поражению подвергаются два и более лимфоузлов, находящихся на одной стороне диафрагм. Тут начинает появляться уже клиническая картина заболевания.
На третьей стадии онкологический процесс характеризуют два и более узла с двух сторон диафрагмы. Также об этом диагнозе речь идет при поражении лимфоузлов и поражении одного органа. Симптоматика тут ярко выражена.
Четвертая стадия представляет собой состояние, когда опухолевые клетки распространились по организму.. Тяжелым развитием ситуации называют процесс, когда поражаются органы, находящиеся далеко от первоначального очага развития опухоли.
Как распознать
Одним из первых признаков, которые проявляются довольно часто, является увеличение лимфатических узлов. Врачей настораживают в первую очередь шейные, подмышечные и паховые. При этом их можно отличить от увеличенных из-за ОРВИ: в такой ситуации узлы безболезненны, не уменьшают размеры со временем даже при использовании специального лечения, включая антибактериальную терапию.
Если затрагиваются внутренние органы, могут появляться ощущение переполненности в области живота, проблемы с дыханием, чувство распирающей боли снизу в спине, давление в области лица или шеи.
Кроме того, в числе признаков развития лимфомы называют слабость, повышение температуры тела, потливость. Также отмечается и неоправданная потеря веса, человека начинают мучить проблемы пищеварения.
Фактор роста. Почему высокие люди чаще болеют раком Подробнее
Типы лимфомы Ходжкина
У заболевания есть несколько типов, каждый из которых особым образом развивается и требует различных подходов к лечению.
Классический лимфогранулематоз
Развивается в клетках Рид-Березовского-Штернберга, которые представляют из себя измененные В-лимфоциты. В пораженных лимфоузлах они содержатся в небольшом количестве. Их окружает множество нормальных иммунных клеток, которые вызывают отеки – увеличение размеров органа из-за скопления жидкости. В развитых странах составляет более 9 из 10 всех диагнозов, имеет 4 подвида:
- Нодулярный склероз
– чаще всего встречается у подростков и молодых людей, но может возникнуть в любом возрасте. Обычно начинается в лимфоузлах шее или груди. - Смешанно-клеточный
вариант – в основном наблюдается у ВИЧ-инфицированных, а также у детей и пожилых. Может появиться в любой области организма, но, как правило, обнаруживается в верхней половине тела. - Лимфоидное истощение
– встречается не часто, в большинстве случаев поражает верхнюю часть туловища и редко выявляется более чем в нескольких лимфоузлах. - Богатая лимфоцитами
– обычно развивается у пожилых и людей с ВИЧ-инфекцией. Как правило, поражает лимфатические узлы живота, селезенку, печень и костный мозг. Более агрессивна, чем прочие виды – быстрее растет и хуже поддается лечению.
Нодулярный тип лимфоидного преобладания
лимфомы Ходжкина – составляет около 5% всех диагнозов. Его клетки Березовского-Рид-Штернберга видоизменены и визуально отличаются от тех, что обнаруживаются при классической форме заболевания. Обычно начинается в лимфоузлах на шее и подмышкой, поражает людей разного пола и возраста, развивается медленнее и требует особого подхода к терапии.