Операция по удалению лимфоузлов в паху чаще всего проводится в рамках лечения рака вульвы и рака полового члена. Кроме того, показанием к паховой лимфодиссекции могут быть и другие онкологические заболевания, при которых происходит метастазирование в лимфоузлы данной области.
- Зачем нужно удалять лимфоузлы
- Подготовка к удалению лимфоузлов
- Как проходит операция
- Возможные осложнения
- Прогноз и клиническая эффективность удаления паховых лимфоузлов
Зачем нужно удалять лимфоузлы
Подавляющее большинство злокачественных опухолей дает метастазы лимфогенным путем, и это происходит следующим образом. На определенной стадии развития злокачественные клетки начинают терять связь с первичной опухолью. Затем с током тканевой жидкости (лимфы) они попадают в лимфатические капилляры, а оттуда и в ближайшие лимфатические узлы. Узел, который располагается первым на пути опухоли, называется сторожевым.
Часть опухолевых клеток в лимфоузлах погибает, а другая часть преодолевает иммунный барьер и начинает размножаться. Таким образом образуется метастаз. Он постепенно растет, что приводит к увеличению размера лимфоузла. Какое-то время иммунные клетки сдерживают развитие метастаза и не дают ему распространиться дальше. В зависимости от степени злокачественности, этот этап может занять от нескольких месяцев до нескольких лет. Затем раковые клетки мигрируют дальше, в следующие коллекторы лимфы и со временем разносятся по всему организму.
Целью паховой лимфаденэктомии является удаление регионарных лимфатических узлов – тех, которые собирают большую часть лимфы из места, где расположена опухоль, а значит в них наиболее вероятно могут находиться раковые клетки. Это не может полностью предотвратить риск метастазирования опухоли, но снизит вероятность его развития, а также ограничит возможность распространения раковых клеток по лимфатической системе. Кроме того, удаленные лимфоузлы обязательно отправляются на морфологическое исследование, результаты которого позволяют более точно определить стадию опухоли и при необходимости скорректировать лечение.
Зачастую данная операция имеет жизненно важное значение, и выполняется во всех необходимых случаях, когда пациент способен перенести хирургическое вмешательство. Но с другой стороны, она сопряжена с рядом серьезных осложнений, как в послеоперационном, так и в отдаленном периоде, даже через несколько лет после ее проведения. Поэтому в научно-медицинском сообществе постоянно проводятся исследования, направленные на поиск оптимального объема удаления тканей.
Например, онкологи могут прогнозировать, в какие узлы рак пойдет в первую очередь, их называют сигнальными или сторожевыми. При некоторых видах опухолей первым этапом проводят удаление сторожевых лимфоузлов. Их отправляют в лабораторию и исследуют на наличие злокачественных клеток. Если результат оказывается отрицательным, то с высокой долей вероятности другие лимфоузлы также не вовлечены в процесс, и удалять их нет необходимости.
Для того чтобы определить сигнальные лимфоузлы, проводят их картирование. С этой целью в опухоль вводят красящее вещество, или индикатор. Чаще всего это радиоактивный изотоп, который позволяет отследить путь движения лимфы и определить, где находится сторожевой лимфатический узел.
Биопсия сторожевого лимфоузла позволяет избежать удаления подмышечных лимфоузлов у 60-65% пациенток со второй стадией рака груди. Раньше такая операция считалась обязательной, что увеличивало риски развития лимфедемы — слоновости или сильной отечности руки, в тяжелых случаях приводящей к инвалидизации таких пациенток.
Терапия при регионарном лимфадените
Опасность регионарного увеличения узлов – в отсутствии явных болевых ощущений в паху. В 80% случаев наблюдается увеличение лимфоузлов без боли. Это осложняет диагностику и приводит к неумышленному отсроченному лечению. Тогда как раннее выявление болезней, провоцирующих лимфаденит в паху, существенно повышает шансы на терапию без осложнений.
Лечат увеличение лимфатических узлов в паху только комплексно. Изначально необходимо определить источник проблемы – зону локализации воспаления. Без этого (изабавления от первичной болезни) лечение лимфоузлов в паху будет сопровождаться рецидивами.
Многое зависит от степени увеличения и формы заражения. При негнойных формах заболеваний в паху может быть достаточно фармакологической терапии (мази/гели с антибиотиком или пероральный прием) в сочетании с ограничением подвижности. Если на фоне увеличения в лимфоузлах началось нагноение, может потребоваться хирургическая процедура – вскрытие и чистка очагов в паху.
В ряде случаев медикаментозная и физиотерапия при увеличении паховых лимфоузлов может сопровождаться применением препаратов на растительной основе (одуванчик, перечная мята, сборы) с целью усиления седативного эффекта в паховых лимфоузлах.
Как проходит операция
Паховая лимфаденэктомия может выполняться во время хирургического удаления первичной опухоли. Чаще всего лимфоузлы в этом случае удаляются единым блоком вместе со злокачественным новообразованием. Другим вариантом является отсроченное вмешательство. Удаление лимфоузлов в этом случае проводится вторым этапом либо после проведения дополнительных методов диагностики (морфологическое исследование краев отсечения, биопсия сторожевого лимфоузла), либо в отдаленном периоде, когда уже происходит прогрессирование патологии.
Сама процедура по удалению паховых лимфоузлов может выполняться двумя методами – открытым, или традиционным, и закрытым – эндоскопическим. При открытой операции производится обширный разрез тканей, после которых остаются протяженные рубцы. При эндоскопическом вмешательстве все манипуляции выполняются через небольшие проколы. Этот метод дает меньшее повреждение тканей, не оставляет после себя больших рубцов, а также реже вызывает такие осложнения как лимфедема, некроз кожных лоскутов, отек мошонки или вульвы и раневую инфекцию.
Сама по себе такая операция технически очень сложная и, как правило, занимает времени больше, чем удаление первичного очага. Разумеется, она требует высокой квалификации хирурга.
На этапе заживления после удаления паховых лимфоузлов необходим постоянный контроль за состоянием раны. Повязки нужно менять согласно рекомендациям врача. Возможно первое время будет необходимо выполнять пункцию области операции, чтобы эвакуировать скопившуюся жидкость. Постепенно необходимость в процедуре пропадет.
Также необходимо следить за тем, чтобы рана не инфицировалась. При появлении покраснения, отечности, припухлости, при усилении болезненности, неприятного запаха или гнойных выделений необходимо срочно обратиться к врачу.
После операции возможно локальное онемение кожи. Оно развивается из-за того, что во время вмешательства пересекаются нервные окончания. У части пациентов чувствительность со временем восстанавливается.
Диагностика
Женщины, как правило, обращаются к врачу-гинекологу. При необходимости в обследовании принимают участие дерматолог, уролог, хирург. Во время беседы устанавливают обстоятельства, при которых впервые возник симптом, исследуют динамику его развития, связь с различными факторами. В рамках общего осмотра выявляют локальные гнойные очаги, признаки поражения органов ЖКТ, мочевыводящего тракта и костно-мышечного аппарата.
При фолликулите осуществляют дерматоскопию. У пациенток с локальными инфекционными процессами производят забор гнойного отделяемого. Для уточнения диагноза назначаются следующие процедуры:
- Гинекологический осмотр.
Проводится для выявления воспалительных и невоспалительных заболеваний, опухолей половых органов. Исследуют состояние вульвы, влагалища, матки и придатков, определяют признаки неотложных состояний, выполняют забор отделяемого, иногда – образцов ткани для морфологического исследования. - Ультрасонография.
УЗИ органов малого таза информативно при гинекологических патологиях и СХТБ. УЗИ органов брюшной полости назначается при поражении желудочно-кишечного тракта. Пациенткам с подозрением на МКБ и другие болезни мочевых путей рекомендованы УЗИ почек и мочеточников, УЗИ мочевого пузыря. - Рентгенография.
Для исследования состояния матки и придатков производят гистеросальпингоскопию. Женщин с болезнями почек, мочеточников и мочевого пузыря направляют на экскреторную урографию или цистографию. При некоторых болезнях пищеварительной системы выполняют ирригоскопию. Больным с травмами и ортопедическими заболеваниями назначают рентгенографию тазобедренного сустава. - Эндоскопические исследования.
С учетом предположительной локализации патологических изменений, провоцирующих болевой синдром, женщинам могут проводить гистероскопию, цистоскопию, уретроскопию и колоноскопию. При подозрении на острый аппендицит и недостаточной информативности других диагностических процедур производят лапароскопию. - Лабораторные анализы.
Перечень может включать общие анализы крови и мочи; ПЦР-тесты для исключения ИППП; микроскопию урогенитального мазка; бактериоскопию выделений из половых путей и гнойного отделяемого из кожных очагов; цитологическое исследование мазков для выявления атипичных клеток; гистологический анализ биоптата лимфатического узла, половых органов, ануса или мочевых путей; анализ кала на скрытую кровь.
Возможные осложнения
Паховая лимфаденэктомия является неприятной операцией и сопровождается риском развития некоторых осложнений:
- Лимфорея и серомы – скопление лимфы в ране. В среднем это продолжается около 2 недель, но может сохраняться до 1 месяца. Скопление лимфы в ране является фактором риска вторичного инфицирования и некроза кожи. Если серома обширна, она может вызвать бурный рост соединительной ткани и образование келоидных рубцов.
- Отек вульвы или мошонки.
- Отеки ног, вплоть до развития лимфедемы (слоновости конечности). Отеки могут быть локальными, когда страдает, например, только стопа или кисть, или обширными, когда в процесс вовлекается вся конечность и ткани нижней половины туловища. Отеки сопровождаются болью и потерей мышечной силы.
В рамках лечения лимфедемы проводится комплексная терапия, включающая в себя компрессию, дренирующий массаж, комплекс лечебной физкультуры и уход за кожей пораженной конечности.
Для того чтобы предотвратить или минимизировать риски развития данной патологии, необходимо строго придерживаться ряда правил:
- Не допускать образования отеков, даже незначительных, на пораженной конечности. При их образовании необходимо носить компрессионный трикотаж.
- Следует избегать любых манипуляций, которые могут привести к локальному повышению давления на заинтересованной конечности – долго стоять, носить неудобную обувь, в том числе модельную обувь на каблуках.
- Тщательно следить за тем, чтобы кожа на ногах не была повреждена, избегать образования мозолей, травм, мацерации. Не ходить босиком даже дома по полу и др.
- Следует избегать резких температурных колебаний – бани, сауны, бассейны и др.
Расшифровка результатов
Результаты выдают пациенту после процедуры. В протоколе обязательно отражается следующая информация о лимфоузлах:
- размеры, соотношение длины и ширины, форма;
- структура лимфоузла, наличие дифференцировки на корковый и мозговой слой;
- степень поражения/увеличения;
- количество сосудов;
- плотность;
- границы и контуры.
В норме размеры лимфатических узлов не должны быть увеличены, диаметр – около 10 мм. Также к норме относятся ровные контуры, однородная структура, отсутствие наростов и каких-либо образований.
Значение паховых лимфоузлов у женщин
Лимфатические узлы исполняют функцию биологических фильтров. Располагаются периферические органы в области суставов — в местах сбора лимфы, следующей от разных тканей организма по сосудах лимфатической системы.
Внешний вид органов может отличаться по форме:
- круглая;
- овальная;
- в виде боба;
- редко в виде ленты.
Размеры в нормальном состоянии варьируется в пределах 0.5 — 50 мм. Здоровые лимфоузлы имеют розовато-серый цвет. Органы служат преградой для распространения в организме у женщины инфицированных и раковых клеток. Их роль — продуцирование Т и В-лимфоцитов, защитных клеток организма, участвующих в уничтожении вредных и токсических элементов.
Паховые лимфоузлы бывают двух видов: глубокие и поверхностные. Группу поверхностных узлов, находящихся прямо под кожей, можно пальпировать. Глубокая лимфоидная ткань располагается в мышечных слоях, на пути следования сосудов, близко к органам малого таза.
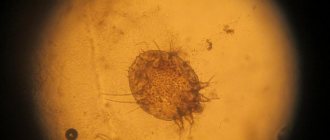
Что указывает на появление пахового лимфоденита
- Неприятные ощущения, боль на внутренней поверхности бедра. Болевые ощущения могут отдавать в живот. Они отличаются высокой интенсивностью.
- Увеличение лимфоузла вследствие его воспаления. Часто его можно выявить при помощи пальпации.
- Общая интоксикация. Это вялость, мигрень, повышение температуры тела, ослабление иммунитета и здоровья.
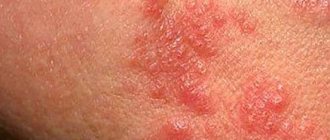
- Изменение цвета кожи в паховой зоне. В случае нагноения кожный покров может обрести красный или бордовый оттенки.
Симптомы лимфаденопатии
Увеличенные лимфоузлы могут быть самых различных размеров, от еле видимых до заметных невооружённым глазом. При их пальпации возможны болезненные ощущения. Иногда наблюдается покраснение кожи над увеличенными лимфатическими узлами.
Врач-педиатр в Махачкале может выявить развитие лимфаденопатии у ребёнка по ряду внешних признаков, среди которых:
- беспричинная потеря веса;
- увеличение температуры;
- повышенное потоотделение ночью;
- слабость;
- приступы лихорадки;
- увеличенная печень и селезёнка (при пальпации);
- нарушения сердечного ритма;
- частые инфекционные заболевания верхних дыхательных путей.
Применение лекарственных препаратов
Если народные методы лечения не вызывают доверия, то необходимо обратиться к лекарственным препаратам. Для того, чтобы лечить лимфоузлы в паху у женщин, используются два вида медикаментов — внутренного и наружного применения:
Гнойничковые ранки, в случае их появления. смазываются мазью «Левомеколь»
- антибиотики: Амоксициллин, Амоксиклав, Димексид, Ципролет, Азитромицин, Цифран, Бисептол;
- таблетки, имеющие антибактериальные и бактерицидные свойства: Сифлокс, Вильпрафен, Суметролим, Солексин-форте, Стрептоцида, Септрин;
- мази: Левомеколь, мазь Вишневского, ихтиоловая мазь.
Где расположены паховые лимфоузлы
Паховые лимфоузлы у женщин (расположение их проходит не по одному, а группами) находятся в верхних частях тазобедренного сустава, спускаясь к низу живота по пути следования паховой складки. Поверхностные органы располагаются в клетчатке под кожей, глубокие — под фасцией (соединительной защитной оболочкой, покрывающей мышцы) около бедренных кровеносных сосудов.
Близко к паховым лимфоузлам находятся детородные органы и мочеполовая система:
- матка;
- яичники;
- мочевой пузырь;
- наружные половые органы;
- прямая кишка.
Также к области расположения паховых лимфатических узлов относятся нижние конечности, ягодичный и пояснично-крестцовый отдел спины.
Как лечить лимфоузлы в паху народными методами
Существует несколько известных народных методов лечения воспаленных лимфоузлов в паху:
- компрессы;
- ванночки;
- применение травяных настоев.
Для компрессов используют свежие листья мяты, сок одуванчиков, а также травяные сборы душицы, тысячелистника и листьев ореха.
Компрессы из сока одуванчиков
Одуванчики необходимо собрать непосредственно перед приготовлением компресса, так как они быстро увядают и теряют полезные свойства для лечения лимфоузлов. Листья и стебли цветка сперва необходимо промыть под проточной водой, затем положить в марлю и выжать сок.
После соком одуванчиков пропитывают ткань из натуральных волокон (можно использовать марлю или вату) и сразу накладывают на больной участок. Такой нужно держать не меньше 2 часов и желательно проводить 2 раза в сутки на протяжении недели.
Компрессы из листьев мяты
Для приготовления компресса из листьев мяты, используют свежие листья. Листья необходимо пропустить через блендер до кашеподобного состояния. Затем полученную массу аккуратно заворачивают в марлю и прикладывают к воспаленным лимфоузлам в течении 2 часов на протяжении недели. Можно зафиксировать данный компресс.
Травяной сбор из душицы, тысячелистника и листьев ореха
Хорошо использовать для снятия воспаления лимфоузлов в паху у женщин с помощью травяного сбора из душицы, горького тысячелистника и листьев ореха (лучше использовать листья лесного ореха). Берут 2 ложки сбора трав в равных пропорциях и кипятят не больше 10 минут в 400 мл воды.
После данный отвар необходимо настоять в течении 1 часа, а затем процедить. Для компрессов используют марлю или вату, которую смачивают в отваре и прикладывают на 1 час к местам воспаления. Травяные компрессы необходимо делать в течении 10 дней.
Ванночки для лечения увеличенных лимфоузлов в паху – лучшее лекарство на натуральной основе для женщин.
Ванночки с ромашкой
Для приготовления данной процедуры используют крепкий отвар из цветков ромашки (1 ст.ложка травы на стакан воды). В таз с теплой водой выливают процеженный настой. Нужно принять ванночку около 10-20 минут нижней частью тела до частичного охлаждения воды.
Настои (чаи) из трав
Для снятия воспаления лимфоузлов идеально подходят настои из трав. В народной медицине широко используют лещину ,эхинацею, крапиву, чернику, полынь, мяту, лабазник, липовый цвет, душицу, зверобой и одуванчиковые корни.
Настой из лещины
Для приготовления данного настоя необходимо взять 2 ложки коры и листьев лещины и залить 0,5 литрами кипятка. Настаивать 1 час. После процедить и принимать по четверти стакана 3 раза в день за час до еды.
Чай из травяного сбора
Чаи из травяного сбора, могут состоять из лещины, эхинацеи, крапивы, черники, полыни, мяты, лабазника, липового цвета, душицы, зверобоя, одуванчиковых корней. Для заваривания чая можно использовать только одну траву из перечисленных, а можно использовать их в комплексе. На 1 литр кипятка кладут 2 ст. ложки травяного сбора. Настаивают около часа и выпивают в течении дня.