- Идиопатический (классический) тип
- Иммуносупрессивный (ятрогенный) тип
- Эндемический (африканский) тип
- СПИД-ассоциированный (эпидемический) тип
- Диагностика
- Лечение
- Профилактика
Саркома Капоши — злокачественная опухоль с многоочаговым характером роста, происходящая из кровеносных и лимфатических сосудов.
Причинным фактором саркомы Капоши является вирус герпеса человека VIII типа, а важнейшим механизмом развития является нарушение противоопухолевого иммунитета.
От характера иммунных нарушений зависит течение различных типов этого заболевания
Клинически выделяют 4 типа саркомы Капоши: идиопатический, иммуносупрессивный, эндемический и СПИД-ассоциированный.
Идиопатический (классический) тип
Развивается у людей старше 50 лет, хотя в последние годы отмечается тенденция к снижению возраста заболевших. Мужчины болеют в 9-15 раз чаще женщин.
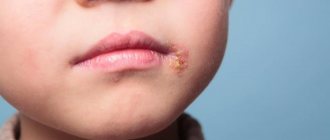
Первичные проявления при идиопатическом типе саркомы Капоши в основном локализуются в области стоп и голеней и выглядят как пятна неправильной формы красно-фиолетового или красно-коричневого цвета или узелки.
На поверхности очагов появляются кровоизлияния, бородавчатые разрастания, участки пигментации и пр.
Указанные изменения могут развиваться на месте травмы. Высыпаниям может предшествовать или сопутствовать отек нижней части конечности, вследствие которого кожа уплотняется и приобретает синюшную окраску. Очаги поражения обычно симметричные и вначале бессимптомные.
Затем может появляться жжение, покалывание, неприятное ощущение и боль.
По мере прогрессирования заболевания в процесс вовлекаются все новые участки кожи: верхние конечности, туловище, лицо, а также слизистые оболочки полости рта, глаз и половых органов.
В терминальной стадии заболевания поражаются внутренние органы.
Идиопатический тип саркомы Капоши может протекать остро, подостро и хронически.
Острая форма отличается бурным началом и быстрым течением, интоксикацией, высокой температурой тела, множественными поражениями кожи и слизистых оболочек, увеличением лимфатических узлов, а также вовлечением внутренних органов.
Эта форма болезни чаще встречается в молодом или очень пожилом возрасте. Продолжительность жизни при ней составляет от 2 месяцев до 2 лет. Летальный исход наступает на фоне интоксикации и истощения (кахексии).
При подострой форме клинические проявления менее выражены, процесс развивается медленнее и приводит к смерти в среднем в течение 2-3 лет от начала болезни.
Наиболее частая хроническая форма саркомы Капоши характеризуется относительно доброкачественным течением.
Ей присущи медленное развитие болезни, ограниченный характер поражения. Заболевание может протекать в течение 6-10 и даже 15-20 лет. Лишь на поздних сроках оно сопровождается появлением узелков, увеличением лимфатических узлов и поражением внутренних органов.
Летальный исход обычно наступает от присоединения сопутствующих заболеваний или осложнений, связанных с проводимым лечением.
Диагностика саркомы Капоши
Обследование – очень важный момент для любого пациента. Чем тщательнее оно проводится, тем больше информации о количестве пораженных тканей, общем состоянии здоровья и других нарушениях получают врачи. Эти данные необходимы им для постановки точного диагноза, определения его стадии, оценки прогнозов и назначения правильного лечения.
Пройти полную диагностику саркомы Капоши можно у нас, в онкологическом . Мы быстро и качественно выполняем любые исследования, берем анализы и в максимально сжатые сроки получаем их результаты из собственной лаборатории. Все процедуры в нашем Центре выполняют специалисты с многолетним стажем работы в крупных федеральных клиниках и большим опытом в области выявления и борьбы с опасными опухолями.
Обследование начинается с опроса о симптомах и дате их появления, имеющихся заболеваниях, операциях, сексуальной активности и возможных контактах с вирусом герпеса. Затем проводится осмотр кожи, внутренней части рта, а в некоторых случаях – и прямой кишки, после чего назначается ряд процедур:
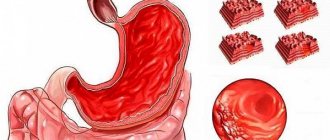
- Анализы кала
на скрытую кровь. - Биопсия
– взятие образцов тканей и передача их в лабораторию для тщательного изучения клеток. Как правило, забор частиц кожных покровов проводится под местной анестезией – с применением препаратов, вызывающих онемение нервов, передающих болевые сигналы в мозг. При поражении внутренних органов, таких как легкие или кишечник, материал получают в ходе описанных ниже бронхоскопии и эндоскопических исследований. - Рентгенограмма грудной клетки –
выполняется для обнаружения повреждений дыхательной системы. При выявлении необычных участков назначаются и другие тесты, например, –
компьютерная томография, создающая четкое изображение внутренних тканей. - Бронхоскопия –
назначается для пациентов с такими симптомами, как одышка или кашель с кровью. В ее ходе в трахею вводится бронхоскоп, который представляет из себя трубку с подсветкой и небольшой камерой на конце. Он позволяет не только осматривать ткани дыхательной системы, но и проводить их биопсию. - Эндоскопические исследования желудочно-кишечного тракта
с применением специального оборудования – тонкого гибкого прибора с видеокамерой и источником света:
Эзофагогастродуоденоскопия
– осмотр внутренней оболочки пищевода, желудка и первой части тонкой кишки для выявления язв, инфекций и других поражений. - Колоноскопия
– оценка состояния толстой и прямой кишки. - Капсульная эндоскопия
. Пациент проглатывает капсулу размером с крупную таблетку, содержащую в себе источник света и камеру. Она проходит через весь пищеварительный тракт и делает тысячи снимков, которые отправляются на носимое на талии устройство. Изображения передаются на компьютер и изучаются врачом, а прибор выходит из организма во время дефекации. - Двойная баллонная энтероскопия
. Обычные эндоскопические процедуры не дают возможности глубоко заглядывать в тонкий кишечник, поскольку он очень длинный и имеет большое количество изгибов. Данный метод позволяет обойти вышеуказанные ограничения с помощью специального устройства, состоящего из 2 трубок, расположенных одна в другой. Оно вводится либо в рот, либо в задний проход, доходит до нужной точки, после чего на его конце надувается баллон, позволяющий ему оставаться на месте. Затем внешняя трубка продвигается вперед и закрепляется на месте вторым «шаром». Процедура повторяется раз за разом, пока специалист не осмотрит все интересующие его области и не возьмет образец ткани.
: назначаются не для постановки точного диагноза и не для выявления саркомы Капоши – они необходимы для оценки общего состояния здоровья и качества работы внутренних органов.
Иммуносупрессивный (ятрогенный) тип
Данный тип саркомы Капоши обусловлен воздействием иммуносупрессивных (иммуноподавляющих) препаратов, используемых для предотвращения отторжения пересаженных внутренних органов, или иммуносупрессивной терапией хронических заболеваний.
Этот тип саркомы встречается у лиц относительно молодого возраста (35-50 лет). Соотношение мужчин и женщин составляет 2:1. Опухоль диагностируется в среднем через 30 месяцев после начала иммуносупрессивной терапии.
Для иммуносупрессивного типа саркомы Капоши характерны выраженные нарушения клеточного и гуморального иммунитета.
С другой стороны, при этом типе заболевания сохраняется функциональная активность иммунной системы, что может объяснить спонтанное (самопроизвольное) исчезновение опухолевых проявлений после прекращения иммуносупрессивной терапии.
Кожные проявления при данном типе саркоме Капоши вначале бывают довольно ограниченными (реже поражаются нижние конечности), но затем быстро принимают распространенный характер с вовлечением слизистых оболочек, лимфатических узлов и внутренних органов, что может привести к смерти.
Эндемический (африканский) тип
Наряду со СПИД-ассоциированным типом является самой частой опухолью в Центральной Африке. Встречается у взрослых и детей. Соотношение мужчин и женщин варьирует от 3:1 к 10:1.
Выделяют доброкачественную, узловую разновидность заболевания, встречающуюся у взрослых, и по клинической картине и течению не отличающуюся от саркомы Капоши идиопатического типа, а также молниеносную, лимфаденопатическую, поражающую преимущественно детей, сопровождающуюся высокой частотой поражения лимфатических узлов, внутренних органов, костей, минимальными кожными проявлениями и смертельным исходом через 2-3 года.
Средняя продолжительность жизни больных варьируется от 6 до 26 месяцев.
Болезнь Капоши: стадии заболевания
Саркома Капоши делится на несколько типичных стадий.
- Пятнистая. Начальная степень, проявляющаяся красными пятнами с синюшным или темно-коричневым (бурым) оттенком и гладкой поверхностью. Их диаметр варьируется от 1 до 5 см, отдельные элементы могут сливаться в большие пятна. Основное место расположения — кисти и стопы. Субъективно могут никак не проявляться или же обладать скудной симптоматикой (незначительным зудом, покалыванием и др.).
- Папулезная. Характеризуется появлений так называемых папул — узелков, рамерами в диапазоне от 2 до 10 мм, которые обладают формой сферы или полусферы. Располагаются поодиночке, либо же группируются в скопления, обладающие формой дуг, колец. Цвет — от розового до красного с буро-коричневым оттенком. Также изредка из пятна может образоваться бляшка с бугристой или ровной поверхностью. На поверхности могут наблюдаться роговые или папилломатозные разрастания.
- Опухолевая — тяжелая стадия, сопровождается появлением опухолевых узлов. Они мягкие или плотные, до 50 мм, по краям могут быть синеватого или бурого оттенков. Количество — от единичных до массивного распространения, вплоть до исчисления сотнями. Могут сливаться в большие бугристые новообразования. Поверхность имеет возможность покрываться язвами или дурно пахнущими выделениями. С течением времени может проникать в глубь тканей, вплоть до костей, которые тоже поражает.
СПИД-ассоциированный (эпидемический) тип
Данный тип саркомы Капоши развивается в условиях выраженного иммунного дефицита, поражает людей молодого возраста (в среднем в 38 лет), как правило, мужчин-гомосексуалистов.
Ранние элементы на коже характеризуются мелкими ярко-розовыми или голубоватыми пятнами, похожими на укусы насекомых, плотными коричневатыми или красноватыми узелками, которые могут превращаться в изъязвляющиеся и болезненные узлы. Отек тканей может возникать в области конечностей, мошонки, полового члена, лица, век.
Важными клиническими особенностями СПИД-ассоциированного типа саркомы Капоши являются: первичное поражение лица, слизистых оболочек и верхних конечностей. Излюбленной локализацией патологического процесса являются кончик носа и твердое небо.
При отсутствии лечения этот тип саркомы характеризуется быстрым распространением кожных высыпаний.
У 75% больных поражаются внутренние органы, в первую очередь желудок и 12-перстная кишка, а также легкие. Реже поражаются печень, селезенка, надпочечники, поджелудочная железа, яички и очень редко — головной мозг.
Лишь у 5% пациентов заболевание протекает без поражения кожи. Смертельный исход чаще связан с другими проявлениями СПИДа, а не с саркомой Капоши.
Какое обследование может назначить врач? Как устанавливают диагноз?
Если пациент болен ВИЧ/СПИДом, и у него на коже есть характерные пятна, врач может заподозрить саркому Капоши. Окончательный диагноз устанавливается после биопсии. Во время лабораторных тестов в опухолевых клетках обнаруживают протеин герпесвируса человека типа 8 – LANA
(
latency-associated nuclear antigen
).
Для диагностики поражений пищеварительной и дыхательной системы назначают эндоскопические исследования.
Лечение
Выбор метода лечения зависит от типа саркомы Капоши и клинического течения заболевания.
Лучевая терапия может с успехом применяться при лечении больных с единичными опухолевыми элементами при всех типах саркомы. При этом суммарная доза облучения составляет 30-40 Грей.
При ограниченных поражениях используются: хирургический метод, криотерапия жидким азотом, фотодинамическая терапия, внутриопухолевое введение препаратов.
При хронической форме идиопатического типа саркомы Капоши с наличием распространенных высыпаний лечение должно быть комбинированным с применением противоопухолевых препаратов и интерферона.
При подострой форме идиопатического типа саркомы эффективно применение интерферона.
Лечебная тактика при иммуносупрессивном типе заболевания основана на максимально возможном снижении доз или полной отмене иммуносупрессивных препаратов, назначении интерферона или противоопухолевых препаратов (по показаниям).
При СПИД-ассоциированной саркоме Капоши применяют антиретровирусные препараты (зидовудин, ставудин), которые на ранних сроках заболевания (до 8-12 недель) могут привести к исчезновению проявлений болезни.
При неэффективности такой терапии, а также на более поздних сроках заболевания используют противоопухолевые препараты
Какие схемы химиотерапии используются
На первом этапе применяют наиболее эффективные цитостатики с меньшей вероятностью тяжёлых осложнений — это заключённые в специальные микрокапсулы антрациклиновые антибитики доксорубицин или даунорубицин. При чувствительной к цитостатикам опухоли достаточно бывает 6 курсов с введениями через две-три недели.
Оба препарата агрессивно действуют на миокард и клетки крови, но за счёт липосомальной формы эти побочные реакции менее выражены, чем у обычных форм цитостатиков.
При неэффективности первой линии — продолжающемся росте саркоматозных элементов – пациента переводят на паклитаксел, имеющий схожий спектр токсичности, но с более интенсивными проявлениями. Препарат вводится по с предварительной подготовкой каждые 2-3 недели, число курсов определяется эффектом.
При отсутствии результата от второй линии химиотерапии остаётся альтернатива в виде курсов препаратами других групп, в том числе в сочетании с глюкокортикоидами, в отечественной практике часто используют избирательно накапливающийся в коже препарат из «советского прошлого» проспидин.
Профилактика
Первичная профилактика саркомы Капоши заключается в активном выявлении больных и групп повышенного риска по развитию этого заболевания.
Особое внимание должно уделяться пациентам, получающим иммуносупрссивную терапию. В этих группах важно обнаружение лиц, инфицированных вирусом герпеса человека VIII (HHV-8).
Вторичная профилактика включает диспансерное наблюдение за больными в целях предотвращения рецидива (возврата) заболевания, осложнений после лечения и реабилитацию больных.
Причины и факторы риска
Точно определить причины возникновения заболевания в данное время не является возможным, однако существуют явные закономерности, увеличивающие вероятность развития болезни, такие как:
- Человеческий герпесвирус 8 типа — на данный момент имеется ряд доказательств, что это вирусное заболевание является основной причиной саркомы.
- Нарушенный иммунный статус, вследствие поражения организма ВИЧ-инфекцией.
- Некоторые злокачественные опухоли увеличивают вероятность возникновения саркомы Капоши (миеломная болезнь, Ходжкина и другие).
- Понижение иммунного статуса при терапии ряда заболеваний препаратами, обладающими иммунодепрессивным эффектом. Это аутоиммунные болезни, химиолучевая терапия при опухолях.
Повышенный риск развития заболевания у мужчин, родом из районов центральной Африки и стран средиземноморского бассейна.