Прямая кишка
Прямая кишка представляет собой трубку с мышечными стенками, состоящими из продольных и поперечных слоев, она фиксирована в малом тазу связками и имеет длину около 15 см. Далее прямая кишка переходит через ректосигмоидное соединение в сигмовидную кишку. Ректосигмоидный переход имеет вид изгиба 70-120 градусов. На протяжении 10-15 см от заднего прохода прямая кишка практически не имеет болевых окончаний и не контактирует с расположенным в животе тонким кишечником. Вследствие данных особенностей при проведении ректороманоскопии дискомфорт возникает лишь при необходимости осмотреть ректосигмоидный отдел и конечный сегмент сигмовидной кишки и обусловлен прохождением через ректосигмоидное соединение и контактом через стенку сигмовидной кишки с тонким кишечником, на поверхности которого много болевых рецепторов, диагностика же самой прямой кишки практически безболезненная.
К какому врачу нужно обратиться при возникновении симптомов
В случае появления у вас или ваших близких описанных жалоб, следует в максимально ранние сроки обратиться к врачу-колопроктологу, который после консультации и осмотра установит предварительный диагноз и определит дальнейшую тактику и срочность лечения или же при сомнениях в диагнозе, перечень необходимых дополнительных исследований.
В случае, если понадобится операция, Вам предложат госпитализацию в стационар, где, после оценки результатов проведенных исследований, которые, как правило, не занимают много времени и просты в исполнении, будет проведена операция.
Анальный канал
Анальный канал — это конечная часть прямой кишки, он заканчивается заднепроходным отверстием и имеет выраженную мышечную стенку – комплекс сфинктеров анального канала. Данный комплекс состоит из наружного и внутреннего сфинктеров, которые отвечают за произвольное и непроизвольное удержание кала и газов. В анальном канале происходит переход слизистой прямой кишки в эпителий (анодерму) анального канала, который далее переходит в кожу перианальной области. В кожной части анального канала находится очень большое количество болевых рецепторов, а на слизистой оболочке они практически отсутствуют. При развитии трещины анального канала, она располагается на кожной части, ее дном является подкожная/поверхностная порция сфинктера (составляющая не более 1/10 общего его объема), и при механическом раздражении (опорожнение кишечника) развивается выраженный спазм этой мышцы, а также развивается интенсивный болевой синдром. Именно поэтому выполнение лекарственной блокады или дозированной сфинктеротомии в случае трещины с болевым синдромом, не поддающейся консервативному лечению приводит к ее быстрому заживлению.
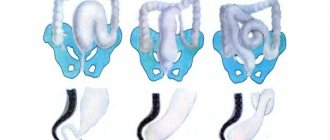
Симптомы острого парапроктита зависят от локализации процесса, вида патогенных микроорганизмов и реактивности организма. Заболевание начинается остро после короткого продромального периода с недомогания, слабости, головной боли. Появляются лихорадка, головная боль, нарастающая боль в промежности, тазе. Если воспалительный процесс в параректальной клетчатки не ограничивается и протекает по типу флегмоны, возникают септические признаки. По мере формирования гнойника боль нарастает и приобретает пульсирующий характер. Этот период составляет от 2 до 10 дней. В дальнейшем гнойник прорывается в прямую кишку или на кожу промежности. В 70 % случаев прорыв гнойника проявляется кратковременным улучшением состояния. В 30-70 % случаев острый парапроктит переходит в хронический. Если острый воспалительный процесс возникает на фоне свищей, то такую форму называют хроническим рецидивирующим парапроктитом. После вскрытия гнойника внутреннее отверстие остается открытым. На коже отверстие не закрывается, и из него периодически появляются сукровичные или гнойные выделения. Временное закрытие внутреннего отверстия приводит к ремиссии. Период временного благополучия может длиться несколько месяцев, а то и лет. Подкожный парапроктит. Это самая частая форма, которая составляет 50 % всех видов парапроктитов. Больные жалуются на быстронарастающую боль в области заднего прохода, промежности, пульсирующего характера, усиливающуюся при перемене положения тела, кашле, дефекации. Имеет место задержка стула. При локализации гнойника спереди прямой кишки могут быть дизурические явления. Температура тела повышается до 38-39°С с ознобами.
При осмотре: кожа промежности на стороне поражения гиперемирована. Радиальная складчатость у заднего прохода сглаживается. Появляется выпячивание кожи, которое приобретает шарообразную форму. При расположении гнойника в области ануса последний деформируется, становится щелевидным, порой зияет. В таких случаях наступают недержание газов, жидкий кал, подтекание слизи. Пальпация резко болезненна. В 50 % случаев определяется флюктуация. При пальцевом исследовании прямой кишки определяются болезненный инфильтрат, сглаженный анальный канал. Инструментальные исследования резко болезненны и даже невозможны. Острый подслизистый парапроктит — легкая форма парапроктита. Встречается в 2-6 % случаев. Больные жалуются на нерезкую боль в прямой кишке, усиливающуюся при акте дефекации. В течение недели гной, как правило, прорывается в просвет прямой кишки и наступает выздоровление. При осмотре подслизистый парапроктит проявляется тогда, когда процесс распространяется ниже гребенчатой линии (отек соответствующего полукруга ануса). При пальцевом исследовании обнаруживают болезненное, округлое, туго-эластичное образование под слизистой оболочкой над гребенчатой линией. Ишиоректальный парапроктит. Встречается в 35-40 % случаев. Вначале больные жалуются на ухудшение общего состояния, лихорадку, плохой сон. Впоследствии появляются нечеткая тяжесть и тупые боли в прямой кишке. К концу 1-й недели состояние больного ухудшается. Повышается температура до 39-40°С. Боль становится острой, пульсирующей, усиливается при дефекации, резких движениях. При локализации гнойника в зоне простаты, мочеиспускательного канала возникают дизурические расстройства.
На 5-7 день болезни появляются отечность, припухлость, легкая гиперемия кожи промежности,
Анестезия и обезболивание после операции
Подавляющее большинство оперативных вмешательств по поводу свищей прямой кишки проводятся под субарахноидальной или, как ее еще называют, спинальной анестезией. Она относится к регионарным методам анестезии, при которых происходит блокада передачи нервных импульсов в определенной части тела. Отличительной особенностью любого метода регионарной анестезии является минимальное количество осложнений, в частности, со стороны сердечно-сосудистой системы, органов дыхания, головного мозга. Вы при этом находитесь в сознании или, по Вашей просьбе, пребываете в поверхностном медикаментозном сне (седация).
В случае проведения субарахноидальной анестезии при операциях на промежности блокада нервного импульса происходит на пояснично-крестцовом уровне. В нашей клинике врачи анестезиологи-реаниматологи предпочитают выполнение “седельного” блока, обеспечивающего идеальную анестезию промежности практически без моторного блока, т.е. с сохранением двигательной функции. При необходимости анестезию возможно дополнить внутривенной седацией. Все это обеспечивает максимальный комфорт для пациента и идеальные условия для работы хирурга.
Если Вы постоянно принимаете ряд препаратов, например, гипотензивных, влияющих на свертываемость крови или других, за несколько дней до операции обязательно сообщите об этом врачу анестезиологу-реаниматологу.
Оперативные вмешательства на промежности также можно провести и под общей анестезией.
После операции в обязательном порядке в плановом режиме Вам будет назначено обезболивание в течение нескольких дней, которое можно с легкостью проводить в домашних условиях с помощью таблетированных препаратов. К ним относят местноанестезирующие препараты, внутривенные анальгетики и, при выраженном болевом синдроме, сильнодействующие средства.
Какие могут быть осложнения после операции?
В настоящее время при наличии стандартизированной техники и комплексного подхода в диагностике и лечении прямокишечных свищей неприятные последствия сводятся к минимуму. Однако следует отметить, что риск развития осложнений всегда существует.
К наиболее грозному осложнению после оперативных вмешательств по поводу прямокишечных свищей относят развитие анального недержания. Риск его возникновения особенно высок при выполнении повторных вмешательств, когда анатомия значительно изменена, а функция держания может быть исходно скомпрометирована. Стоит отметить, что при выполнении операций опытным специалистом, выполняющим данный вид вмешательств на постоянной основе, риск недержания практически отсутствует.
Помимо этого, возможно развитие кровотечения, как в ранний послеоперационный период, так и через несколько дней после выполненного оперативного вмешательства. Характер и тяжесть осложнения определяются только после осмотра. Остановка кровотечения, как правило, возможна в условиях перевязочной. В отдельных случаях может потребоваться повторная операция.
Кроме того, при лечении сложных и рецидивных свищей из-за выраженных рубцовых изменений возможно расхождение швов, фиксирующих слизисто-мышечный лоскут, что ведет к возникновению воспаления в ране и требует повторных вмешательств.
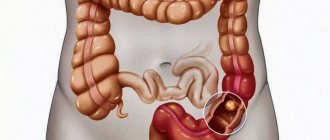
Особенности строения и функции толстой кишки
Толстая кишка — это нижний отдел кишечника, переходящий в анальное отверстие.
Кишечник состоит из двух отделов: толстой и тонкой кишки. Толстая кишка – это нижний отдел кишечника, переходящий в анальное отверстие. Анатомия толстой кишки имеет свои особенности и отличия. Толстая кишка короче, но шире тонкой.
Тонкий кишечник может достигать в длину 4 метров, а толстый – 1,5-2 метра. Диаметр толстой кишки может достигать 8 см, сужаясь к анальному отверстию. Толстый кишечник отличается по цвету от тонкого. Толстая кишка более серая. Визуально их очень легко отличить как по размеру, так и по цвету.
Толстая кишка имеет три продольных мышечных ленты на протяжении всей длины. Другими словами, вдоль кишки тянется тонкая мышечная полоска. На толстой кишке, а точнее на мышечных лентах, расположены также сальниковые отростки. Это небольшие скопления жира. Мышечный слой толстой кишки довольно неравномерный, что создает вид выпуклостей на теле кишки. Она напоминает скопление вздутий и перетяжек.
Как и тонкий кишечник, толстая кишка состоит из слизистого слоя, подслизистого, мышечного и серозного. Наружный серозный слой из-за неравномерности поверхности самой кишки на некоторых участках может отсутствовать. До того, как переваренная пища, достигнет прямой кишки, она может находиться в отделах толстого кишечника сутки.
В толстой кишке живет гораздо больше микроорганизмов, чем в тонкой. Здесь их не менее 500 видов. Толстый кишечник выполняет несколько важных функций:
- Пищеварительную. Переваренная пища, поступающая из тонкой кишки, продолжает перевариваться в толстом кишечнике. Остатки пищи вместе с желчью утрамбовываются, образуется кал.
- Выделительную. Через толстую кишку выводятся различные токсичные вещества и прочие ненужные организму продукты жизнедеятельности. Если этот процесс задерживается, может начаться отравление. Пища продвигается по толстому кишечнику медленнее, чем по тонкому. Перистальтика усиливается только тогда, когда в желудок попадает следующая порция пищи. Таким образом, толстая кишка не допускает застой пищи в пищеварительной системе.
- Защитную. Не секрет, что именно кишечник отвечает за иммунитет человека. На слизистой оболочке кишечника живут различные бактерии, выполняющие защитную функцию. Важно поддерживать этот баланс, чтобы иммунитет человека не страдал.
- Всасывательную. В толстой кишке всасываются остатки воды, витаминов и питательных веществ из остатков пищи.
Лечение сложных свищей должно быть разделено на 2 этапа
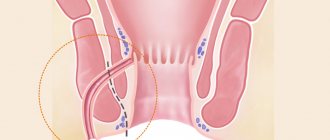
На первом этапе в свищевой ход устанавливается дренирующая лигатура – тонкий, практически незаметный шовный материал (Рис.7). Основными целями этого этапа лечения являются: формирование вокруг лигатуры прямого свищевого хода, дренирование возможных затеков, уменьшение воспалительного процесса, предотвращение самостоятельного закрытия наружного отверстия для постоянного дренирования воспалительного и/или гнойного отделяемого.
Рисунок 7. Дренирующая лигатура
На втором этапе после стихания острого воспаления (через 4-6 недель) проводится основное хирургическое лечение – иссечение свища.
Важно! Двухэтапное оперативное лечение обеспечивает условия, при которых выполнение радикального оперативного вмешательства становится возможным с минимальными осложнениями.
В настоящее время при лечении свищей прямой кишки широко используются различные биологические материалы на основе соединительной ткани (Permacol), фибриновый клей, коллагеновая паста, которые вводятся в свищевой ход, тампонируя его. Данные методы в меньшей степени влияют на замыкательный аппарат прямой кишки, их использование не приводит к формированию массивного раневого дефекта. Однако частота возврата заболевания значительно выше радикального хирургического вмешательства.
Перспективными современными методиками лечения свищей являются технологии эндоскопического (VAAFT) и лазерного (FiLaC) удаления пораженных тканей. Данные технологии практически исключают возможность повреждения сфинктерного аппарата, однако, на сегодняшний день, эффективность в ведущих клиниках мира не превышает 50-60%.