Симптоматика болей отличается в зависимости от проблемы, с которой сталкивается пациент. В данной статье рассмотрим боли и сопутствующую симптоматику в раздезе синдрома раздраженного кишечника и упомянем другие вероятные патологии.
Люди, испытывающие боли в кишечнике характеризуют ее следующими симптомами:
— неопределенная; — жгучая; — тупая; — постоянная; — кинжальная; — выкручивающая.
Чаще всего, боли кишечника локализуются в подвздошных областях слева. Напомним, подвздошная область располагается в нижней части брюшной полости. Боли усиливаются во время приема пищи, а после приема смазмолитиков, при дефекации, или при выходе газов — снижаются.
Почему спазмолитики помогают при болях в кишечнике
Принцип действия спазмолитиков основан на понижающем воздействии на тонус гладкомышечных органов, или на нарушающем воздействии на нервные импульсы, связанные с гладкими мышцами. Иными словами, препараты предотвращают спазм. Последний и создает болезненное сокращение мышц кишечника.
Еще одной особенностью боли в кишечнике считается их редкое проявление в ночные часы. Как правило, характер патологии приходящий — волнами, с нарастанием в дневное время и усилением после потребления пищи.
Боли в кишечнике могут сопровождаться запорами или диареей. Последняя возникает позывами. После похода в туалет сохраняется чувство неполного опорожнения кишечника. В случае с запором, при болевом синдроме нередко выделяется овечий кал, или другие плотные массы.
Дополнительная сопровождающая симптоматика:
— вздутие; — растяжение; — метеоризм; — урчание живота.
Симптомы тревоги
Боли в кишечнике не всегда безобидны. Незамедлительно запишитесь к доктору, если кроме боли в кишечнике наблюдаете:
— потерю веса; — наличие крови в стуле; — лихорадку, подъем температуры; — слабость.
Статистически, 1% людей, сталкивающийся с болями в кишечнике, имеет дело с колитом. Неперосимость продуктов / синдром раздраженного кишечника наблюдается в 25% случаев. В 6% случаев речь идет о дисфункции щитовидной железы (особенно актуально для жителей эндемичных регионов, например — для жителей Урала). Опухоли встречаются в 0.3% случаев. В статистике многое зависит от половозрастной структуры пациентов.
Типичные проявления язвенного колита
Язвенный колит – одна из форм воспалительных заболеваний кишечника.
При язвенном колите воспаление возникает в толстой кишке — последних 1,5 метрах пищеварительного тракта. В отличие от тонкой кишки, где всасываются питательные вещества, в толстой кишке впитывается преимущественно вода. По этой причине одним из наиболее частых проявлений язвенного колита является диарея, то есть частый жидкий стул (понос), почти всегда — с кровью. Воспаление приводит к повышенной проницаемости кровеносных сосудов, расположенных под слизистой оболочкой толстой кишки, так что вода не только не всасывается, но еще и избыточно выделяется в просвет кишки. Помимо обезвоживания, диарея при язвенном колите сопровождается потерей электролитов — важных микроэлементов, таких как натрий, хлор и калий. Обезвоживание и тяжелый дефицит электролитов не только вызывают плохое самочувствие, но способны привести и к нарушению сердечного ритма. Потеря калия во время выраженного воспаления кишки повышает вероятность токсической дилатации — одного из опасных осложнений язвенного колита. При тяжелых обострениях язвенного колита врачи восстанавливают соотношение электролитов и объем жидкости в организме, вводя растворы внутривенно.
Рис. 1. Отделы толстой кишки. Язвенный колит поражает только толстую кишку.
Далеко не всегда при каждом позыве к опорожнению кишки у человека, страдающего язвенным колитом, выделяется обильный жидкий стул. Чаще возникают ложные позывы: желание сходить в туалет появляется, но вместо стула выделяется небольшое количество слизи и крови практически без каловых масс. Нередко такие позывы становятся императивными: человеку приходится бежать в туалет, а у людей с ослабленными мышцами заднего прохода, удерживающими стул в прямой кишке, может появиться недержание кала. Причина этих частых позывов — воспаление рефлексогенной зоны в прямой кишке. В норме желание опорожнить кишку возникает при накоплении кала в расширенной части прямой кишки — ампулы. При воспалении сигнал в головной мозг о наполнении ампулы часто возникает при минимальном количестве стула в кишке, которое у здорового человека не вызвало бы дополнительных ощущений.
Рис. 2. Виды поражения при язвенном колите. Проктитом называют воспаление только прямой кишки (последние 10 см толстой кишки). Левостороннее поражение ограничивается левым изгибом ободочной кишки (как бывает, например, при проктосигмоидите — воспалении прямой и сигмовидной кишки). Воспаление, распространяющееся далее левого изгиба, называют тотальным.
Самым частым проявлением язвенного колита, заставляющим обращаться к врачам, является выделение крови со стулом. Выделение крови при язвенном колите по своей природе отличается от классического кровотечения из поврежденного сосуда (как, например, после удаления полипа или при нарушении кровоснабжения кишки). Клетки крови при язвенном колите просачиваются через стенку кровеносных сосудов из-за увеличения их проницаемости: это следствие действия различных молекул (например, гистамина), выделяемого иммунными клетками, атакующими кишку. По этой причине при язвенном колите неэффективны традиционные способы остановки кровотечения: клипирование (установка зажима) кровоточащей поверхности кишки, коагуляция (прижигание) и использование кровоостанавливающих средств. Поскольку выделение крови усиливается постепенно, у людей с обострением язвенного колита анемия (уменьшение гемоглобина — белка крови, переносящего кислород) появляется постепенно. Организм при такой постепенной кровопотере нередко успевает адаптироваться к анемии, в то время как у здорового человека при внезапном кровотечении из поврежденного сосуда резкая потеря крови может вызвать шок — тяжелую защитную реакцию организма на снижение давления в сосудах.
Анемия — частое проявление язвенного колита. Анемией (малокровием) называют уменьшение концентрации гемоглобина. Во-первых, красные клетки крови (эритроциты), теряются со стулом. Во-вторых, воспалительные молекулы (например, фактор некроза опухоли альфа, поддерживающий воспаление) подавляют образование гемоглобина. При анемии органы и ткани человека получают недостаточное количество кислорода, переносчиком которого и является гемоглобин. Симптомами анемии являются общая слабость и сонливость, головная боль, бледность кожи и одышка при физической активности. Выраженная анемия (концентрация гемоглобина менее 90 граммов в литре) во время обострения язвенного колита считается показанием к госпитализации.
Частота стула и тяжесть диареи зависят от площади воспаления кишки. При тотальном колите (воспалении всей толстой кишки) вода не успевает всасываться, и жидкий стул выделяется очень часто. При этом быстрее теряются кровь и белок и появляются общие проявления заболевания (такие как слабость и отёки). При язвенном колите с поражением только последних 10 см толстой кишки (язвенном проктите) у человека возникает парадоксальный запор: несмотря на частые ложные позывы с кровью, собственно стул не выделяется. Так нервная система кишечника реагирует на воспаление прямой кишки: участки, расположенные выше зоны воспаления, начинают плохо сокращаться.
Выделение слизи при язвенном колите — одна из защитных реакций кишечника на повреждение его стенки. Слизь выделяется бокаловидными клетками (они действительно напоминают по форме «чашки», «бокалы», в которых накапливается вязкое вещество). Слизь при язвенном колите может выделяться со стулом долго, уже после того, как воспаление стихло.
Разрушение тканей кишки из-за воспаления и потеря крови приводят к дефициту белка в организме (гипопротеинемии). Белки крови (протеины), наиболее важным из которых является альбумин, не только являются основным строительным материалом для тканей организма, но и удерживают в просвете сосудов воду. При потере белка вода из сосудов устремляется в межклеточное пространство, скапливаясь в полостях тела и нижней его половине. При затянувшемся тяжелом обострении язвенного колита нередко возникают отёки, чаще всего ног. При тяжелой гипопротеинемии жидкость накапливается в грудной полости (возникает гидроторакс) или брюшной полости (асцит).
Обострение язвенного колита сопровождается попаданием в кровь многочисленных медиаторов воспаления — молекул, привлекающих новые иммунные клетки в кишечник и влияющих на регуляцию температуры тела. Повышение температуры тела — лихорадка — частое показание к госпитализации, поскольку она свидетельствует или о тяжелом воспалении, или о присоединившейся инфекции, например, размножении бактерии Clostridium difficile.
Боль в животе при язвенном колите — нечастый симптом. При язвенном колите в большинстве случаев воспаляется только слизистая оболочка — внутренний тонкий слой кишечной стенки, в котором нет болевых рецепторов. По этой причине при биопсии (взятии кусочка слизистой оболочки) человек ничего не ощущает. Чаще всего боль при язвенном колите возникает перед опорожнением кишки вследствие спазма — сокращения мышц, из которых состоит кишечная стенка. Эти приступы боли становятся реже и постепенно исчезают по мере уменьшения воспаления в кишке. Очень сильная боль в животе при очень частом стуле и обильном выделении крови может быть проявлением тяжелого и опасного осложнения язвенного колита — перфорации кишки. Перфорация кишки является показанием к экстренной операции.
Наконец, язвенный колит, как и другое воспалительное заболевание кишечника — болезнь Крона, может вызывать внекишечные проявления, при которых в кишечнике образуются циркулирующие иммунные комплексы, вместе с кровью попадающие в другие органы. Типичными внекишечными проявлениями язвенного колита являются первичный склерозирующий холангит (воспаление желчных протоков в печени), узловатая эритема и гангренозная пиодермия (воспаление кожи), ирит и иридоциклит (воспаление глаз) и различные артриты (воспаление суставов).
Важно понимать, что даже при наличии перечисленных симптомов, язвенный колит не предрешен. Для установления диагноза требуется ряд обследований и тестов.
*Не заменяет консультацию врача. Для постановки диагноза и назначения лечения необходимо обратиться к специалисту.
Что делать
Вне зависимости от возраста и личных предубеждений относительно заболевания — запишитесь на прием к доктору.
Если будут выявлены симптомы тревоги, или определены дополнительные факторы риска (например, возраст), пациенту назначат дополнительное обследование — в том числе эндоскопом. При отсутствии отклонений, установим диагноз, исследуем висцеральную чувствительность.
О висцеральной чувствительности в разрезе болей в кишечнике
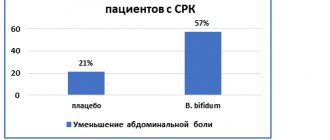
В синдрому раздраженного кишечника может приводить стресс, инфекции, курение, препараты, определенные типы продуктов. Чувствительность кишечника — то, как он реагирует на физиологические стимулы. Как известно, даже сильный страх или любое другое эмоциональное воздействие, вызывает реакции ЖКТ.
Лечение болей при запорах
В борьбе с болью на фоне запора помогут:
- Питание, направленное на увеличение количества потребляемой клетчатки. Диета — главный метод лечения функциональных запоров, вызванных сниженной моторикой кишечника.
- Изменение образа жизни. Предполагает повышение двигательной активности, регулярные физические нагрузки.
- Отмена лекарственных средств, провоцирующих запоры.
Важно понимать, что самостоятельно отменять назначенные врачом лекарства не стоит. Например, если вы принимаете препараты железа, которые стали причиной задержки дефекации, самостоятельное изменение дозировки или прекращение приема может привести к усугублению железодефицитной анемии. Обратитесь к врачу, чтобы проконсультироваться по поводу подбора альтернативных средств или коррекции дозировки. Особенную осторожность следует проявить при приеме гормональных средств, антидепрессантов, противосудорожных средств, наркотических анальгетиков.
Главным условием избавления от болей в животе при запоре является нормализация стула. Симптоматическое лечение в виде приема обезболивающих средств и спазмолитиков не даст долговременного результата. К тому же стоит помнить, что в некоторых случаях запор связан с ослаблением моторики кишечника — изменением тонуса его мускулатуры. В этом случае средства, снимающие спазм, могут усугубить основную проблему.
Нормализовать стул помогут продукты с высоким содержанием клетчатки. К ним относятся отруби, белокочанная капуста (свежая и квашеная), сельдерей и другие овощи. Пищевыми волокнами богаты цельнозерновые крупы, например булгур и гречка, а также орехи.
Одновременно с этим лучше отказаться от продуктов, которые обладают закрепляющим эффектом. К ним относятся продукты с высоким содержанием танина: шоколад, черный чай, красное вино, белый рис и др. Стоит избегать сдобной выпечки, сладостей, хлеба и кондитерских изделий с кремом — они повышают газообразование, а также провоцируют брожение в кишечнике.
Принимать пищу нужно небольшими порциями, но часто. Дробное питание 5–6 раз в день обеспечит равномерное поступление питательных веществ в организм, поможет избежать растяжения стенок желудка и кишечника.
Медикаментозное воздействие должно быть направлено не на устранение боли, а на ее причину. Боли обычно проходят при опорожнении кишечника, поэтому важно подобрать подходящий способ быстрого избавления от проблемы. Справиться с этим помогут слабительные. Они бывают нескольких видов:
- Осмотические, или солевые, — увеличивают объем жидкости в кишечнике.
- Стимулирующие — действуют раздражающе на рецепторы кишечника, стимулируя перистальтику.
- Объемные — увеличивают объем каловых масс и меняют их консистенцию.
- Вспомогательные — механически помогают продвижению каловых масс в кишечнике (например, масла).
Существуют и местные препараты, которые действуют раздражающе на слизистые оболочки прямой кишки и смягчают прохождение кала. Использование очистительных клизм тоже может быть целесообразным, но часто прибегать к ним не рекомендуется из-за возможных нарушений местной микрофлоры.
Дивертикулез ободочной кишки
Основные причины образование болезни:
- нарушение структуры стенок ободочной кишки;
- нарушения функциональности сосудов;
- ослабление мышечной ткани.
Кроме того, существуют факторы, которые способны спровоцировать развитие описанных патологий:
- хроническое воспаление кишечника;
- регулярный запор/диарея;
- несбалансированный рацион;
- травмы/оперативное вмешательство;
- дефицит полезных соединений;
- природный износ мускулатуры (в пожилом возрасте);
- недостаточное употребление растительной клетчатки.
Среди признаков развития болезни можно выделить:
- увеличенное газообразование, вздутие и урчание живота;
- обильное слюноотделение;
- кишечную диспепсию;
- систематическое расстройство стула;
- образование в каловых массах прожилок крови и/или слизи;
- чувство тошноты;
- боль внизу живота
- лихорадку;
- кишечное кровотечение.
При неосложненной форме дивертикулеза врач назначает следующие медикаменты:
- слабительные препараты (Дюфалак, Ромфалак, Гудлак);
- противодиарейные лекарства (Силикс, Лоперамид, Лопедиум);
- обезболивающие (Дротаверин, Спазмалгон, Но-шпа);
- средства, стимулирующие моторику ЖКТ (Мотилиум, Домперидон);
- ферменты (Креон, Мезим, Панкреатин);
- антибиотические лекарства широкого спектра (Амоксициллин, Цефтриаксон, Ампициллин).
В некоторых случаях применяют хирургическое лечение.
Полипы ободочной кишки
Существует несколько факторов, способных спровоцировать развитие заболевания:
- наследственность;
- хронические воспаления органов ЖКТ;
- нарушения эндокринной системы;
- аутоиммунные болезни;
- наличие вредных привычек;
- частые стрессы, эмоциональное перенапряжение.
Полипы проявляются:
- чередованием запоров и поноса;
- образованиемслизи и/или крови в каловых массах;
- кишечным дискомфортом;
- головной болью;
- общей слабостью;
- болевым синдромом внизу живота;
- кишечной непроходимостью.
В некоторых случаях присутствуют кишечные кровотечения, вследствие чего может развиться анемия.
Полипы невозможно вылечить с помощью употребления медикаментов.Терапия данной патологии проводится только хирургическим путем.
В случае ранней диагностики и лечения прогноз считается благоприятным. Возможно появление рецидивов, которые, как правило, возникают через пару лет после оперативного вмешательства.
Симптомы синдром раздраженного кишечника
- тошнота и наличие рвотного рефлекса;
- метеоризм с обильным выделением газов;
- боли или спазмы в животе;
- постоянное вздутие живота;
- нарушения стула – запоры или понос;
- рези внизу живота;
- нарушение сна;
- усиленное сердцебаение;
- повышенная усталость;
- долгое переваривание пищи;
- появление слизи в кале;
- ложные позывы к дефекации;
- потеря аппетита.
Также заболевание часто сопровождается симптомами, на первый взгляд, не характерными для кишечных патологий: головные боли, неприятные ощущения в области позвоночника и в мышцах, потеря веса и отеки живота. Все эти симптомы не постоянны, они могут исчезать, а с истечением времени снова появляться. Неприятные ощущения чаще всего появляются после каждого приема пищи, а затем становятся менее выраженными.
Болезнь Гиршпрунга
Данное заболевание является врожденным, возникает внутриутробно, имеет наследственный характер.
Основные симптомы:
- запоры;
- чувство тошноты;
- боль в животе;
- рвотные позывы;
- метеоризм.
Рекомендуем видео про врожденное заболевание у детей:
Обычное лечение не способно полностью вылечить пациента. Однако с ее помощью можно подготовить пациента к оперативному методу терапии. Для этого нужно:
- придерживаться диетического меню;
- стимулировать перистальтику массажем, лечебной гимнастикой;
- делатьклизмы;
- применять белковые препараты, электролитные растворы внутривенно;
- употреблять витамины.
Прогноз при болезни Гиршпрунга относительно благоприятный при проведении хирургического лечения до развития осложнений.
Симптомы заболевания ободочной кишки
Признаки появления данной болезни:
- Возникают ноющие, спазматические боли внизу живота, а также в околопупочной зоне.
- После болезненной дефекации наступает облегчение.
- При отсутствии воспаления принятие пищи и возникновение болевого синдрома не связаны между собой.
- Появляются запоры, постепенно переходящие в хроническую форму.
- Развивается метеоризм (чаще всего после еды).
- В каловых массах может наблюдаться кровь и слизь.
Также может появляться понос, чередующийся с запорами.
Строение кишечника
Тонкая кишка, которая делится на отделы:
- двенадцатиперстная кишка;
- тощая кишка;
- подвздошная кишка.
Толстая кишка:
- слепая кишка;
- ободочная кишка;
- сигмовидная кишка;
- прямая кишка;
- аппендикс.
Симптомы заболевания кишечника зависят от отдела. Если болит в районе пупка, все дело в тонкой кишке, а если по бокам — в толстой.
Нефармакологическая терапия
В комплексе с медикаментозным лечением заболевания рекомендуются дополнительные методы и приемы, которые ускоряют процесс выздоровления:
- физические нагрузки в допустимых нормах (например, занятия йогой). При избыточном весе также необходимо применение программ по снижению индекса массы тела;
- диетическое питание, исключающее употребление плохо усваиваемых веществ, но включающее продукты, обогащенные растворимыми пищевыми волокнами. Кроме того, необходимо исключить употребление продуктов, провоцирующих газообразование;
- психологические консультации, программы обучения управлению стрессом.
Обследование
Колоноскопия
- Стоимость: 25 000 руб.
Подробнее
Диагностика начинается на консультации гастроэнтеролога с осмотра и опроса. Большую роль играют характер боли и недомогания и их продолжительность. При диагностике колита используют целый комплекс инструментальных исследований:
- Колоноскопия. Самое распространенное эндоскопическое обследование кишечника.
- Ректороманоскопия (исследование прямой кишки и анальной области).
- Лабораторное исследование кала (копрология, бактериальное исследование, маркеры воспаления – кальпротектин и другие).
- Рентгенографическое исследование с применением контрастного вещества (ирригоскопия). Позволяет обнаружить точную локализацию воспаления.
- Биопсия слизистой для гистологического исследования. Позволяет уточнить диагноз и исключить вероятность злокачественного новообразования, которое зачастую проявляется теми же симптомами, что и колит.
Диагностика направлена на сбор максимального количества данных о болезни. Врач старается выяснить причину (при лечении ее необходимо устранить), уточнить локализацию воспалительного процесса. Чем точнее проведено обследование, тем проще выбрать эффективную тактику лечения.