Синдром Шерешевского — Тернера
(синдром Тернера, синдром Ульриха) — типичная форма дисгенезии (недоразвития) или первичной агенезии (полного неразвития) женских половых желез — яичников, обусловленная генетической деформацией и сопровождающаяся низкорослостью и рядом аномалий развития тела и некоторых внутренних органов. Клиническая картина этого синдрома была описана в 20-х годах двадцатого века эндокринологом Н.А. Шерешевским. Развивается данный синдром только у представителей женского пола.
Синдром Шерешевского — Тернера — это хромосомное заболевание
, для которого характерно либо полное отсутствие одной хромосомы, либо наличие дефекта в одной из Х — хромосом. Кариотип таких женщин — 45 Х0, либо мозаичный тип — 45 Х/ 46 ХХ, 45 Х/ 46 ХY. Согласно данных медицинской статистики, синдром Шерешевского — Тернера встречается в одном случае на 4000 живорожденных девочек, при том, что 98-99% беременностей с кариотипом плода 45 Х0 завершаются самопроизвольными абортами на ранних сроках, поэтому данная патология отнесена к разряду одной из самых распространенных хромосомных аномалий среди женщин.
Причины развития синдрома Шерешевского — Тернера
У половины больных с синдромом Шерешевского — Тернера выявляется полное отсутствие одной из хромосом, и при кариотипировании определяется соответственно кариотип 45 Х. Причем в 70-80% случаев отсутствует Х-хромосома отца. У другой половины больных выявляется кариотип мозаичного типа, при котором одна Х-хромосома нормальная, а одна — кольцевая (состоящая из сохранившихся участков короткого и длинного хромосомного плеча). У ряда пациенток в кариотипе обнаруживается одна обычная Х-хромосома, а другая — изохромосома, которая теряет короткое плечо и состоит из двух длинных плеч Х-хромосомы. В зависимости от того, какой кариотип у больной, внешние проявления синдрома варьируют от типичных признаков, согласно клинической картины заболевания, до их полного отсутствия.
В результате отсутствия или деформации половой хромосомы у девочек нарушается процесс созревания яичников, отмечается задержка или полное отсутствие полового созревания и, как следствие, развитие бесплодия. Хромосомный дисбаланс, наблюдающийся при синдроме Шерешевского — Тернера, приводит также к возникновению различных аномалий соматического развития (развития тела).
Синдром Бонневи-Ульриха
Синдром Бонневи-Ульриха определяется как вариант синдрома Тернера. Он проявляется как последствие многочисленных пороков внутриутробного развития. Различают два вида синдрома. Симметричная форма двустороннего эндокринного генеза – это комбинация синдрома Бонневи-Ульриха и синдрома Шерешевского-Тернера. Односторонняя асимметричная форма определяется как простой синдром Бонневи-Ульриха, который называют также синдромом «множественных абортов».
При проявлении данного синдрома обязательным его признаком является наличие крыловидной складки на шее. Кроме того, у больной отмечаются дисморфии челюстно-лицевого типа, парезы и параличи двигательных нервов, деформация ушных раковин, лимфатические отеки стоп и кистей, врожденный вывих бедра. Наблюдаются пороки зрения, Как и при синдроме Тернера, может отмечаться ряд пороков развития сердца, сосудов и др. проводится симптоматическое лечение. Как правило, необходимо хирургическое вмешательство, связанное с коррекцией врожденной патологии развития.
Синдром Шерешевского — Тернера — признаки заболевания
Больные с синдромом Шерешевского — Тернера предъявляют жалобы на отсутствие менструальных выделений, низкий рост и некоторые косметические дефекты внешности.
У большинства новорожденных девочек с этим заболеванием выявляются лишь легкие клинические проявления, однако у определенной группы младенцев отмечаются лимфатические отеки кистей и ступней, а также кожные складки на задней поверхности шеи. Одними из самых распространенных аномалий, встречающихся при заболевании Шерешевского — Тернера, считаются короткая шея с низким уровнем роста волос и крыловидными шейными складками, расширенная грудная клетка, слабо развитые половые органы — малые половые губы, клитор, матка, а также широко расставленные втянутые соски. У некоторых пациенток отмечаются аномалии формы и расположения ушей (лопоухость), которые сочетаются в половине случаев с тугоухостью.
В сравнении с родственниками девочки отличаются более низким ростом — не более 150 см, но при этом масса тела довольно внушительная. Реже выявляются такие признаки, как множественные пигментные невусы или витилиго, аномалии пястных и плюсневых костей кистей и стоп, деформация локтевых и плечевых суставов, гипоплазированные узкие ногти. Видоизменена и лицевая часть пациенток — челюстные кости уменьшены в размерах, небо высокое, наблюдается также опущение век.
Со стороны внутренних органов возможно обнаружение аномалий сердца в виде коарктации аорты, её расслоения, нарушения целостности межжелудочковой перегородки и двухстворчатого клапана аорты. Нередки и врожденные аномалии и пороки развития почек (подковообразная почка, удвоение лоханок и мочеточников), кровеносных сосудов опухолевой природы (гемангиомы, телеангиэктазии).
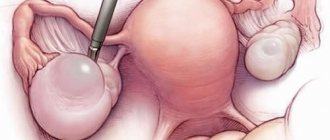
Женские половые железы замещаются тяжами из соединительной ткани, не способными вырабатывать половые клетки, в результате чего у подавляющего большинства (90%) больных девочек не наступает период полового созревания, молочные железы не увеличиваются, развивается первичная аменорея. У остальных 10% возможно спонтанное начало менструаций, но и в этом случае фертильность женщины остается под вопросом.
Психическая сфера больных с синдромом Шерешевского — Тернера практически не страдает. Правда, некоторые авторы отмечают снижение у них внимания и некоторых процессов восприятия, в частности пространственного, что отражается на качестве обработки невербальной (несловесной) информации.
Различают три формы дисгенезии гонад — стертая, чистая и смешанная, отличающиеся друг от друга клиническими проявлениями. При стертой форме
у пациенток выявляется мозаичный кариотип 45 Х0/ 46 ХХ, и выраженность клинической картины связана с соотношением клеток с нормальным и деформированным кариотипом. Если преобладает процент клеток с отсутствием одной из Х-хромосом, то внешние признаки больного будут схожи с классическим видом пациентов с заболеванием Шерешевского — Тернера. В противном случае будет отмечаться спонтанное развитие внешних половых признаков, но у больных будет выявлена первичная аменорея и признаки недоразвития половых органов.
Чистая форма яичниковой дисгенезии (синдром Свайера)
характеризуется кариотипом 46 ХХ, либо 46 ХY. По внешнему виду распознать наличие хромосомных дефектов сложно, так как рост пациенток нормальный, соматические дефекты и аномалии не выявляются. Однако, внешние половые признаки при этом слабо развиты. Кроме того, при осмотре выявляется генитальный инфантилизм, т.е. половые органы также недостаточно развиты.
Смешанная форма дисгенезии яичников
проявляется первичной аменореей, вирилизацией — увеличением клитора, оволосением по мужскому типу, что обусловлено наличием в кариотипе неполноценной Y-хромосомы. При этой форме заболевания в постпубертатном периоде возможны опухоли яичников комбинированного типа — гонадобластомы, эмбриональные карциномы.
Клиническая картина и диагностика
Складки кожи в области шеи — характерный признак болезни. На фото: девочка до и после пластической операции
Отставание больных с синдромом Шерешевского — Тёрнера в физическом развитии заметно уже с рождения. Примерно у 15 % больных задержка наблюдается в период полового созревания. Для доношенных новорождённых характерна малая длина (42—48 см) и масса тела (2500—2800 г и менее). Характерными признаками синдрома Шерешевского — Тёрнера при рождении являются избыток кожи на шее и другие пороки развития, особенно костно-суставной и сердечно-сосудистой систем, «лицо сфинкса», лимфостаз (застой лимфы, клинически проявляющийся крупными отёками). Для новорождённого характерны общее беспокойство, нарушение сосательного рефлекса, срыгивание фонтаном, рвота. В раннем возрасте у части больных отмечают задержку психического и речевого развития, что свидетельствует о патологии развития нервной системы. Наиболее характерным признаком является низкорослость. Рост больных не превышает 135—145 см, масса тела часто избыточна.
Лимфедема стоп.
При синдроме Шерешевского — Тёрнера патологические признаки по частоте встречаемости распределяются следующим образом: низкорослость (98 %), общая диспластичность (неправильное телосложение) (92 %), бочкообразная грудная клетка (75 %), укорочение шеи (63 %), низкий рост волос на шее (57 %), высокое «готическое» нёбо (56 %), крыловидные складки кожи в области шеи (46 %), деформация ушных раковин (46 %), укорочение метакарпальных и метатарзальных костей и аплазия фаланг (46 %), деформация локтевых суставов (36 %), множественные пигментные родинки (35 %), лимфостаз (24 %), пороки сердца и крупных сосудов (22 %), повышенное артериальное давление (17 %).
Половое недоразвитие при синдроме Шерешевского — Тёрнера отличается определённым своеобразием. Нередкими признаками являются геродермия (патологическая атрофия кожи, напоминающая старческую) и мошонкообразный вид больших половых губ, высокая промежность, недоразвитие малых половых губ, девственной плевы и клитора, воронкообразный вход во влагалище. Молочные железы у большинства больных не развиты, соски низко расположены. Вторичное оволосение появляется спонтанно и бывает скудным. Матка недоразвита. Половые железы не развиты и представлены обычно соединительной тканью. При синдроме Тёрнера отмечается склонность к повышению артериального давления у лиц молодого возраста и к ожирению с нарушением питания тканей.
Интеллект у большинства больных с синдромом Шерешевского — Тёрнера практически сохранён, однако частота олигофрении всё же выше. Умственная отсталость у больных данным синдромом встречаются чаще, чем в популяции. В психическом статусе больных с синдромом Шерешевского — Тёрнера главную роль играет своеобразный психический инфантилизм с эйфорией при хорошей практической приспособляемости и социальной адаптации. У многих больных наблюдаются сниженные познавательные интересы, недостаточность пространственных представлений, недоразвитие эмоционально-волевой сферы и отсутствие творческих запросов.
Диагноз синдрома Шерешевского — Тёрнера основывается на характерных клинических особенностях, определении полового хроматина (вещества клеточного ядра) и исследовании кариотипа (хромосомного набора). Дифференциальный диагноз проводится с:
- Нанизмом (карликовостью), для исключения которого проводится определение содержания гормонов гипофиза в крови, особенно гонадотропинов
- Синдромом Перро
Диагностика синдрома Шерешевского – Тернера
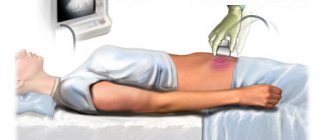
Общими диагностическими критериями для всех форм синдрома Шерешевского — Тернера служит рост менее 150 см, первичная аменорея, недоразвитие половых органов, отсутствие или слабое развитие вторичных половых признаков, по данным ультразвукового исследования — уменьшенная в размерах матка с линейным эндометрием, и яичники без фолликулов. При исследовании крови обнаруживается повышенный уровень гонадотропинов, в частности фоликулостимулирующего гормона, и пониженный уровень эстрогенов. Кариотипирование позволяет выявить дефектный набор хромосом, с отсутствием или существенным снижением полового хроматина.
Дифференциальная диагностика синдрома Шерешевского-Тернера проводится с первичной аменореей гипоталамического генеза. В отличии от последней у пациенток с синдромом Шерешевского — Тернера отсутствуют психоневрологические симптомы.
Диагностика
Синдром Шерешевского-Тернера у новорожденных девочек позволяет заподозрить наличие лимфедемы либо крыловидной складки на шее. Если такие признаки отсутствуют, то подозрение на наличие данной патологии может появиться позже ввиду низкорослости, аменореи, а также при отсутствии пубертата. Исследование кариотипа позволяет подтвердить либо опровергнуть такой диагноз. В целом установить диагноз позволяет наличие клинической картины, характерной для этого заболевания.
С целью выявления врожденных пороков сердца проводится МРТ или эхокардиография. Также проводятся некоторые специфические обследования, в частности, цитогенетическое исследование. Исследование крови при развитии данного забоелвания демонстрирует снижение количества эстрогенов и при этом высокое содержание гормонов гипофиза. При рентгеновском исследовании часто определяется остеопороз, а также патологии развития костного скелета. Кроме того, в процессе диагностики проводится и обследование, направленное на определение сопутствующих заболеваний.
Также в современной медицине практикуются скрининговые проверки, которые дают возможность узнать о риске наличия у плода синдрома Шерешевского–Тернера.
Лечение синдрома Шерешевского – Тернера
Выбор тактики лечения больных с синдромом Шерешевского — Тернера зависит от наличия или отсутствия в кариотипе У- хромосомы. Если в кариотипе обнаруживаются элементы Y-хромосомы, яичники удаляют оперативным путем в молодом возрасте (до 20 лет), с целью предотвращения перерождения тканей железы в злокачественную опухоль.
В случаях отсутствия Y-хромосомы в кариотипе пациенток, либо после хирургического удаления яичников назначают заместительную гормональную терапию эстрогенами в возрасте 16-18 лет, целью которой является развитие вторичных половых признаков (оволосение по женскому типу, увеличение молочных желез), снижение уровня гонадотропинов, восстановление менструального цикла, предупреждение развития эстрогендефицитных состояний — остеопороза, нарушений метаболизма, заболеваний сердечно-сосудистой системы, повышение качества жизни и адаптированность в социум. При необходимости больным оказывается психологическая помощь.
Низкорослость корригируется введением гормона роста до закрытия зон роста. Прогноз синдрома Шерешевского-Тернера благоприятный в отношении продолжительности жизни и интеллектуального развития. В отношении восстановления детородной функции прогноз неблагоприятный, большая часть пациенток остается бесплодной.
Лечение
На первом этапе терапия заключается в стимуляции роста тела анаболическими стероидами и другими анаболическими препаратами. Лечение следует проводить минимальными эффективными дозами анаболических стероидов с перерывами при регулярном гинекологическом контроле. Главным видом терапии больных является эстрогенизация (назначение женских половых гормонов), которую следует проводить с 14—16 лет. Лечение приводит к феминизации телосложения, развитию женских вторичных половых признаков, улучшает трофику (питание) половых путей, уменьшает повышенную активность гипоталамо-гипофизарной системы. Лечение следует проводить в течение всего детородного возраста больных.
Если с помощью гормональной терапии удаётся вырастить до нормальных размеров матку, то беременность у таких больных возможна с помощью ЭКО с донорской яйцеклеткой. Случаи, где сохранились свои яйцеклетки, единичны.
В последнее время для увеличения показателей окончательного роста проводится терапия соматотропином.
Синдром Тернера: первичная овариальная недостаточность
В статье рассматриваются актуальные вопросы, связанные с патогенезом, эпидемиологией, клиническими проявлениями синдрома Тернера – хромосомной патологии, обусловленной частичной или полной моносомией. Приводится алгоритм верификации диагноза. Подробно охарактеризован выбор лечения на этапах роста и развития женщин с синдромом Тернера, особое внимание уделено гормональной терапии половыми стероидами. Проанализирован нетипичный клинический случай синдрома Тернера.
Введение
В недалеком прошлом медицина располагала весьма ограниченными возможностями в отношении улучшения качества жизни пациенток с синдромом Тернера, хотя о существовании такого заболевания было известно давно. Впервые случай пациентки с такой болезнью рассмотрел в 1925 г. Н.А. Шерешевский. Однако классическое описание (синдром инфантилизма в сочетании с перепончатой шеей и вальгусной деформацией локтевых суставов) сделал в 1938 г. Н. Turner (Г. Тернер). В 1942 г. F. Albright, P.H. Smith и R. Frazer установили, что этот синдром сочетается с повышенными уровнями титров гонадотропинов в моче [1, 2]. Уже в 1944 г. L. Wilkins и W. Fleischmann обнаружили у таких пациенток отсутствие гонад, но наличие правильно сформированных, однако не зрелых мюллеровых протоков [1]. Гонады в основном были представлены примитивными тяжами белого или желтого цвета, а микроскопически содержали только строму. В 1954 г. целый ряд исследователей независимо друг от друга установили, что большинство из этих пациенток имели отрицательный половой хроматин [1, 2]. Наконец, в 1959 г. C.E. Ford и cоавт. опубликовали данные о том, что по меньшей мере часть пациенток с отрицательным половым хроматином имели не ХУ хромосомный набор, а ХО конфигурацию половых хромосом [1]. Это открытие стало краеугольным камнем для научного объяснения синдрома, впервые описанного Н. Turner.
Патогенез
Синдром Тернера, или типичная форма дисгенезии гонад, – самая частая причина нарушения функции яичников вследствие потери генетического материала [1–4]. Для правильного развития гонад необходимо наличие двух половых хромосом, но в процессе первых делений одна из половых хромосом может «потеряться», что происходит спорадически. Эмбрион, содержащий одну Y-хромосому, не жизнеспособен, а при наличии одной Х-хромосомы он выживает и развивается как девочка с синдромом Тернера. Такова первая причина развития синдрома [2, 4].
Если вторая половая хромосома теряется на ранней стадии эмбрионального развития, тогда не все, а только некоторые клетки растущего организма содержат одну Х-хромосому. Такое состояние называется «мозаицизм», и это второй механизм формирования синдрома Тернера. От процентного содержания клеток с аномальным кариотипом 45,Х напрямую зависят клинические проявления синдрома [4]. Если доля аномального клеточного клона невелика, то фенотип пациентки с синдромом Тернера мало отличается от нормы, и женщины могут иметь регулярные менструальные циклы и даже беременеть. Генетическая диагностика в таких случаях часто требует исследования очень большого числа клеток крови и/или исследования клеток других тканей, в частности кожи. Пример такого генотипа – 45,Х(10)/46,ХХ(90) означает, что только 10% клеток имеют моносомию, а 90% – нормальный набор хромосом [2–4].
Третьей причиной развития синдрома Тернера становится не потеря, а дефекты одной из Х-хромосом, препятствующие нормальной экспрессии генов (например, фрагментирование Х-хромосомы, потеря ее части или образование кольцевой формы) [4, 5]. Клинические последствия таких структурных перестроек широко варьируют. Небольшие делеции могут проявиться в изолированных нарушениях, например дисфункции яичников и низком росте при отсутствии других симптомов. Более выраженные делеции или делеции, поражающие критические области и регулирующие работу всей Х-хромосомы, могут обусловливать полный спектр проблем синдрома Тернера.
Иногда моносомия выглядит предпочтительнее дефектов сохраненной Х-хромосомы. Так, наличие малой кольцевидной Х-хромосомы приводит к тяжелым последствиям, во-первых, из-за отсутствия нескольких важных генов, а во-вторых, из-за экспрессии тех генов, которые в норме латентны или инактивированы [5]. Диагностика аномальной Х-хромосомы может потребовать специализированного молекулярно-цитогенетического исследования для выявления малых делеций или инверсий хромосомного материала [5].
Эпидемиология
Синдром Тернера поражает все расы, национальности и регионы мира с одинаковой частотой. В популяции этот синдром встречается с частотой 1 на 2000–2500 живорожденных девочек [2–4]. Изменения кариотипа наблюдаются значительно чаще и достигают 1–2% от всех зачатий. Однако сохраняется и завершается рождением живого ребенка только 1% таких беременностей [6]. Моносомия 45,Х встречается примерно в 40–60% кариотипов больных синдромом Тернера. Среди мозаичных вариантов часто определяются 45,X/46,XX, 45,X/46,XiXq, 45,X/46,XY, 45,X/46,XrX [6]. Установлено, что риск формирования синдрома Тернера не зависит от возраста беременной. Родители, имеющие несколько здоровых детей, не застрахованы от рождения ребенка с этим заболеванием [6]. Не выявлено токсинов или факторов окружающей среды, увеличивающих риск рождения детей с синдромом Тернера [6].
Клинические проявления и диагностика
В некоторых странах синдром Тернера включен в пренатальный скрининг [7]. Предположить заболевание у плода можно при ультразвуковом исследовании (УЗИ) [7, 8], для подтверждения диагноза проводится кариотипирование с помощью амниоцентеза или биопсии хориона [7].
Социальная и медицинская значимость диагностики синдрома Тернера определяется характерным для заболевания многообразием нарушений в различных системах организма. Для выявления и коррекции проявлений синдрома Тернера пациентки с самого рождения нуждаются в междисциплинарной помощи [6].
В первые дни после рождения заподозрить синдром Тернера позволяет характерный лимфатический отек кистей и стоп, малый вес, не соответствующий сроку гестации, длина тела, близкая к третьей центили в таблицах роста. В более старшем возрасте показатели и темпы роста могут быть ниже третьей центили [6]. Кроме того, в новорожденный период могут возникнуть сложности с кормлением и набором веса и проблемы со сном. В классическом варианте для синдрома характерно наличие кожных складок на шее. Сердечно-сосудистые аномалии, к самым серьезным из которых относятся коарктация аорты, стеноз аорты, порок аортального клапана, могут быть выявлены как пренатально, так и в раннем неонатальном периоде [6, 9].
В раннем возрасте и в последующие годы дети с синдромом Тернера часто переносят ЛОР-заболевания, особенно повторяющиеся инфекции среднего уха, экссудативные отиты, у них может развиться проводниковая тугоухость и нейросенсорная глухота.
Аномалии мочевыделительной системы описаны в следующих вариантах: удвоение мочевыделительной системы, отсутствие одной почки, незавершенный поворот, подковообразная почка и бессимптомный гидронефроз.
Интеллект при синдроме Тернера не нарушен, но детей отличают поведенческие сложности и психологические проблемы с преувеличенными страхами [6, 9]. Естественно, что такие проблемы на фоне маленького роста и отсутствия спонтанного своевременного пубертата приводят к трудностям в обучении, социальным проблемам, длительной психологической незрелости и меньшей социальной активности [6, 9].
Серьезной проблемой в подростковом возрасте становятся иммунные нарушения – аутоиммунный тиреоидит, воспалительные заболевания кишечника и целиакия, возникающие наряду с ранним формированием гипертензии, остеопорозом, ожирением, дилатацией аорты и бесплодием [6, 9].
Зона ответственности гинеколога – значительное отставание полового развития или даже его отсутствие в случаях несвоевременного назначения заместительной гормональной терапии [1–3, 6, 9].
Уровни гонадотропинов, особенно фолликулостимулирующего гормона (ФСГ), могут быть повышены уже к моменту рождения, однако этот факт не является основанием для неонатального скрининга по аналогии с врожденным гипотиреозом [6]. К четвертому году жизни уровень ФСГ постепенно снижается, однако затем снова увеличивается, достигая менопаузальных значений к пубертатному возрасту [6, 9].
У подростков и взрослых основанием для установления диагноза обычно становятся задержка пубертата, нарушение фертильности и маленький рост. Начало полового оволосения приходится на обычные сроки, но это не означает, что половое развитие будет прогрессировать [3, 6]. Молочные железы и даже менструальный цикл формируются спонтанно не более чем у 13% девушек. Для таких случаев, как правило, характерен мозаичный кариотип 45,Х/46,ХХ и нормальный ответ гонадотропинов на стимуляцию гонадотропин-рилизинг-гормоном [6]. Наличие синдрома Тернера можно заподозрить при первичной или вторичной аменорее, а также у взрослых женщин с необъяснимым бесплодием, особенно в том случае, если они маленького роста [6].
Для постановки диагноза синдрома Тернера (типичная форма дисгенезии гонад) необходимо наличие характерных фенотипических особенностей и полного или частичного отсутствия второй половой хромосомы. Если Х-хромосома одна, то в 2/3 случаев она материнская по происхождению [1, 7]. Большинство особенностей синдрома Тернера, включая малый рост, связаны с недостатком гена низкорослости, содержащего гомеобокс (short stature homeobox), второй Х-хромосомы [5]. У женщин с синдромом Тернера могут определяться и другие патологические состояния опорно-двигательного аппарата: врожденный вывих бедра, артрит, сколиоз, мальформация нижней челюсти (ретрогнатия), лимфоидный отек [6].
Большинство перечисленных симптомов – это следствие нарушенной регуляции роста, которая проявляется уже во внутриутробном периоде и начиная с раннего детского возраста непрерывно прогрессирует [9, 10]. Пубертатное ускорение роста не наступает. Окончательный рост девушек с синдромом Тернера без лечения в среднем примерно на 20 см ниже такового у здоровых сверстниц [6, 9]. В отличие от синдрома Тернера для первичного гипергонадотропного гипогонадизма без нарушений кариотипа низкорослость не характерна [1–3]. Поскольку уровень соматотропного гормона при синдроме Тернера обычно в норме, низкорослость скорее всего представляет собой следствие скрытой формы скелетной дисплазии [3, 10]. Возможно, это обусловлено нарушениями экспрессии генов из-за отсутствия одной X-хромосомы. Назначение соматотропного гормона зачастую ускоряет рост и улучшает окончательные показатели роста, однако не столь значимо, как при дефиците соматотропного гормона [3, 10]. Более высокий конечный рост может быть достигнут при раннем начале и длительном применении гормона роста до индуцированного или спонтанного пубертата [6, 9, 10]. При таком лечении рост примерно в 50% случаев может составить 150 см или более, в то время как у нелеченых взрослых он не превышает 142 см [6, 9].
Синдром Тернера не является наследственным заболеванием, и его повторный риск считается низким [6]. Особая генетическая консультация требуется в ситуациях, когда синдром Тернера диагностируется внутриутробно или возможный диагноз предполагается у пациентки с нормальным кариотипом [6, 7, 9]. Во всех случаях дисгенезии гонад при наличии высоких уровней ФСГ пациенток следует тестировать на присутствие материала Y-хромосомы, используя Y-центромерные пробы [6].
При назначении любого вида терапии необходимо учитывать высокую вероятность сопутствующих синдрому Тернера заболеваний: болезни Крона, тиреоидита Хашимото, гипертензии, сахарного диабета первого типа [9]. Особую проблему составляет более высокая, чем в популяции, частота злокачественных новообразований: описаны случаи гонадобластомы, менингиомы, опухолей мозга в детском возрасте, рака мочевого пузыря, опухоли Вильямса, меланомы и рака матки [6].
Верификация диагноза
Клинические проявления синдрома Тернера настолько характерны (низкий рост, «крыловидные» складки на шее, низкая линия роста волос, высокое нёбо, бочкообразная грудная клетка и широко расставленные соски, множество невусов, отсутствие роста молочных желез и скудное половое оволосение), что специалист может предположить наличие данного заболевания при первом взгляде на пациентку [1–3]. Однако даже самое типичное сочетание внешних проявлений синдрома и задержки полового развития требует проведения обязательных исследований для постановки диагноза.
1. Кариотипирование с обязательным уточнением моносомии или мозаицизма, а в случае мозаицизма обязательное исключение присутствия Y-хромосомы.
2. До начала гормонотерапии исследование уровней гонадотропинов: лютеинизирующего гормона и ФСГ, которые могут быть повышены в возрасте до четырех лет. Позднее уровни гонадотропинов снижаются до нормальных возрастных показателей, а затем по достижении возраста 10 лет увеличиваются до менопаузальных значений [6, 9, 11].
3. Оценка костного возраста до начала терапии гормоном роста и/или назначения эстрогенов. Костный возраст у детей может быть в пределах нормы, но позднее в связи с дефицитом эстрогенов отмечается его отставание. При закрытии зон роста (костный возраст выше 14 лет) применение гормона роста противопоказано [10]. У взрослых пациенток рекомендуется регулярное исследование минеральной плотности кости в связи с ранним развитием остеопороза [6].
4. Электро- и эхокардиография с консультацией кардиолога до начала гормональной терапии [11].
5. Оценка функции щитовидной железы – анализ на гормоны (тиреотропный гормон, тироксин свободный и тиреоидные антитела) [2, 12].
6. Скрининг сахарного диабета (определение уровня гликозилированного гемоглобина или уровня глюкозы натощак) [6, 9, 12].
7. Определение уровней электролитов в крови, общий анализ мочи, исключение бессимптомной бактериурии, а также УЗИ мочевыделительной системы для тестирования состоятельности мочевыделительной системы [6, 9, 12].
Пациентки должны совместно наблюдаться эндокринологом и гинекологом, консультироваться психологом, окулистом, ЛОР-врачом, урологом и кардиологом. Необходимость междисциплинарного подхода к обследованию и лечению пациенток с синдромом Тернера признана во всем мире [12].
Наблюдение и выбор терапии на этапах роста и развития пациентки
Устранение косметических дефектов (крыловидные складки шеи) проводится детскими хирургами в раннем возрасте.
В возрасте до 10–11 лет одной из главных проблем пациентки и ее семьи становится низкорослость. Рекомендуется начинать терапию гормоном роста с раннего возраста, когда отставание ребенка от сверстников становится заметно и на этом основании впервые предпринимаются попытки уточнения диагноза [9]. Рекомбинантный гормон роста (рГР) рекомендован для лечения низкорослости, ассоциированной с синдромом Тернера. На фоне применения от 0,3 до 0,378 мг/кг рГР в неделю девушки смогли прибавить в росте примерно на 3 см в течение первого года и на 2 см в течение второго года лечения [9, 10]. Недавние исследования показали, что комбинация рГР и ультранизких доз эстрогенов в допубертатный период повышает конечные показатели роста [13]. Применение гормона роста рекомендовано до достижения костного возраста 14 лет. Некоторые эндокринологи рекомендуют применение рГР на фоне анаболических стероидов [9]. Эффективность терапии рГР контролируют с помощью динамики роста и по уровню инсулиноподобного фактора роста 1, которые должны поддерживаться ниже верхней границы нормы [10]. Если начать терапию в восьмилетнем возрасте и применять гормон роста ежедневно в течение пяти лет, можно получить выигрыш в росте +7 см в сравнении с теми, кто не получал терапии [9, 10]. Отсутствие достаточного ответа на терапию гормоном роста обычно связано с гипотиреозом, целиакией или несоблюдением режима приема препарата [6, 9, 10]. Побочные эффекты терапии включают повышенное внутричерепное давление, вывих головки бедренной кости, сколиоз, панкреатит и, возможно, повышенный риск развития сахарного диабета первого типа [3, 10].
Заместительная гормональная терапия половыми стероидами
Для примерно 95% больных синдромом Тернера характерны низкий рост и задержка полового развития [2, 3, 6, 9]. У небольшой части пациенток возможно спонтанное развитие некоторых признаков полового созревания и даже появление менструаций [1, 2].
Применение гормональной терапии для инициации пубертата и обеспечения достаточной эстрогенной насыщенности в подростковом возрасте и условном репродуктивном периоде – сложная задача. Этот процесс необходимо тщательно отслеживать, одновременно обеспечивая психологическую поддержку пациентке и ее семье [6, 9].
Спорным остается вопрос времени начала применения эстрогенов и выбора правильной дозы. Долгое время господствовало мнение, что применение эстрогенов ускоряет закрытие зон роста и должно быть начато не ранее завершения терапии гормоном роста и/или достижения костного возраста 12 лет, что для больных синдромом Тернера соответствует паспортному возрасту 14–16 лет [10, 14].
Согласно другой точке зрения, начинать применение эстрогенов необходимо в сроки, соответствующие среднему возрасту появления первых признаков полового созревания. Первым физиологическим симптомом пубертата является начало роста молочных желез – телархе, которое приходится в среднем на 10–11 лет. Именно в этом возрасте отмечается значительное, доходящее до менопаузальных значений, увеличение уровней гонадотропинов у пациенток с синдромом Тернера. Начало терапии эстрогенами в этом возрасте «наслаивается» на продолжающуюся терапию гормоном роста и сопряжено с рядом трудностей: какую дозу эстрогенного препарата предложить пациентке? Какой режим приема предпочтительнее – прерывистый или непрерывный? И наконец, какой препарат лучше выбрать? Однозначных ответов на эти вопросы пока нет, каждая страна создает собственные рекомендации. Например, Британское клиническое руководство рекомендует начинать терапию эстрогенами с 13 лет, несмотря на то что терапия гормоном роста продолжается, а родственники высказывают свои пожелания о более раннем или отсроченном начале терапии эстрогенами [6].
Гормональная терапия должна начинаться натуральными аналогами эстрадиола (17-бета-эстрадиол, эстрадиола валерат) или конъюгированными эстрогенами в начальных дозах 0,5–1 мг. По мнению некоторых авторов, конъюгированные эстрогены противопоказаны в детском возрасте [15]. Таблетированные препараты эстрадиола валерата, присутствующие на нашем рынке, содержат 2 мг эстрадиола, меньшая дозировка не предусмотрена. Следовательно, единственно возможным выбором становится трансдермальная лекарственная форма 17-бета-эстрадиола, которую можно дозировать в зависимости от текущей потребности. Эстрадиол назначается для инициации развития половых признаков и роста половых органов вначале в виде монотерапии с постепенным увеличением дозы (обычно доза перерассчитывается раз в шесть месяцев) под контролем УЗИ и ежегодного определения костного возраста. При появлении кровяных выделений из половых путей или увеличении толщины эндометрия до 1 см к эстрадиолу добавляются аналоги натурального прогестерона, и терапия приобретает циклический характер. Считается, что длительность монотерапии эстрогенами не должна превышать полутора лет.
В последующем рекомендуется переход на циклический режим или использование комбинированных препаратов для заместительной гормональной терапии (ЗГТ). Схемы применения, принятые для менопаузальной гормональной терапии, не должны экстраполироваться на контингент больных синдромом Тернера. В настоящее время в Великобритании продолжается исследование BSPED, которое призвано оценить эффективность и приемлемость различных видов эстрогенов и сравнить разные режимы применения ЗГТ [6, 9].
Свой метод гормональной терапии при синдроме Тернера разработан в институте эндокринологии Украины [14]. Ориентиром для начала терапии эстрогенами служит снижение темпов роста при костном возрасте 11 лет, что для больных синдромом Тернера соответствует возрасту 14–16 лет. Первые два – два с половиной года предлагается монотерапия эстрогенами в минимальных дозах, которые не в состоянии перекрыть зоны роста, а напротив, стимулируют рост трубчатых костей. Такой подход, по мнению авторов, позволяет пациенткам прибавлять по 4–5 см в год. Переход на циклическую гормонотерапию предлагается при замедлении темпов роста до 1 см в год или полном прекращении роста.
Пилотное исследование, проведенное в 2009 г. N. Zuckerman-Levin и соавт., показало эффективность добавления малых доз андрогенов при проведении ЗГТ и в момент индукции пубертата, и в последующем периоде [16]. Такое комплексное восполнение отсутствующей функции яичников позволяет получить лучшие результаты по показателям полового развития, качества жизни и когнитивных функций. Сами авторы подчеркивают необходимость дальнейшего изучения данного вопроса.
Своевременная адекватная гормонотерапия позволяет добиться формирования вторичных половых признаков, скорректировать рост, обеспечить полноценную функцию матки перед планируемой беременностью, предупредить прогрессирование остеопороза и нарушений липидного обмена, улучшить когнитивные функции, психосоциальную адаптацию.
Реализация репродуктивной функции
У пациенток с мозаичной формой синдрома Тернера возможно наступление спонтанной беременности, при которой рекомендуется медико-генетическое консультирование и проведение инвазивного пренатального скрининга.
В остальных случаях женщины с синдромом Тернера бесплодны [2, 3], и только вспомогательные репродуктивные технологии с использованием донорской яйцеклетки позволяют добиться беременности. В то же время следует тщательно оценить репродуктивные исходы полученных беременностей. Следует помнить, что риск смерти от расслоения или разрыва аорты в течение беременности может достигать 2% [17]. Этот риск сохраняется и после родов в связи c изменениями аорты, возникшими при беременности.
Синдром Тернера признан относительным противопоказанием к беременности, а в случае пороков сердечно-сосудистой системы – абсолютным противопоказанием. Это следует учитывать при включении пациентки с синдромом Тернера в программу вспомогательных репродуктивных технологий.
Прогноз
В целом прогноз для жизни оценивается как удовлетворительный при отсутствии грубых пороков сердечно-сосудистой системы [6, 9]. Рост пациенток с синдромом Тернера даже после проведенной терапии гормоном роста обычно меньше, чем средний в популяции. Продолжительность жизни у больных синдромом Тернера несколько меньше, чем в популяции, но при тщательной коррекции таких проблем, как ожирение и гипертензия, продолжительность жизни может быть увеличена.
Клинический пример
Рассмотрим нетипичную ситуацию, которая расширяет наши взгляды на синдром Тернера и ставит перед нами множество вопросов.
Пациентка N 33 лет планирует беременность. Объективно: правильное телосложение, миниатюрная, рост 145 см, вес 37 кг. Вторичные половые признаки развиты хорошо: Р3Ах2Ма3 (волосы на всем треугольнике лобка длинные, вьющиеся, густые, волосы на центральном участке подмышечной впадины редкие, тело молочной железы принимает округлую форму, соски приподнимаются над околососковым кружком), менструации с 13 лет.
Пациентка родилась от третьих родов с весом 2500,0 г. С рождения отмечалось отставание в росте и весе от сверстников. Рост матери 157 см, отца – 160 см. Другие дети в семье: первая сестра имеет рост 160 см, замужем, трое здоровых детей; вторая сестра, рост 160 см, замужем, один ребенок; брат, не женат, рост 179 см.
В девятилетнем возрасте пациентка обследована в связи с малым ростом, патологии не выявлено. Применение гормона роста не рассматривалось. В 11 лет при малом росте костный возраст соответствовал паспортному. Половое развитие началось спонтанно в те же сроки, что и у сверстниц с нормальным ростом. Менархе в 13 лет, менструации по семь дней обильные, цикл не регулярный. Половая жизнь с 22 лет. В течение шести лет с контрацептивной целью нерегулярно (с перерывами) использовала комбинированные оральные контрацептивы.
Из общих заболеваний в анамнезе ОРВИ.
При проведении обследования выявлено удвоение левой почки.
Гинекологические заболевания: эктопия эндоцервикса шейки матки. В 24 года в связи с обильным маточным кровотечением была доставлена в отделение экстренной гинекологии, где с целью гемостаза было проведено раздельное диагностическое выскабливание цервикального канала и полости матки. Гистологическое заключение: железисто-кистозная гиперплазия эндометрия. Фиброзный полип эндометрия. Эндометрит.
В том же возрасте (24 года) проведено гормональное обследование: ФСГ 5,1 МЕ/л, лютеинизирующий гормон 4,3 МЕ/л, пролактин 199,0 МЕ/л, тестостерон 0,43 нг/мл. Функция щитовидной железы в пределах нормы. Однако по данным УЗИ размеры щитовидной железы меньше стандартных: объем правой доли 4,29 см3, левой – 3,33 см3.
Спермограмма мужа без патологии. В последующем оценена проходимость маточных труб – проходимы.
В возрасте 27 лет в связи с малым ростом впервые проведено кариотипирование, результат 45,Х. Вскоре проведено повторное исследование кариотипа, результат 45,Х/46,ХХdelX в соотношении 90/10%. Заключение генетика: синдром Тернера. Рекомендовано экстракорпоральное оплодотворение с донорской яйцеклеткой.
В возрасте 28 лет получала микронизированный прогестерон 200 мг во второй фазе цикла на протяжении шести месяцев, был проведен один цикл стимуляции овуляции кломифена цитратом по 50 мг с пятого по девятый день цикла. На фоне стимуляции овуляции зарегистрированы доминантные (преовуляторные) фолликулы диаметром 1,4 и 2,0 см, овуляции не произошло.
В возрасте 30 лет в срок ожидаемой менструации началось маточное кровотечение. Женщина была госпитализирована на восьмые сутки от начала кровотечения, гемоглобин 93 г/л, при УЗИ толщина эндометрия 1,2 см. С целью гемостаза произведено диагностическое выскабливание полости матки. Гистологическое заключение: простая типичная гиперплазия эндометрия. В настоящее время больная получает терапию прогестагенами.
Данный клинический пример показателен тем, что из многообразия клинических проявлений синдрома Тернера у пациентки N нет стигм дисэмбриогенеза, имеет место только низкий рост и измененный кариотип. В соответствии с данными кариотипа должны были быть резко выраженные проявления синдрома Тернера, однако это не соответствовало клинике.
Фолликулогенез в яичниках не был нарушен, поскольку имел место своевременный пубертат, самостоятельная менструальная функция, хотя и без овуляции, уровни гонадотропных гормонов в пределах референтных значений. Соответственно в ЗГТ пациентка не нуждалась. При этом в отсутствие овуляции повторно развивалась гиперплазия эндометрия. Рассмотренный пример, исключительный, но, вероятно, не единичный, нарушает сложившееся понимание феномена синдрома Тернера, позволяя широко интерпретировать клинические проявления. По нашему мнению, в данном случае не был потерян генетический материал, отвечающий за половое развитие и менструальную функцию. Как же следует трактовать результат кариотипа? Можно предположить, что определенная зона второй Х-хромосомы могла взять на себя утраченную генетическую функцию или при потере второй Х-хромосомы важная часть генетического материала могла быть перенесена на другие хромосомы [18]. Подобные рассуждения, особенно исходящие от гинекологов, а не генетиков, могут вызвать шквал возражений. В недалеком прошлом на исследование кариотипа направлялись пациентки, отвечающие клиническим требованиям синдрома Тернера: низкий рост, задержка полового развития, аменорея, практически не различимые по УЗИ матка и яичники при женском строении наружных половых органов и, наконец, значимо высокие показатели гонадотропных гормонов [3], а результат кариотипирования подтверждал или исключал окончательный диагноз. В настоящее время кариотип исследуют более широко, и клиницисты вынуждены исходить от обратного, выставляя диагноз «синдром Тернера» без клинических проявлений, только на основании кариотипа. К большому сожалению, в современных условиях нет возможности провести прицельный поиск женского генетического материала флуоресцентной гибридизацией in situ
, как это доступно для Y-хромосомы.
Заключение
Несмотря на длительную и успешную историю изучения проблемы типичной формы дисгенезии гонад, возникают новые проблемы, требующие решения. На сегодняшний день необходимо обсуждать сроки индукции в пубертат, адекватные дозы эстрогенов, выбор оптимальных препаратов для долговременной терапии, а также особенности применения прогестагенов у пациенток с низкой массой тела (вид гестагена, дозировка, режим приема и т.д.).
В связи с приведенным клиническим примером необходимо принять во внимание следующее:
- внесение уточнений в формулировку диагноза в случаях, подобных рассмотренному, поскольку сочетание таких диагнозов, как рецидивирующие маточные кровотечения, гиперплазия эндометрия, синдром Тернера, содержит внутреннее противоречие. Синдром Тернера – одна из основных причин первичной аменореи;
- показания для биопсии и кариотипирования клеток других тканей, в том числе яичников, как основание для рекомендации экстракорпорального оплодотворения и использования донорской яйцеклетки.