Наркозные средства (средства для наркоза, общие анестетики) – это лекарственные препараты, которые вызывают наркоз – временную потерю сознания и всех видов чувствительности, в первую очередь болевой. В больших дозах наркозные средства угнетают рефлексы и вызывают глубокое расслабление мышц.
Другое название наркоза – общая анестезия.
Важно не путать общую анестезию с местной. При местной анестезии потеря болевой чувствительности ограничена небольшим участком тела вокруг места введения препарата – местного анестетика. Кроме того, при местной анестезии пациент находится в сознании, в отличие от общей анестезии.
Любой наркоз проходит в четыре стадии:
- Стадия обезболивания (аналгезии) – потеря болевой чувствительности, но пациент еще находится в сознании.
- Стадия возбуждения – речевое и двигательное возбуждение; очень короткая стадия, у современных наркозных средств практически отсутствует.
- Стадия наркоза – потеря сознания, снижение тонуса мышц, угнетение рефлексов. В зависимости от глубины общей анестезии различают поверхностный, легкий, глубокий и сверхглубокий наркоз.
- Стадия выхода из наркоза – пробуждение. В случае передозировки наркоза стадия выхода заменяется агональной стадией с угнетением дыхания и остановкой сердца.
Все наркозные препараты оказывают быстрый эффект, вызывая отключение сознания у пациента уже через несколько секунд от начала введения.
Показания к применению
Наркозные средства используют для проведения различных оперативных вмешательств (операций), в том числе для обезболивания кратковременных операций в стоматологии, гинекологии, обезболивании родов, травматологии (вплавление вывихов, переломов).
Отдельные наркозные препараты используют для устранения сильных болей и профилактики болевого шока при инфаркте миокарда, остром панкреатите, множественных травмах (например, при автокатастрофах, падении с высоты), сильных и обширных ожогах.
Также наркозные средства могут быть использованы для купирования (устранения) эпилептического статуса – тяжелого осложнения эпилепсии, при котором судороги у пациента следуют одна за другой без остановки.
Читайте также[править | править код]
- Анестезиология История анестезиологии
- Анестезия в предоперационный период
- Анестезия в интраоперационный период Вводная анестезия
- Поддержание анестезии
- Неингаляционные анестетики Барбитураты
- Местные анестетики Кокаин
- Виды анестезии
- Ингаляционная терапия кислородом Углекислый газ в организме
- Окись азота в организме
- Гелий (вдыхание)
Основы лечения наркозными средствами
Наркозные средства – это препараты, которые подлежат особо строгому учету и контролю оборота. Приобрести их в аптеке нельзя даже по рецепту. Все наркозные препараты отпускаются из аптек сразу в клиники и стационары по особым документам – требованиям-накладным.
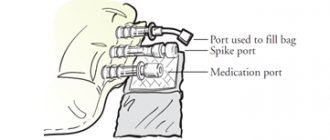
Для наркозных средств жизненно важной есть точность их дозирования. Для введения препаратов для ингаляционного наркоза используют специальные наркозные аппараты, которые позволяют очень точно дозировать подаваемые в дыхательные пути вещества. Пары наркозных препаратов при этом поступают в легкие через интубационную трубку, которую перед этим вводят через рот и глотку глубоко в трахею. Средства для неингаляционного наркоза вводят внутривенно.
При кратковременных операциях обычно используют только препараты для ингаляционного наркоза. Для длительных тяжелых операций обычно используют комбинированный наркоз – одновременно ингаляционный и вводный – чтобы обеспечить оптимальную общую анестезию.
Задача выбрать наркоз, рассчитать дозы препаратов для конкретного пациента и постоянно контролировать течение общей анестезии во время операции (показатели дыхания и деятельности сердца), а также обеспечение выхода больного из наркоза лежит на враче-анестезиологе.
Неингаляционный наркоз
Неингаляционный наркоз возникает при парентеральном введении анестетика в организм. Анестетики чаще вводят внутривенно.
Производные барбитуровой кислоты
Натрия тиопентал (гексенал) впервые описан в 1934 году. Это порошок зеленого (натрия тиопентал) или белого (гексенал) цвета. Выпускают во флаконах по 0,5 и 1 г. Непосредственно перед проведением наркоза этот порошок растворяют дистиллированной водой (изотоническим раствором натрия хлорида) до 1% концентрации.
Барбитураты обладают выраженным наркотическим действием (исключают сознание) с незначительным обезболивающим эффектом. Поэтому их применяют для вводного наркоза, исключение сознания при проведении безболезненных манипуляций. Для обезболивания при барбитуровом наркозе следует дополнительно вводить наркотические анальгетики (морфина гидрохлорид, фентанил).
Легкое, приятное для больного засыпание и отсутствие возбуждения при этом обусловили широкое применение гексенала и тиопентала натрия в практике анестезиолога. Кроме того, благодаря выраженному противосудорожному эффекту барбитураты используют для снятия судорог у больных эпилепсией, столбняк, менингит, эклампсию т.д.
Производные барбитуровой кислоты имеют парасимпатомиметические свойства. Поэтому при их применении возможны осложнения: кашель, бронхоспазм, ларингоспазм. Они подавляют деятельность дыхательного центра; при быстром введении больших доз тиопентала натрия или гексенала возможна остановка дыхания. Барбитураты можно применять только при наличии в рабочем состоянии аппарата искусственной вентиляции легких.
Медицинская сестра (анестезист) готовит анестетик для наркоза и вводит его больному по указанию анестезиолога. Для этого она в асептических условиях растворяет 1 г тиопентала натрия в 100 мл 0,9% раствора натрия хлорида (до 1% концентрации). После венопункции и настройки системы для инфузионной терапии больному (по указанию) вводит 1-2 мл раствора анестетика внутривенно. Ожидая 1 — 2 минуты, выясняет, не наблюдается у больного повышенная чувствительность к тиопентала натрия, не попал ли раствор под кожу. Затем вводит остальные препараты. Доза — сугубо индивидуальная (от 4 до 8 мг / кг массы тела). Барбитуровый наркоз продолжается 15-30 минут. Для продолжения наркотического сна следует ввести 10-20 мл 1% раствора повторно или применить другой анестетик.
Натрия оксибутират (ГОМК)
Натриевая соль гамма-оксимасляной кислоты (ГОМК) впервые описана в 1960 году. Выпускают в ампулах по 10 мл 20% раствора. Имеет выраженное седативное и наркотическое действие. Обезболивающий эффект незначителен.
Натрия оксибутират — препарат, производный у-аминомасляной кислоты — естественного метаболита организма. Поэтому его применение не вызывает у больного токсических эффектов. Включаясь в метаболические процессы, ГОМК нормализует клеточное дыхание; выравнивает трансмембранный потенциал, переводя калий из плазмы в клетки. Благодаря этому снижается возбудимость клеток сердца, мозга и других тканей.
Натрия оксибутират широко используется в комплексе интенсивной терапии больных с нарушенными функциями сердечно-сосудистой системы (при шоках), с выраженными гипоксическими состояниями (при перенесенной клинической смерти, поражении мозга, в акушерской практике). Препарат в антигипоксической дозе (20-40 мг / кг массы тела) эффективно влияет на тканевое дыхание, выравнивая его; при этом не исключая сознания больного.
Как средство для наркоза, он является средством выбора для пациентов с сопутствующими заболеваниями сердечно-сосудистой системы, печени, почек; патологией эндокринных органов; при нейрохирургических операциях; при патологии беременности. Кроме введения, его можно применять внутримышечно, перорально, ректально.
Для обеспечения наркотического сна ГОМК вводят в дозе 70 — 120 мг / кг. Медицинская сестра (анестезист) вводит его по указанию врача внутривенно, медленно, по 10 мл. С целью предупреждения судорог, которые при этом иногда возникают, целесообразно вводить ГОМК с барбитуратами. Для этого 20-ти миллилитров шприц заполняют растворами оксибутирата натрия (10 мл) и тиопентала натрия (10 мл). Такую смесь можно вводить быстро. В течение 5-10 минут у больного наступает сон, напоминающий физиологический. При этом отмечается жидкое, глубокое дыхание, расслабление мышц, угнетение рефлексов. Гемодинамика не нарушается. Наркотический сон длится до 1 — 1,5 часов, его последействие — до 5 часов. В это время у больного может возникнуть западение языка, нарушения вентиляции легких, что требует длительного наблюдения за ним.
Гидроксидион
Гидроксидион (виадрил, предион) описан в 1941 году. Он относится к группе стероидных препаратов, не имеющих гормональной активности. Белый кристаллический порошок выпускают во флаконах по 0,5 г. Раствор виадрила имеет щелочные свойства (рН 8,5).
Гидроксидион — выраженный снотворный, менее выраженный наркотический анестетик, который не обеспечивает обезболивающего эффекта. Он потенцирует действие барбитуратов, анальгетиков, нейролептиков, миорелаксантов. Виадрил не проявляет токсического действия на организм, благодаря чему его применяют при проведении операций у ослабленных больных с поражениями сердца, печени, почек, поджелудочной железы. Анестетик подавляет кашлевой и рвотный рефлексы; при передозировке возможны гипотензия и брадикардия.
Гидроксидион применяют, как основной анестетик для введения больного в наркоз. Для этого следует порошок во флаконе растворить в концентрации 0,5-2,5%. Дозу для наркоза вычисляют из расчета 12-15 мг / кг (в среднем 80 — 120 мл 1% раствора). В связи с выраженным раздражающим влиянием средника на стенки сосудов и вероятным возникновением флебита при его применении следует соблюдать следующие правила:
- вводить анестетик в вену с широким просветом (желательно магистральную);
- до и после применения препарата в просвет вены следует ввести 15-20 мл 0,25% раствора новокаина.
Длительность наркоза 30 — 60 минут. Для достижения адекватного обезболивания гидроксидион комбинируют с наркотическими анальгетиками, диазота оксидом.
Кетамин
Кетамин (кетанест, калипсол, кеталар, велонаркон, Петар) описан Карсен и Домино в 1965 году. Это группа препаратов, особенностью которых является способность подавлять функции одних отделов ЦНС и повышать активность других, вызывая так называемый диссоциативный наркоз. Кетамин — прозрачная жидкость, неустойчивая на свете; выпускают в виде 1 или 5% раствора во флаконах из затемненного стекла (по 10 мл), или в ампулах (по 2 мл). Кетамин — сильнодействующий анестетик; вызывает глубокий сон с умеренным обезболиванием. Благодаря выборочному стимулированию отдельных отделов мозга (лимбической структур), во время проведения мононаркоза больные могут отмечать зрительные галлюцинации. Кроме того, кетамин вызывает незначительное нейровегетативное торможение, расслабление поперечнополосатых мышц на фоне сохранившихся сухожильных рефлексов. Он повышает артериальное давление, увеличивает частоту сердечных сокращений, незначительно угнетает дыхание и стимулирует продукцию спинномозговой жидкости (ликвора).
Учитывая особенности действия, кетамин является средством выбора у больных с дефицитом объема циркулирующей крови (гипогидратации, гипотензии, различные виды шоков, коллапс), при необходимости проведения наркоза с сохраненным спонтанным дыханием. Благодаря универсальности введения (внутривенное, внутримышечное и ректальное) этот анестетик широко используют в детской анестезиологии.
Кетамин вводят внутривенно в дозе 2-3 мг / кг или внутримышечно в дозе 7-10 — 15 мг / кг. С целью исключения нежелательного галлюцинаторного эффекта его применяют вместе с раствором транквилизатора (1-2 мл 0,5% раствора сибазона). Кетамин можно сочетать с различными ингаляционными и неингаляционными средниками (в составе комбинированного наркоза). Противопоказан кетаминовый наркоз больным гипертонической болезнью, при ликворной гипертензии (черепно-мозговые травмы, эпилепсия), при психических заболеваниях.
Пропанидид
Пропанидид (сомбревин, эпонтол). Это маслянистая жидкость светло-желтого цвета, которая плохо растворяется в воде. Выпускают в ампулах по 10 мл 5% раствора. Пропанидид — анестетик ультракороткого действия. При внутривенном применении обеспечивает легкое и быстрое засыпание, с пробуждением через 4 — 5 минут. Благодаря этому его используют в амбулаторной практике для проведения краткосрочных операций (вправление вывихов, сопоставление костных фрагментов при переломах, раскрытие абсцессов и флегмон, «малые» гинекологические операции).
Сразу же после введения анестетика дыхания у больного ускоряется и углубляется; через 30-40 секунд замедляется, вплоть до апноэ (остановки). Проведение сомбревинових наркозов без наличия дыхательного аппарата противопоказано! Поскольку пропанидид — вещество неустойчиво, для его стабилизации используют растворитель кремафор. Он является одним из самых опасных аллергенов человеческого организма, способных вызвать анафилактический шок (в 1 случае на 500-700 наркозов, особенно при повторном его введении). Это обусловило значительное ограничение в применении Сомбревин в настоящее время. Анестезиологическая бригада всегда должна быть готовой к лечению анафилактического шока!
Сомбревин — кардиодепрессивный препарат, поэтому его с осторожностью применяют у больных с сердечно-сосудистой патологией. Он противопоказан при бронхиальной астме и наличии любой аллергии в анамнезе. Для наркоза используют сомбревин в дозе 7-10 мг / кг. Медицинская сестра (анестезист) набирает содержимое ампулы в 20-ти милилитровий шприц, добавляет 3-5 мл 10% раствора кальция хлорида и 0,9% раствора натрия хлорида (до заполнения шприца). Вводит внутривенно, как можно скорее. Нецелесообразно оттягивать поршень шприца, поскольку поступления крови к анестетика инактивирует его, что сокращает длительность наркоза.
Альтезин
Альтезин (альфадион, альфатезин) описан в 1971 году. Он принадлежит к стероидным препаратам, которые не имеют гормональной активности. Это бесцветная клейкая жидкость, которую выпускают в ампулах по 5 мл, содержащий 60 мг активного вещества. Альтезин — выраженный гипнотик со слабой анальгетическим свойством. После введения препарата сначала отмечается стадия гипервентиляции, которая через 30 секунд меняется гиповентиляцией, апноэ.
Альтезин действует кратковременно (до 10 минут), благодаря чему его часто используют в амбулаторной практике. Имеет большую терапевтическую широту. Вызывает мышечное расслабление. Для обезболивания при альтезиновом наркозе целесообразно использовать фентанил, диазота оксид. В терапевтических дозах альтезин не оказывает токсического воздействия на печень и почки.
Депрессия дыхания и гистаминогенные реакции вплоть до возможного анафилактического шока ограничивают применение данного препарата. Возможны осложнения и их предупреждение. Альтезин вводят внутривенно из расчета 0,1 мг / кг массы тела в течение 1 — 2 минут. Для длительного наркоза при операциях и диагностических манипуляциях альтезин лучше вводить капельно, применяя дозирующее устройство.
Пропофол (диприван, изоприван)
Анестетик выпускают в виде жировой эмульсии белого цвета в ампулах по 20 мл или флаконах по 50 и 100 мл. В 1 мл препарата содержится 10 мг активного вещества. Его можно вводить с различными инфузионными средниками, кроме крови и плазмы (опасность деэмульгации).
Пропофол оказывает выраженное гипнотическое и седативное действие, незначительный обезболивающий эффект. Поэтому для наркоза его следует сочетать с анальгетиками. Введение препарата в дозе 2-2,5 мг / кг (15-20 мл) вызывает засыпание через 40 секунд (критерий исчезновения ресничного рефлекса). Длительность наркотического сна — 20 — 30 минут. Диприван не вызывает возбуждения, несколько ослабляет дыхание, оказывает слабое гипотензивное действие без тахикардии. Угнетение рефлексов гортани и горла позволяет применять при этом ларингеальную маску (средство для поддержания проходимости дыхательных путей при самостоятельном дыхании или проведения искусственной вентиляции легких).
Диприван применяют для вводного наркоза и как компонент сбалансированной анестезии при длительных оперативных вмешательствах. Для этого анестетик вводят повторнофракционно, через каждые 20-30 минут в дозе 100 мкг / (кпхв) — (по 2 мл) с последующим уменьшением дозы при каждом введении; или непрерывно, используя дозатор.
После диприванового наркоза (даже длительного) больные быстро, в течение 10 минут, пробуждаются. Эта особенность, а также нормализация гемодинамики при лапароскопических оперативных вмешательствах, минимальное число осложнений и противопоказаний позволяют считать пропофол препаратом выбора в современной анестезиологии.