Кишечная палочка
Кишечная инфекция – группа инфекционных заболеваний бактериальной природы, поражающих пищеварительный тракт, которые сопровождаются обезвоживанием, кишечным синдромом и общей интоксикацией.
Повышенная кишечная палочка выявляется в слизистых пищеварительного тракта при заболеваниях кишечника у новорожденных и неспецифическом язвенном колите. В воспаленных тканях обнаруживаются инвазивные штаммы эшерихии, а количество микроорганизмов взаимосвязано с тяжестью воспалительного процесса в кишечнике.
Острая кишечная инфекция является второй по распространенности среди всех инфекционных заболеваний, уступая лишь острым респираторным инфекциям. Ежегодно в мире это заболевание диагностируется более чем у 500 миллионов людей.
Особенности инфицирования у женщин
По статистике, эшерихиозы чаще диагностируются у женщин различного возраста, при этом патогенные серотипы бактерий обнаруживаются в просвете толстого кишечника, во влагалище и мочевыводящих путях. Если говорить о причинах возникновения кишечной палочки в моче, то спровоцировать данное явление могут такие факторы:
- Анатомически близкое расположение наружного отверстия мочеиспускательного канала и анального отверстия.
- Снижение иммунитета.
- Беременность.
- Несоблюдение правил личной гигиены и гигиены половой жизни.
- Воспалительное поражение почек и мочевыводящих путей.
Важно помнить, что лечение симптомов кишечной палочки в моче у женщин народными средствами может обернуться развитием тяжёлого инфекционно- воспалительного процесса в области почек и мочевыводящих путей.
Нередко, патогенные штаммы бактерии обнаруживаются в мазке из влагалища у женщин. Если в мазке у женщины обнаружена кишечная палочка, лечение включает не только использование лекарственных средств, но и полный отказ от ношения нижнего белья из синтетических материалов, а также временный отказ от незащищенной интимной близости.
Появление данного микроорганизма в моче у женщин в период вынашивания ребенка, не является редкостью. На этапе беременности, под воздействием гормональных факторов наблюдается снижение общего иммунитета, что создает благоприятные условия для проникновения и размножения болезнетворных микроорганизмов. Если у беременной женщины появились симптомы кишечной палочки в моче, лечение рекомендовано не откладывать, так как эшерихиоз может обернуться тяжелыми последствиями как для её организма, так и для организма развивающегося плода.
Причины кишечной инфекции
Возбудителями болезни могут быть разные патогенные микроорганизмы, но чаще всего кишечная палочка Escherichia coli. Большинство штаммов этих грамотрицательных бактерий безвредные, они являются частью нормальной микрофлоры кишечника, участвуют в синтезе витаминов и образовании органических кислот.
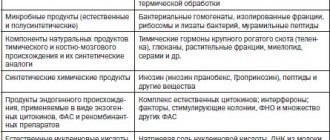
Заболевание вызывают вирулентные штаммы Escherichia coli, попадающие в кишечник извне. Возможные причины кишечной палочки: употребление инфицированных овощей и загрязненной воды, неправильное хранение пищевых продуктов, недостаточная термическая обработка мяса и т.п.
Заражение возможно через грязные руки и любые предметы бытового обихода, включая детские игрушки. Именно поэтому чаще всего диагностируется кишечная палочка у ребенка. Маленькие дети, исследуя окружающий мир, часто тянут в рот руки и разные предметы.
Кишечную инфекцию также могут вызывать:
- другие грамотрицательные бактерии (например, шигеллы, сальмонеллы, кампилобактеры);
- условно-патогенные организмы (клостридии, стафилококки, клебсиелы и др.);
- вирусы (ротавирусы, коронавирусы, энтеровирусы, торовирусы, аденовирусы и т.д.);
- простейшие (к примеру, лямблии, бластоцисты, амебы).
У детей
Чаще всего причиной заражения в детском возрасте становится употребление грязных овощей или овощей, а также непригодной питьевой воды. Инфицирование новорожденных может происходить при искусственном вскармливании через плохо вымытую посуду или молочную смесь. Антисанитарные условия проживания – это еще один провоцирующий фактор эшерихиоза.
Особую опасность заболевание представляет для грудничков. Активное размножение патогенов чревато сильным обезвоживанием. Существует вероятность развития смертельного исхода. Инкубационный период длится от нескольких часов до восьми дней. Стул становится жидким с желтоватым или даже оранжевым оттенком.
Появляется рвота, вздутие, урчание в животе, боли, а также повышается температура тела. На обезвоживание указывает появление сухости кожи и слизистых оболочек, редкое мочеиспускание, плач без слез, а также потеря веса. Ребенок должен соблюдать постельный режим и диетическое питание. Лечить детей до двух лет при средней степени тяжести следует в условиях стационара.
Симптомы кишечной палочки
Попадая в организм, кишечная палочка начинает активно размножаться, из-за чего воспаляются слизистые оболочки кишечника, нарушаются пищеварительные процессы.
Основные симптомы кишечной палочки у взрослых и детей:
- желудочно-кишечные проявления – диарея (обильный водянистый стул желтоватого цвета), метеоризм, боль в животе, тошнота, уменьшение аппетита, рвота (у грудных детей – частые срыгивания), примесь крови в кале, снижение массы тела;
- инфекционно-токсические признаки: повышение температуры тела, слабость, вялость, нарушение дыхания.
Диарея сама по себе является потенциально опасной, особенно для маленьких детей, поскольку при длительном течении вызывает обезвоживание, вымывает из организма жизненно важные элементы – калий, кальций, натрий. Дегидратация проявляется повышенной жаждой, запавшими сухими глазами, снижением диуреза, сухостью слизистых оболочек и кожи.
Симптоматика
Признаки эшерихоза во многом зависят от того, какие штаммы поразили желудочно-кишечный тракт (ЖКТ). Если организм поражен энтеротоксигенными палочками, симптомы интоксикации выражены слабо. Заболевание возникает остро с нарастающей слабости, разбитости и головокружения. При этом температура может даже сохраняться в пределах нормы. Живот вздутый, отмечаются схваткообразные боли.
Симптомы эшерихиоза зависят от того, каким штаммом заражен организм. На фото представлены основные штаммы патогенных кишечных палочек
Далее появляется диарея, тошнота, рвота. Эшерихиоз, вызванный энтеротоксигенными палочками, называют холероподобным, так как он по своим проявлениям похож на клиническое течение холеры легкой степени. Если же заболевание вызвали энтероинвазивные палочки, на первый план выходят общеинтоксикационные симптомы. Человека беспокоит слабость, озноб, головные боли, повышение температуры. Спустя какое-то время, появляются схваткообразные боли, а также диарея с примесями крови и слизи.
Энтеропатогенный эширихиоз у новорожденных может приобретать системный характер в виде сепсиса. Энтерогеморрагические палочки вызывают симптомы энтероколита. Появляется жидкий стул с кровью, а также боли в животе и тенезмы. Инкубационный период составляет от одного до пяти дней. Кишечная инфекция характеризуется нарастанием симптомов интоксикации.
К основным признакам развития патологической активности кишечной палочки можно отнести:
- слабость и недомогание;
- тошнота и рвота;
- диарея;
- фекалии приобретают желтый цвет;
- вздутие живота;
- сонливость и апатия;
- отсутствие аппетита;
- боль в области пупка.
ЖКТ
Чаще всего кишечная палочка поражает именно пищеварительный тракт. Проявляется это в виде диареи до десяти–двенадцати раз в день. У пациентов также появляются ложные позывы к дефекации. Кал приобретает желтый вид с примесями слизи и небольшого количества пены. Обычно заболевание длится от трех до шести суток. У детей до года наблюдаются боли в животе, повышенное газообразование, тошнота, срыгивание, сонливость.
Заражение энтеротоксигенными палочками еще называют диареей путешественников. Чаще всего беспокоит людей, находящихся в другой климатической зоне. Недуг обычно длится всего несколько дней и проявляется в виде диареи, боли в области желудка, повышения температуры, тошноты, рвоты, вялости, головной боли.
Мочевыделительная система
Патогенные штаммы могут проникнуть в мочевыделительную систему несколькими путями:
- несоблюдение правил личной гигиены. Патогены могут проникнуть из заднего прохода во влагалище и мочеиспускательный канал. Также микроорганизмы могут распространиться из воспаленной вульвы или влагалища;
- восходящий путь. Возбудитель попадает в верхние отделы по мочевым каналам;
- гематогенное заражение. Эшерихии коли распространяются по кровеносной системе;
- лимфогенный путь, то есть по лимфатическим сосудам.
Причиной может послужить ношение тесно прилегающего нижнего белья. В итоге промежность потеет и патогенные микроорганизмы с легкостью переходят из аноректальной области во влагалище или промежность. Анальный секс – это еще одна причина заражения. Если половой член сначала проникает в анус, а затем во влагалище, таким образом, он переносит микрофлору из мочевой системы в половую сферу.
Специалисты также выделяют неблагоприятные факторы, которые способствуют задержке мочи в почках или мочевом пузыре: стриктуры, стенозы, извитость уретры. Сюда еще относится период беременности, когда увеличенная в размерах матка давит на мочевой пузырь.
Цистит, вызванный эшерихиями коли, проявляется такими симптомами: учащенное мочеиспускание, чувство неполного опорожнения мочевого пузыря, боли внизу живота, чувство жжения во время мочеиспускания. В урине будут появляться белые хлопья и осадок, она приобретает неприятный запах. Также часто обнаруживается кровь. Пациенты жалуются на общее недомогание, слабость, повышение температуры.
Возможно присоединение тошноты и рвоты. Лечение кишечной палочки во многом зависит от того, какой отдел мочевыделительной системы был поражен, а также какую форму и течение приобрёл патологический процесс. Для борьбы с заболеванием применяются антибиотики, уросептики, витамины, анальгетики, жаропонижающие средства.
В мазке из зева
Больных беспокоят боли в горле и постоянное першение. Лечение включает в себя применение антибиотиков и соблюдение диетического питания. Обязательно в рацион вводятся кисломолочные продукты.
В мазке из цервикального канала
В цервикальный канал кишечная палочка проникает из кишечника после акта дефекации. При отсутствии должной гигиены и частого ношения синтетического белья риск инфицирования значительно возрастает. Женщина может длительное время не подозревать о поражении микроорганизмами. А первые симптомы могут восприниматься за проявления молочницы. Бактерии вызывают зуд, раздражение и покраснение вульвы и влагалища.
Диагностика кишечной палочки
На первой консультации врач выясняет возможный источник инфекции (вода, продукты, и т.д.) и интенсивность клинической симптоматики, оценивает эпидемиологический анамнез заболевания и гемодинамические показатели. Большое значение имеет оценка степени обезвоживания организма, особенно у детей, поскольку количество потерянной жидкости во многом определяет тяжесть кишечной инфекции.
Основным диагностическим анализом является бактериологический посев. Материалом исследования могут быть кал, моча, мазки с поверхности половых органов. Его помещают в определенную питательную среду, где эшерихии хорошо размножаются, и позже подсчитывают количество образовавшихся колоний. На этих же колониях, которые были выращены, проводят тест на чувствительность к антибиотикам.
Для подтверждения диагноза могут быть проведены и другие лабораторные исследования: копрограмма, ПЦР, общие анализы мочи и крови, бакпосев мочи, серологические тесты и др.
При генерализованной форме кишечной инфекции проводят бакпосев крови, ликвора и мочи.
Дифференциальная диагностика проводится для исключения таких заболеваний, как пищевая аллергия, острый аппендицит, кишечная непроходимость, панкреатит, лактазная недостаточность, болезнь Крона, дискинезия желчевыводящих путей. При необходимости пациента направляют на консультацию к гастроэнтерологу.
Лечение кишечной палочки
Кишечная палочка у ребенка до 5 лет является поводом для госпитализации.
Терапия кишечных инфекций всегда комплексная, направленная на устранение этиологического агента, регидратацию, восстановление водно-электролитного баланса, выведение накопившихся токсических продуктов и устранение симптомов патологического процесса.
Для устранения патогенной бактерии пациентам назначают антисептические и антибактериальные препараты от кишечной палочки: фуразолидон, канамицин, гентамицин.
Для коррекции водно-электролитного баланса используют глюкозо-солевые растворы, которые готовят из порошков Регидрон, Тригидросоль и принимают орально. Если пациент находится в тяжелом состоянии (пероральный прием препарата невозможен), проводят инфузионную терапию растворами, содержащими глюкозу и электролиты.
Для нормализации пищеварительных процессов применяют энтеросорбенты – Смекту, Активированный уголь, Сорбекс.
При наличии показаний используют бактериофаги – сальмонеллезный, колипротейный, дизентерийный и т.д.
Обязательно необходима диета. До стихания рвоты и диареи в питании рекомендуется перерыв (водно-чайная пауза). Далее организуют лечебное питание. Рацион в каждом случае врач подбирает индивидуально в зависимости от тяжести инфекционного процесса, характера и выраженности дисфункции кишечника.
Возможные осложнения
При снижении иммунитета и нарушении гигиены палочка может попадать в другие органы и способствовать развитию сопутствующих заболеваний: дисбактериоза, энтероколита, пиелонефрита, сепсиса, менингита.
У женщин на фоне кишечной инфекции могут возникать аднексит, кольпит и инфекции мочевого пузыря. Особенно опасна кишечная палочка при беременности, поскольку болезнь чревата возникновением внутриутробной инфекции у плода, послеродового эндометрита у женщины.
Попадая в уретру мужчины, Escherichia coli может стать причиной уретрита, воспаления яичек, простатита.
Некоторые виды этой бактерии вызывают перитонит, гемолитико-уремический синдром, пневмонию.
Без своевременного лечения кишечная палочка вызывает колит, гастрит, панкреатит. Серьезная дегидратация, особенно у детей, чревата гиповолемическим шоком, острой почечной недостаточностью.
Опасность представляет и генерализация патологического процесса – она может осложниться отеком легких, сепсисом, ДВС-синдромом (повышенным тромбообразованием и нарушением свертываемости крови), острой сердечной недостаточностью.