Жировой гепатоз печени (стеатоз) – это первичный или вторичный патологический синдром, занимающий ведущую позицию в общей структуре гепатопатологий. Основной причиной развития данного состояния является нарушение обмена веществ, приводящее к избыточному скоплению липидов и последующему перерождению клеток печеночной паренхимы.
Причины жирового гепатоза
Выделяют три основные причины развития стеатоза печени:
- Ожирение. Если показатель индекса массы тела превышает 30, вероятность образования дистрофии составляет около 40%.
- Употребление алкогольных напитков. Причем гепатоз может возникать даже у людей, которые пьют немного, но ежедневно. Существует прямая зависимость между длительностью употребления алкоголя и выраженностью дистрофии печени и, как следствие, риском развития цирроза.
- Длительное применение медикаментозных препаратов с гепатотоксическим действием.
Реже гепатоз развивается на фоне заболеваний, протекающих с нарушениями метаболизма, к этой категории относятся гиперлипидемия, гиперхолестеринемия, сахарный диабет, тиреотоксикоз, микседема, синдром Иценко–Кушинга, злокачественные новообразования, хронические болезни желудочно-кишечного тракта, при которых нарушается процесс всасывания, и др.
Дистрофия печени может быть спровоцирована не только ожирением, но и неправильным питанием – перееданием, злоупотреблением жирной пищей и продуктами, содержащими гидрогенизированные жиры, простые углеводы.
Болезнь иногда диагностируется у людей, имеющих дефицит ферментов, участвующих в липидном обмене (наследственное заболевание).
Чаще всего к развитию стеатоза приводит не один фактор. В большинстве случаев наблюдается мультифакторность, например, употребление спиртных напитков человеком, который неправильно питается или принимает токсичные лекарства.
Классификация
По этиологическому признаку гепатоз делят на неалкогольную жировую болезнь печени и алкогольный стеатоз. Первый тип заболевания диагностируется всего лишь в 7–10% случаев.
Гепатоз бывает:
- первичным – вызван метаболическими нарушениями, например, ожирением или гиперлипидемией;
- вторичным – обусловлен воздействием на организм внешних негативных факторов, которые в дальнейшем приводят к нарушению обмена веществ, например, голоданием, длительным приемом кортикостероидов, резекцией кишечника.
Врачи учитывают и особенности отложения жира, по которым делят гепатоз на:
- диффузный;
- зональный;
- очаговый диссеминированный;
- выраженный диссеминированный.
Наши услуги
Администрация АО «ЦЭЛТ» регулярно обновляет размещенный на сайте клиники прейскурант. Однако во избежание возможных недоразумений, просим вас уточнять стоимость услуг по телефону: +7
| Название услуги | Цена в рублях |
| УЗИ органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка) | 3 800 |
| Эластография печени (метод сдвиговой волны) | 4 000 |
| МСКТ органов брюшной полости и забрюшинного пространства живота | 6 000 |
Все услуги
Запишитесь на прием через заявку или по телефону +7 +7 Мы работаем каждый день:
- Понедельник—пятница: 8.00—20.00
- Суббота: 8.00—18.00
- Воскресенье: выходной
Ближайшие к клинике станции метро и МЦК:
- Шоссе энтузиастов или Перово
- Партизанская
- Шоссе энтузиастов
Схема проезда
Симптомы жирового гепатоза
Специфические признаки жирового гепатоза печени отсутствуют, даже когда уже имеются существенные морфологические изменения. В этом заключается коварность недуга и кроется серьезная опасность.
На начальной стадии могут возникать следующие неспецифические симптомы жирового гепатоза:
- общая усталость, астения, снижение трудоспособности;
- тяжесть в животе, нестабильность стула, дискомфорт в правом подреберье, тошнота, метеоризм, иногда рвота;
- увеличение массы тела;
- беспричинное повышение температуры тела в течение длительного периода времени;
- незначительное увеличение печени;
- кожный зуд.
По мере прогрессирования заболевания возможно желтушное окрашивание слизистых оболочек и кожных покровов. Нередко снижается артериальное давление, происходят обмороки. Отмечается склонность к геморрагиям (повышенная кровоточивость).
Выделяют 3 степени жирового гепатоза в зависимости от поражения:
- до 33% – I степень;
- 33–66% – II степень;
- более 66% – III степень.
Как мы можем вам помочь?
Обследовать. УЗИ и эластография покажут, насколько изменена ткань печени, есть ли фиброз, а по анализам станет понятно, есть ли нарушения жирового и углеводного обмена. Если по результатам УЗИ выявлено ожирение печени, гепатолог порекомендует сдать анализы на вирусные гепатиты. Вирусные гепатиты часто протекают под маской ожирения печени.
Печень не болит, жир накапливается незаметно. Задумайтесь, пока не стало слишком поздно. Пройдите обследование и убедитесь, что все в порядке. А если проблема существует, не закрывайте на нее глаза и обратитесь за помощью. Мы готовы помочь.
Диагностика
Диагностика заболевания затруднена. Во-первых, у стеатоза нет специфических симптомов. Во-вторых, биохимические анализы не показывают существенных изменений. Иногда повышается активность сывороточных трансаминаз, однако этот показатель изменяется не у всех больных стеатозом. В связи с этим первоочередное значение имеет дифференциальная диагностика с гепатитами, обструкцией желчевыводящих путей, первичным гемохроматозом, гепатоцеребральной дистрофией.
Окончательный диагноз врач ставит на основе комплексного обследования и серии анализов, включая УЗИ, биопсию.
Чтобы выяснить причину возникновения жирового гепатоза, определяют уровень инсулина в крови, сывороточную концентрацию глюкозы, гормональный статус, антитела к цитомегаловирусу и вирусам гепатитов, маркеры аутоиммунного гепатита и др.
Как избавиться от жира в печени? 5 правил поведения
К сожалению, «волшебной таблетки» от жирового гепатоза не существует. Только диета и физическая активность. Поэтому:
- Ограничьте животный жир – исключите сливочное масло, жирное мясо, сало, копчености, снимайте кожу с птицы, переходите на растительные масла.
- Ограничьте сладкое и мучное, полюбите овощи — только «медленные» углеводы, до 100 г в сутки, вместо сахара — используйте заменители, лучше стевию.
- Употребляйте достаточно белков, но меньше красного мяса — рыба, птица, нежирный творог, натуральный йогурт, яйца подойдут лучше всего.
- Откажитесь от спиртного или уменьшите дозу до безопасной.
- Занимайтесь физическими упражнениями 3 раза в неделю по 45 минут. Каждый раз, когда вы занимаетесь, уровень инсулина падает на 48 часов, и печень постепенно перестанет накапливать жир.
Лечение жирового гепатоза
Лечение жирового гепатоза обычно комплексное, включающее диетотерапию, медикаментозную терапию и лечебную физкультуру.
Диета играет важное, а иногда и первостепенное значение в лечении стеатоза. Иногда, чтобы вылечить первую стадию, достаточно соблюдать диету. Благодаря существенному ограничению потребления жиров здоровые клетки, а их более 66%, самостоятельно выводят имеющийся в печени жир. Но и на поздних стадиях коррекция питания является обязательным условием. Рекомендуется готовить пищу на пару, употреблять больше зелени, овощей и обезжиренные молочные продукты, яйца, крупы, вегетарианские блюда.
Причина возникновения непосредственно влияет на то, как лечить жировой гепатоз.
Снижение массы тела – необходимое условие для пациентов с ожирением. Как правило, это помогает избавиться от инсулинорезистентности, что приводит к нормализации углеводного и липидного обмена. Но тут есть один важный нюанс – вес нельзя терять слишком быстро (допускается до 600 г в неделю), в противном случае есть риск прогрессирования жирового гепатоза.
При алкогольной жировой дистрофии успешное лечение возможно только при полном отказе от алкоголя. Пациентам рекомендуется консультация нарколога.
Липотропные препараты при жировом гепатозе назначают для ускорения выведения жира из печени. К этой категории относятся лекарства, которые нормализуют обмен холестерина и липидов, способствуют окислению жира и его мобилизации из печени: липоевая кислота, эссенциальные фосфолипиды, фолиевая кислота, витамины группы B.
Для предотвращения разрушения клеточных мембран и стимуляции регенерации гепатоцитов назначают гепатопротекторные лекарства при жировом гепатозе печени: бетаин, таурин, урсодезоксихолевую кислоту, глутаргин, фосфатидилхолин,
Часто назначаемые при жировом гепатозе таблетки, содержащие урсодезоксихолевую кислоту: Ливодекса, Гринтерол, Урдокса, Урсодез, Урсолив, Урсофальк, Эксхол, Экурохол.
Для устранения устойчивости к инсулину применяют тиазолидиндионы и бигуаниды.
Утилизацию жирных кислот улучшают физические нагрузки, поэтому они рекомендованы всем пациентам с этим заболеванием.
Старые и новые подходы к терапии неалкогольной жировой болезни печени
Общая продолжительность: 16:20
00:00
Ведущий: Сейчас с большим удовольствием предоставляю всем хорошо известного коллегу, профессора Буеверова Алексея Олеговича, который познакомит нас с современными подходами к лечению различных форм неалкогольной жировой болезни печени.
Алексей Олегович Буеверов, доктор медицинских наук:
— Уважаемый председатель, уважаемые коллеги.
Неалкогольная жировая болезнь печени на сегодняшний день уже вытеснила такие распространенные патологии печени как алкогольная болезнь печени и вирусные гепатит в экономически развитых странах, заняв первое место по распространенности.
Действительно распространенность неалкогольной жировой болезни печени в общей популяции достигает 20%. Существенно ниже вероятность неалкогольного стеатогепатита, но все равно это не маленькая цифра. У пациентов с ожирением она достигает 75 – 100%. Частота неалкогольного стеатогепатита 25 – 75%.
Если взять популяцию пациентов с сахарным диабетом второго типа, то неалкогольная жировая болезнь печени в среднем встречается у 60-ти% случаев. Не так давно были опубликованы данные, свидетельствующие о том, что 6,3% мужчин и 2,6% женщин (пациентов с сахарным диабетом второго типа) умирают от цирроза печени в исходе неалкогольного стеатогепатита, а не от сердечно-сосудистых заболеваний, которые выступают в качестве ведущей причины смерти таких пациентов.
В 1998-м году два известных исследователя Оливер Джеймс и Кристофер Дэй предложили теорию «двух ударов» развития неалкогольной жировой болезни печени. Первый удар – это развитие стеатоза, второй удар – развитие стеатогепатита.
Буквально в последнее время эти же самые авторы уже с большим скепсисом относятся к данной теории. Клиническая практика свидетельствует о том, что у большинства пациентов стеатоз так и остается на всю жизнь стеатозом, не приводя к развитию выраженного воспаления. При развитии же стеатогепатита стеатоз и воспаление обычно прогрессируют одновременно. Может быть, в ближайшее время концепцию «двух ударов» сменит концепция «одного удара».
Хорошо известно, что клетки жировой ткани – адипоциты – это весьма активные в биологическом отношении клетки. Они вырабатывают огромное количество различных веществ, которые влияют на самые разные звенья жизнедеятельности клетки и различных тканей. В частности фактор некроза опухоли ?, хорошо известный провоспалительный, пропатогенный цитокин может приводить к нарушению фосфорилирования инсулинового рецептора.
В результате нарушение целого ряда внутриклеточных процессов ведет к снижению входа глюкозы в клетке за счет снижения активности транспортеров глюкозы ГЛЮТ-4. Как результат, развитие инсулиновой резистентности, лежащей в основе, как неалкогольной жировой болезни печени, так и начальных этапов сахарного диабета второго типа.
03:22
При ожирении клетки жировой ткани адипоциты не только увеличиваются в размерах, но и подвергаются апоптозу в больших количествах, чем в норме. Кроме того, в жировой ткани привлекаются макрофаги и другие клетки воспаления. В результате развивается так называемый клеточный диалог, который осуществляется путем взаимодействия разнообразных цитокинов с соответствующими рецепторами.
Хорошо известная схема, демонстрирующая действие перекисного окисления липидов как результат образования активных форм кислорода. Она типична как для неалкогольного стеатогепатита, так и для алкогольного стеатогепатита Мы видим практически идентичные изменения в гистологическом препарате (гибель гепатоцитов путем апаптоза и некроза, образование телец Мэллори, различной степени выраженности фиброз (вплоть до саротической трансформации) и инфильтрация полиморфно ядерными лейкоцитами (ПЯЛ).
На Иммуно-тематической конференции Европейской ассоциации по изучению печени, которая состоялась в Болоне в сентябре 2009-го года, несколько докладов было посвящено тому вопросу, кому из пациентов все-таки необходима биопсия печени.
Гистологические исследования остаются золотым стандартом в диагностике неалкогольного стеатогепатита. Учитывая миллионы таких пациентов, эксперты предлагают в первую очередь данный инвазивный метод применять у мотивированных пациентов (больных, имеющих сахарный диабет второго типа с андроидным ожирением и даже пограничным количеством тромбоцитов, высоким уровнем инсулиновой резистентности и с любыми косвенными признаками цирроза печени).
К неинвазивным факторам риска прогрессирования неалкогольного стеатогепатита относится:
- старший возраст (старше 50-ти лет);
- наличие ожирения;
- диабета второго типа;
- артериальной гипертензии;
- гипертриглицеридемии;
- соотношения аспарагиновой трансаминазы к аланиновой больше единицы (по некоторым другим данным больше чем 1,3);
- инфекция вирусом гепатита С, которая сама по себе выступает в качестве независимого фактора развития стеатоза печени.
05:46
Известны два звена патогенеза неалкогольного стеатогепатита: инсулиновая резистентность и оксидативный стресс. Они диктуют теоретическую возможность применения соответствующих методов лечения. В отношении инсулиновой резистентности – это соблюдение гипогликемической диеты, назначение препарата «Орлистат» (о котором будет сказано более подробно), физические нагрузки и назначение инсулиносенситайзеров.
В отношении оксидативного стресса. Это в первую очередь препараты антиоксидантной группы, также возможно антицитокиновые препараты и препараты гиполипидемического действия.
Что касается снижения массы тела, то, конечно, оно показано всем пациентам, имеющим не только ожирение, но и избыток массы тела, еще не достигающий стадии ожирения. Их подходы хорошо известны. Это низкокалорийная диета, физическая активность.
Практически единственным в большинстве стран оставшийся разрешенный препарат «Орлистат». Наконец, пациенту с морбидным ожирением – выполнение гастропластики. Снижение веса должно быть обязательно постепенным. Очень быстрое снижение массы тела может приводить к уменьшению стеатоза, но одновременному прогрессированию воспаления в первую очередь из-за выброса свободных жирных кислот и прогрессированию фиброза печени.
Метаанализ 29-ти исследований печени с периодом динамического наблюдения минимум 2 года продемонстрировал, что в наибольшей степени приводят к значимому снижению массы тела именно интенсивные физические нагрузки. Они существенно превышают по своей эффективности даже очень низкокалорийную диету.
Другой вопрос, что такие рекомендации практически могут быть даны далеко не всем пациентам. Например, пациентом с высоким сердечнососудистым риском, безусловно, физические нагрузки должны быть дозироваными.
07:45
Интересные данные на сегодняшний день накоплены по длительной терапии препарата «Орлистат», хорошо известного под названием «Ксеникал». «Ксеникал» – препарат, ингибирующий кишечную триглицерид-липазу.
Он назначается в стандартной дозе вне зависимости от массы тела – 120 мг 3 раза в день во время еды или в течение одного часа после еды (той еды, которая содержит то или иное количество жиров). Годичное и тем более четырехгодичное лечение «Ксеникалом» существенно превышает по эффективности снижения массы тела применение гипокалорийной диеты. Выясняется, что длительная терапия «Ксеникалом» приводит не только к снижению массы тела, но и к улучшению липидного статуса, снижению общего холестерина и атерогенной фракции холестерина липопротеинов низкой плотности.
Данные, опубликованные в последние 1,5 – 2 года, указывают, механизмом действия «Орлистата» (возможно, даже ключевым) служит влияние на адипонектин. Ряд исследований показал, что при потере более 5-ти % массы тела на фоне лечения «Ксеникалом» отмечается значительный рост уровня сывороточного адипонектина. При потере же более 9-ти % массы тела повышение адипонектина четко коррелируется с уменьшением выраженности стеатоза, баллонной дегенерации и индекса активности неалкогольного стеатогепатита по данным пункционной биопсии.
09:28
Проводились исследования непосредственно «Орлистатом» при неалкогольном стеатогепатите. Даже короткий шестимесячный курс лечения «Ксеникалом» в стандартной дозе 120 мг трижды в день ведет к уменьшению стеатоза, снижению уровня аланиновой трансаминазы, инсулиновой резистентности, уровня холестерина, триглицеридов и липопротеинов низкой плотности.
Другое исследование (хотя оно содержало небольшое количество пациентов – всего лишь 14) продемонстрировало наряду с улучшением других параметров гистологической картины также уменьшение фиброза. Причем у трех пациентов уменьшение фиброза было на два балла по сравнению с исходным по данным парной биопсии.
Другие препараты, повышающие чувствительность к инсулину, представлены в первую очередь «Метформином» (активатором аденозинмонофосфат-зависимой протеинкиназы) и тиазолидиндионами, из которых практически на рыке остался только «Пиоглитазон».
«Розиглитазон» в большинстве стран деноминирован с рынка из-за повышения риска развития сердечно-сосудистых осложнений. Следует помнить, что эти препараты могут назначаться пациентам, не имеющим сахарного диабета, так как они крайне редко вызывают глипогликемию.
Исследования с «Метформином», в частности с препаратом «Глюкофаж», свидетельствуют о том, что его назначение приводит к снижению выраженности стеатоза, некровоспалительной активности. В исследовании Bugianesi – к уменьшению фиброза. «Метформин» приводит к нормализации аланиновой трансаминазы или незначительному снижению ее уровня у пациентов, у которых наблюдается отсутствие диеты, и эффекта от диеты и применения «Урсодезоксихолиевой кислоты».
Еще в одном исследовании продемонстрировано, что годичное назначение «Метформина» приводит к улучшению инсулиновой резистентности, нормализации уровня глюкозы и нормализации уровня адипонектина.
Другой инсулиновый сенситайзер из другой группы – «Пиоглитазон». Было большое исследование, получившее название «Пивинс», где «Пиоглитазон» сравнивался с витамином Е в дозе 800 мг в день или плацебо. Он продемонстрировал более выраженное уменьшение стеатоза и лобулярного воспаления по сравнению с назначением витамина Е или плацебо. Динамика фиброза была у этих пациентов не достоверной, несмотря на то, что исследование продолжалась почти 2 года.
12:09
«Пентоксифиллин» – ингибитор синтеза фактора некроза опухоли ? – обладает серьезными побочными эффектами при применении в больших дозах. Именно в таких дозах он применяется при неалкогольном и алкогольном стеатогепатите, что существенно ограничивает его применение. В ранних исследованиях продемонстрирована как биохимическая, так и гистологическая динамики на фоне применения «Пентоксифиллина». Более поздние исследования демонстрируют отсутствие гистологического эффекта, что делает сомнительными перспективы данного препарата у пациентов неалкогольного стеатогепатита по крайней мере в ближайшем будущем.
«Урсодезоксихолевая кислота». Наиболее известное здесь исследование «Ratzui», которое опубликовано в 2009-м году, продемонстрировавшее статистически достоверное снижение уровня аланиновой и аспарагиновой трансаминазы, а так же гамма-глутамилтранспептидазы.
Однако исследование Leuschen, опубликованное в прошлом году, продемонстрировало только уменьшение лобулярного воспаления. Вместе с тем авторы отмечают, что лучшие результаты применения «Урсодезоксихолевой кислоты» наблюдались у мужчин моложе 50-ти лет с небольшим избытком массы тела и наличием артериальной гипертензии.
«Аденозилметионин». Здесь можно сослаться на отечественный опыт. Это исследование профессора А. Ю. Барановского из Санкт-Петербурга. К сожалению, оно проводилось без гистологической оценки картины печени. Тем не менее, применение «Гептрала» на протяжении 6-ти месяцев в дозе 1200 мг в день привело к нормализации трансаминаз у подавляющего числа пациентов. Эффект был достигнут очень быстро.
В качестве дополнительного эффекта применения «Аденозилметионина» отмечено снижение уровня сывороточного холестерина на фоне полугодовой терапии данным препаратом. Это позволяет его рассматривать как перспективный препарат для лечения пациентов с неалкогольной жировой болезнью печени.
14:20
Получены данные весьма многочисленных исследований, посвященных неалкогольной жировой болезни печени. Многочисленность этих исследований обусловлена тем, что эта проблема крайне актуальна в первую очередь в виду широчайшей распространенности данной нозологической формы.
Какой можно сделать вывод о наиболее эффективном методе лечения. К сожалению, однозначный вывод на сегодняшний день сделать нельзя. Безусловно, этим пациентам (особенно с наличием признаков метаболического синдрома) показана модификация образа жизни, представленная соблюдением диеты и адекватных физических нагрузок.
К сожалению, длительное поддержание затруднительно иногда по объективным, иногда по субъективным причинам. Лекарственные препараты такие как «Орлистат», инсулиновые сенситайзеры, «Метформин» и «Пиоглитазон», антиоксиданты, антицитокиновые и гиполипидемические препараты, на которых я не останавливался. Имеются отдельные исследования, которые говорят, что гиполипидемические препараты, такие как статины и фибраты, тоже могут быть эффективны у ряда пациентов в лечении неалкогольного стеатогепатита.
Результаты исследования на сегодняшний день противоречивы. Исследования, посвященные действию «Орлистата» (препарат «Ксеникал»), демонстрируют, что препарат способствует не только снижению и поддержанию массы тела, но и в ряде исследований улучшению биохимической и гистологической картины.
Таким образом, на сегодняшний день можно сделать вывод, что пациентам с неалкогольной жировой болезнью печени необходим комплекс лечебных мер с учетом индивидуальных особенностей болезни и коморбидности. Для оценки эффекта того или иного препарата либо их комбинаций, по-видимому, требуются многолетние исследования.
Спасибо за внимание.
16:20
Жировой гепатоз беременных
Отдельно выделяют стеатоз печени, возникающий без существенной причины у женщин, вынашивающих ребенка. Острый жировой гепатоз беременных диагностируется у одной из 13000 женщин. Летальным исходом оканчиваются 20–25% случаев, по данным зарубежных авторов, и до 60%, по информации отечественных источников.
Болезнь прогрессирует быстро, в течение 2–3 недель. Возникает в основном на позднем сроке беременности – 32–36 неделе. Точную причину этой патологии установить до сих пор не удалось.
Симптомы, которые могут указывать, на острый жировой гепатоз у беременных: чрезмерная рвота, тяжело протекающие нервные расстройства, общая слабость, сонливость.
Единственный метод лечения – срочное родоразрешение. В течение 5 недель после родов болезнь регрессирует.
Профилактика
Профилактические мероприятия подразумевают:
- правильное питание, в частности ограничение жирных, острых, жареных и копченых блюд;
- умеренность в употреблении алкогольных напитков;
- правильный прием медикаментов;
- регулярные физические нагрузки.
Причиной накопления жира часто становится избыточный вес из-за малоподвижного образа жизни. Ученые доказали: если в течение 4 недель употреблять только фаст-фуд, почти наверняка возникнет это заболевание. В эксперименте принимали участие студенты-добровольцы. Причем первые признаки появлялись уже через 1 неделю такого питания. Поэтому большое значение имеют питание и контроль массы тела.
Для профилактики следует применять гепатопротекторы, особенно в периоды повышенной нагрузки на печень, например, при длительном употреблении алкоголя, лечении антибиотиками, соблюдении диеты, направленной на снижение веса.
Как лечить гепатоз печени
Лечение гепатоза целесообразно начать на первой стадии стеароза, когда еще не возникло необратимых процессов в печени. Терапия подразумевает корректировку питания и образа жизни пациента. Назначается средиземноморская диета, которая состоит из рыбы, овощей, фруктов, ограничить употребление жирной и жареной пищи, углеводов и сладких напитков.
Консервативное лечение медикаментами включает в себя фосфолипидные препараты, при необходимости назначают противовоспалительные средства, антиоксиданты.
Часто задаваемые вопросы про жировой гепатоз
К какому врачу обратиться?
На заболеваниях печени специализируется гепатолог.
Как определить жировой гепатоз?
К сожалению, специфические симптомы у болезни отсутствуют. Выявить отклонения позволяет комплексное обследование.
Можно ли вылечить стеатоз печени?
При грамотной и вовремя начатой терапии изменения в печени обратимы. Главное, строго соблюдать все предписания врача, придерживаться диеты, отказаться от алкоголя и «вредных» продуктов.
Что убивает пациента с нелеченым ожирением печени: инфаркт или цирроз?
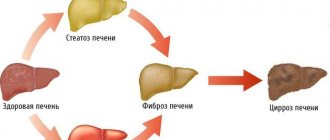
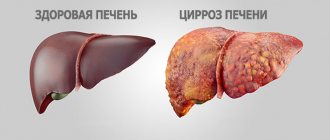
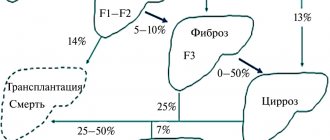
Жировой гепатоз, как еще называют ожирение печени, сочетается с отложением жира на стенках артерий, и, как следствие, ускоряет развитие сердечно-сосудистых катастроф. Если ожирение печени не лечить, оно переходит в фиброз, когда вместо «рабочих лошадок» — клеток печени, образуется соединительная ткань, иначе говоря — рубец. Так постепенно развивается цирроз. И это последствия любви к сладкому, жирному, жестким диетам, «отдыху» с бокалом пива в руке или чего покрепче.
Но печень — удивительный орган, и процесс обратим, если вовремя начать уделять себе внимание.