Общие сведения
Слоновой болезнью принято называть отечность и хронический застой лимфы, проявляющийся в виде деформации и стойкого диффузного увеличения размеров любой из частей тела человека, чаще всего – конечностей и мошонки. Элефантиаз обычно сопровождается болезненным разрастанием — гиперплазией кожи и подкожно-жировой клетчатки. Эти изменения фиброзные и необратимые, затрагивают кожные покровы, подкожную клетчатку и фасции.
Патология чаще всего поражает нижние конечности, которые становятся похожими на ноги слона, откуда и происхождение названия болезни. Причины слоновой болезни могут быть различными, начиная с паразитарных агентов, и заканчивая – врожденными пороками лимфатической системы. К ним относится закупорка системы лимфатических капилляров и нарушение циркуляции лимфы.
Что это за болезнь
Слоновой болезнью (другие названия слоновость, элефантиаз либо лимфедема) называют такую патологию, при которой происходит нарушение оттока лимфы по лимфатическим сосудам, что приводит к ее застою, скоплению и последующим нарастающим отекам, в результате чего пораженная конечность увеличивается в объеме и в крайней стадии обезображивается. Вследствие застоя лимфы в мягких тканях накапливаются продукты обмена и токсины, что вызывает распад белка и образование фибриновых волокон. В дальнейшем в месте отека образуется грубая соединительная ткань, что нарушает работу мышц и приводит к инвалидности больного. Внешне пораженная конечность выглядит как цилиндр и напоминает ногу слона. На коже возникают трещины, язвы и бородавки.
Чаще всего развивается слоновая болезнь ног, причем поражается, как правило, одна конечность.
Классификация
По механизму развития выделяют:
- первичную лимфедему (врожденную), которая обусловлена врожденной патологией лимфатической системы, развитие заболевания приходится на детский и подростковый периоды;
- вторичную лимфедему (приобретенную), встречается чаще первичной формы заболевания и вызывается перенесенными заболеваниями и травмами/операциями.
В течении болезни различают три стадии:
- 1 стадия мягкого отека;
- 2 стадия плотного отека;
- 3 стадия слоновости.
Патогенез
Слоновость начиняется с незначительной отечности и припухания, которое может то опадать, то снова появляться. В конце концов по прошествии примерно 1-3 лет наблюдается двух-трехкратное утолщение голени и возможно бедра, если поражена нога. Форма ноги несуразная и цилиндрическая, переходит в утолщения, к примеру, углубление голеностопного сустава может быть сглажено.
Стадии развития слоновой болезни
В основе механизма чрезмерного утолщения пораженных частей лежат застойные процессы, затрагивающие лимфатическую систему. Они могут возникать в результате действия таких факторов как:
- закупорка лимфатических сосудов паразитами – нематодами, к примеру, филяриями, хилуриями и пр.;
- нагноение и последующее рубцевание лимфатических желез, например, паховых;
- воспаление лимфатических сосудов при лимфангите, флебите, роже, варикозных язвах, хронических экземах, сифилисе, волчанке, при повторных отморожениях и других хронических или рецидивирующих процессах, ведущих к воспалительным отекам.
Образующийся застой лимфы приводит к проникновению её в тканевые щели и дает чрезмерное питание структурам прилегающих тканей, что вызывает гиперплазию в результате разрастания соединительной ткани в подкожной клетчатке. Процесс этот хронический, длится многие годы, поэтому практически не обнаруживается у лиц юношеского возраста.
Внимание! Вухерериоз и другие филяриозы вызваны паразитированием в теле человека очень тонких червей (диаметром не более 0,3 мм, длиной до полуметра), способных блокировать лимфатическую систему. Распространению и разнесению их служат кровососущие насекомые, поэтому крайне важно защищать себя репеллентами, москитными сетками на отдыхе в тропических странах, ведь они могут не только вызывать слоновость, но и проникать в глаза провоцируя слепоту.
Болезни кожи при сахарном диабете
Тяжелые метаболические нарушения, лежащие в основе патогенеза сахарного диабета (СД), приводят к изменениям почти во всех органах и тканях организма, в том числе и в коже. Этиология кожных поражений при СД, безусловно, связана с нарушением углеводного обмена и накоплением соответствующих продуктов нарушенного метаболизма, что приводит к структурным изменениям в дерме, эпидермисе, фолликулах и потовых железах. В сочетании с диабетической полинейропатией, микро- и макроангиопатиями, нарушением местного и общего иммунитета это приводит к появлению различных видов сыпи, пигментных пятен, изъязвлений, а также к гнойно-септическим осложнениям.
Кожа больных СД подвергается своеобразным изменениям общего характера. При тяжелом течении болезни она становится грубой на ощупь, тургор ее снижается, развивается значительное шелушение, особенно волосистой части головы. Волосы теряют свой блеск. На подошвах и ладонях возникают омозолелости, трещины. Нередко развивается выраженное желтоватое окрашивание кожных покровов. Ногти деформируются и утолщаются за счет подногтевого гиперкератоза. Диффузное выпадение волос может быть симптомом плохо контролируемого диабета.
Часто дерматологические проявления могут выступать в качестве «сигнальных признаков» СД: зуд кожи, сухость слизистых и кожи, рецидивирующие кожные инфекции (кандидоз, пиодермии).
В настоящее время описано более 30 видов дерматозов, которые либо предшествуют СД, либо развиваются на фоне манифестного заболевания. Условно их можно разделить на 3 группы:
- Первичные — обусловленные диабетическими ангиопатиями и нарушением метаболических процессов (диабетические дерматопатии, липоидный некробиоз, диабетический ксантоматоз, диабетические пузыри и др.).
- Вторичные — грибковые и бактериальные инфекции.
- Дерматозы, вызываемые препаратами, применяющимися при лечении СД (экзематозные реакции, крапивница, токсидермия, постинъекционные липодистрофии).
Как правило, диабетические поражения кожи имеют длительное и упорное течение с частыми обострениями и трудно поддаются лечению.
Диабетическая дерматопатия. Наиболее частое поражение при диабете выражается в появлении на передней поверхности голеней симметричных красновато-коричневых папул диаметром 5–12 мм, которые затем превращаются в пигментированные атрофические пятна (чаще выявляется у мужчин с большой длительностью СД). Субъективные симптомы отсутствуют, течение длительное, могут исчезать самостоятельно в течение 1–2 лет. Патогенез связан с диабетической микроангиопатией. Специфическое лечение дерматопатии не проводится.
Диабетический пузырь. Относится к редким поражениям кожи при СД. Пузыри возникают внезапно, без покраснения, на пальцах рук и ног, а также на стопе. Размеры варьируют от нескольких миллиметров до нескольких сантиметров. Пузырная жидкость прозрачна, иногда геморрагична и всегда стерильна. В большинстве случаев пузыри заживают без рубцевания через 2–4 нед симптоматического лечения.
Рубеоз. В детском и юношеском возрасте у больных инсулинозависимым СД на коже лба, щек (реже — подбородка) наблюдается гиперемия в виде небольшого румянца, что иногда сочетается с поредением бровей.
Диабетическая эритема. Протекает по типу эфемерных эритематозных пятен, которые наблюдаются в основном у мужчин старше 40 лет, страдающих диабетом в течение непродолжительного времени. Эти пятна характеризуются крупными размерами, резкими границами, округлыми очертаниями и насыщенной розово-красной окраской. Локализуются в основном на открытых кожных покровах — лице, шее, тыле кисти. Субъективные ощущения либо отсутствуют, либо больные жалуются на легкое покалывание. Пятна отличаются весьма непродолжительным сроком существования (2–3 дня), исчезают самопроизвольно.
Acanthosis nigricans. Характеризуется ворсинчатыми гиперпигментированными разрастаниями, преимущественно в складках шеи и подмышечной впадине. Больные жалуются на «грязную кожу», которую невозможно отмыть. На самых выступающих точках суставов пальцев иногда также имеются мелкие папулы. В основе патогенеза лежит выработка печенью инсулиноподобных факторов роста, которые вступают в связь с эпидермальными рецепторами и вызывают утолщение эпидермиса и гиперкератоз.
Диабетическая ксантома. Развивается на фоне гиперлипидемии, причем основную роль играет увеличение содержания в крови триглицеридов. Желтоватые бляшки локализуются преимущественно на сгибательных поверхностях конечностей, на груди, лице, шее и состоят из скопления триглицеридов и гистиоцитов.
Липоидный некробиоз. Относительно редкий хронический дерматоз, характеризующийся очаговой дезорганизацией и липидной дистрофией коллагена.
Инсулинозависимый СД является наиболее частой причиной липоидного некробиоза и встречается у 1–4% таких больных. Кожные проявления могут быть первыми — и долгое время единственными — проявлениями диабета. Полагают, что у 18–20% больных липоидный некробиоз может возникнуть за 1–10 лет до развития типичных симптомов диабета, у 25–32% больных развивается одновременно с этим заболеванием, однако у большинства (55–60%) СД предшествует поражению кожи. Прямой зависимости выраженности клинических проявлений липоидного некробиоза от тяжести течения диабета не существует.
Заболевание может возникнуть в любом возрасте, однако чаще ему подвержены лица от 15 до 40 лет (преимущественно женщины). Протекает на фоне инсулинзависимого диабета и характеризуется крупными единичными очагами поражения на коже голеней. Заболевание обычно начинается с появления небольших синюшно-розовых пятен или гладких плоских узелков округлых или неправильных очертаний, склонных к периферическому росту с последующим формированием четко отграниченных, вытянутых по длине овальных или полициклических индуративно-атрофических бляшек. Их центральная часть (желтовато-коричневого цвета) слегка западает, а краевая часть (синюшно-красная) несколько возвышается. Бляшки имеют гладкую поверхность, иногда шелушащуюся по периферии. Постепенно центральная часть бляшек атрофируется, на ней появляются телеангиоэктазии, легкая гиперпигментация, иногда изъязвления. Субъективных ощущений, как правило, нет. Боль возникает при изъязвлении.
Внешний вид очагов настолько характерен, что обычно дополнительных исследований не требуется. При атипичных формах проводят дифференциальный диагноз с кольцевидной гранулемой, саркоидозом, ксантоматозом.
Эффективного лечения в настоящее время нет. Применяются средства, нормализующие липидный обмен (Липостабил, Клофибрат, Бензафлавин); улучшающие микроциркуляцию (Курантил, Трентал, Теоникол). Показаны такие препараты, как Аевит, Дипромоний, Никотинамид, Ангиотрофин. Эффективно внутриочаговое введение кортикостероидов, инсулина, Гепарина. Наружно: аппликации 25–30% раствора Димексида, нанесение Троксевазиновой, Гепариновой мазей, наложение окклюзивных повязок с фторсодержащими кортикостероидными мазями. Физиотерапия: фонофорез гидрокортизона, электрофорез Аевита, Трентала. Лазеротерапия: при изъязвлении иногда прибегают к оперативному вмешательству (удалению очагов с последующей кожной пластикой).
Зудящие дерматозы (зуд кожи, нейродермит). Часто являются первыми признаками диабета. Не наблюдается прямой зависимости между тяжестью СД и интенсивностью зуда. Наоборот: замечено, что наиболее сильный и упорный зуд наблюдается при скрытой и легкой формах диабета. У большинства пациентов кожный зуд предшествует развитию не только поражения кожи при СД, но и самому установлению диагноза (от 2 мес до 7 лет). Реже зуд развивается уже на фоне установленного и леченого СД.
Преимущественной локализацией являются складки живота, паховые, межъягодичная, локтевые. Поражения часто односторонние.
Грибковые поражения кожи. Наиболее часто развивается кандидоз, обычно вызываемый Candida albicans. Чаще встречается в пожилом возрасте и у тучных пациентов с преимущественной локализацией очагов в области гениталий и крупных складок кожи, межпальцевых складок, слизистых оболочек (вульвовагинит, баланопастит, ангулярный хейлит). Кандидомикоз может играет роль «сигнального симптома» СД.
Кандидоз любой локализации начинается с сильного и упорного зуда, в дальнейшем к нему присоединяются объективные признаки заболевания. Сначала в глубине складки появляется белесоватая полоска мацерированного рогового слоя, формируются поверхностные трещины и эрозии. Поверхность эрозий — влажная, блестящая, синюшно-красного цвета, окаймленная белым ободком. Вокруг основного очага появляются «отсевы», представленные мелкими поверхностными пузырьками и пустулами. Вскрываясь, эти элементы превращаются в эрозии, также склонные к росту и слиянию. Диагноз подтверждается при микроскопическом или культуральном исследовании.
Для местного лечения применяются проверенные временем, простые и доступные средства — спиртовые или водные (последние лучше для крупных складок) растворы анилиновых красителей: метиленовой синьки (2–3%), бриллиантовой зелени (1%), а также жидкость Кастеллани, мази и пасты, содержащие 10% борной кислоты. Из местных антимикотиков можно использовать практически любые в виде 1–2% кремов, мазей, растворов. Наружные средства применяют до полного разрешения кожных очагов, а затем еще в течение одной недели. Из системных антимикотиков применяются флуконазол, итраконазол или кетоконазол. Флуконазол назначают по 150 мг/сут однократно, при торпидном течении, по 150 мг/сут 1 раз в неделю в течение 2–3 нед. Итраконазол назначают по 100 мг/сут в течение 2 нед или по 400 мг/сут в течение 7 дней. Кетоконазол назначают по 200 мг/сут в течение 1–2 нед. Целесообразность назначения системных антимикотиков определяется эффективностью, предшествующей терапии, мотивацией пациента, желающего как можно скорее избавиться от проявлений болезни, а также доступностью препаратов.
Инфекционные заболевания. Бактериальные поражения кожи встречаются у больных СД значительно чаще, чем в популяции и трудно поддаются лечению. Диабетические язвы стопы являются наиболее грозным осложнением и могут приводить к ампутации конечности и даже летальному исходу.
Пиодермии, фурункулы, карбункулы, флегмоны, рожа, паронихии и панариции чаще всего вызываются стафилококковой и стрептококковой флорой. Присоединение инфекционно-воспалительных заболеваний кожи, как правило, приводит к тяжелым и длительным декомпенсациям диабета и увеличивает потребность организма в инсулине. Диагноз должен быть подтвержден получением культуры с определением чувствительности к антибиотикам. Больному назначают перорально диклоксациллин или эритромицин (при наличии аллергии к пенициллину). Прием диклоксациллина — основной метод лечения амбулаторных больных, поскольку к нему чувствительны 97% микроорганизмов. Не нагноившиеся поражения можно также лечить с помощью применения тепла местно. При флюктуации фурункул необходимо вскрыть и дренировать. Крупные абсцессы иногда требуют рассечения и дренирования.
В заключение следует отметить, что поражения кожи при диабете являются на сегодняшний день распространенными состояниями, достаточно часто встречающимися в клинической практике. Лечение их имеет определенные трудности и должно начинаться с эффективного контроля за уровнем сахара в крови и отработкой адекватной схемы приема антидиабетических препаратов. Без коррекции углеводного обмена у этой группы пациентов все лечебные мероприятия малоэффективны.
Литература
- С. Г. Лыкова, О. Б. Немчанинова. Поражения кожи при сахарном диабете (патогенез, патоморфология, клиника, терапия). Новосибирск: Новосибирский медицинский институт. 1997. 44 с.
- А. С. Машкиллейсон, Ю. Н. Перламутров. Кожные изменения при сахарном диабете // Вестник дерматологии и венерологии. 1989. № 5. С. 29–31.
- А. Ю. Сергеев, Ю. В. Сергеев. Грибковые инфекции. Руководство для врачей. М., 2003.
- И. И. Дедов, В. В. Фадеев. Введение в диабетологию: Руководство для врачей. М., 1998. 404 с.
- М. И. Мартынова, Е. Е. Петряйкина, В. Ф. Пилютик. Особенности нарушения кожных покровов при инсулинзависимом сахарном диабете. «Лечащий Врач».
И. Б. Мерцалова, кандидат медицинских наук РМАПО, Москва
Причины слоновости ног
Различают две основные причины слоновости:
- врожденные или приобретенные нарушения в лимфатической системе, включая гиперпродукцию лимфы, пороки, аплазию, недостаточность клапанной системы, стенозы и окклюзии лимфатических сосудов, а также такие заболевания как синдром Нонне-Милроя, синдром Шерешевского-Тернера;
- инфекционные, чаще — паразитарные агенты, к которым относится нитчатка Банкрофта – вызывает вухерериоз, но может быть и стрепотококковая инфекция;
- механические травмы и термические ожоги (обычно повторные обморожения);
- онкообразования, которые могут сдавливать лимфатические капилляры;
- ятрогения – может быть вызвана облучением или оперативным вмешательством;
- нарушения кровеносной системы — хроническая венозная недостаточность и посттромбофлебитический синдром;
- поражения центральной нервной системы;
- эндокринные расстройства.
Жизненные циклы различных представителей филярий
Элефантиаз, вызванный различными паразитическими круглыми червями (филяриозом), чаще встречается у жителей территорий тропического пояса (Индийский архипелаг, Аравия, западный берег Африки, Центральная Америка), где распространяют и переносят инфекцию москиты. В бывших странах СНГ встречается очень редко.
Слоновость нижних конечностей: причины
Выделяют два типа слоновости ног:
- Первичная форма заболевания развивается под влиянием поражений и дисфункций лимфатической системы. Предпосылки к возникновению патологии могут быть как врожденными, так и приобретенными. В первом случае речь идет о генетически-обусловленном недоразвитии лимфатических сосудов, протоков и узлов, избыточном синтезе лимфы, наличии таких геномных патологий, как синдром Шерешевского-Тернера и болезнь Милроя-Мейджа. При врожденной склонности к слоновости первые признаки заболевания проявляются обычно достаточно рано: в раннем детском или подростковом возрасте (в редких случаях врожденная форма заболевания может проявиться в более позднем возрасте).
- Вторичная (приобретенная) форма заболевания является более распространенной, чем первичная. Она развивается под влиянием паразитарных инвазий, травм, стрептококковой инфекции, сосудистых патологий.
Так как приобретенная форма болезни встречается чаще, рассмотрим причины вторичной слоновости нижних конечностей более подробно:
- Проникновение в организм паразитов. Заболевание провоцирует заражение филяриями – чрезвычайно тонкими (до 0,3 мм) нитчатыми червями. Инвазия происходит в результате укуса москитов, которые являются переносчиками данных паразитов. Именно поэтому заражение филяриями преимущественно происходит в странах с жарким и влажным климатом – Африке, Центральной Америке и Юго-Восточной Азии, так как эти регионы являются местами обитания москитов. Такая локализация объясняет тот факт, что подавляющее количество случаев развития слоновости зарегистрировано именно в названных регионах. После проникновения в организм носителя паразиты сосредотачиваются в лимфатических узлах, где образуют клубки, препятствующие нормальному лимфодренажу. Вследствие этого происходит скопление лимфы, растягивание стенок лимфатических сосудов и протоков и просачивание жидкости в окружающие мягкие ткани. В результате течения болезни может развиться воспалительный процесс с последующим разрастанием жировой и соединительной ткани.
- Опухолевые процессы. Процесс развития злокачественных опухолей часто сопровождается метастазированием измененных клеток в лимфатических узлах. Это происходит из-за способности раковых клеток к перемещению по организму с током лимфы. В результате лимфодренаж в одном или нескольких узлах нарушается, в близлежащих сосудах и протоках скапливается лимфа, давление в них повышается, часть жидкости просачивается в окружающие мягкие ткани и развивается слоновость.
- Лимфаденэктомия (хирургическое удаление лимфоузла). Если лимфатический узел был удален (чаще всего вследствие лечения онкологии), возникает риск развития лимфедемы с последующим переходом отека в элефантиаз.
Мнение эксперта
Развитие лимфедемы или слоновости нижних конечностей на фоне лимфаденэктомии при хирургическом лечении рака органов малого таза является достаточно распространенным явлением. Степень отечности в таком случае может сильно варьировать и быть как незначительной, так и ярко выраженной.
Врач сосудистый хирург, флеболог
Осипова Екатерина Яковлевна
- Стрептококковая инфекция. Рожистое воспаление кожных покровов, тонзиллит, фарингит, скарлатина и другие заболевания, вызываемые стрептококками, вызывают дополнительную нагрузку на лимфатическую систему. В результате развивается лимфаденит – увеличение и уплотнение лимфатических узлов, которое может сопровождаться болезненностью, покраснением кожи, повышением местной и общей температуры тела. Нагрузка на лимфатическую систему, спровоцированная инфекцией, вызывает повреждение сосудов и протоков, в результате чего часть лимфы скапливается в окружающих мягких тканях и формируется отек.
- Различные травмы. Переломы конечностей, обморожения, обширные ожоги и другие травмы могут стать причиной нарушения целостности лимфатических сосудов протоков и узлов. Это приводит к сбоям в процессах лимфодренажа и скоплению богатой белком жидкости в мягких тканях.
- Сосудистые патологии. Лимфатическая и сердечно-сосудистая системы тесно взаимосвязаны. Поэтому если одна из них функционирует недостаточно хорошо, во второй также могут начаться сбои. Варикозное расширение вен, тромбоз, флебит, тромбофлебит, облитерирующий эндартериит и другие сосудистые патологии нижних конечностей могут спровоцировать возрастание нагрузки на близлежащие лимфатические сосуды, в результате чего возникает лимфатический отек, который способен привести к развитию элефантиаза.
Слоновость ноги: симптомы
Симптомы слоновости ног
Помимо гипертрофии и гиперплазии – набухания, изменения формы и увеличения в размерах патологически измененной части тела, у больных могут наблюдаться такие симптомы как:
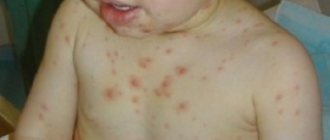
- возникновение папилломатозных разрастаний, язв и бородавок (как на представленном ниже фото, слоновости ног);
- кожные покровы могут становится блестящими, бледными или синюшными, не собираются в складку;
- лимфатический и венозный стаз;
- отек;
- боль;
- скованность движений;
- развитие гипертрофических процессов в слоях кожи и подкожной клетчатки, обусловленных увеличением межмышечного пространства в результате разрастания соединительной и костной ткани, что в итоге вызывает утолщение кости.
Больной слоновой болезнью ног
Если заболевание вызвано рожистым воспалением, то в пораженной области резко возвышенного болезненного валика может возникать чувство жжения, покраснения (эритема), повышение температуры, мелкоточечные кровоизлияния, эрозии, трофические язвы, пузырьки, которые могут спадать, образуя бурые корочки.
Рожистое воспаление на ноге
Стадии заболевания
На ранней стадии лимфатические отеки достаточно сложно распознать: они появляются к вечеру и проходят после ночного отдыха. На ощупь конечности мягкие, и пациенты могут их спутать с отеками, возникающими после нагрузки. По мере прогрессирования заболевания лимфатические отеки нарастают, приобретают постоянный характер, становятся плотными. Кожу в районе II пальца ноги невозможно собрать в складку (положительный симптом Стеммера). Отеки начинаются на стопе и распространяются выше по ноге.
Когда заболевание достигает третьей стадии, врачи говорят об элефантизме, или слоновости. Болезнь приводит к тому, что одна нога серьезно отличается по размеру от другой (если лимфатические отеки отмечаются только на одной конечности), пациенту сложно, а иногда и невозможно подобрать одежду или обувь, тяжело двигаться. Отек становится плотным, так как лимфа содержит много белка, а проникновение белковых молекул в ткани приводит к образованию там фиброзных волокон. Слоновость сопровождается появлением на коже папиллом, пузырьков, из которых возможно истечение лимфы.
Анализы и диагностика
Чтобы подтвердить диагноз филяриоз изучают клинические данные и сведения эпидемиологического анамнеза, результаты лабораторных и инструментальных методов исследования. Важнейшим фактором становится обнаружение микрофилярий в анализах крови при помощи микроскопии при малом увеличении. Кроме того, могут быть использованы иммунологические методики, но они не дают строго специфичные результаты.
Если природа патологии не паразитарная, то более полную картину может дать УЗИ нижних конечностей, реовазография, лимфография, дуплексное сканирование сосудов, рентгенография и МРТ. Кроме того при обследовании могут проводить общие анализы крови, мочи и волдырную пробу.
Диагностика слоновости нижних конечностей
При появлении описанных выше симптомов не откладывайте визит к врачу. Лечением заболеваний лимфатической системы занимается профильный специалист – лимфолог. Если же у вас нет возможности посетить этого врача, запишитесь на прием к флебологу или ангиохирургу: так как лимфатическая и кровеносная система функционируют взаимосвязано, специалист по сосудам может подсказать, как лечить слоновость ног.
Для постановки точного диагноза важен не только врачебный осмотр, но и проведение дополнительных исследований. В особенности это необходимо на начальных стадиях развития элефантиаза, когда его симптомы могут быть ошибочно приняты за проявления сосудистых заболеваний (в частности – тромбоза). Перед началом лечения слоновости рекомендовано проведение следующих диагностических процедур:
- Допплерография сосудов.
- Лимфоангиография.
- КТ.
- МРТ.
- Лабораторные исследования: общий и биохимический анализ крови, серологический тест, анализ крови после приема Диэтилкарбамазина. Последнее исследование позволяет выявить наличие в организме человека филярий.
- Выполнение пробы МакКлюра-Олдрича.
Методы лечения слоновости ног
У мужчин
Помимо увеличения нижних конечностей, патология может поражать внешние половые органы. У мужчин это мошонка, которая в результате напоминает мешковидную опухоль и может достигать колоссальных размеров – до 54 кг веса, отвисая до уровня колен и даже пола. При этом слоновая болезнь развивается в виде водянки оболочек яичек — гидроцеле. В пунктате жидкости обнаруживаются микрофилярии.
Элефантиаз мошонки
Элефантиаз может также распространяться на половой член, но при этом не затрагивает кавернозные тела, уретру и яички. Как и при слоновости других частей тела мошонка, промежность и крайняя плоть может покрываться бородавчатыми и папилломатозными наростами, а также развиваться гиперкератоз, изъязвления, экскориации или дерматит экзематозного характера. Если была присоединена вторичная стафилококковая или стрептококковая инфекции, то патология может приобрести гнойно-септический характер.
Слоновая болезнь мошонки крайне опасна, ведь гипертрофия крайней плоти затрудняет мочеиспускание, нарушает половую функции, делая эрекцию болезненной и вызывая импотенцию.
Диагностика
Диагностика заболевания заключается в осмотре пораженной конечности или участка тела больного, сбора жалоб и анамнеза у флеболога. Специалист измеряет объемы больной конечности и сравнивает его с окружностью здоровой, затем назначает инструментальные методы исследования.
Лимфангиография
Исследование заключается во введении в пространство между пальцев специального красителя (метиленовый синий). Краситель начинает распространятся вверх и прокрашивает лимфососуды. Затем рассекается кожа и выделяется крупный лимфососуд, в который вводится контрастное вещество. После этого производят рентгеновские снимки.
Признаки поражения лимфососудов:
- форма сосудов напоминает бусы или веретено;
- сужение или закупорка сосудов;
- участки расширенных лимфососудов;
- выход контраста в ткани;
- стенки сосудов истонченные;
- сосудистый рисунок плохо выражен – видны не все лимфососуды.
Допплерографическое исследование сосудов
Исследование безболезненное и проводится с помощью ультразвукового аппарата. Признаки элефантиаза:
- закупорка и сужение сосудов местами;
- наличие варикозных участков;
- обнаружение тромбов либо скоплений паразитов в лимфососудах;
- обнаружение соединительной ткани между мышцами и под кожей;
- повреждение клапанов вен.
Лабораторные исследования
При подозрении на паразитарную природу слоновой болезни проводятся следующие лабораторные исследования:
- серология крови – выявление антител к филяриям;
- общий анализ крови – повышение эозинофилов (признак присутствия в организме гельминтов);
- свертываемость крови – повышены показатели свертываемости;
- микроскопия крови – исследование кровяного мазка под микроскопом на предмет обнаружения филярий;
- провокационный тест – прием диэтилкарбамазина стимулирует выход паразитов в капилляры и обнаружение их при микроскопии мазка крови.
Другие методы
Также применяются дополнительные методы диагностики:
- рентген конечности (утолщение кости, кальциевые отложения, явления остеопороза);
- термография;
- МРТ;
- лимфосцинтиграфия;
- компьютерная томография;
- проба Мак-Клюра – Олдрича – внутрикожное введение 0,1 мл физ.раствора – образовавшийся волдырь рассасывается практически сразу, что говорит об отеках.
У женщин
Женщины также могут страдать от слоновости и, как и у мужчин, может быть поражена внешняя половая область, то есть – большие и малые половые губы. Такие редкие случаи более характерны для тропических широт, в нашем климате элефантистическое увеличение внешних органов половой встречается только у женщин, предоставляющих платные сексуальные услуги. Пораженные части могут деформироваться и достигать размера кулака, иногда покрываться пузырьками, способными легко лопаться и выделять прозрачную жидкость — лимфу, свертывающаяся на воздухе . Это обычно происходит в результате расширения лимфатических сосудов и может сопровождаться массивным истечением – лимфореей.
Близкие расстройства
Симптомы следующих расстройств могут быть похожими на симптомы слоновости. Сравнения могут быть полезны для дифференциальной диагностики.
- Наследственная лимфедема — наследственное заболевание лимфатической системы, характеризующееся аномальным отеком определенных частей тела. Лимфатическая система представляет собой кровеносную сеть сосудов, протоков и узлов, которые фильтруют и распределяют определенную жидкость (лимфу) и клетки крови по всему организму. Лимфатическая жидкость накапливается в мягких тканях внутри и под кожей из-за обструкции, порока развития или недостаточного развития (гипоплазии) различных лимфатических сосудов. Существует три формы наследственной лимфедемы: врожденная наследственная лимфедема или болезнь Нонне-Милроя, подкожная лимфедема или болезнь Мейге и лимфедема тарда. Симптомы включают отек пораженных участков и утолщение и затвердение кожи в пораженных участках. В большинстве случаев наследственная лимфедема наследуется как аутосомно-доминантный признак.
Диета при слоновой болезни
Диета при лимфостазе нижних конечностей
- Эффективность: нет данных
- Сроки: согласно назначению врача
- Стоимость продуктов: 1500-1600 руб. в неделю
Отечность и нарушение лимфооттока требует соблюдение особого питьевого режима и диеты. К основным рекомендациям можно отнести:
- употребление легкоперевариваемой пищи;
- обогащение меню блюдами с рисом, горошком, чечевицей, а также овощным супами и в целом — вареной пище;
- максимальное ограничение потребления соли и белого сахара;на полдник лучше всего подойдут спелые фрукты и салаты из них;
- запрет на жареное и жирное;
- исключение кофе, черного чая, табака полностью;
- в дневной рацион следует внести употребление стакана облегченного коровьего или кокосового молока, воды с медом, апельсинового, гранатового либо виноградного сока.
Лечение
Как лечить слоновую болезнь? Терапия элефантиаза задача непростая, а сам процесс занимает продолжительное время, порой всю жизнь. Главное в лечении слоновости – это настрой больного на успех. Консервативные методы лечения применяются только на ранней стадии патологии, в случае перехода болезни во вторую/третью стадию рекомендовано оперативное лечение в сочетании с медикаментозной терапией.
Терапия слоновости преследует следующие цели:
- уменьшить продукцию лимфы;
- улучшить питание тканей;
- вывести продукты обмена и токсины из организма (пораженного участка);
- нормализовать состояние лимфососудов и лимфоциркуляции;
- предупредить разрастание соединительной ткани.
Консервативная терапия
Применяется на ранней стадии процесса или как дополнение к оперативному лечению:
- Диета
Больному следует отказаться от приема в пищу жирных, копченых и соленых продуктов, консервов, фаст-фуда и маринадов, крепкого чая и кофе, а также полностью исключить алкоголь и «завязать» с курением. В пище должны преобладать фрукты и овощи, желательно в свежем виде, некоторые приправы (имбирь, куркума, чеснок, кориандр).
- Лимфодренажный массаж
Возможно выполнение ручным способом (только специалистом) и аппаратным. Лимфодренажный массаж улучшает отток лимфы, способствует активизации работы лимфатических узлов, укрепляет лимфатические сосуды. Техника проведения заключается в поглаживании и потряхивании пораженного участка/конечности. Массаж начинают с отдаленного от центра патологического процесса места (например, с пальцев). Плавные движения массажиста вдоль лимфососудов «гонят» лимфу к туловищу.
- Бандажирование или эластичное бинтование
Применяется после сеанса массажа или утром, не вставая с постели (в случае поражения ног). Можно туга бинтовать конечность эластичным бинтом или надевать специальный компрессионный трикотаж (чулки, колготки).
- Лечебная физкультура
Назначается при поражении болезнью конечностей. Специалистом разрабатывается комплекс упражнений, который больной должен выполнять ежедневно по 15 – 25 минут. Лечебная гимнастика заставляют мышцы сокращаться, а те, в свою очередь, воздействуют на кровеносные и лимфатические сосуды, нормализуя крово- и лимфоток.
- Физиотерапия
Из физиотерапевтических процедур эффективны: электрофорез с лидазой и магнитотерапия, фонофорез с ферментами (лонгидаза, стрептокиназа) и лазеротерапия. Физиотерапия нормализует кровообращение, возвращает межтканевую жидкость в ткани, улучшает циркуляцию лимфы, уменьшает отеки и способствует рассасыванию соединительной ткани.
- Лекарственные препараты
При слоновости, вызванной филяриями, назначаются противогельминтные препараты (диэтилкарбамазин, альбендазол, дитразин) в сочетании с антигистаминными средствами (супрастин, кларитин) для купирования аллергических реакций, развившихся на токсины и продукты жизнедеятельности паразитов.
При рожистом воспалении или присоединении вторичной инфекции показан прием или парентеральное введение антибиотиков (пенициллины, цефалоспорины). Также назначаются антигистамины, витамины и иммуномодуляторы для стимуляции иммунитета, ангиопротекторы для укрепления сосудистой стенки, нормализации крово- и лимфотока, улучшения эластичности стенок сосудов (троксерутин, рутозид, трентал). Кроме того необходим прием НПВС (бутадион, индометацин) и глюкокортикоидов (дексаметазон, гидрокортизон), которые купируют воспаление, снижают отек, устраняют болевой синдром.
Оперативное лечение
Цель оперативного вмешательства при элефантиазе – создать новые пути для тока лимфы и уменьшить объем (отек) пораженного участка. Показания:
- прогрессирующий застой лимфы;
- разрастание фиброзной ткани;
- формирование лимфатических мешков;
- рецидив рожистого воспаления;
- выраженный болевой синдром.
Применяются различные методики оперативных вмешательств:
- восстановление проходимости венозных и лимфатических сосудов;
- создание лимфовенозных анастомозов (пересеченные лимфатические сосуды подшивают к сопровождающим их ветвям подкожных вен);
- иссечение разросшейся кожи, подкожно-жировой клетчатки и фасции с целью уменьшения окружности конечности.
Последствия и осложнения
Благодаря условиям, способствующим распространению инфекций в системе лимфатических капилляров на фоне элефантиаза может развиться тромбофлебит или рожистое воспаление (обычно при стрептококковой инфекции). Все эти изменения могут привести к:
- лимфостазу или по-другому — лимфедеме;
- возможному присоединению гнойно-септических инфекций;
- малигнизации папиллом;
- лимфорее, язвам, экземам и атрофии мышц, так как верхние покровы и мышечные ткани также страдают из-за недостатка трофики.
Слоновая болезнь может значительно ограничивать свободу передвижений, так как ходить на «отяжеленных ногах» значительно труднее, это может быть также частично связано с перерождением мышечных тканей. В итоге всё это может привести к полному обездвиживанию и инвалидизации.
Причины
Причины слоновой болезни разнообразны в зависимости от формы патологии:
Первичная (врожденная) слоновость:
- дисплазия либо недоразвитие лимфососудов;
- болезнь Милроя-Мейжа (генная патология, связанная с половыми хромосомами);
- синдром Шерешевского (хромосомная аномалия);
- чрезмерная выработка межтканевой жидкости.
Вторичная (приобретенная) слоновость:
- непроходимость лимфоузлов или ее нарушение (сдавление опухолью или ее метастазами, проведение химиотерапии, удаление лимфоузлов);
- стрептококковая инфекция, обусловленная гемолитическим стрептококком (флегмона, рожа) – размножение бактерий происходит в лимфокапиллярах, где они выделяют токсины, вызывающие аллергические реакции и сужение лимфатических сосудов;
- повреждение лимфососудов, обусловленное обширными травмами, обморожением или ожогами;
- заболевания вен, которые приводят к нарушению питания мягких тканей конечности и позднее в нарушению проходимости лимфатических сосудов (варикозная болезнь, посттромбофлебитный синдром, флебит, тромбофлебит);
- заражение нитевидными гельминтами – филяриями, в частности нитчаткой Банкрофта (Wuchereria bancrofti) – филяриоз или вухерериоз – паразиты передаются через укус комара/москита, заболевание распространено в тропиках и субтропиках (гельминты живут и размножаются в лимфососудах, где сплетаются в клубки, что приводит к закупорке сосудов; кроме того, развитие токсико-аллергической реакции организма на паразитов «подхлестывает» разрастание соединительно-тканных волокон).
- аутоиммунные заболевания – приводят к поражению кровеносных и лимфатических сосудов (системная красная волчанка);
- хроническая экзема;
- радиация;
- сифилис.
Медикаментозная терапия
На первой стадии элефантиаза применяются:
- антигистаминные средства для снятия аллергических реакций (Лоратадин);
- противогельминтные препараты, не дающие паразитам размножаться (Пиперазин);
- ангиопротекторы для нормализации питания тканей (Рутозид);
- пиридоксин для улучшения метаболизма.
На второй стадии болезни назначают:
- ангиопротекторы для расслабления мышц сосудов (Троксерутин);
- ферменты для нормализации состояния клетчатки (Лидаза);
- нестероидные противовоспалительные средства (Реопирин);
- десенсибилизирующие препараты для снятия воспаления (Кларитин);
- биостимуляторы, размягчающие соединительную ткань;
- витамины.
На третьей стадии для поддержания организма назначают:
- ангиопротекторы для уменьшения отека (Троксерутин);
- антибиотики для уничтожения инфекции в больных тканях (Азитромицин);
- венотоники для улучшения циркуляции жидкости в сосудах (Детралекс).