Состав
В состав Элокома входит основное вещество: мометазона фуроат.
Вспомогательные вещества крема: гексиленгликоль, фосфорная кислота, цетилстеариловый эфир, стеариловый спирт, цетеарет-20, титана диоксид, пропиленгликольстеарат, воск, алюминия октенилсукцинат, вазелин и вода очищенная.
Дополнительные составляющие мази: гексиленгликоль, воск, фосфорная кислота, вазелин, пропиленгликоля стеарат и очищенная вода.
Вспомогательные компоненты лосьона: изопропиловый спирт 40%, пропиленгликоль, натрия фосфат, гидроксипропилцеллюлоза, вода и другие.
Фармакодинамика и фармакокинетика
Установлено, что механизм действия этого препарата обеспечивает индуцирование выделения белков – липокортинов, которые ингибируют фосфолипазу. Липокортины способны контролировать биосинтез наиболее мощных медиаторов воспаления, провоцируя торможение высвобождения арахидоновой кислоты, которая является их общим предшественником.
При местном применении препарат проникает через кожу, и степень его впитывания может зависеть от многочисленных факторов.
Например, воспаления и повреждения на коже способны усилить проникновение. В результате местной аппликации даже однократно на неповрежденную кожу, не используя окклюзионную повязку, около 0,7% дозировки мази и почти 0,4% крема может обнаружиться в составе крови уже спустя 8ч. Уровень абсорбции лосьона такой же небольшой.
Элоком крем 0,1% 15г №1
Наименование
Элоком крем 0,1% в тубах 15г в уп №1
Описание
Белого или почти белого цвета мягкой консистенции однородный крем, без посторонних включений.
Основное действующее вещество
Мометазон
Форма выпуска
крем
Дозировка
15г
Фармакологические свойства
Фармакодинамика
Мометазона фуроат – синтетический кортикостероид, обладающий противовоспалительным, противозудным, сосудосуживающим действием.
Фармакокинетика
Степень проникновения кортикостероидов местного применения через кожу зависит от многих факторов, включая состав препарата и целостность эпидермального барьера. Воспаление и другие процессы, происходящие в коже, могут приводить к усилению проникновения препарата через кожу. Абсорбция 0,1 % крема мометазона фуроата через кожу исследовалась с участием людей путем однократного нанесения 0,1 % крема с радиоактивно-меченным 3Н-мометазоном фуроатом на неповрежденную кожу, который оставался на ней в течение 8 ч. По данным 5-дневного исследования, которое оценивало количество изотопа, выделенного с калом и мочой, около 0,4 % нанесенной дозы подверглось системной абсорбции. В течение исследования содержание радиоактивного вещества в плазме и эритроцитах оставалось несколько выше, чем исходный уровень, что соответствовало концентрации ? 0,1 нг/мл.
Показания к применению
Местное лечение симптомов воспаления и зуда при заболеваниях кожи, поддающихся терапии кортикостероидами, в том числе псориаза и атопического дерматита.
Способ применения и дозы
Элоком наносят тонким слоем на пораженные участки кожи 1 раз в день. Длительность лечения определяется тяжестью, течением заболевания и определяется индивидуально. Использование кортикостероидов для местного применения у детей и у взрослых на лице не должно превышать 5 дней. Непрерывное применение препарата не должно превышать 2-3 недели. Дети У детей в возрасте старше 2-х лет Элоком следует использовать с осторожностью. Существуют ограниченные данные по поводу применения препарата для лечения детей младше 2 лет.
Применение при беременности и в период лактации
Безопасность применения местных глюкокортикостероидов у беременных не доказана, поэтому назначение этой группы лекарственных препаратов в период беременности оправдано только в случае, если потенциальная польза для женщины превышает потенциальный риск для плода. В период беременности препараты этой группы не следует применять в больших дозах или длительно. При назначении Элокома беременной женщине возможно проникновение глюкокортикоидов через плаценту и влияние на плод. Не выяснено, может ли местное применение кортикостероидов вследствие системной абсорбции привести к появлению их в молоке матери. Решение о прекращении кормления грудью или отмене препарата следует принимать с учетом необходимости применения препарата у матери. Если приходится использовать препарат длительно или на обширных участках кожи, необходимо прекратить грудное вскармливание.
Меры предосторожности
Элоком показан только для дерматологического применения и не предназначен для применения в офтальмологии. Если при применении препарата отмечено раздражение или повышенная чувствительность, лечение следует прекратить и назначить соответствующую терапию. При развитии инфекции следует применить соответствующее противогрибковое или антибактериальное лечение. Если в течение короткого времени не удается достичь положительного эффекта, следует прекратить применение препарата до ликвидации признаков инфекции. Какие-либо побочные эффекты системных глюкокортикостероидов, включая угнетение функции коры надпочечников, могут отмечаться и при местном применении глюкокортикостероидов, особенно у детей младшего возраста. При использовании препарата на большой поверхности тела или в высоких дозах рекомендуется проводить периодический контроль функции надпочечников. Необходимо применять с особой осторожностью у пациентов с псориазом, поскольку местное нанесение глюкокортикостероидов при псориазе может быть опасным вследствие рецидива болезни при развитии толерантности, риска генерализации пустулезного псориаза и развитии локальной или системной токсичности вследствие нарушения барьерной функции кожи. Системная абсорбция глюкокортикостероидов при местном применении будет выше, если лечение будет проводиться на обширных поверхностях тела или при использовании под окклюзионными повязками. В таких случаях, а также при длительном применении препарата должны быть приняты меры предосторожности. Как и в случае со всеми сильнодействующими препаратами на основе глюкокортикоидов, следует избегать применения препарата Элоком под окклюзионные повязки, в течение длительного времени; на большие участки кожи, а также на лицо и кожные складки (подмышечная и паховая области). Следует избегать попадания препарата в глаза (включая область век), раны и на слизистые оболочки. Глюкокортикоиды могут изменять внешний вид некоторых кожных поражений, что затрудняет постановку диагноза. Препарат нельзя использовать в области век из-за риска развития глаукомы и субкапсулярной катаракты. Следует использовать препарат в наименьшем количестве в течение минимального короткого срока, необходимого для достижения терапевтического эффекта. Так же как при использовании других сильнодействующих глюкокортикостероидов, для предотвращения развития синдрома отмены прекращать лечение необходимо постепенно, увеличивая интервалы между нанесениями. При применении кортикостероидов системного и местного действия (включая интраназальное, ингаляционное и внутриглазное введение) могут возникать нарушения зрения. Если возникают такие симптомы, как нечеткость зрения или другие нарушения со стороны зрения, пациенту следует пройти обследование у офтальмолога для оценки возможных причин нарушения зрения, которые могут включать катаракту, глаукому или такие редкие заболевания, как центральная серозная хориоретинопатия, о чем сообщалось после применения кортикостероидов системного и местного действия. Применение в педиатрии. У детей возможно более частое проявление признаков угнетения гипоталамо-гипофизарно-адреналовой системы и синдром Кушинга под влиянием местных кортикостероидов, чем у взрослых, что связано с более высокой абсорбцией препарата через большее соотношение площади поверхности кожи к массе тела. В связи с этим применение местных кортикостероидов у детей должно быть ограничено минимально эффективным количеством препарата. Хроническая кортикостероидная терапия может привести к нарушению роста и развития детей. Элоком не следует наносить на участки кожи, находящиеся под подгузниками или непромокаемыми трусиками, так как в этом случае препарат попадает под окклюзионную повязку. Существуют ограниченные данные по поводу применения препарата для лечения детей младше 2 лет. Применение Элоком у детей старше 2 лет не должно продолжаться более 5 дней.
Взаимодействие с другими препаратами
Взаимодействие не известно.
Противопоказания
Элоком противопоказан пациентам с гиперчувствительностью к какому-либо компоненту препарата. Так же как и другие глюкокортикоиды Элоком противопоказан пациентам с вульгарными угрями, розацеа, периоральным дерматитом, перианальным и генитальным зудом, опрелостями от подгузников, инфекциями кожи бактериальной (например, импетиго, пиодермия), вирусной (простой герпес, опоясывающий лишай, ветряная оспа, вульгарные бородавки, остроконечные кондиломы, контагиозный моллюск) и грибковой (например, вызванных дрожжеподобными грибками и дерматофитами) этиологии, паразитарными инвазиями, пациентам с туберкулезом, сифилисом, поствакцинальными реакциями. Препарат не следует наносить на раны, изъязвления, участки атрофированной кожи.
Состав
1 г крема содержит действующее вещество: 1 мг мометазона фуроата; вспомогательные вещества: гексиленгликоль, вода очищенная, кислота фосфорная, фосфатидилхолин гидрогенизированный, титана диоксид, алюминиевая соль октенилсукцината крахмала, воск белый, вазелин белый.
Передозировка
Симптомы: чрезмерное, длительное применение местных глюкокортикостероидов может вызвать угнетение функции гипофизарно-надпочечниковой системы, что может стать причиной развития вторичной недостаточности коры надпочечников. Лечение. Показано соответствующее симптоматическое лечение. Острые симптомы гиперкортицизма обычно обратимы. При необходимости показана коррекция электролитного дисбаланса. В случае длительного применения рекомендуется постепенная отмена кортикостероидов.
Побочное действие
После применения препарата Элоком были сообщения о следующих местных побочных реакциях: покалывание/пощипывание, зуд, признаки атрофии кожи, жжение, фолликулит, угревые высыпания, папулы, пустулы и телеангиэктазии (частота – очень редко). Сообщалось также о следующих побочных реакциях (частота не может быть оценена на основании имеющихся данных): инфекции, фурункулы, контактный дерматит, гипопигментация, парестезия, гипертрихоз, атрофические полосы кожи, акнеформный дерматит, боль в месте применения. Следующие местные побочные реакции были зарегистрированы при применении/фугих сильнодействующих глюкокортикоидов, они возможны при использовании препарата Элоком: раздражение кожи, гипертрихоз, гипопигментация, периоральный дерматит, аллергический контактный дерматит, мацерация кожи, вторичная инфекция, стрии, потница (частота – редко). Возможно возникновение системных побочных реакций (см. раздел «Меры предосторожности») при нанесении крема на большие поверхности кожи в течение длительного времени, особенно при использовании под окклюзионными повязками. Все нежелательные явления, которые были зарегистрированы при назначении глюкокортикоидов системного действия, в том числе угнетение функции гипоталамо-гипофизарной системы, могут развиваться при назначении сильнодействующих глюкокортикоидов, особенно у младенцев и детей (см. раздел «Применение в педиатрии»). При применении местных кортикостероидов также сообщалось о системных побочных реакциях, например, нечеткость зрения.
Условия хранения
Хранить в недоступном для детей месте при температуре не выше 25°С. Срок годности – 2 года. Применять препарат после окончания срока годности, указанного на упаковке, не рекомендуется.
Инструкция по применению Элокома (Способ и дозировка)
Мазь Элоком инструкция по применению рекомендует наносить достаточно тонким слоем на повреждённые кожные покровы не чаще раза в сутки. Использовать мазь для детей можно только по назначению врача.
Инструкция на крем Элоком включает такие же советы по применению, как и мазь. При этом крем для детей может использоваться строго по показаниям, соблюдая дозировку.
Инструкция на лосьон Элоком рекомендует наносить по несколько капель препарата на пораженную область один раз в сутки, осторожно втирая мягкими движениями, пока он не впитается. Лосьон не оставляет следов, оказывая приятное охлаждающее действие на поврежденные участки кожи.
Длительность терапевтического курса определяется несколькими факторами: эффективностью, переносимостью и возможными побочными эффектами.
Псориаз и современные методы его лечения
Псориаз (чешуйчатый лишай) — хроническое, весьма распространенное заболевание кожи, известное с давних времен. Распространенность его в различных странах колеблется от 0,1 до 3%. Однако эти цифры отражают лишь удельный вес псориаза у больных с другими дерматозами или частоту его встречаемости у пациентов с внутренними болезнями. Поскольку болезнь часто носит локализованный и неактивный характер, больные обычно не обращаются за помощью в медицинские учреждения, а следовательно, нигде не регистрируются.
Причина болезни остается неясной. Несмотря на огромное количество предлагаемых гипотез, ни одна не является общепризнанной. Четко установлена лишь роль генетических факторов — семейный показатель больных в несколько раз превышает популяционный. Есть указания на связь псориаза с антигенами HLA-cистемы — В13, В15, В16, В17, В27, В39, Dw11, DRW6, DR7, A1. Имеются данные о возможной патогенетической значимости генетических маркеров Lewis, MN, Ss, Duffy, Hp.
Основным патогенетическим звеном, вызывающим появление кожных высыпаний, являются повышенная митотическая активность и ускоренная пролиферация клеток эпидермиса, приводящая к тому, что клетки нижних слоев «выталкивают» вышележащие клетки, не дав им ороговеть. Этот процесс носит название паракератоза и сопровождается обильным шелушением. Большое значение в развитии псориатических поражений в коже играют местные иммунопатологические процессы, связанные с взаимодействием различных цитокинов — фактора некроза опухоли, интерферонов, интерлейкинов, а также лимфоцитов различных субпопуляций.
Пусковым моментом возникновения болезни часто является сильный стресс — этот фактор присутствует в анамнезе большинства больных. К другим триггерным факторам можно отнести травмы кожи, применение медикаментов, злоупотребление алкоголем, инфекции.
Многочисленные нарушения в эпидермисе, дерме и во всех системах организма тесно связаны и не могут по отдельности объяснить механизм развития болезни.
Общепринятой классификации псориаза нет. Традиционно наряду с обычным (вульгарным) псориазом выделяют эритродермическую, артропатическую, пустулезную, экссудативную, каплевидную, ладонно-подошвенную формы.
Обычный псориаз клинически проявляется образованием плоских папул, четко отграниченных от здоровой кожи. Папулы розовато-красного цвета, покрыты рыхлыми серебристо-белыми чешуйками. С диагностической точки зрения интересна группа признаков, возникающих при поскабливании папул и называемых псориатической триадой. Сначала появляется феномен «стеаринового пятна», характеризующийся усилением шелушения при поскабливании, что придает поверхности папул сходство с каплей стеарина. После удаления чешуек наблюдается феномен «терминальной пленки», проявляющийся в виде влажной блестящей поверхности элементов. Вслед за этим при дальнейшем поскабливании отмечается феномен «кровяной росы» — в виде точечных, несливающихся капелек крови.
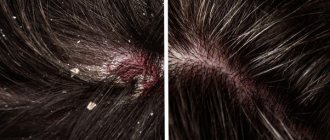
Высыпания могут располагаться на любом участке кожного покрова, но преимущественно локализуются на коже коленных и локтевых суставов и волосистой части головы, с поражения которой очень часто заболевание начинается. Для псориатических папул характерна склонность к периферическому росту и слиянию в бляшки различных размеров и очертаний. Бляшки могут быть изолированными, небольшими или крупными, занимающими обширные участки кожных покровов.
При экссудативном псориазе меняется характер шелушения — чешуйки становятся желтовато-сероватыми, склеиваются с образованием корочек, плотно прилегающих к коже. Сами высыпания более яркие и отечные, чем при обычном псориазе.
Псориаз ладоней и подошв может наблюдаться в виде изолированного поражения или сочетаться с поражениями других локализаций. Проявляется он в виде типичных папуло-бляшечных элементов, а также гиперкератотических, мозолеподобных очагов с болезненными трещинами или пустулезных высыпаний.
Практически всегда при псориазе поражаются ногтевые пластинки. Наиболее патогномоничным считается появление на ногтевых пластинках точечных вдавлений, придающих ногтевой пластинке сходство с наперстком. Также могут отмечаться разрыхление ногтей, ломкость краев, изменение окраски, поперечные и продольные борозды, деформации, утолщение, подногтевой гиперкератоз.
Псориатическая эритродермия является одной из наиболее тяжелых форм псориаза. Она может развиваться за счет постепенного прогрессирования псориатического процесса и слияния бляшек, но чаще возникает под влиянием нерационального лечения. При эритродермии вся кожа приобретает ярко-красный цвет, становится отечной, инфильтрированной, отмечается обильное шелушение. Больных беспокоит сильный зуд, ухудшается общее состояние.
Рентгенологически различные изменения костно-суставного аппарата наблюдаются у большинства больных без клинических признаков поражения суставов. К таким изменениям относят околосуставной остеопороз, сужение суставных щелей, остеофиты, кистозные просветления костной ткани. Диапазон клинических проявлений может варьировать от незначительных артралгий до развития инвалидизирующего анкилозирующего артроза. Клинически обнаруживаются припухлость суставов, покраснение кожи в зоне пораженных суставов, болезненность, ограничение подвижности, деформации суставов, анкилозы, мутиляции.
Пустулезный псориаз проявляется в виде генерализованных или ограниченных высыпаний, локализованных преимущественно на коже ладоней и подошв. Хотя ведущим симптомом этой формы псориаза считается возникновение на коже пустул, считающихся в дерматологии проявлением гнойничковой инфекции, содержимое этих пузырьков обычно стерильно.
Каплевидный псориаз чаще развивается у детей и сопровождается внезапным высыпанием рассеянных по всему кожному покрову мелких папулезных элементов.
Псориаз наблюдается примерно с одинаковой частотой у мужчин и женщин. У большинства пациентов заболевание начинает развиваться до 30 лет. У многих больных отмечается связь обострений с временем года: чаще заболевание обостряется в холодный период (зимняя форма), гораздо реже — летом (летняя форма). В дальнейшем эта зависимость может меняться.
В течении псориаза различают 3 стадии: прогрессирующую, стационарную и регрессирующую. Для прогрессирующей стадии характерны рост по периферии и появление новых высыпаний, особенно на местах прежних высыпаний (изоморфная реакция Кебнера). В регрессирующей стадии наблюдается уменьшение либо исчезновение инфильтрации по окружности или в центре бляшек.
Вульгарный псориаз дифференцируют от парапсориаза, вторичного сифилиса, красного плоского лишая, дискоидной красной волчанки, себорейной экземы. Сложности возникают при дифференциальной диагностике ладонно-подошвенного и артропатического псориаза.
При вульгарном псориазе прогноз для жизни благоприятный. При эритродермии, артропатическом и генерализованном пустулезном псориазе возможны инвалидизация и даже летальный исход из-за истощения и развития тяжелых инфекций.
Неопределенным прогноз остается в отношении продолжительности заболевания, длительности ремиссии и обострений. Высыпания могут существовать длительно, многие годы, но чаще обострения чередуются с периодами улучшения и клинического выздоровления. У значительной части больных, в особенности не подвергавшихся интенсивному системному лечению, возможны многолетние, самопроизвольные периоды клинического выздоровления.
Нерациональное лечение, самолечение, обращение к «целителям» ухудшают течение болезни, приводят к обострению и распространению кожных высыпаний. Именно поэтому основная цель данной статьи — дать краткую характеристику современным методам лечения этой болезни.
Сегодня существует огромное количество методов лечения псориаза, в терапии этого заболевания используются тысячи различных препаратов. Ноэто лишь означает, что ни один из методов не дает гарантированного эффекта и не позволяет вылечить болезнь окончательно. Более того, вопрос об излечении и не ставится — современная терапия в состоянии лишь свести к минимуму кожные проявления, не затрагивая многих неизвестных на сегодня патогенетических факторов.
Лечение псориаза проводится с учетом формы, стадии, степени распространенности высыпаний, общего состояния организма. Как правило, лечение комплексное, предусматривающее сочетание наружных и системных препаратов.
Большое значение при лечении имеют мотивация пациента, семейные обстоятельства, социальное положение, образ жизни, злоупотребление алкоголем.
Способы лечения можно разделить на следующие направления: наружная терапия, системная терапия, физиотерапия, климатотерапия, нетрадиционные и народные методы.
Наружная терапия
Терапия препаратами наружного действия имеет при псориазе важнейшее значение. В легких случаях лечение начинают с местных мероприятий и ими ограничиваются. Как правило, препараты для местного применения реже оказывают какие-либо побочные действия, но по эффективности уступают системной терапии.
В прогрессирующей стадии наружное лечение проводят с большой осторожностью, чтобы не вызвать ухудшения состояния кожи. Чем интенсивнее воспаление, тем меньшей должна быть концентрация мазей. Обычно на этой стадии при лечении псориаза ограничиваются кремом «Унна», 0,5–2% салициловой мазью, травяными ваннами.
На стационарной и регрессирующей стадии показаны более активные препараты — 5–10% нафталановая мазь, 2–10% мазь АСД, 2–5% салициловая мазь, 2–5% серно-дегтярная мазь, а также многие другие способы терапии.
В современных условиях при выборе способа терапии или конкретного препарата врач должен руководствоваться официальными протоколами и формулярами, разработанными руководящими органами здравоохранения. В Федеральном руководстве по использованию лекарственных средств (выпуск IV) для местного лечения больных псориазом предлагаются стероидные лекарственные средства, салициловая мазь, препараты дегтя и кальципотриол.
Исходя из «Методических материалов по диагностике и лечению наиболее распространенных инфекций, передаваемых половым путем, и заболеваний кожи», разработанных ЦНИКВИ в 2001 г., в качестве наружной терапии используют 1–2% салициловую мазь, мази с содержанием дегтя 5–10%, нафталана 5–10%, витамина Д3, а также кортикостероидные мази (бетаметазон с салициловой кислотой, мометазон) и аэрозоль цинка пиритионата. В «Протоколах ведения больных», разработанных учеными ЦНИКВИ в 2003 г., рекомендуются те же препараты.
Остановимся в основном на указанных в руководствах препаратах.
Гидратитрующие средства. Смягчают шелушащуюся поверхность псориатических элементов, уменьшают стягивание кожи, улучшают эластичность. Используют кремы на основе ланолина с витаминами, крем «Унна». По данным литературы, даже после такого легкого воздействия клинические эффекты (снижение зуда, эритемы и шелушения) достигаются у трети больных.
Препараты салициловой кислоты. Обычно используют мази с концентрацией от 0,5 до 5% салициловой кислоты. Она обладает антисептическим, противовоспалительным, кератопластическим и кератолитическим действием, может применяться в комбинации с дегтем и кортикостероидами. Салициловая мазь размягчает шелушащиеся слои псориатических элементов, а также усиливает действие местных стероидов путем усиления их всасывания, поэтому часто используется в комбинации с ними. Сама салициловая кислота легко проникает в кожу и затем в кровь. Поэтому ее не применяют на обширных поверхностях и в концентрации больше 2%, а у детей даже 2-процентную мазь накладывают только на ограниченных участках кожи. Непереносимость встречается редко, однако салициловая кислота может вызывать в качестве побочного эффекта усиление воспаления кожи.
Дегтярные препараты. Применяются издавна в виде 5–15% мазей и паст, часто в сочетании с другими местными препаратами. В России используются мази с древесным дегтем (обычно березовым), в некоторых зарубежных странах — с каменноугольным. Последний более активен, но, как считают наши ученые, обладает канцерогенными свойствами, хотя многочисленные публикации и зарубежный опыт не подтверждают этого. Деготь превосходит салициловую кислоту по активности, обладает противовоспалительными, кератопластическими и антиэксфолиативными свойствами. Его применение при псориазе обусловлено, кроме того, влиянием на клеточную пролиферацию. Применение дегтярных препаратов ограничено из-за неприятного запаха, их нельзя накладывать на лицо. Комбинации дегтя с цинком или салициловой кислотой не обладают значительными преимуществами перед монокомпонентными препаратами дегтя. Способность дегтя повышать фоточувствительность используется для комбинированной терапии в сочетании с ультрафиолетовым облучением. Не следует применять препараты дегтя длительно и в повышенной концентрации, так как это может привести к всасыванию и системному действию (поражение почек, общая интоксикация, паралич). При назначении препаратов дегтя следует учитывать его фотосенсибилизирующее действие и риск ухудшения функции почек у лиц с нефрологическими болезнями.
Для мытья головы используют шампуни с дегтем (фридерм-тар, Т/гель).
Нефть нафталанская. Смесь углеводородов и смол, содержит серу, фенол, магний и много других веществ. Препараты нафталанской нефти обладают противовоспалительными, рассасывающими, противозудными, антисептическими, отшелушивающими и репарационными свойствами. Для лечения псориаза применяются 10–30% нафталановые мази и пасты. Часто нафталанская нефть используется в комбинации с серой, ихтиолом, борной кислотой, цинковой пастой.
Местная терапия ретиноидами. Первый эффективный местно применяемый ретиноид, разрешенный к употреблению как средство для лечения псориаза, — тазаротен. В России этот препарат пока не зарегистрирован. Он представляет собой желе на водной основе и выпускается в концентрации 0,05 и 0,1%. По эффективности он сравним с сильнодействующими ГКС. Из побочных эффектов отмечаются зуд и раздражение кожи. Одним из преимуществ этого препарата является более продолжительная по сравнению с ГКС ремиссия. Так, по данным J. Koo, через 3 мес после лечения рецидив наблюдали только у 185 больных (после флуоцинонида — у 55%). В работе A. Marchetti показаны фармакоэкономические преимущества тазаротена в виде 0,1% геля в сравнении с мазью флуоцинонида (местный ГКС) и кальципотриена (разновидность витамина Д3 для местного использования).
Гидрантроны. В первой половине XX в. применялись мази со смесью естественных дериватов антрацена — хризаробином, который получали из стволов бразильского дерева Vonacopua araroba семейства бобовых.
В настоящее время в Европе и США используются синтетические гидроксиантроны — дитранол, антралин, цигнолин, антраробин.
Дитранол — аналог естественного хризаробина, оказывает цитотоксическое и цитостатическое действие, приводит к снижению активности окислительных и гликолитических процессов в эпидермисе. В результате уменьшаются количество митозов в эпидермисе, а также гиперкератоз и паракератоз. К сожалению, дитранол обладает выраженным местно-раздражающим действием, и при попадании на здоровую кожу могут возникать ожоги. С другой стороны, дитранол очень эффективен и не вызывает системных побочных эффектов. Несколько лет назад в Европе появились препараты, которые высвобождают дитранол только при температуре кожи человека (миканол). В результате ослабляется окрашивание кожи. Сегодня дитранол применяют в достаточно высоких концентрациях (>1%), нанося его на 5–30 минут. Этот способ не уступает по эффективности применению препарата в низких концентрациях на ночь. По данным литературы, средняя ремиссия при лечении дитранолом составляет 4 – 6 мес.
Российские специалисты редко используют препараты этой группы, в России они не производятся и за рубежом не закупаются. Ранее предлагались несколько препаратов этой группы — цигнодерм, дитрастик, псоракс. Они выпускаются в виде стержня, наподобие губной помады. Добавление парафина позволяет наносить препараты точно на область поражения, что особенно удобно при лечении ограниченных, застарелых очагов.
К препаратам этой группы можно отнести антралин, который применяется в европейских и американских лечебных центрах. Препарат тормозит синтез ДНК ядра и митохондрий, угнетает метаболизм в тканях, что приводит к снижению пролиферации. При использовании сильно окрашивает контактируемые поверхности, может вызывать раздражения и ожоги.
Производные иприта.
К ним относятся псориазин и антипсориатикум. В их состав входят вещества кожно-нарывного действия — иприт и трихлорэтиламин. Лечение этими препаратами проводят с большой осторожностью, применяя сначала мази с небольшой концентрацией на небольшие очаги поражения 1 раз в день. Затем при хорошей переносимости концентрацию, площадь и кратность при использовании увеличивают. Лечение осуществляют под тщательным врачебным контролем, проводя еженедельные тесты крови и мочи. Сейчас данные препараты практически не применяются, однако они весьма эффективны в стационарной стадии болезни.
Цинка пиритионат. Активное вещество, выпускаемое в виде аэрозолей, кремов и шампуней под торговым названием «Скин-кап». Обладает противомикробным, противогрибковым, а также антипролиферативным действием — подавляет патологический рост клеток эпидермиса, находящихся в состоянии гиперпролиферации. Последнее свойство определяет эффективность препарата при псориазе. Препарат снимает воспаление, уменьшает инфильтрацию и шелушение псориатических элементов. Лечение проводят в среднем в течение месяца. Для терапии больных с поражениями волосистой части головы используют аэрозоль и шампунь, при поражениях кожи — аэрозоль и крем. Препарат наносят 2 раза в сутки, шампунь применяют 3 раза в неделю. В России начиная с 1995 г. проводилось изучение клинической эффективности и переносимости всех лекарственных форм цинка пиритионата. По заключению ведущих дерматологических центров — ЦНИКВИ, РГМУ, ММА, ВМА — эффективность препарата при лечении больных псориазом достигает 85–90%. Исходя из данных, опубликованных в периодической печати ведущими специалистами этих и других центров, клинического излечения удается добиться к концу 3–4 нед лечения. Эффект развивается постепенно, но очень важно, что результаты лечения очевидны уже к концу первой недели с момента начала применения препарата — резко снижается зуд, устраняется шелушение, бледнеет эритема. Такое быстрое достижение клинического эффекта приводит, соответственно, к быстрому улучшению качества жизни пациентов. Препарат хорошо переносится. Разрешен для применения с 3- летнего возраста.
Мази с витамином Д3. С 1987 г. при местном лечении используется синтетический препарат витамина Д3 — кальципотриол. Многочисленными экспериментальными исследованиями показано, что кальципотриол вызывает торможение пролиферации кератиноцитов, ускоряет их морфологическую дифференциацию, воздействует на факторы иммунной системы кожи, регулирующие пролиферацию клеток, обладает противовоспалительными свойствами. На российском рынке представлены 3 препарата данной группы от различных производителей. Препараты наносят на пораженные участки кожи 1-2 раза в сутки. Эффективность мазей с Д3 примерно соответствует эффекту кортикостероидных мазей I, II классов, а по данным J. Koo — даже III класса. При применении этих мазей выраженный клинический эффект наступает у большинства больных (до 95%). Однако для достижения хорошего эффекта может понадобиться достаточно много времени (от 1 мес до 1 г.), а площадь поражения не должна превышать 40%. И. В. Хамаганова сообщает о положительном опыте применения кальципотриола у детей. Препарат наносили 2 раза в день, выраженный эффект наблюдался к концу четвертой недели лечения. Побочных эффектов не выявлено. О таких же результатах лечения при использовании кальципотриола у взрослых сообщает В. А. Самсонов.
Иногда при использовании кальципотриола могут наблюдаться раздражение кожи, дерматит, фотосенсибилизация, обострение псориатического процесса, гиперкальциемия. Однако кальципотриол не вызывает побочных эффектов, характерных для стероидов, и иногда дает более стойкий эффект, чем мази с ГКС. Хотя, по данным того же J. Koo, рецидивы возникают у более 50% больных, при этом средняя продолжительность ремиссии не превышает 1,5 мес.
Более выраженных эффектов достигают при сочетанном применении кальципотриола с любыми формами фототерапии, а также с системной терапией.
Кортикостероидные препараты. Применяются в медицинской практике в качестве наружных средств с 1952 г., когда Sulzberger впервые показал эффективность наружного применения стероидов. На сегодняшний день на российском фармацевтическом рынке зарегистрированы около 50 глюкокортикостероидных средств для наружного применения. Это, несомненно, затрудняет выбор врача, который должен иметь информацию обо всех препаратах. Специальное анкетирование, проведенное Н. Г. Кочергиным среди дерматологов, показало, что при выборе средств для наружной терапии врачи исходят из следующих данных: активности кожного процесса, локализации высыпаний, возраста больного, эффективности рекламы и стоимости препарата в аптеке. К наиболее часто назначаемым при псориазе ГКС, по данным того же опроса, относятся комбинированные препараты (флуметазона пивалат с салициловой кислотой), мометазона фуроат или бетаметазона дипропионат.
Терапевтический эффект наружных ГКС обусловлен целым рядом потенциально благоприятных эффектов:
- противовоспалительным действием (сужением сосудов, разрешением воспалительного инфильтрата);
- эпидермостатическим (антигиперпластическим влиянием на клетки эпидермиса);
- антиаллергическим;
- местным аналгезирующим действием (устранением зуда, жжением, болезненностью, чувством стягивания).
Изменение структуры ГКС отражалось на их свойствах, активности. Так появилась достаточно обширная группа препаратов, различающихся по своему химическому строению и активности. Гидрокортизона ацетат сегодня при псориазе практически не применяется, его используют в клинических исследованиях для сравнения со вновь получаемыми препаратами. Например, считается, что если активность гидрокортизона принять за единицу, то активность триамцинолона ацетонида составит 21 единицу, а бетаметазона — 24 единицы. Из препаратов второго класса при псориазе чаще используется флуметазона пивалат в комбинации с салициловой кислотой, а наиболее современными являются нефторированные ГКС. В связи с минимальным риском возникновения побочных явлений мази и кремы с аклометазоном разрешены для применения на чувствительных участках (лицо, кожные складки), лечения детей и пожилых людей, при нанесении на обширные участки кожи.
Среди препаратов третьего класса можно выделить группу фторированных ГКС — флуоцинолона ацетонид, триамцинолона ацетонид, бетаметазона валерат и дипропионат. Фармакоэкономический анализ применения этих препаратов (правда, не при псориазе), заключающийся в изучении соотношения «цена/безопасность/эффективность», по данным В. А. Аковбяна, выявил благоприятные показатели у бетаметазона валерата — быстрое развитие терапевтического эффекта, более низкая стоимость курса лечения.
При лечении псориаза начинать следует с более легких препаратов — гидрокортизона, преднизолона, аклометазона, а при повторных обострениях и неэффективности используемых препаратов давать более сильные. Однако среди американских дерматологов популярна следующая тактика: вначале применяется сильный ГКС для достижения быстрого эффекта, а потом пациента переводят на умеренный или слабый препарат для проведения поддерживающей терапии. В любом случае сильные препараты используют короткими курсами и лишь на ограниченные участки, так как при их назначении чаще развиваются побочные эффекты.
Помимо указанной классификации, препараты подразделяют на фторированные, дифторированные и нефторированные средства разных поколений. Нефторированные ГКС первого поколения (гидрокортизона ацетат) по сравнению с фторированными, как правило, менее эффективны, но более безопасны в отношении побочных реакций. Сейчас проблема низкой эффективности нефторированных ГКС уже решена — созданы нефторированные препараты четвертого поколения, сравнимые по силе с фторированными, а по безопасности — с гидрокортизона ацетатом. Это, в частности, гидрокортизона бутират, мометазона фуроат, метилпреднизолона ацепонат. Проблема усиления действия препарата решается не путем галогенизации, а благодаря этерификации. Кроме усиления действия это позволяет использовать этерифицированные препараты 1 раз в сутки. К примеру, гидрокортизона бутират имеет следующие фармакодинамические свойства: торможение миграции лейкоцитов и лимфоцитов в область воспаления, угнетение протеолитической активности тканевых кининов, задержка роста фибробластов, предупреждение развития соединительной ткани в очаге воспаления. Именно нефторированные ГКС четвертого поколения являются сегодня предпочтительными для местного применения при псориазе.
Стандартные побочные эффекты при применении местных стероидов — это развитие атрофии кожи, гипертрихоза, телеангиэктазий, гнойничковых инфекций, системное действие с влиянием на гипоталамо-гипофизарно-надпочечниковую систему. В современных нефторированных препаратах, упомянутых выше, эти побочные эффекты сведены к минимуму.
Фармацевтические компании стараются разнообразить спектр лекарственных форм и выпускают ГКС в виде мазей, кремов, лосьонов. Жирная мазь, создавая пленку на поверхности очага поражения, вызывает более эффективное рассасывание инфильтрации, чем другие лекарственные формы. Крем лучше купирует островоспалительные явления, увлажняет, охлаждает кожу. Безжировая основа лосьона обеспечивает его легкое распределение по поверхности волосистой части головы без склеивания волос.
По литературным данным, при использовании, например, мометазона в течение 3 нед положительного терапевтического эффекта (уменьшения количества высыпаний на 60–80%) удается добиться почти у 80% больных. По данным В. Ю. Уджуху, наиболее выгодного соотношения «эффективность/безопасность» можно достичь при использовании гидрокортизона бутирата. Выраженный клинический эффект при применении этого препарата сочетается с хорошей переносимостью — ни у одного из прошедших курс лечения больных авторы не наблюдали побочных реакций, даже при нанесении на лицо. При длительном использовании других ГКС приходилось останавливать лечение из-за развития побочных эффектов. По данным B. Bianchi и Н. Г. Кочергина, сравнение результатов клинического применения мометазона фуората и метилпреднизолона ацепоната показало одинаковую эффективность этих лекарственных средств при наружном применении. Ряд авторов (Е. Р. Аравийская, Е. В. Соколовский) предлагают этапную кортикостероидную терапию псориаза. Рекомендуется начинать наружную терапию с комбинированных препаратов, содержащих ГКС (например, бетаметазон и салициловую кислоту). Средняя продолжительность такого лечения — около 3 нед. В дальнейшем происходит переход на чистый ГКС, желательно третьего класса (например, гидрокортизона бутират или мометазона фуроат).
Больных привлекают простота использования стероидных препаратов, возможность достаточно быстро снять клиническую симптоматику заболевания, доступность, отсутствие запаха. Кроме того, эти лекарственные средства не оставляют жирных пятен на одежде. Однако их применение должно быть кратковременным, во избежание ухудшения течения болезни. При длительном применении стероидных мазей развивается привыкание. Резкая отмена кортикостероидов может вызвать обострение кожного процесса. В литературе указывается разная длительность ремиссии после местного лечения кортикостероидами. Большинство работ свидетельствует о непродолжительной ремиссии — от 1 до 6 мес. Исследования R. Seville установили, что ГКС в комбинации с другими методами (в частности, с дитранолом) повышают эффективность лечения, но уменьшают длительность ремиссии. Пациентам нужно рекомендовать как можно дольше обходиться без применения кортикостероидных мазей. Во многих зарубежных источниках мази, содержащие глюкокортикостероидные гормоны, рекомендуют предпочтительно использовать на ограниченных открытых участках поверхности кожи — лицо, руки. Однако следует помнить об опасности развития на лице стероидного периорального дерматита или розацеа, особенно при применении фторированных ГКС.
При псориазе наиболее эффективны комбинации стероидных гормонов (чаще всего бетаметазона) с салициловой кислотой. Салициловая кислота благодаря своему кератолитическому и противомикробному действию дополняет дерматотропную активность стероидов.
На волосистую часть головы удобно наносить комбинированные лосьоны с кортикостероидами и салициловой кислотой. По данным отечественных авторов (Г. И. Суколин, В. А. Молочков, Н. С. Потекаев), эффективность комбинированных препаратов достигает 80 — 100%, при этом очищение кожи происходит очень быстро —в течение 3 нед.
Подводя итоги, следует сказать, что на практике врачу всегда необходимо решать, использовать ли только наружные методы лечения или назначать их в сочетании с какой-либо системной терапией в целях повышения эффективности лечения и удлинения ремиссии.
Ю. Н. Перламутров, доктор медицинских наук, профессор А. М. Соловьев, кандидат медицинских наук МГМСУ, Москва
Особые указания
Как известно, каждая форма препарата предназначена лишь для наружного дерматологического использования.
Системная абсорбция при местном применении разных глюкокортикостероидных средств может привести к обратимому подавлению функций гипоталамо-гипофизарно-надпочечниковой системы. А после отмены лечения вызвать глюкокортикостероидную недостаточность. Всё это может спровоцировать ещё большие осложнения. Поэтому пациентам необходимо регулярно контролировать общее состояние организма.
При обнаружении угнетения гипоталамо-гипофизарно-надпочечниковой системы необходимо увеличить интервал между применениями или полностью отменить препарат. Обычно деятельность гипоталамо-гипофизарно-надпочечниковой системы достаточно быстро восстанавливается. Не исключено проявление глюкокортикостероидной недостаточности, требующее дополнительного использования глюкокортикостероидов системного действия.
Когда мазь или крем Elocom применяют для лечения детей, то необходимо позаботиться о безопасности и эффективности терапии, курс которой не должен превышать 3 недель. Кстати, от чего мазь не помогает, так это от дерматита, который может появиться из-за ношения подгузников.
Кроме того, самостоятельное применение любой формы препарата допускается под окклюзионные повязки – только по назначению врача. Также мазь или крем не рекомендуют наносить на лицо, в область паха или подмышечных впадин. Если возникает раздражение, то применение препарата сразу прекращают и выбирают подходящее лечение.
Развитие сопутствующей кожной инфекции кожи требует назначения соответствующего противогрибкового или антибактериального средства. При длительном неполучении положительного результата, использование препарата приостанавливают, пока инфекция не будет полностью устранена.
После исчезновения симптомов основного заболевания применение препарата нужно прекратить. Отсутствие улучшения на протяжении 2 недель с начала лечения требует уточнения диагноза.
Элоком в комплексной терапии хронических дерматозов
П
роблема лечения хронически протекающих дерматозов в настоящее время приобретает особую научно – практическую и социальную значимость в связи с увеличением числа больных, их социальной дезадаптацией, резистентностью отдельных клинических форм к терапии [2]. Появление кортикостероидов, цитостатиков, антибиотиков, эффективных антигистаминных препаратов нового поколения значительно расширило возможности реабилитации больных и изменило прогноз при многих заболеваниях кожи. Однако лечение пациентов с тяжелыми, торпидными формами дерматозов трудно представить без применения наружных лекарственных средств, в состав которых входят кортикостероидные гормоны.
Местные глюкокортикостероиды (ГКС)
применяются в медицинской практике уже более 40 лет, с течением времени фармакологи изменяли их структуру для достижения более высокой эффективности наружных средств. Так, включение в структуру гидрокортизона остатка масляной кислоты приводит к образованию бутирата гидрокортизона с более выраженными противовоспалительными свойствами. Модификация молекулы ГКС путем введения галогенов (хлора, фтора) еще более значимо повысила их эффективность [6,15,16]. Терапевтический эффект наружных ГКС обусловлен их противовоспалительным, сосудосуживающим, антиаллергическим и антипролиферативным действием [7,13,14]. Противовоспалительный эффект местных ГКС в коже и других тканях реализуется при участии различных механизмов, но наибольшее значение имеет механизм, опосредованный цитозольными рецепторами [1,7,8]. Суть его состоит в том, что гормон–рецепторный комплекс, проникая в ядро клеток–мишеней в коже (кератиноциты, фибробласты, нейтрофилы, эозинофилы, лимфоциты), увеличивает экспрессию генов, кодирующих синтез пептидов, называемых липокортинами. Они ингибируют активность лизосомальной фосфолипазы А2 и тем самым уменьшают образование медиаторов воспаления – эйкозаноидов (простагландины, лейкотриены) из фосфолипидов. Кроме того, действуя на гранулоциты и лимфоциты, кортикостероиды тормозят их активность [12]. Механизм сосудосуживающего действия кортикостероидов изучен недостаточно: вероятно, он обусловлен сужением метартериол. Антипролиферативное действие ГКС связано с торможением синтеза нуклеиновых кислот, прежде всего ДНК, в клетках базального слоя эпидермиса и фибробластах дермы [5,10,11].
Таким образом, при местном использовании стероидосодержащих мазей представляется возможным достижение главной терапевтической цели – купирования зуда, уменьшения воспалительных явлений в коже.
Общепринятой является классификация местных ГКС по химическому строению и по активности. По выраженности терапевтического эффекта их оценивают, как слабые, умеренные, сильные и очень сильные (табл. 1) [15]. В зависимости от химической структуры местные ГКС подразделяют на фторированные, дважды фторированные и нефторированные. Нефторированные ГКС по сравнению с фторированными, как правило, менее эффективны, но более безопасны в отношении развития побочных реакций в процессе терапии. В связи с этим синтез препарата, сравнимого по силе действия с фторированными ГКС, но обладающего менее выраженными побочными действиями, является чрезвычайно актуальным [3,5].
Эта проблема была решена с появлением на фармацевтическом рынке нового нефторированного кортикостероида
Элоком
. Элоком – топический ГКС с новой своеобразной молекулярной структурой. Замена в его химической структуре элементов в 9 и 21–й позициях на хлор позволяет Элокому совмещать высокую активность c отсутствием побочных эффектов, свойственным фторсодержащим препаратам. По сравнению с другими нефторированными ГКС он обладает высокой терапевтической эффективностью и по результатам клинических испытаний отнесен к классу сильнодействующих препаратов [6,15,18].
В результате многочисленных исследований, направленных на поиск эффективного и безопасного стероидного препарата для наружной терапии определена возможность усиления действия стероида не только путем галогенизации, но и путем этерификации (образования эфиров). Стероидные эфиры имеют невысокое сродство к рецепторам, однако присутствие в коже эстераз дает возможность расщеплять эфирные связи и приводит к активации стероида в месте действия [7,8].
В состав Элокома входит синтетический 17–гетероциклический кортикостероид – мометазона фуроат. Включение в молекулу кортикостероида фуроатного кольца придает Элокому ряд положительных качеств, обеспечивая длительное действие после аппликации (в течение 25–30 часов). Это позволяет применять его один раз в сутки.
Следует выделить еще одно важное свойство Элокома: благодаря структурной модификации препарат максимально (по сравнению с другими кортикостероидами) ингибирует синтез провоспалительных цитокинов (ИЛ–1, ИЛ–6, ФНО–альфа). Таким образом, применение Элокома следует расценивать как патогенетически обоснованное, поскольку именно провоспалительные цитокины являются ключевыми медиаторами воспаления в коже (в первую очередь, при аллергодерматозах и псориазе).
К отличительным особенностям Элокома следует отнести высокую безопасность
, так как он не вызывает атрофии кожи, гипертрихоза, фолликулитов – побочных действий, свойственных фторсодержащим препаратам. Кроме того, проникновение препарата и его метаболитов из кожи в кровь незначительно, время полужизни мало, а связывание с транскортином велико, что определяет практическое отсутствие системных побочных эффектов (препарат не угнетает гипоталамо–гипофизарно–надпочечниковую систему).
В последнее время появились данные, указывающие на наличие у Элокома внегеномного эффекта, т.е. способности модулировать воспаление, не взаимодействуя при этом с факторами транскрипции. По–видимому, это свойство в значительной степени определяет местную и системную безопасность Элокома (Емельянов А.В., Монахов К.Н.).
Важным достоинством препарата можно считать существование его в трех лекарственных формах (0,1% крем, 0,1% мазь, 0,1% лосьон), что определяет возможность применения его на разных стадиях воспалительного процесса с различной локализацией. Все три лекарственные формы
имеют хорошую основу, сохраняющую рH кожи. Мазь способствует оптимальному проникновению лекарственного вещества в кожу, не содержит аллергенов. Крем благодаря своему составу, созданному по типу масло в воде, концентрируясь в верхних слоях эпидермиса, позволяет мягко купировать острые воспалительные процессы. Основа крема дает возможность использовать его вместо применявшихся ранее примочек. Безжировая основа лосьона обеспечивает его легкое распределение по поверхности кожи без склеивания и высушивания при этом волос, он не оставляет видимых следов и действует охлаждающе на кожу.
Противопоказания для назначения Элокома совпадают с противопоказаниями большинства топических кортикостероидов. К ним относятся индивидуальная непереносимость препарата, вирусная и бактериальная инфекции кожи, розацеа. Препарат не рекомендуется при беременности и кормлении ребенка грудью.
При изучении терапевтической активности Элокома под нашим наблюдением находилось 119 больных
в возрасте от 12 до 70 лет (66 женщин и 53 мужчины). По нозологическим формам больные были распределены по группам: 1 группа – псориаз (n=33), 2 группа – атопический дерматит (n=32), 3 группа – экзема (n=26), 4 – дерматиты (n=19); 5 – прочие дерматозы (дискоидная красная волчанка, красный плоский лишай, n=9).
У 63% больных (n=75) имелась сопутствующая патология: хронический ринит, фарингит, гастрит, холецистит, бронхиальная астма, у женщин – мастопатия, дисбактериоз кишечника, эрозия шейки матки, нейроциркуляторная дистония, остеохондроз позвоночника.
Из предполагаемых факторов, вызвавших обострение патологического процесса на коже, можно отметить воздействие раздражающих факторов непосредственно на кожу, стрессовые ситуации, нарушение диеты, аборты, беременность.
Все больные ранее получали десенсибилизирующие, противовоспалительные ферментные препараты и другое симптоматическое лечение. На применение кортикостероидных мазей в анамнезе указали 95% больных (n=113).
Элоком включали в традиционное комплексное лечение или назначали в виде монотерапии.
Выбор лекарственной формы зависел от клинических симптомов заболевания (от остроты и локализации кожного процесса, выраженности инфильтрации кожи, наличия мокнутия и т.д.). Мазь наносили тонким слоем, слегка втирая, на пораженные участки кожи туловища и конечностей в местах с выраженной инфильтрацией, лихенизацией при хроническом течении процесса, крем – на область лица и шеи при остром или подостром воспалении с выраженными явлениями мокнутия, эритемы. Лосьон применяли на волосистую часть головы.
В зависимости от достигаемого клинического эффекта лечение продолжали от 14 до 28 дней.
Полученные клинические результаты лечения больных оценивались по следующим критериям: клиническое выздоровление – полное разрешение высыпаний; значительное улучшение – уменьшение количества высыпаний на 60–80%; улучшение – уменьшение высыпаний на 50% и менее.
Элоком в терапии аллергодерматозов
Среди больных с атопическим дерматитом
было 14 мужчин и 18 женщин, причем 19 из них страдали атопическим дерматитом с 1 года жизни. У 10 больных патологические изменения кожи располагались в локтевых и подколенных сгибах, у 9 – на коже дистальных отделов верхних конечностей; у 18 имелись высыпания вокруг рта. У 7 пациентов в патологический процесс была диффузно вовлечена кожа лица, задняя и боковая поверхность шеи, верхняя часть груди. У 17 больных процесс носил острый, у 15 – подострый характер. На очагах пораженной кожи определялись эритема, мелко–папулезные элементы, выраженная лихенификация, многочисленные экскориации и шелушение. Высыпания занимали от 6 до 24% общей поверхности тела (при определении площади пораженной кожи пользовались правилом ладони, используемым при обследовании больных с термическими ожогами [4]. Больных беспокоил зуд.
В группе больных с атопическим дерматитом уменьшение гиперемии, шелушения, зуда отмечены на 1–2 день лечения мазью или крем Элоком. На 10–12 день эти явления практически полностью разрешались у 75% больных (n=24), т.е. наблюдалось клиническое выздоровление. Значительное улучшение отмечено у 16% пациентов (n=5). Более медленно регрессировали длительно существующие очаги инфильтрации: у 9% больных (n=3) к 20–24 дню лечения они сохранялись в области локтевых и коленных сгибов.
Группа больных с хронической экземой
включала 26 человек (12 мужчин и 14 женщин) с давностью заболевания от 1 года до 20 лет. Патологический кожный процесс был представлен высыпаниями, которые локализовались в основном на ладонях и подошвах, где отмечались очаги поражения с наличием сухости, инфильтрации, чешуек, корочек, болезненных трещин; лишь у 8 больных процесс носил распространенный характер.
Больные экземой, получавшие монотерапию кремом Элоком, отмечали улучшение на 2–4 день лечения. На 8–12 день у 58% больных этой группы мы наблюдали клиническую ремиссию, у 42% – значительное улучшение. У пациентов с распространенной экземой через 2–3 дня после начала комплексного лечения с использованием Элокома наблюдалось уменьшение гиперемии, шелушения, отека, зуда. К 12–14 дню лечения разрешение кожного процесса в этой группе наступило у 90% больных (n=7); у 1 больного наблюдались позитивные тенденции в разрешении кожных эффлоресценций.
У 12 больных с дерматитами
(n=19, 9 мужчин, 10 женщин) кожный процесс характеризовался ограниченной острой эритемой различной локализации с явлениями слабой везикуляциии и мокнутия. У 7 пациентов отмечались явления себорейного дерматита с локализацией процесса на волосистой части головы.
Высокая терапевтическая эффективность крема Элоком была отмечена нами у больных простым контактным дерматитом, когда для разрешения процесса было достаточно 2–3 аппликаций препарата. При аллергическом контактном дерматите полное излечение отмечено на 3–5 день лечения.
Элоком в терапии псориаза
Группа больных псориазом (n=33) состояла из 18 мужчин и 15 женщин. Длительность заболевания составила от 2 мес до 20 лет. У 27 из этих пациентов диагностирован вульгарный псориаз (20 случаев – прогрессирующая стадия, 7 – стационарная); у 4 – экссудативный, у 2 – эритродермия. У 14 больных кожный процесс носил ограниченный характер, у 19 – распространенный. Высыпания были представлены типичными псориатическими папулами и бляшками с выраженной и умеренно выраженной инфильтрацией, с чешуйками серебристо–белого цвета на поверхности и положительной псориатической триадой. У больных с распространенным процессом заболевание сопровождалось диссеминированными высыпаниями, располагавшимися на коже туловища, верхних и нижних конечностях, на волосистой части головы; единичные бляшки локализовались на коже шеи и лица. Субъективно 90% больных отмечали зуд кожи различной степени интенсивности.
Пациентам с ограниченным процессом (n=14) назначали монотерапию мазью Элоком. 19 больных с распространенным псориазом получали комплексную терапию, включающую антигистаминные, нестероидные противовоспалительные препараты, витамины, гепатопротекторы и наружно мазь Элоком.
Под влиянием терапии мазью Элоком у больных с ограниченным псориазом снижение интенсивности окраски папул, шелушения и уменьшение зуда отмечалось на 5–6 день лечения, а к 16–18 дню процесс регрессировал у 43% (n=6) больных этой группы, оставляя депигментацию. 35% пациентов (n=5) отмечали значительное улучшение кожного статуса, 22% (n=3) – улучшение. В группе с распространенным процессом, которые получали комплексную терапию, мы наблюдали клинический эффект различной степени выраженности. Улучшение было отмечено через 8–10 дней от начала лечения у 60% больных (n=12), у 40% (n=7) отмечалась позитивная тенденция в течении дерматоза. Дальнейшая терапия привела к значительному регрессу псориатических очагов и их разрешению у 79% пациентов (n=15) к 20–22 дню лечения. У 4–х больных отмечалось уменьшение зуда и шелушения при сохраняющейся инфильтрации очагов, т.е. у 21% больных отмечено улучшение в результате терапии Элокомом.
Лосьон Элоком использовали больные с поражением волосистой части головы (n=9). Значительное улучшение отмечено на 4–6 день лечения. Практически полное разрешение псориатических бляшек на коже волосистой части головы наступило у всех больных через 14–15 дней от начала лечения.
Представляется интересным включение Элокома в схему этапной кортикостероидной терапии псориаза. В частности, ряд авторов рекомендует начинать наружную терапию вульгарного псориаза с комбинированных препаратов, содержащих глюкокортикостероид и салициловую кислоту (Дипросалик мазь/лосьон). Салициловая кислота обеспечивает оптимальное проникновение кортикостероида в очаг воспаления, нормализуя процессы ороговения. Средняя продолжительность применения Дипросалика – 2–3 недели. В дальнейшем показан переход на Элоком (мазь/лосьон) – активный ингибитор провоспалительных цитокинов, который применяется до полного регресса высыпаний. Данная схема позволяет повысить эффективность наружной терапии псориаза (Аравийская Е.Р., Соколовский Е.В.).
Элоком в терапии дискоидной красной волчанки, красного плоского лишая
В этой группе больных полного разрешения патологического кожного процесса добиться не удалось, однако наблюдалось улучшение кожного статуса у 80% больных (n=7). Так, у 2 больных с дискоидной красной волчанкой (давность заболевания – 5 и 7 лет), у которых кожный процесс характеризовался упорным, постоянно рецидивирующим течением, выраженными гиперкератотическими изменениями, положительную динамику мы отмечали на 5–8 сутки. Уменьшилась инфильтрация кожи, исчезли чешуйки, на 20–22 сутки разрешилась эритема, уменьшился гиперкератоз. Наружное применение Элокома сочеталось с общей терапией (делагил, ангиопротекторы, антигистаминные препараты, препараты кальция). У больных с красным плоским лишаем (n=7) отмечалось некоторое замедление в разрешении папул, которые продолжали сохраняться до 18–22 дня от начала терапии у 4 больных; у троих высыпания полностью разрешились.
Сроки разрешения основных клинических симптомов дерматозов в процессе лечения Элокомом демонстрирует табл. 2.
В процессе лечения Элокомом у 2 пациентов нами отмечены побочные реакции в виде резкого усиления зуда и гиперемии после первого нанесения препарата, из–за чего он был отменен. Лабораторные данные (клинический анализ крови, общий анализ мочи, биохимический анализ крови) в процессе лечения оставались в пределах нормы, что свидетельствует о высокой безопасности препарата. Обращает на себя внимание тот факт, что даже при 4–недельном использовании крема или мази Элоком не было выявлено побочных эффектов.
Таким образом, проведенные клинические исследования показывают, что Элоком, обладающий противозудным, противовоспалительным, сосудосуживающим и антипролиферативным действием, является препаратом выбора в терапии хронически протекающих дерматозов.
Быстрое наступление положительного клинического эффекта, удобство применения за счет универсальных лекарственных форм, экономичность, практически полное отсутствие побочных эффектов при правильном применении, безопасность, новейшая основа препарата, исключающая системное действие, сокращение сроков лечения указывают на то, что препарат открыл новые перспективы в терапии кожных заболеваний.
Литература:
1. Бабаянц Р. С., Константинов Противовоспалительные мази в дерматологической практике, Медицина, 1974 г.
2. Гребенюк В. Н. , Торопова Н. П., Кулагин В. И. Российский съезд дерматологов и венерологов, Казань, 1996 г., с.4-5
3. Данилов В. Н., Пирятинская В. А , Лалаева А. М. Элоком- эффективность и безопасность в дермтологической практике, Вестник дерматологии и венерологии, 1998, N5,с. 53-55
4. Муразян Р. И , Панченков Н. Р. Экстренная помощь при ожогах, М., Медицина, 1983
5. Самгин М. А., Севидова Л. Ю. Эффективность латикорта при стероидчувствительных дерматозах Российский журнал кожных и венерических болезней, 1998, N1, 37-38
6. Шахтмейстер И. Я., Шварц Г.Я. Новые лекарственные препараты в дерматологии, Москва, 1996.
7. Шахтмейстер И. Я., Шимановский Н. Л. Проблемы совершенствования фармакотерапии воспалительных и аллергических дерматозов с помощью наружных лекарственных средств глюкокортикоидной природы. Вестник дератологии и венерологии, 1998, N2, с. 27-30
8. Шахтмейстер И. Я., Шимановский Н.Л. Новые возможности в лечении воспалительных и аллергических дерматозов с помощью наружного препарата глюкокортикостероидной природы- адвантана, Вестник дерматологии и венерологии, 1999, N2, с. 51-53
9. Barton B. E., Jakway J.P., Smith S. R.Cytokine inhibition by a Novel Steroid, Mometason Furoat, Immunpharmacol. and Immunotoxicol.,1991,3,251-261
10.Catz H. J., Prawer S. E., Watson M.J. et al Mometasone furoat ointment 0,1% in psoriasis, J. Dermat.,1989,28,342-345
11. Cornell R. C. Correlation of the vasoconstriction assay and clinical activiti in psoriasis, Arch. dermatol.,1985,121,63-66
12. Groth O, Juhlin L., Michaelson G. et al , Acta Derma. Venerol.,1967,vol.47,p.216-221
13. Medansky R.S., Brody N.J. Kanof N.B. et al. Semin. Dermstol. 1987, vol. 6 p. 94-100
14. Medansky R.S., Brody N.J. Kanof N.B. et al. Semin. Dermstol. 1987, vol. 6 p. 94-100
15.Miller J.A, Munro D.D. Drugs 1980, 119-134
16. Popper T.L., Gentles M.J. Kung T.T. et al. Structure-activity relation-ship of series of novel topical corticosteroids
17. J. Steroids Biochem 1987; 27:837-842
18. Rosenthal D. Duke E.A. A Clinical investigation of the efficacy and safety of mometasone furoate ointment 0,1% vs betamethasone valerate ointment 0,1% in treatment of psoriasis Curr Ther Res 1988; 5: 790-793.
19. Swinehart J.M., Barkoff J.R. Dvorkin D. et al. Mometasone furoate lotion once daily versus triamcinolone acetonid lotion twice daily in psoriasis. Int. J. Dermatol. 1989; 28:680-683
20. Vernon H.J. Lane A.T. Waston W. Comparison of mometasone furoate 0,1% cream in treatment of children atopic dermatitis J.Am. Acad. Dermat. 1991; 24; 603-606.
При беременности и лактации
Следует отметить, что исследования, связанные с действием этого препарата на женщин, грудничков и будущих малышей, не проводилось. Поэтому применять крем, мазь или лосьон Элоком при беременности и лактации допускается, когда ожидаемая польза в период лечения максимально перевешает возможный риск.
Более того, глюкокортикостероиды быстро проникают в грудное молоко, что способно замедлить рост ребёнка, повлиять на эндогенный синтез препарата и привести к прочим неблагоприятным эффектам. Поэтому особенно важно соблюдать большую осторожность.
Аналоги
Совпадения по коду АТХ 4-го уровня:
Гистан-Н
Синалар
Авекорт
Мезодерм
Момедерм
Бетазон
Силкарен
Флуцинар
Синафлан
Целестодерм
Кутивейт
Адвантан
Бетаметазон
Белодерм
Мометазона Фуроат
Унидерм
Момат
Основные аналоги мази Элоком: Унидерм и Мометазон. Также эти препараты являются и аналогами крема. Если нужно выбрать более дешёвые аналоги, то для этого лучше обратиться к лечащему врачу.
Отзывы об Элокоме
Среди многочисленных обсуждений лечения различных кожных заболеваний, отзывы о мази Элоком встречаются довольно часто. При этом многие пациенты отмечают её высокую эффективность. Также активно обсуждается, можно ли наносить мазь детям и в каких конкретно случаях это делать. Важно помнить, что этот препарат можно применять для детей только от 2-х лет.
Нередко встречаются и отзывы о креме Элоком, хотя в данном случае пользователей интересует не столько эффективность препарата, сколько вопрос: крем гормональный или нет, как и мазь Элоком – гормональная или нет? Хотя именно крем пациенты используют чаще других.
Конечно многие пациенты пользуются этим средством при появлении различных высыпаний на коже без уточнения диагноза и, тем более, без назначения врача, хотя именно специалист поможет решить, что лучше — мазь или крем. Отзывы о лосьоне показывают, что в большинстве случаев он хорошо помогает на начальной стадии лечения. Однако длительное применение способно вызвать усиление симптомов. Это может оказаться как проявлением побочных эффектов, так и показателем того, что препарат используется не по назначению. Помимо прочего, пользователи интересуются, как использовать лосьон Элоком для волос, что, впрочем, инструкция к препарату не рекомендует.
Отдельной темой является применение препарата для детей. Интересно, что отзывы об Элокоме для грудничков показывают, что некоторые родители пытаются им лечить дерматит, вызываемый ношением подгузников. Как известно, это делать противопоказано, тем более, что использовать его можно только для детей от 2-х лет.
Таким образом, действенность данного препарата не может вызывать сомнений. Но использовать его необходимо только по предписанию специалиста, после точной постановки диагноза.
Элоком® Лосьон (Elocom® Lotion)
При лечении больших участков кожи в течение длительного времени, особенно при применении окклюзионных повязок, возрастает степень абсорбции ГКС в системный кровоток и развитие системного действия ГКС. Учитывая это, больные должны наблюдаться в отношении признаков подавления функции гипоталамо-гипофизарно-надпочечниковой системы и развития синдрома Иценко-Кушинга.
Следует избегать попадания препарата Элоком® Лосьон в глаза.
Пропиленгликоль, входящий в состав препарата, может вызывать раздражение в месте нанесения, а изопропанол — ощущение жжения при попадании на воспаленную кожу. В таких случаях следует прекратить применение препарата Элоком® Лосьон и назначить соответствующее лечение.
Если развивается сопутствующая кожная инфекция, следует использовать необходимое противогрибковое, противовирусное или антибактериальное средство. При отсутствии быстрого положительного ответа на лечение необходимо отменить ГКС до устранения инфекции. Следует учитывать, что ГКС способны изменять проявления некоторых заболеваний кожи, что может затруднить постановку диагноза.
При длительной терапии ГКС внезапное прекращение терапии может привести к развитию синдрома отмены, проявляющегося в форме дерматита с интенсивным покраснением кожи и ощущением жжения. Поэтому после длительного курса лечения отмену препарата следует производить постепенно, например, переходя на интермиттирующую схему лечения перед тем, как его полностью прекратить.
При системном и местном (включая интраназальное, ингаляционное и внутриглазное) применении ГКС могут возникнуть нарушения зрения. Если у пациента присутствуют такие симптомы, как нечеткое зрение или другие нарушения зрения, необходимо рекомендовать пациенту обратиться к офтальмологу для выявления возможных причин нарушений зрения, включающих катаракту, глаукому или редкие заболевания, например, центральную серозную хориоретинопатию (ЦСХ), которые наблюдались в ряде случаев при системном и местном применении ГКС. При лечении псориаза ГКС следует применять с осторожностью, поскольку в отдельных случаях было зарегистрировано появление рецидивов заболевания, развития толерантности к препарату, риск возникновения генерализованного пустулезного псориаза и развития местных или системных токсических реакций вследствие нарушения барьерной функции кожи. При присоединении вторичной инфекции следует проводить соответствующую антибактериальную терапию. При любых признаках распространения инфекции необходимо прекратить наружное применение ГКС и провести соответствующее лечение антибактериальными или противогрибковыми препаратами. Если отмечаются признаки повышенной чувствительности или раздражения кожи, связанные с применением препарата, следует прекратить лечение и обратиться к врачу. На коже лица чаще, чем на других поверхностях тела, после длительного лечения ГКС местного действия могут проявляться атрофические изменения; курс лечения в этом случае не должен превышать 5 дней. С осторожностью применять у лиц с существующими атрофическими изменениями кожи, особенно у лиц преклонного возраста. Необходимо соблюдать осторожность при нанесении препарата на лицо, складки, область естественных сгибов, на участки с тонкой кожей.
Любой из побочных эффектов, описанный при системном применении глюкокортикостероидов, включая подавление функции надпочечников, может возникнуть и при местном применении, особенно у детей.
Применение в педиатрии
Безопасность и эффективность мометазона при местном применении у детей в возрасте до 2 лет не изучалась, применение препарата противопоказано у детей младше 2 лет.
В связи с тем, что у детей величина соотношения площади поверхности и массы тела больше, чем у взрослых, дети подвержены большему риску7 подавления функции гипоталамогипофизарно-надпочечниковой системы и развития синдрома Иценко-Кушинга при применении любых ГКС местного действия.
Длительное ГКС лечение детей может привести к нарушениям их роста и развития.
Дети должны получать минимальную дозу препарата, достаточную для достижения эффекта.
Длительное применение препарата у детей должно проводиться под контролем врача. У детей курс лечения не должен превышать 5 дней. Окклюзионные повязки не должны применяться.
Цена Элокома, где купить
Цена крема Элоком, в среднем, составляет 370 рублей.
Цена мази Элоком варьируется в пределах 360-380 рублей.
Цена лосьона Элоком составляет около 200 рублей.
- Интернет-аптеки РоссииРоссия
- Интернет-аптеки УкраиныУкраина
- Интернет-аптеки КазахстанаКазахстан
ЛюксФарма* специальное предложение
- Элоком мазь 0,1% туба 30г
1550 руб.заказать - Элоком крем 0,1% туба 30г
1570 руб.заказать
показать еще
Аптека24
- Элоком 15 г мазь Шерінг-Плау Лабо Н.В., Бельгія
154 грн.заказать - Элоком 30 мл лосьон Фамар Монреаль Iнк.,Канада
267 грн.заказать
ПаниАптека
- Элоком С мазь Мазь элоком С 15г Португалия , Schering-Plough Pharma
186 грн.заказать
- Элоком крем Элоком крем 0.1% 15г Бельгия , Schering-Plough Labo
187 грн.заказать
- Элоком крем Элоком крем 0.1% 30г Бельгия , Schering-Plough Labo
232 грн.заказать
- Элоком жидкость Элоком лосьон 0.1% 30мл Испания , Schering-Plough
333 грн.заказать
- Элоком мазь Мазь элоком 0.1% 30г Бельгия , Schering-Plough Labo
207 грн.заказать
показать еще