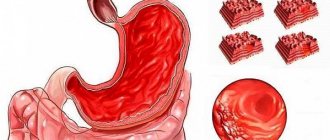
Эрозивный гастрит – это заболевание воспалительного характера. Оно поражает слизистую желудка, вызывает образование на ней эрозий разного размера. Эти образования не проникают глубоко в стенки желудка и после заживления не оставляют следов.
Именно глубина проникновения в стенку желудка отличает эрозивный гастрит от язвы. Последнее заболевание способно поражать не только внутреннюю поверхность, но и более глубокие ткани и даже мышечный слой.
Эрозивный гастрит опасен осложнениями. Как показывает статистика, пятая часть желудочных кровотечений связана именно с эрозиями на слизистой. Поэтому в современной гастроэнтерологии все чаще эту форму заболевания именуют как «геморрагическая гастропатия или гастрит» и «папулезная гастропатия».
Эрозивный гастрит – распространенная патология. Четверть обследований по поводу изжоги, боли в животе, тошноте заканчивается постановкой этого диагноза. Болезнь поражает как мужчин, так и женщин. Заболевание может развиться в любом возрасте. Правда, у маленьких детей диагноз ставят гораздо реже.
Проведенные исследования показывают, что в последние годы участилась случаи диагностики эрозивного гастрита. По данным некоторых исследований, частота заболеваний возросла в десять раз. Ученые связывают это с ростом количества стрессов, нарушением режима и качества питания. Так же это может быть связано с совершенствованием методов диагностики. При проведении профилактических осмотров болезнь удается установить на начальной стадии даже при отсутствии жалоб.
Проконсультируйтесь с гастроэнтерологом
Не откладывайте лечение
Причины эрозивного гастрита
В подавляющем большинстве случаев развитие заболевания вызывает Helicobacter pylori. Однако, медики склонны полагать, что одного наличия бактерии в желудке недостаточно. Для появления болезни необходимо сочетание нескольких факторов.
Бактерия Helicobacter pylori была выделена в 1981 году. Она устойчива к кислотной среде и способна выделять ферменты, ослабляющие защитную среду стенок желудка. Размножаясь, этот микроорганизм вызывает местное воспаление и формирование эрозий. Helicobacter pylori довольно устойчив к антибактериальным препаратам, что затрудняет лечение.
Как показывают исследования, в мире более 70% населения планеты инфицировано Helicobacter pylori. На данный момент, это самая распространенная инфекция. Однако, в силу разны причин в большинстве случае наличие бактерии в организме не вызывает развитие заболевания и инфицированность протекает незаметно.
Кроме наличия в желудке болезнетворных микроорганизмов развитие эрозивного гастрита могут спровоцировать и иные причины:
- сильные стрессы
- хроническое психическое напряжение
- регулярный прием алкоголя
- нарушение режима питания с длительными периодами голодания
- прием острой и соленой пищи
- курение по утрам до завтрака
- прием некоторых лекарственных препаратов
- болезни печени и поджелудочной железы
- хронические болезни ЖКТ
- сахарный диабет
- вредные условия труда
- заброс содержимого 12-перстной кишки в желудок
Сочетание инфицированности болезнетворным микроорганизмами с провоцирующими факторами снижает защитную функцию организма. Происходит выброс желчи, повышенная выработка пепсина и кислоты. Это значительно ухудшает способность эпителия к регенерации, производству защитной слизи и ведет к появлению дефектов слизистой желудка и формированию эрозивного гастрита.
Особенности медикаментозного лечения
Маалокс поможет лечить эрозивный гастрит.
Выбор метода терапии эрозивного гастрита напрямую зависит от причин его появления. При поражении желудка хеликобактер пилори лечение проводится с применением антибиотиков.
Наиболее часто больным рекомендуется принимать Амоксициллин, Тетрациклин, Левофлоксацин. Прием лекарственных средств производится достаточно длительный период.
Если терапия заболевания будет прервана, то это приведет к повторному размножению патогенных микроорганизмов.
В период лечения заболевания необходимо регулировать кислотность желудка. На данном этапе лечения осуществляется защита слизистой оболочки от агрессивного воздействия на нее желудочного сока. Для того чтобы вылечить эрозивный антральный гастрит, необходим прием антацидов и блокаторов кислой среды.
В большинстве случаев осуществляется прием Маалокса, Альмагеля, Ренни, Низатидина и т.д. Каждое лекарственное средство характеризуется наличием собственного механизма действия. Именно поэтому при возникновении необходимости в замене медикамента рекомендуется предварительно проконсультироваться с доктором.
Если состояние больного критическое, то ему необходимо принимать внутрь жидкие антациды. Высокий эффект воздействия в данном случае наблюдается у Фамотидина, Ранитидина, Циметидина. Если возникает необходимость, то лечение проводится с применением кровозамещающих растворов.
Классификация форм эрозивного гастрита
- Первичные эрозии (не имеют связь с ранее выявленной патологией) и вторичные (результат прогрессирования, имеющийся болезни).
- Злокачественные (появляются при наличии онкологического процесса) и доброкачественные (могут иметь одиночный или множественный характер).
- Незрелые (молодые образования) и зрелые (имеют участки некротизации ткани).
По виду и форме образований на слизистой выделяют следующие виды:
- поверхностные (маленькие, плоской формы и с выделенным краем);
- полные (приподняты над поверхностью слизистой);
- полиповидные (могут иметь диаметр до полутора сантиметров, долго не заживают и постоянно обостряются).
Диагностика
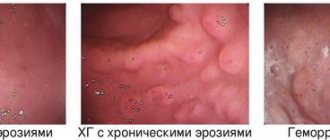
Больше всего данных для правильной диагностики дает фиброгастроскопия. Во время этой процедуры врач может увидеть состояние поверхности слизистой, рассмотреть дефекты – их локализацию, количество, площадь, особенности.
Эрозия выглядит как небольшие, различные по форме и площади дефекты. Если очагов менее 3, повреждения считаются одиночными. Если их больше 3, и они локализованы в разных частях органа, – множественными.
Для уточнения методики лечения эрозии желудка может быть показана биопсия – забор небольшого кусочка пораженной слизистой для микроскопического исследования.
Симптомы эрозивного гастрита
Больные, страдающие эрозивным гастритом, могут предъявлять много разнообразных жалоб, как специфического, так и неспецифического характера:
- появление тошноты и редкие эпизоды рвоты
- снижение аппетита или его полное отсутствие
- повышенное газообразование
- изжога
- отрыжка
- болевые ощущения в эпигастрии на пустой желудок или спустя полтора часа после еды
- резкое похудение
- стул черного цвета из-за наличия кровотечения
- рвота черно-коричневой массой
Так же больные могут жаловаться на повышенную сонливость и утомляемость, снижение переносимости привычных нагрузок, появление отдышки и тахикардии. Такие симптомы могут говорить о наличии скрытого кровотечения.
Перечисленные выше симптомы патологии говорят о том, что заболевание может иметь симптомы желудочного кровотечения и наличия дефектов слизистой.
Симптомы эрозии желудка
Различают острую или хроническую форму заболевания. Симптомы эрозии желудка с острым течением, как правило, затрагивают дно или тело желудка. При хроническом процессе поражается антральный отдел (располагается ниже всех остальных сегментов органа).
Клинические проявления эрозии желудка делятся на следующие группы.
Язвенноподобные. При такой клинической картине заболевание сопровождается сильной болью, которая обычно начинается после приема пищи, но может возникать и натощак. Другие симптомы – отрыжка, рвота, изжога. Язвенноподобные симптомы могут быть как при острой, так и при хронической эрозии желудка.
Геморрагические. Это симптомы, связанные, прежде всего, с малокровием и кровотечением. Нередко явные признаки заболевания отсутствуют. Такое течение эрозии желудка характерно для острой формы заболевания.
Как ставят диагноз эрозивного гастрита?
Эрозивный гастрит имеет симптомы, схожие с иными болезнями ЖКТ. Поэтому для уточнения диагноза назначают дополнительное обследование. Чаще всего врачи рекомендуют следующие лабораторные и инструментальные исследования:
- анализ крови общий для уточнения наличия анемии;
- определение скрытой крови в кале;
- взятие участка слизистой на цитологию и гистологию;
- ПЦР для диагностики инфицированности Helicobacter pylori;
- фиброгастроскопия (ФГДС) с проведением биопсии воспаленной области;
- рентгенография с контрастом.
Запишитесь на ФГДС
Не откладывайте лечение
Лечение эрозивного гастрита
Для лечения патологии обычно выбирают консервативную тактику. Очень редко требуется хирургическое вмешательство.
Основа успешного лечения: это диета и регулярный прием лекарственных препаратов. Обычно врачи назначают комплекс таблеток для уничтожения Helicobacter pylori, снятие симптомов заболевания и стимуляцию заживления слизистой.
Так как Helicobacter pylori — устойчивый к воздействию антибиотиков микроорганизм, для его уничтожения выбирают сочетание трех или четырех препаратов. Лечение непростое и занимает довольно много времени.
При наличии кровотечения кроме приема лекарств врач может рекомендовать термо- или электрокоагуляцию слизистой, воздействие лазером, наложение скоб или эндоскопическое прошивание.
Во время лечения патологии больному стоит придерживаться дробной схемы питания. В день должно быть не менее 5 приемов пищи маленькими порциями. Чтобы снизить вероятность механического повреждения слизистой во время заживления, стоит употреблять перетертую пищу или приготовленную с помощью пара. Так же необходимо исключить прием слишком горячих или холодных блюд, отказаться от употребления соленых, жареных, жирных и острых продуктов. Недопустимы газировки, крепкий кофе, чай и алкогольные напитки.
Острые эрозивно-язвенные гастродуоденальные поражения у больных сердечно-сосудистыми заболеваниями
Цель обзора: Осветит вопросы патогенеза, диагностики, лечения острых эрозивно-язвенных гастродуоденальных поражений у больных с сердечно-сосудистыми заболеваниями а также их роль в танатогенезе.
Основные положения обзора: Наблюдается рост частоты острых эрозивно-язвенных гастродуоденальных поражений у больных сердечно-сосудистыми заболеваниями и другой соматической патологией. Роль ими обусловленных кровотечений в танатогенезе этих заболеваний недооценена. В патогенезе острых эрозивных гастропатий у пациентов с сердечно-сосудистой и другой соматической патологией суммируются многие факторы, прежде всего, острая или хроническая ишемия гастродуоденальной слизистой оболочки, а также ее возрастная инволюция, хеликобактериоз, рефлюкс-гастрит, полиорганная недостаточность, лекарственные повреждения и т.д.
Выводы: Несмотря на рост частоты ОЭГП, нерешенность вопросов их профилактики, диагностики и лечения, в последние годны наблюдается тенденция к снижению связанных с ОЭГП смертельных ЖКК. Антисекреторная терапия, все чаще проводимая больным с ИБС и ЦВБ в течение периода активного влияния факторов риска, снижает вероятность гастродуоденального кровотечения у терапевтических больных как минимум на 50%.
Множественные кровоизлияния и острые эрозии слизистой оболочки желудка принято объединять под термином острые эрозивные гастропатии. Это групповое понятие нельзя, однако, признать удачным, так как оно объединяет большое количество разнообразных по этиологии и патогенезу нозологических форм и их осложнений -инфекционных, ишемических, лекарственных, онкологических поражений желудка, , требующих применения различных методов диагностики и лечения. Кроме того, часто встречается сочетание эрозивных поражений и острых язв слизистой оболочки, причем не только желудка, но и двенадцатиперстной кишки [1 – 15].
Этиология острых эрозивно-язвенных гастродуоденальных поражений (ОЭГП) чрезвычайно многообразна. К важнейшим этиологическим факторам относят прием некоторых лекарственных препаратов — нестероидных противовоспалительных препаратов (НПВП), цитостатиков, кортикостероидов и др.; алкогольную интоксикацию; химические и физические гастродуоденальные травмы; стресс, шок, ДВС-синдром различной этиологии, тяжелые травмы, ожоги (язвы Курлинга), обморожения; хронический атрофический гастрит, инфекцию Helicobacter pylori и heilmannii; почечную (уремическая гастропатия), печеночную недостаточность (гепатогенные язвы); онкологические заболевания, в т.ч. опухоли желудка; болезни крови (анемии, лейкозы); инфекционные заболевания, хронические болезни легких, заболевания нейро-эндокринной системы, такие, как нейротравмы и другие поражения головного мозга (особенно задней черепной ямки), гипоталамо-гипофизарной системы (язвы Кушинга); гастрин-продуцирующие опухоли (синдром Золлингера-Эллисона), гиперпаратиреоз, сахарный диабет (кома, ульцерогенное действие инсулина) и т.д. Однако в последние годы привлекает к себе внимание повышение частоты ОЭГП и обусловленных ими желудочно-кишечных кровотечений (ЖКК) у больных с сердечно-сосудистыми заболеваниями, прежде всего, ишемической болезнью сердца (ИБС) и церебро-васкулярными болезнями (ЦВБ) [1-7, 16 – 30].
Рост частоты ОЭГП у больных с сердечно-сосудистыми заболеваниями и другой соматической патологией позволяет говорить, фактически, об их эпидемии. По данным разных авторов, частота ОЭГП у таких пациентов достигает 80-90%, а обусловленных ими ЖКК – 45-55%. Широкое распространение ОЭГП связывают с постарением населения, влиянием неблагоприятной экологии, экзогенными (алкоголь и т.д.) и эндогенными интоксикациями, ятрогенными факторами (увеличением числа и объема оперативных вмешательств, приема различных лекарственных средств) [2-11, 19-24, 31].
Так, сопоставление результатов исследований частоты ОЭГП по материалам 6900 патологоанатомических вскрытий умерших от различных заболеваний из групп ИБС и ЦВБ в многопрофильных скоропомощных стационарах с процентом аутопсий не ниже 80% в 2000-2002 гг. (2400 вскрытий) и 2003-2008 гг. (4500 вскрытий) продемонстрировало, что за последнее десятилетие она повысилась примерно на треть, несмотря на внедрение в клиническую практику мер по их профилактике, диагностике и лечению [2-8, 10, 11, 20-24]. Важно отметить, что из этих исследований были исключены наблюдения с заболеваниями, которые могли бы быть самостоятельными причинами развития ОЭГП, помимо сердечно-сосудистых болезней: с хирургической патологией органов пищеварения, хронической алкогольной интоксикацией, хроническими гастритами, онкологическими, эндокринными (кроме сахарного диабета в 2003-2008 гг.), и инфекционно-аллергическими заболеваниями, а также с почечной и печеночной недостаточностью, кахексией, с известным анамнезом приема лекарственных препаратов, вызывающих ОЭГП. Группа ИБС была представлена инфарктами миокарда (32%), крупно- и мелкоочаговым кардиосклерозом (20%); группа ЦВБ — ишемическими инфарктами головного мозга и внутримозговыми нетравматическими гематомами (42%), отдаленными последствиями нарушений мозгового кровообращения (3%). Фоновыми заболеваниями явились артериальная гипертензия (71,6% для ИБС и 86,6% — для ЦВБ), сахарный диабет 2-го типа (соответственно, 4,3 и 1,2%) или их сочетание (18,6 и 9,6%). Комбинированные основные заболевания были представлены сочетанием болезней из групп ИБС и ЦВБ (21%). Соотношение мужчин и женщин составило при ИБС 1 : 1,3, при ЦВБ – 1 : 1,1, средний возраст умерших – 67,5±3,2 лет [2-8, 10, 11, 20-24].
Результаты вышеуказанных исследований показали, что частота ОЭГП составила при инфаркте миокарда в 2000-2002 гг. 10%, а в 2003-2008 гг. – 18%, при хронических формах ИБС с синдромом хронической сердечной недостаточности, соответственно, 6 и 10%, при инсультах – 8 и 14% и при хронических формах ЦВБ – 4 и 9% (Рис. 1). В наблюдениях с сочетанием заболеваний из групп ИБС и ЦВБ ОГЭП обнаруживались значительно чаще, в 21% наблюдений. Рост частоты ОЭГП в 2003-2008 гг. в определенной мере можно объяснить включением в анализируемую группу (по сравнению с 2000-2002 гг.) больных с сахарным диабетом, которые составили 22,7% при ИБС и 10,8% — при ЦВБ [2-8, 10, 11].
Рис.1 Частота (в %) острых эрозивно-язвенных гастродуоденальных поражений у умерших от заболеваний из групп ИБС и ЦВБ в 2000-2002 (2400 вскрытий, исключено фоновое заболевание – сахарный диабет) и в 2003-2008 гг. (4500 вскрытий, включено фоновое заболевание – сахарный диабет).
У больных ИБС и ЦВБ острые эрозии и язвы локализовались преимущественно в желудке (88 и 74%), в двенадцатиперстной кишке (преимущественно в ее луковице) — у 8 и 12% пациентов, cоответственно, а сочетанное поражение желудка и двенадцатиперстной кишки было выявлено в 4 и 14% наблюдений соотвественно. (Рис. 2). В желудке изменения были более выражены в области тела и малой кривизны (при ИБС – в 52±1,3%, при ЦВБ – в 41,0±0,3%), реже – в фундальном (соответственно, в 21±0,7 и 27±0,5%) и антральном (в 27±1,5 и 25±0,2%) отделах. Как при ИБС, так и при ЦВБ преобладали поверхностные поражения (острые эрозии составили 47,3 – 87,9% наблюдений), а не глубокие, такие как острые язвы [10, 11].
Рис.2 Частота (в %) локализации острых эрозий и язв в желудке или двенадцатиперстной кишки при ИБС и ЦВБ.
Своевременная диагностика ОЭГП представляет собой проблему, не решенную до настоящего времени, что связано с особенностями их клинических проявлений. Для 30-90% больных характерно их бессимптомное течение, для 46-58% — отсутствие типичной и выраженной клинической картины, а у 25-42% пациентов преобладают симптомы основного заболевания. В результате ОЭГП часто остаются не диагностированными, пока неожиданно не проявятся кровотечением, нередко опасным для жизни. При этом частота геморрагических осложнений ОЭГП, вплоть до летальных, составляет 39-47% [3, 9, 11]. У больных ИБС и ЦВБ первым проявлением поражения гастродуоденальной слизистой оболочки ЖКК становятся в 25-55% наблюдений, а в большинстве случаев диагноз впервые устанавливается на аутопсии. Следует отметить, что повсеместное снижение числа патологоанатомических вскрытий, характерное для многих медицинских учреждений, ведет к недооценке частоты и роли ОЭГП в танатогенезе у больных сердечно-сосудистыми заболеваниями. Большинство исследователей согласны с тем, что кровотечения, вызванные ОЭГП, развиваются гораздо чаще, чем выявляются [2-11, 19-24].
Проблема лечения ЖКК при ОЭГП также остается нерешенной. Результаты консервативной терапии острых язв и эрозий, осложненных кровотечением, остаются неудовлетворительными, летальность составляет от 36,4 до 64-80% [1,3]. Исходы хирургического лечения также часто неблагоприятны. Летальность после применения различных способов оперативного вмешательства находится в пределах 24-44% [32-34]. Поскольку ЖКК при ОЭГП нередко протекают субклинически и не приводят к существенным гемодинамическим нарушениям, некоторые авторы полагают, что их клиническое значение не стоит преувеличивать [35-37]. Этому мнению оппонируют данные других исследователей, согласно которым состоявшееся кровотечение удлиняет сроки лечения, в среднем, на 4-8 дней, в 4 раза увеличивает риск повторного массивного кровотечения и в 2-4 раза — риск летального исхода [2-8,36,38].
По данным вышеуказанных патологоанатомических исследований, проведенных в 2002-2008 гг. в многопрофильных скоропомощных стационарах, ЖКК разной степени тяжести, связанные с ОЭГП развивались у 67% умерших с ИБС и 55% — ЦВБ, однако их роль в танатогенезе была различной. Частота смертельных ЖКК (непосредственных причин смерти) составила при инфаркте миокарда в 2000-02 гг. 4%, в 2003-08 гг. – 3%, при хронических формах ИБС с синдромом хронической сердечной недостаточности, соответственно, 2 и 2%, при инсультах – 2 и 1%, хронических формах ЦВБ в 2000-02 гг. — 1%, а в 2003-08 гг. таких летальных исходов выявлено не было (Рис. 3).
Рис.3 Частота (в %) смертельных кровотечений при острых эрозивно-язвенных гастродуоденальных поражениях у умерших от заболеваний из групп ИБС и ЦВБ в 2000-2002 (2400 вскрытий, исключено фоновое заболевание – сахарный диабет) и в 2003-2008 гг. (4500 вскрытий, включено фоновое заболевание – сахарный диабет).
Таким образом, несмотря на рост частоты ОЭГП, наблюдается тенденция к снижению связанных с ними смертельных ЖКК [10,11,20,21]. Известно, что антисекреторная терапия, все чаще проводимая больным с ИБС и ЦВБ при увеличении рН содержимого желудка до 5,0 – 7,0 ед. в течение периода активного влияния факторов риска, снижает вероятность гастродуоденального кровотечения у терапевтических больных как минимум на 50% [2,3,35]. Хотя удельный вес ЖКК среди причин смерти больных с ИБС и ЦВБ не превысил в 2000-08 гг. 4%, абсолютное число таких умерших достаточно велико, так как нозологические формы из этих групп заболеваний являются ведущими причинами смерти населения. С учетом показателей летальности при этих заболеваниях, от ЖКК погибает 1 из 200 больных с инфарктом миокарда и 1 из 1000 — с ишемическим инфарктом или гематомой головного мозга. В 2009 г. в Москве среди всех причин смерти заболевания из группы ИБС составили 31,6, новообразования – 19,8, а ЦВБ – 18,3%. Среди нозологических единиц лидерами остаются хронические формы ИБС (атеросклеротический и постинфарктный кардиосклероз – 24,1%, инсульты – 6,6% и инфаркт миокарда – 5,5%) (Рис. 4). В результате, в Москве смертность от ЖКК, обусловленных ОЭГП, составляет не менее 1000 больных в год [10,11,20,21].
Рис.4 Самые частые (в %) заболевания и их группы (ИБС, ЦВБ, онкологические заболевания) — причины смерти в Москве в 2009 г.
Патогенез ОЭГП у больных сердечно-сосудистыми заболеваниями недостаточно ясен. Ряд авторов полагает, что механизмы развития ОЭГП у больных с различной соматической патологией в целом отражают известный патогенез «стрессового» поражения гастродуоденальной слизистой оболочки, который практически не зависит от особенностей основного заболевания. Следовательно, ОЭГП развивается в результате пептического (кислотного) повреждения слизистой оболочки на фоне ее глубокой ишемии с угнетением всех механизмов гастропротекции: секреции бикарбоната, муцина, пролиферации и регенерации эпителия [10,11,39-41]. Известно, что при хронической недостаточности кровообращения развиваются дистрофические процессы во многих органах, в том числе и в органах пищеварения, особенно в слизистой оболочке желудка, которая теряет свою резистентность [15,28,29]. Развитию ОЭГП могут также способствовать и другие факторы, такие как хеликобактериоз, лекарственные средства, дуодено-гастральный желчный рефлюкс, гастропарез и т.д. [1-3,37]. Тем не менее, многие исследователи настаивают на необходимости рассматривать ОЭГП как острое, ассоциированное с гиперацидностью повреждение гастродуоденальной слизистой, при котором первичным этиологическим фактором является не хеликобактерный гастрит, как при пептической язве и не длительный прием противовоспалительных препаратов, как при НПВП-гастропатии, а тяжелое соматическое заболевание [29]. Морфологическое исследование, проведенное у умерших с ИБС и ЦВБ, с учетом известной роли хронического атрофического гастрита и хеликобактериоза в патогенезе эрозивно-язвенных поражений желудка, не выявило достоверной разницы в их частоте в двух группах наблюдений — осложненных и не осложненных ОЭГП, что указывает на наличие при сердечно-сосудистых заболеваниях других важных патогенетических факторов развития этих осложнений [10,11].
Таким образом, ведущую роль в патогенезе ОЭГП, по-видимому, играют ишемия и микроциркуляторные нарушения гастродуоденальной слизистой оболочки, которые вызывают обратную диффузию Н+, ацидоз, истощение буферных систем, гибель и нарушение регенерации клеток эпителия [2,3,10,11,20,21].
Морфологические исследования показали, что при синдроме хронической сердечной недостаточности у больных ИБС и, нередко, с ЦВБ, в гастродуоденальной слизистой оболочке развиваются хроническое венозное полнокровие, атрофия и склероз всех слоев, склероз и гиалиноз стенок артериол и мелких артерий, образуются кавернозные структуры из резко расширенных вен и венул в подслизистом слое, редукция капиллярного русла, множественные поверхностные мелкие очаги кровоизлияний, ишемического и геморрагического некроза, приводящие к формированию чаще острых эрозий, реже — острых язв. Иммуногистохимическое исследование гастродуоденальной слизистой оболочки у больных ИБС и ЦВБ выявило снижение пролиферативной активности и экспрессии факторов роста и ангиогенеза (ТФР-?1 и СЭФР), свидетельствующие об угнетении регенераторных способностей и снижение защитных функций. Такие изменения, типичные для хронической ишемии, развивались при наличии тяжелого стенозирующего атеросклероза артерий желудка и двенадцатиперстной кишки [10,11,20,21]. У больных с ИБС и синдромом острой сердечной недостаточности, на фоне хронических изменений гастродуоденальной слизистой оболочки отмечаются ее острое венозное полнокровие, выраженный отек подслизистого и мышечного слоев, появление обширных кровоизлияний, крупных очагов ишемического и геморрагического некроза, вплоть до подслизистого слоя. При кардиогенном шоке, часто на фоне хронических ишемических изменений слизистой оболочки, характерны чередование очагов острого венозного полнокровия и малокровия, распространенный тромбоз микроциркуляторного русла, обширные множественные кровоизлияния и сливные поверхностные очаги некроза слизистой оболочки [10,11,20,21]. Такие морфологические изменения желудка и двенадцатиперстной кишки у больных сердечно-сосудистыми заболеваниями позволяют обосновать понятие ишемической болезни желудка и двенадцатиперстной кишки, по аналогии, например, с ишемической болезнью кишечника. Особенностью ишемической болезни желудка и двенадцатиперстной кишки является крайне редкое развитие некроза (инфаркта) всей толщи их стенок, что обусловлено чрезвычайно развитой системой сосудистых анастомозов этих органов, множественных источников кровоснабжения. При этом агрессивная среда желудка, даже при незначительном нарушении кровообращения и ишемии гастродуоденальной слизистой оболочки способствует ее повреждению.
Остается открытым вопрос о патогенетической роли в развитии обострений ИБС и ЦВБ острой постгеморрагической анемии при ЖКК, обусловленных ОЭГП. Специально проведенный ретроспективный анализ медицинских карт стационарных и амбулаторных больных в многопрофильных стационарах показал, даже с учетом неполноты информации, что ЖКК предшествовали развитию инфаркта миокарда у 1,3%, а инсультов – у 0,22% больных, что представляет несомненный интерес в плане взаимосвязи ОЭГП и ишемических поражений сердца и головного мозга [10,11,20,21].
Таким образом, наблюдается рост частоты ОЭГП у больных сердечно-сосудистыми заболеваниями и другой соматической патологией. Роль ЖКК, обусловленных ОЭГП, в танатогенезе этих заболеваний недооценена, нерешенными остаются проблемы их профилактики, диагностики и лечения. ОЭГП у больных сердечно-сосудистыми заболеваниями представляют собой морфологический субстрат ишемической болезни желудка и двенадцатиперстной кишки. При атеросклерозе, артериальной гипертензии и сахарном диабете желудок и двенадцатиперстная кишка становятся одними из органов-мишеней, причем поражение сердца и головного мозга при ИБС и ЦВБ усугубляют тяжесть патологических изменений гастродуоденальной слизистой оболочки. Следует учитывать, однако, что в патогенезе ОЭГП у пациентов с сердечно-сосудистыми заболеваниями и другой соматической патологией суммируются многие факторы: острая или хроническая ишемия гастродуоденальной слизистой оболочки, ее возрастная инволюция и атрофия вследствие хеликобактериоза, рефлюкс-гастрит, лекарственные повреждения и т.д.
Литература 1. Гельфанд Б.В., Гурьянов В.А., Мартынов А.Н. и др. Профилактика стресс – повреждений желудочно-кишечного тракта у больных в критических состояниях. Consilium Medicum 2005; 7 (6):464-71. 2. Верткин А.Л., Зайратьянц О.В., Вовк Е.И. Поражение желудка и двенадцатиперстной кишки у больных с острым коронарным синдромом. Лечащий врач 2005; 1:66-70. 3. Верткин А.Л., Зайратьянц О.В., Вовк Е.И. Окончательный диагноз. – М.: ГЭОТАР-Медиа, 2008. 4. Колобов С.В., Зайратьянц О.В., Попутчикова Е.А.. Морфологические особенности острых эрозий и язв желудка у больных инфарктом миокарда при лечении препаратом «Лосек». Морфологические ведомости – 2002; 3(4):80-2. 5. Колобов С.В., Зайратьянц О.В., Хохлова Е.Е., Фролова Ю.В. Острые эрозивно-язвенные поражения желудка при неотложных состояниях у больных терапевтического профиля. Тез. докл. VI Съезда Научного Общества Гастроэнтерологов России. – М., 2006. — С.24-25. 6. Колобов С.В., Верткин А.Л., Зайратьянц О.В., Попутчикова Е.А., Мишутченко О.П., Хохлова Е.Е. Острые эрозивно-язвенные поражения верхних отделов желудочно-кишечного тракта у больных инфарктом миокарда. Сб. трудов II Съезда Российского общества патологоанатомов. – М., 2006. — Т.1. — С.70-71. 7. Колобов С.В., Зайратьянц О.В., Вовк Е.И., Попутчикова Е.А., Мишутченко О.П., Хохлова Е.Е. Острые эрозивно-язвенные поражения верхних отделов желудочно-кишечного тракта. Сб. трудов «Актуальные вопросы морфогенеза в норме и патологии». – М.: НИИ морфологии человека РАМН, 2006. – С.17-18. 8. Колобов С.В., Зайратьянц О.В., Хохлова Е.Е. Эрозивно-язвенные поражения желудка и двенадцатиперстной кишки и желудочно-кишечные кровотечения у больных инфарктом миокарда. Сб. тез. докл. VII Московской Ассамблеи «Здоровье Столицы». – М., 2008. – С.305-306. 9. Маев И.В. Эрозивный гастрит: отдельная нозологическая форма или универсальная реакция слизистой оболочки на повреждение? Росс журнал гастроэнтерологии, гепатологии, колопроктологии 2005; 15 (6):53-9. 10. Хохлова Е.Е., Колобов С.В., Зайратьянц О.В., Зайратьянц Г.О. Острые эрозивно-язвенные гастродуоденальные поражения и кровотечения у больных терапевтического и неврологического профиля. Сб. трудов III Съезда Российского общества патологоанатомов. – Самара: СамГМУ, 2009. – С.325. 11. Ярема И.В., Колобов С.В., Зайратьянц О.В., Хохлова Е.Е., Попутчикова Е.А. Острые эрозивно-язвенные гастродуоденальные поражения у больных ишемической болезнью сердца, цереброваскулярными болезнями и хроническими обструктивными болезнями легких. Хирург 2009; 12:5-13. 14. Borchard F., Malferthemer P., von Herbay A. et al . Classificathion of erosions of the stomach results of a meeting of the study group of Gastroenterologic Pathology of the German Society of Pathology. Pathology – 1992; 13(5):249-51. 15. Steinberg K.P. Stress-related mucosal disease in the critically ill patient: risk factors and strategies to prevent stress-related bleeding in the intensive care unit. Crit Care Med 2002; 30(6): Suppl. 362-4. 16. Аруин Л.И., Капуллер Л.Л., Исаков В.А. Морфологическая диагностика болезней желудка и кишечника – М.: Медицина, 1998. 17. Гриневич В.Б., Успенский Ю.П., Григорьев В.П., Калинин А.В. Эрозивные изменения гастродуоденальной слизистой оболочки – предъязвенное состояние? Клин Мед 1991; 69 (11):57–9. 18. Гриневич В.Б., Ткаченко Е.И., Успенский Ю.П. Классификация эрозий слизистой оболочки желудка и двенадцатиперстной кишки. Клин мед 1996; 74 (1):75–6. 19. Ивашкин В.Т., Шептулин А.А. Эрозивно-язвенные поражения желудка и двенадцатиперстной кишки, обусловленные нестероидными противовоспалительными препаратами. Врач 2001; 3:22-3. 20. Зайратьянц О.В., Колобов С.В., Хохлова Е.Е., Попутчикова Е.А. Острые эрозивно-язвенные гастродуоденальные поражения у терапевтических и неврологических больных. Сб. науч. работ конференции памяти Ю.Л.Перова / Под ред. Акад. РАН и РАМН В.А.Ткачука. – М.: Изд-во МГУ, 2009. – С.35-43. 21. Зайратьянц О.В., Колобов С.В., Н.И.Полянко, Хохлова Е.Е. Острые эрозивно-язвенные кровотечения у больных терапевтического и неврологического профиля. Сб. тез. докл. VIII Московской Ассамблеи «Здоровье Столицы». – М., 2009. – С.256-257. 22. Колобов С.В., Зайратьянц О.В., Лоранская И.Д., Симонова Н.И., Попутчикова Е.А. Эрозивно-язвенные поражения верхних отделов желудочно-кишечного тракта у больных острым инфарктом миокарда. Неотложная терапия 2002; 3 (4): 63-7. 23. Колобов С.В., Зайратьянц О.В., Лоранская И.Д., Симонова Н.И., Попутчикова Е.А. Эрозивно-язвенные поражения желудка и двенадцатиперстной кишки при остром инфаркте миокарда. Экспериментальная и клиническая гастроэнтерология 2003; 1:95-7. 24. Колобов С.В., Верткин А.Л., Зайратьянц О.В., Вовк Е.И., Шамуилова М.М., Мельникова Т.А., Фролова Ю.В. Лечение и профилактика желудочно-кишечных кровотечений у больных с обострением ИБС. Терапевт 2006; 6:15-28. 25. Bawk S. Stress ulcers — prevention of gastrointestinal bleeding in critical care units. Med J Austral – 1985; 142: (Special. Suppl):17-21. 26. Imhof M., Ohman G., Hartwig A. et al. Which peptic ulcers bleed? Results of a case-control study. DUSUK Study Group. Scand J Gastroenterol – 1997; 32 (2):131-8. 27. Jick S.S. The risk of gastrointestinal bleed miocardiae infarction and newly diagnosed. Pharmacotherapy – 2000; 4 (4):741-7. 28. Kantorova I., Svoboda P., Scheer P. et al. Stress ulcer prophylaxis in critically ill patients: a randomized controlled trial. Hepatogastroenterology 2004; 51 (57):757-61. 29. Peterson W.L. The role of acid in upper gastrointestinal haemorrhage due to ulcer and stress-related mucosal damage. Aliment Pharmacol Ther 1995; 13 (Suppl 1):43-6. 30. Robert G. Amer J Health-System Pharmacy 2002; 62 (10): (Suppl.2): 11-7. 31. Михайлов А.П., Данилов А.М., Напалков А.Н., Шульгин В.Л. Острые язвы и эрозии пищеварительного тракта: Учебное пособие. – СПб.: Изд-во С.-Петерб. Ун-та, 2004. 32. Стоцко Ю.М., Курыгин А.А., Мусинов И.М. Ваготомия в лечении острых изъязвлений желудка, осложненных тяжелым кровотечением. Вестн хир 2001; 3:25-9. 33. Чернов В.Н., Мизиев И.А., Белик Б.М. Прогнозирование и профилактика возникновения острых язв и эрозий желудка и двенадцатиперстной кишки у хирургических больных. Вестн хир 1999; 6:12-5. 34. Шептулин А.А. Гастропатия, связанная с приемом нестероидных противовоспалительных препаратов: факторы риска, лечение, профилактика. Клин перспективы в гастроэнтерологии и гепатологии 2001; 1: 27-31. 35. Pimentel M., Roberts D.E., Bernstein C.N. et al. Clinically significant gastrointestinal bleeding in critically ill patients in an era of prophylaxis. Am J Gastroenterol 2000; .95 (10):2801-6. 36. Cook D.J., Griffith L.E., Walter S.D. et al. The attributable mortality and length of intensive care unit stay of clinically important gastrointestinal bleeding in critically ill patients. J Crit Care 2001; 5 (6):368-75. 37. Yang Y.X., Lewis J.D. Prevention and treatment of stress ulcers in critically ill patients. Semin Gastrointest Dis 2003; 14 (5):11-9. 38. Stollman N., Metz D.C. Pathophysiology and prophylaxis of stress ulcer in intensive care unit patients. J Crit Care 2005; 20 (1):35-45. 39. Loginov A.S., Zvenigorodskaia L.A., Potapova V.B. et al. The characteristics of peptic ulcer in subjects with concomitant ischemic heart disease. Ter Arkh 1998; 70 (3):9-13. 40. Spirt M.J. Stress – related mukosal disease: risk factors and prophylactic therapy. Clin Ther 2004; 26 (6):197-213. 41. Raynard B., Nitenberg G. Is prevention of upper digestive system hemorrhage in intensive care necessary? Schweiz Med Wochenschr 1999; 129 (8): S.1605-1612.
Профилактика
Предотвратить появление болезни можно, соблюдая меры личной гигиены, поддерживая режим питания, отказавшись от курения и употребления алкогольных напитков. При работе на вредном производстве стоит соблюдать меры предосторожности. При диагностике заболеваний, проводить своевременное их лечение. Так же стоит избегать стрессовых ситуаций.
Почему стоит выбрать Американскую Медицинскую Клинику?
- Команда профессионалов. В клинике 24 часа в сутки 7 дней в неделю работают кандидаты и доктора медицинских наук, профессора и доценты кафедр ведущих вузов, врачи первой и высшей квалификационной категории. Мы трудимся без праздников и выходных для того, чтобы вы были здоровы и счастливы.
- Регулярное повышение квалификации. Каждый врач на регулярной основе проходит курсы повышения квалификации, посещает семинары, ездит на стажировки, участвует в конференциях, проходит обучение за границей. Это помогает поддерживать квалификацию врачей на высшем уровне. На сегодняшний день подготовка докторов АМК позволяет им обучать молодых докторов, выступая в качестве экспертов на семинарах европейского уровня.
- Передовые технологии. Мы регулярно инвестируем средства не только в обучение и профессиональное развитие персонала, но и в приобретение самого современного оборудования ведущих европейских производителей.
- Ценность времени. В Американской Медицинской Клинике созданы все условия для комфортного проведения комплексного обследования и диагностики пациента в день обращения.
- Доверие со стороны клиентов. За 25 лет безупречной работы свое здоровье нам доверили более чем 500 000 пациентов. Более 80% пациентов рекомендуют нас своим родным и близким.
- Гарантии. Мы несем 100 % ответственность за качество предоставляемых услуг, высокий уровень которых подтвержден многолетним опытом работы. Внимание и чуткое отношение врачей с более чем десятилетним стажем медицинской практики дают устойчивый положительный результат.
Лечение
Наряду с лекарствами от эрозии желудка важную роль для успешного лечения играет диета. Рекомендуется отказаться от раздражающей (горячей, соленой, острой, кислой) пищи, избегать газированных напитков, включая минеральную воду, и алкоголя. Показана приготовленная на пару, запеченная и вареная пища. Жареные и маринованные блюда ограничиваются.
Наряду с диетой корректируются и приемы пищи. Они должны быть:
- дробными – 4–5 раз в день;
- небольшими по объему.
Рекомендуется также пройти курс психокоррекции, в ходе которого психологи обучают справляться со стрессовыми ситуациями или не допускать их.
Медикаментозная терапия включает применение антибактериальных препаратов и гастропротекторов, которые создают на поверхности эрозий защитную пленку. Это защищает их от действия необходимых для переваривания пищи соляной кислоты, пепсина, желчных кислот и дает им возможность лучше заживать. Если пациента беспокоит чувство переполненности, вздутия живота, в схему лечения включают препараты для улучшения желудочной моторики. При повышенной кислотности назначают также препараты, которые ее снижают. Чем лечить эрозию желудка в конкретном случае, решает доктор.
При кровотечениях может быть показано терапевтическое лечение. Есть ли в желудке кровь, доктор определяет во время фиброгастроскопии или по косвенным признакам.