Стационар одного дня 3-е КО
Звольский
Роман Владимирович
Стаж 18 лет
Записаться на прием
Острый воспалительный процесс, сопровождающийся нагноением и некротизацией ткани, протекающий без четко обозначенных границ, называют флегмоной. Как правило, поражается жировая клетчатка, расположенная под кожей, между мышечными тканями, рядом с кровеносными сосудами и нервными волокнами. Гнойный процесс характеризуется склонностью к быстрому распространению и переходу с жировой ткани на мышцы, сухожилия, костную и другие виды тканей. Он развивается самостоятельно либо как осложнение инфекционного воспаления.
Флегмона: что это такое
Флегмона представляет собой скопление гнойных масс, которые поражают жировую клетчатку, быстро распространяются на сухожилия, мышечную и костную ткань.
Иногда флегмону называют рожей, но эти заболевания имеют существенные различия.
Флегмона — это разлитое воспаление подкожной клетчатки. Пораженный участок красный, горячий, болезненный при пальпации. Рожа — это острое воспаление кожи.
Флегмону чаще всего вызывают стрептококки группы А и Staphylococcus aureus. Рожу вызывают стрептококки группы А, она может распространиться на подкожную клетчатку (флегмонозная рожа).
Почему возникает флегмона
Возбудитель воспалительного процесса на жировой клетчатке — золотистый стафилококк, который проникает в организм через раны и ссадины на поверхности кожи, которые не были своевременно и правильно обработаны. Помимо золотистого стафилококка спровоцировать накопление гноя могут и другие патогенные микроорганизмы, в том числе и стрептококки.
В зависимости от вируса, который вызвал воспаление, флегмона может иметь быстрый инкубационный период (до 1 суток) или развиваться долго, в течение нескольких недель. Наибольшую опасность для человека представляет рожистое воспаление, вызванное проникновением в организм анаэробных бактерий, жизненный цикл которых проходит без участия кислорода. Способы занесения патогенных вирусов — укусы животных, уколы рыбьими костями во время приготовления пищи. Флегмона имеет хроническую форму при заражении дифтерийной или паратифозной палочкой. Данный вид гнойного воспаления встречается редко.
подчелюстная флегмона
Что такое флегмона — самостоятельная болезнь или симптом? Скопление гноя на жировой клетчатке может возникать самостоятельно, но в некоторых случаях является следствием других воспалительных процессов. В определенных ситуациях флегмона развивается по причине прорыва гнойных очагов в ротовой полости, при проникновении гноя в мягкие ткани во время разрыва абсцесса или карбункула (например, флегмона плеча).
Не у каждого человека при уколе костью рыбы или от укуса животного возникает флегмона. Немаловажную роль играет состояние иммунной системы. Чрезмерное употребление алкогольных напитков, наркотических средств, наличие хронических заболеваний (в особенности сахарного диабета) являются факторами, усиливающими риск возникновения воспалительного процесса. В группу риска попадают люди с диагнозом ВИЧ, СПИД, туберкулез, с заболеваниями кровеносной системы.
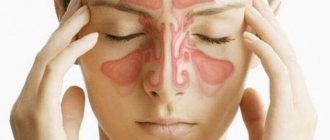
Причины возникновения флегмоны глазницы
Развитие флегмоны глазницы, как правило, вызывают гнойные заболевания глаз, придаточных пазух, кожи, зубо-челюстной системы, травмы лицевого скелета, а также общие инфекции.
Практически 70% случаев флегмона, является осложнением синуситов, особенно – этмоидита. Гнойное воспаление орбитальной клетчатки, кроме того, может быть спровоцировано проникновением инфекции из ближайших очагов воспаления: больных зубов и челюстей (остеомиелит верхней челюсти, пародонтальный абсцесс), кожи лица (фурункулез, рожа), глаз (ячмень, дакриоцистит, флегмона века, инфицированные травмы орбиты, осложненные инородных телах глаза). Реже причиной заболевания становится гнойное метастазирование при сепсисе, которое осложняется течение общих инфекций (скарлатины, гриппа, тифа).
Флегмону глазницы, как и прочие флегмоны, особенно часто вызывает золотистый и белый стафилококк, гемолитический и зеленящий стрептококк, реже — пневмобацилла, диплококк, кишечная палочка. Возбудители проникают к окологлазничной клетчатке по лицевым венам или венам орбиты, не имеющим клапанов. При этом, сначала образуются мелкие гнойнички, которые затем сливаются в абсцессы.
Виды воспаления
В зависимости от того, как и почему возникла флегмона, воспаление бывает первичным и вторичным. Первичный тип флегмоны — это самостоятельное заболевание, которое возникает по причине проникновения в организм патогенной микрофлоры, развитие которой ускоряется на фоне слабой иммунной системы. Вторичная флегмона возникает вследствие распространения гнойных масс по мягким тканям внутренних органов из-за лопнувшего фурункула, абсцесса и других скоплений гнойных масс.
Инкубационный период, признаки и возможные осложнения зависят от вида разрушения мягких тканей. Флегмона бывает нескольких видов — серозного, гнилостного, некротического и гнойного. Этот вид воспалительного процесса со скоплением гнойных масс может распространяться по всему организму, формируясь на мышцах, в брюшной полости, между внутренними органами, под кожей. Существует флегмона плеча, стопы, шеи.
Каждое рожистое воспаление в зависимости от места локализации имеет свое название. Состоит оно из двух слов — приставки «пара», что означает «около», и названия органа на латинском языке, на мягких тканях которого возникло воспаление. Например, флегмона на тканях прямой кишки — парапроктит, скопление гноя между органами в малом тазу — параметрит. Абсцесс, возникающий на мягких тканях возле почек — паранефрит. Причина флегмоны на почках — не вылеченные инфекционные заболевания мочеполовой системы, которые сопровождались воспалительными процессами.
При отсутствии своевременного лечения на ранних стадиях развития гнойного воспаления флегмона может распространяться по всему организму, поражая мягкие ткани не только внутренних органов, но и бедер, голени, промежности, верхних и нижних конечностей.
Как проявляется воспаление
Симптоматическая картина флегмоны зависит от ее вида. Хроническое воспаление не имеет ярко выраженных признаков на первых стадиях развития и до полного созревания гнойных масс особо не беспокоит человека. При острой флегмоне симптомы нарастают быстро, инкубационный период длится не более суток:
- резкое повышение температуры до 40°С;
- жар и озноб;
- сильная головная боль;
- упадок сил;
- постоянное чувство жажды;
- увеличение лимфоузлов;
- боль в мышцах;
- ломота в суставах.
флегмона голени
Место скопления гнойных масс, например, если это флегмона плеча, начинает стремительно опухать, краснеть. Любые движения конечностью приносят боль, сначала небольшую, а с развитием воспаления пациент уже не в силах двигать рукой из-за сильного болевого синдрома. При пальпации флегмона легко прощупывается. Скопление гнойных масс представляет собой твердое горячее образование, которое не имеет четких границ. Кожный покров над местом воспаления начинает лосниться.
Как только флегмона созревает, воспаление лопается. Гной может выйти наружу в виде свища (более известного как чирий). Опасность представляет рожистое воспаление, при разрыве которого гной не выходит на поверхность кожи, а проникает вглубь, распространяясь на внутренние ткани соседних органов, вызывая разрушение мышечной системы и костей. При внутреннем заражении пациент испытывает:
- сильную слабость;
- повышается давление;
- возникает одышка, озноб, внутренний жар;
- состояние стремительно ухудшается;
- давление падает;
- пульс слабо прощупывается;
- усиливается головная боль;
- нарушается работа почек;
- количество урины значительно уменьшается.
В особо тяжелых состояниях пальцы на верхних и нижних конечностях синеют, кожа приобретает желтоватый цвет по причине дисфункции печени.
Общие сведения
Что такое флегмона? Флегмона (phlegmona) представляет собой острый гнойно-некротический разлитой процесс, развивающийся в подкожной, межфасциальной, межмышечной, периваскулярной/периневральной жировой клетчатке со склонностью к его распространению. Код флегмоны по МКБ 10: L03. Характерной особенностью флегмоны, отличающей ее от абсцесса является отсутствие четких границ (отсутствие пиогенной оболочки из слоя фиброзных волокон/грануляционной ткани), что способствует быстрому/обширному распространению гнойного процесса по клетчаточным пространствам с переходом на сухожилия, мышцы, кости и другие структуры.
Флегмона и абсцесс может развиваться как осложнение других гнойных процессов (карбункула, абсцесса, сепсиса), так и являться самостоятельным заболеванием. Как правило флегмоны локализуются в тех зонах, где имеются достаточные клетчаточные пространства, заполненные жировой тканью. В целом флегмоны делятся на поверхностные (подкожные/эпифасциальные) и глубокие (субфасциальные), однако ряд авторов среди субфасциальных флегмон отдельно выделяют флегмоны различных клетчаточных пространств, которые носят специальные названия, например паранефрит (флегмона околопочечной клетчатки), медиастинит (флегмона клетчатки средостенья), парапроктит (флегмона околопрямокишечной клетчатки) и др. Флегмоны могут быть самостоятельными заболеваниями или осложнениями других гнойных процессов.
Формы воспаления
При развитии флегмоны воспалительный процесс проходит несколько этапов формирования. Начальная стадия — серозная. При серозной флегмоне под кожей происходит формирование и накопление жидкости — экссудата, в клетки жировой ткани проникают лейкоциты. Жировая клетчатка приобретает форму студня, полностью пропитываясь экссудатом. Происходит постепенное распространение воспаления на здоровые участки мягкой ткани. Если на данном этапе не было проведено лечение, флегмона переходит в следующую стадию, гнилостную или гнойную. Это зависит от того, какой вид патогенной микрофлоры привел к воспалению.
Гнойная форма провоцирует гистолиз (при котором ткани расплавляются и наполняются гноем). По причине гистолиза начинает накапливаться жидкость, она может быть зеленоватой, мутно-белой или желтой. Гнойный тип новообразования может привести к язвам и свищам. Без своевременного лечения воспаление гнойных масс распространяется на здоровые ткани, хрящи и кости. На данном этапе развития воспалительного процесса мышцы становятся рыхлыми, полностью окружаются гноем, становятся на вид серо-грязными. Внутренние кровотечения отсутствуют.
Гнилостная форма флегмоны характеризуется стремительным заражением мягких тканей, которые начинают разрушаться, запах от них исходит неприятный. Ткани становятся коричневатыми или зеленоватыми, по консистенции они скользкие и рыхловатые. При дальнейшем развитии флегмоны мягкие ткани превращаются в сплошную жидкую массу. Основной симптом гнилостной формы воспаления — сильнейшая интоксикация организма со стремительным ухудшением состояния пациента.
Флегмона некротической формы — это отмирание разрушенных мягких тканей, которые полностью поражены гнойными массами. Если ткани не расплавляются самостоятельно, организм начинает отторгать их. На данном этапе развития флегмоны воспалительный процесс начинает локализоваться, образовываются множественные очаги абсцесса, которые можно вскрыть самостоятельно. При слишком большом скоплении гнойных масс, которые находятся глубоко под кожей, необходимо их хирургическое вскрытие с установкой дренажа.
Анаэробная — тяжелейшая стадия флегмоны, при которой гнойные массы заражают соседние здоровые ткани, приводя к их отмиранию, выделяется газ. Ткани имеют зловонный запах, темно-серый цвет. Если надавить на флегмону, слышен хруст, с которым лопаются газовые пузыри. Кожа, окружающая очаг воспаления, становится мягкой и рыхлой, покраснение отсутствует.
Возможные осложнения
Флегмона — крайне опасное состояние организма, которое без правильного лечения может привести к сильнейшей интоксикации и отмиранию больших участков мягких тканей. Для хронической флегмоны характерным является отсутствие ярко выраженной симптоматики. Медленный рост патогенной микрофлоры позволяет организму бороться с воспалением. В период обострения под кожей возникает уплотнение, вызванное скоплением инфильтрата, который деревенеет. Кожа вокруг воспаления становится синеватой.
Особую опасность представляет развитие флегмоны на лимфоузлах. Данное состояние чревато развитием тромбов, сепсисом. Если воспалительный процесс не был леченный до конца, и на мягких тканях осталось небольшое количество гноя, может возникнуть повторный гнойный абсцесс. Флегмона, возникающая на лице, может привести к менингиту гнойной формы.
флегмона века
При дальнейшем развитии флегмоны, во время которого поражаются здоровые ткани, может возникнуть артрит гнойной формы, плеврит, остеомиелит. Наиболее тяжелым осложнением является развитие гнойного артериита, при котором происходит воспаление стенок больших кровеносных сосудов — артерий, вследствие чего сосуд начинает расслаиваться и распадаться. Данный патологический процесс может привести к сильным внутренним кровотечениям.
Лечение абсцессов и флегмон
Абсцессы и флегмоны предполагает хирургическое лечение . В первом детском медицинском центре применяется открытое и закрытое хирургическое лечение абсцессов. Закрытый способ производится через небольшой разрез. Открытый способ лечения предусматривает высвобождение гнойной массы и промывание абсцесса антисептиком после его широкого рассечения.
Лечение флегмон проводится посредством вскрытия с помощью широкого разреза. В данном случае для того, чтобы обеспечить хороший отток гноя, хирург делает широкое рассечение не только поверхностных, но и глубоких тканей. После выхода гноя проводится промывание и дренаж полости.
Методы терапии
Флегмона — опасное заболевание, которое на запущенных стадиях может стать причиной сильных внутренних кровотечений. В отдельных случаях, когда происходит интоксикация организма с расслойкой артерий, флегмона может стать причиной летального исхода. Перед тем как лечить флегмону, необходимо определить ее вид и стадию развития. Основные методы диагностики — пальпация воспаленной области, изучение анамнеза пациента, его опрос на жалобы и симптомы. В некоторых случаях необходим анализ крови, который покажет степень выраженности воспалительного процесса по количеству лейкоцитов в биологическом материале.
На сегодняшний день единственный метод лечения флегмоны — хирургическая операция, во время которой воспалительный очаг вскрывается, и все содержимое выбирается наружу. Чтобы предотвратить формирование вторичного абсцесса, гной тщательно вычищается из раны. Избежать операции можно только при своевременном обращении к врачу, на начальной стадии образования флегмоны.
Ранняя стадия гнойного воспалительного процесса лечится с помощью тепловых компрессов и специальных мазей, которые способствуют формированию одного очага для выхода гноя наружу. В качестве тепловых компрессов используются грелки, нанесение ртутной мази на пораженный участок кожи (наложение повязки по методу Дубровина).
В отдельных случаях используется дополнительный терапевтический метод для ускорения процесса выхода гноя наружу — УВЧ-терапия. УВЧ — ультравысокочастотная терапия, которая подразумевает воздействие на воспаленные участки магнитным полем. Применять одновременно УВЧ-терапию и нанесение ртутной мази категорически запрещено.
Удаление флегмоны
Созревший воспалительный очаг, который начинает распространяться по соседним здоровым тканям, подлежит немедленному удалению хирургическим путем. Основное показание к операции — поднятие температуры тела, в таких случаях удалению подлежит рожистое воспаление и на начальных стадиях. Разрез очага с гноем с дальнейшей установкой дренажа способствует немедленному уменьшению воспаления, снятию отечности тканей, купированию симптомов интоксикации организма.
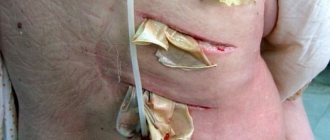
Операция по вскрытию флегмоны проводится только с использованием общего наркоза, с нанесением полостного разреза кожи. Для полного извлечения содержимого врачу необходимо глубоко рассечь как поверхностные ткани, так и глубокие. Когда весь гной извлекается, образовавшуюся полость, в которой находился абсцесс, тщательно промывают специальными антисептическими растворами, устанавливается дренаж. Он представляет собой резиновую трубку, которая может иметь разный диаметр и длину в зависимости от глубины раны.
После удаления гноя и установки дренажа рана закрывается повязкой, на которую наносится гипертонический раствор или мази, растворяющиеся водой и содержащие антибиотики (Левомеколь, Левосин). Использовать мази, которые имеют вазелиновую основу и предназначаются для выхода гноя на поверхность (мазь Вишневского, Тетрациклиновая), сразу после проведения операции не рекомендуется, так как они препятствуют оттоку содержимого раны.
Диагностика
Пациент с подозрение на флегмону глазницы должен безотлагательно получить консультации офтальмолога, отоларинголога и стоматолога. Постановке диагноза способствует сбор анамнестических данных (наличие перенесенных гнойных процессов в челюстно-лицевой области), характерные признаки заболевания, наружный осмотр с использованием векоподъемника, пальпация глаза.
Инструментальная диагностика должна включать УЗИ, а также рентгенографию орбиты, рентгеновское и ультразвуковое исследование придаточных пазух, а также ортопантомограмму. С целью уточнения деталей нередко применяют диафаноскопию, офтальмоскопию, для инспекции состояния зрительного нерва, биомикроскопию, экзофтальмометрию, и пр. Из лабораторных исследований, первоочередное диагностическое значение при флегмоне глазницы имеет общеклинический анализ крови, а также анализ на стерильность посева крови. Флегмону глазницы, обычно дифференцируют с флегмоной века, острым дакриоциститом, тенонитом, периоститом орбитальной стенки, инородным телом глазницы, ретробульбарным кровоизлиянием, глиомой, саркомой, нейрофиброматозом, отеком Квинке.
Восстановительная терапия и реабилитация
После хирургического вскрытия флегмоны назначаются мази, антибиотики и терапевтические методики, которые способствуют выходу остатков гноя из раны и быстрейшему очищению кожи. Из средств с растительными компонентами предпочтение отдается облепиховому маслу, экстракту шиповника и Троксевазиновой мази. Если рана долго не заживает, и кожа не затягивается, пациенту назначается дермопластика.
Дермопластика — это пересадка кожи, которая проводится при сильных повреждениях дермы во время травм и обширных хирургических операций. При удалении флегмоны данная операция назначается в случае удаления обширных воспалительных очагов, при которых начался некроз мягких тканей. Помимо использования средств местного характера, которые способствуют быстрейшему восстановлению и заживлению раны, пациенту назначаются консервативные методы лечения, направленные на восстановление иммунной системы, снятие интоксикации и предупреждение повторного воспаления.
Обязательным является соблюдение постельного режима в течение всего реабилитационного периода. Область тела, на которой проводилась операция, должна находиться в немного приподнятом положении. При наличии болевого синдрома назначаются обезболивающие препараты, которые вводятся в мышцу.
Все пациенты, которые прошли через операцию по удалению флегмоны, в обязательном порядке принимают курс антибиотиков. Препараты назначает лечащий врач в зависимости от индивидуальных особенностей пациента и типа вируса, который спровоцировал воспаление. Если была удалена флегмона анаэробного типа, назначаются внутримышечные инъекции противогангренозной сыворотки. Для восстановления и нормализации кислотно-щелочного баланса назначается введение раствора уротропина. Чтобы вернуть тонус стенкам кровеносных сосудов, применяется хлористый кальций в растворе.
Для снятия последствий интоксикации, восстановления работы сердечной мышцы и кровеносной системы назначается прием адонилена и кофеина. Пациентам необходимо придерживаться правильного питания, обязательно нужно исключить жирную и жареную пищу, не рекомендуется употреблять большое количество мучного. Обязательно обильное питье простой воды, разрешаются фруктовые компоты и морсы для восстановления иммунной системы. Антибиотики применяются до полного снятия воспалительного процесса.
Симптомы
Основные формы флегмон отличаются острым протеканием процесса с сильной интоксикацией (внутренним отравлением), повышением температуры до 39-40 градусов. Резкая слабость, озноб и головная боль, общее тяжелое состояние больного часто сопровождают злокачественный процесс.
В области формирования флегмоны характерна краснота, отечность, внутренняя боль и зуд, увеличение конечности в объеме. Региональные лимфоузлы увеличены. В области образования повышена общая температура, отсутствуют четкие границы воспаления. На следующем этапе внутри области воспаления возникает гнойное содержимое, которое требует выхода наружу. В случае самопроизвольного выхода возможно образование свища. Если этого не происходит, воспаление продолжает распространяться на соседние ткани. Они также воспаляются, разрушаются и увеличивают объем гнойного содержимого.
Общее состояние больного характеризуется:
- острым и быстрым протеканием процесса;
- быстрое ухудшение состояния;
- высокая температура тела (39-40 градусов);
- чувство болезненности, нарыва, покраснения, отека в воспаленном участке;
- озноб;
- слабость;
- головокружение;
- снижение давления;
- частый и слабый пульс;
- общая интоксикация (ощущение отравления);
- желтушность кожи;
- синюшность конечностей.
Флегмону отличают от абсцесса и фурункула по признаку отсутствия у нее четких границ. Она развивается в любой части организма, где присутствует жировая клетчатка.
Методы профилактики
Флегмону, как и любое другое заболевание, можно предупредить. Особенно важно соблюдать меры профилактики людям, которые находятся в зоне риска, с такими медицинскими диагнозами, как ВИЧ, СПИД, туберкулез, сахарный диабет. Основная профилактика заключается в предупреждении травм кожи.
При наличии гнойных очагов в организме, особенно в ротовой полости (кариес, гнойные абсцессы на деснах), их необходимо своевременно лечить, предупреждая дальнейшее развитие и разрыв гнойных очагов. При ранении кожи места порезов необходимо сразу обрабатывать антисептическими растворами. Особо аккуратным нужно быть с приготовлением рыбы. Укол костью может привести к развитию рожистого воспаления, которое на фоне ослабленного иммунитета несет риск образования флегмоны.
Учитывая стремительное развитие гнойного воспаления, обращаться к врачу необходимо незамедлительно, если кожа на месте пореза в течение суток стала красной, место вокруг раны стало опухать, болеть, появился жар, и поднялась температура.
Использовать методы народной медицины можно только с разрешения лечащего врача, при точно установленном диагнозе. Как правило, различные отвары на основе лечебных трав используются в виде компрессов в реабилитационный период и только в качестве дополнительного средства для быстрейшего заживания.
Профилактические мероприятия
Профилактика образования абсцессов и флегмон сводится к предупреждению травм. В случае возникновения травм важно правильно обработать рану или ссадину, а также провести своевременное лечение очагов инфекции. Если Вы заметили проявление малейших признаков образования абсцесса или флегмоны, рекомендуем как можно быстрее обратиться за помощью к специалисту.
В Первом детском медицинском центре работают высококвалифицированные детские хирурги, готовые при наличии медицинских показаний провести Вашему ребенку нужную операцию. Операционный блок Центра оснащен передовым оборудованием, что позволяет сократить рискованные ситуации практически на нет. После проведения операции ребенок в течение дня наблюдаются в дневном стационаре, а потом отправляется домой без риска развития осложнений.
Первый детский медицинский центр
Здоровье детей — спокойствие родителей!
Записаться к хирургу
Выбрать врача
2.Причины
Непосредственной причиной разлитого гнойного воспаления являются гноеродные бактериальные культуры; при бакпосеве чаще других выявляется золотистый стафилококк, хотя это далеко не единственный из возможных возбудителей флегмоны (так, самые тяжелые флегмоны вызываются анаэробными бактериями).
Флегмона может начаться практически в любой зоне организма, где возникают благоприятные для этого процесса условия.
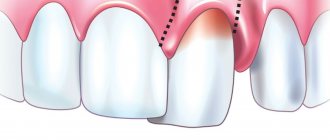
Применительно к стоматологии и челюстно-лицевой хирургии, главным фактором риска являются, конечно, нелеченные зубы – запущенный кариес, а также упомянутые выше периодонтиты, периоститы, гингивиты, пульпиты, нагноившиеся кисты, спонтанно вскрывающиеся абсцессы и другие воспаления, хронические или острые. Триггерами, – пусковыми факторами начала флегмоны, – могут оказаться переохлаждение, челюстно-лицевая травма, какие-либо медицинские процедуры (например, зубопротезирование), противопоказанные при наличии хронического воспалительного очага, а также ослабленный по тем или иным причинам иммунитет (особо злокачественное течение флегмоны приобретают у наркоманов и алкоголиков, ВИЧ-инфицированных и у других представителей «групп риска»).
Посетите нашу страницу Косметология
4.Лечение
Следует понимать, что амбулаторное лечение флегмоны невозможно, это слишком опасное состояние. О самолечении, народных или каких-то иных внемедицинских «методах» – и речи нет; любое промедление представляет собой смертельный риск. Обязательна госпитализация в специализированный стационар (очаг в полости рта или лицевых структурах подразумевает стационирование в отделение челюстно-лицевой хирургии). Вмешательство производится под общим наркозом, с широким и глубоким доступом; главной его целью является дренирование, т.е. обеспечение свободного и максимально эффективного отвода гноя. Производится интенсивная антисептическая обработка, назначает мощная антибиотическая терапия; произвольно варьировать предписанные дозы, по своему усмотрению отменять или добавлять препараты так же опасно, как и заниматься самолечением в безумной надежде «на авось».
Больной должен оставаться под наблюдением и получать все необходимые процедуры (замена дренажей, промывания, орошения и т.д.) до тех пор, пока угроза не будет сочтена минимальной. Лишь при условиях неукоснительного выполнения всех врачебных назначений и строгого соблюдения мер асептической гигиены полости рта – прогноз можно считать благоприятным: в большинстве случаев удается добиться полного выздоровления.