В телешоу и фильмах мужчина, у которого случился сердечный приступ (инфаркт), хватается за грудь и падает на землю. Но большинство инфарктов не так драматичны. Следует различать инфаркт 1 типа и инфаркт 2 типа. Рассмотрим их основные признаки и главные отличия.
В телешоу и фильмах мужчина, у которого случился сердечный приступ (инфаркт), хватается за грудь и падает на землю. Но большинство инфарктов не так драматичны. Следует различать инфаркт 1 типа и инфаркт 2 типа. Рассмотрим их основные признаки и главные отличия.
«Нет двух одинаковых сердечных приступов (инфарктов)», – считает кардиолог Кришна Арагам Массачусетской больницы общего профиля. «Некоторые инфаркты менее заметны в проявлении. Но могут быть столь же серьезными и даже смертельными, если их не лечить».
Причины возникновения
Инфаркт миокарда развивается на фоне резкого снижения или полного прекращения кровоснабжения тканей миокарда. В клетках накапливаются продукты обмена, развивается гипоксия и они погибают. Потому основная масса причин возникновения заболевания напрямую связана с питающими сердце кровеносными сосудами.
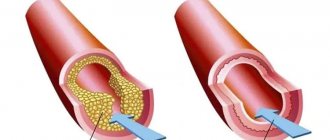
Атеросклероз
Именно атеросклероз приводит более, чем к 90% инфарктов миокарда. Склеротические бляшки постепенно сужают просвет артерий, а в случае отрыва тромба могут быть закупорены мелкие сосуды, питающие миокард. В результате — нарушение кровоснабжения, гипоксия и гибель клеток, высокий риск летальности.
Гипертония
Высокое давление натягивает стенки сосудов, делая их хрупкими, что создает условия для формирования тромбов. Резкие колебания артериального давления, и особенно — гипертонические кризы, часто сопровождаются недостаточным кровоснабжением внутренних органов, чрезмерной нагрузкой на сердце.
Спазмы сосудов сердца
Или ограниченная способность коронарных артерий к транспорту необходимых объемов крови к миокарду. Функциональные проблемы могут быть связаны с низким содержанием эритроцитов в крови, слишком пониженном давлении, нарушении сатурации кислорода, гипоксией.
Повышенная потребность миокарда в кислороде
Ряд заболеваний повышает потребление кислорода мышцами сердца, из-за чего артерии не справляются с доставкой нужного объема крови. В таком случае инфаркт миокарда развивается на фоне:
- лихорадки;
- повышения ЧСС и аритмии;
- гипертериоза;
- стеноза аорты;
- хронической сердечной недостаточности;
- артериовенозного шунта;
- обструктивных кардиомиопатий.
Спровоцировать повышение потребности миокарда в кислороде могут кокаин, амфетамины и неумеренные кардионагрузки.
Некоторые воспалительные процессы
Существует ряд патологий, вызывающих образование артериитов — воспалительных очагов на стенках крупных сосудов, снижающих пропускную способность артерии. Подобный симптом характерен для:
- сифилиса;
- системной красной волчанки;
- болезни Такаясу;
- ревматических заболеваний различной этиологии.
Механические повреждения
Травмирование грудной клетки, резкие удары в область грудины и резкое сжатие корпуса могут привести к механическим травмам миокарда. В течение нескольких дней после эпизода могут сформироваться тромбы прямо в коронарных сосудах, блокирующие кровоток. Риск сердечного приступа после сильных ушибов невысок, однако пациенту необходимо провести несколько суток в стационаре, чтобы избежать возможного инфаркта.
Послеоперационный период
Оперативное вмешательство отличается от травмы площадью повреждения, однако риск образования тромбов после операции достаточно серьезен. К поражению миокарда могут привести коронография, коронарное шунтирование и ушивание аневризмы сердца. Риски при инфаркте миокарда в таких случаях возрастают многократно из-за наличия повреждений и воздействия наркоза.
Факторы риска
Инфаркт миокарда может развиться стремительно без каких-либо внешних воздействий или стать следствием долгой болезни. Для некоторых людей вероятность развития сердечного приступа выше.
В зоне риска:
- курильщики;
- гипертоники;
- диабетики;
- пациенты с лишним весом;
- люди с нарушением липидного обмена;
- люди с гиподинамией и ведущие малоподвижный образ жизни;
- спортсмены в период подготовки к соревнованиям;
- пациенты с депрессией или находящиеся в состоянии хронического стресса;
- больные с почечной недостаточностью;
- страдающие псориазом и артритом;
- люди, уже перенесшие инфаркт ранее;
- наличие ментальных расстройств, сопровождаемых маниями, тревожностью, гиперактивностью;
- люди в возрасте старше 55(мужчины) и 65(женщины) лет.
Разница между возрастными рисками для мужчин и женщин объясняется существенными различиями в образе жизни, физической активности и привычке заботиться о здоровье. Как правило, мужчины, проходящие диспансеризацию и ведущие здоровый образ жизни, снижают показатели риска до женских.
Более того, для мужчин риск раннего инфаркта выше в несколько раз, а женщина до наступления менопаузы защищена на гормональном уровне — эстрогены обеспечивают высокую эластичность сосудов и уменьшают риск фатальных повреждений миокарда.
Почему выбирают нас
- высокая эффективность;
- полный цикл лечения;
- индивидуальный подход в зависимости от стадии развития заболевания;
- компетенции наших специалистов признаются в профессиональном сообществе;
- сотрудники центра проводят обучающие конференции и мастер-классы по заболеваниям сердечно-сосудистой системы. Нашим врачам регулярно поступают приглашения от федеральных телеканалов с предложением участия в различных программах о здоровье.
Мы лечим не только симптомы, но и причину, которая привела к инфаркту!
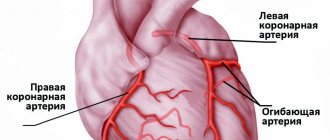
Механизм развития инфаркта миокарда
Нарушение кровообращения в миокарде приводит к гипоксии клеток и последующему их отмиранию. Недостаток кислорода уже через 10-15 минут приводит к некрозу тканей.
Пораженной может оказаться любая область сердца: в желудочках, межжелудочковой перегородке, на поверхности предсердий. Тяжесть инфаркта и его последствий зависит напрямую от локализации, площади и глубины поражения, а также величины области некроза:
- Инфаркт миокарда левого желудочка. Наиболее распространенный и в тоже время наиболее опасный. Самые негативные прогнозы — при поражении передней стенки левого желудочка — чем обширнее поражение, тем выше риски осложнений и летального исхода.
- Трансмуральный инфаркт, при котором некрозу подвержена вся толща миокарда, может распространиться на соседние отделы сердца. При интрамуральной форме некроз захватывает только внутреннюю поверхность миокарда.
- Мелкоочаговый инфаркт характеризуется формированием нескольких небольших зон некроза и смазанной общей симптоматикой. Как правило. поражение неглубокое. Один крупный очаг формируется в 30% случаев, и волнообразное ухудшение состояния означает разрастание зоны повреждений. Как правило, крупноочаговый инфаркт связан с поражением коронарных артерий.
- Субэпикардиальный, или поверхностный инфаркт поражает внешние оболочки сердца. часто с разрывом сосудов, кровоизлиянием и обычно — с летальным исходом.
- Септальный инфаркт поражает перегородку между желудочками.
- Инфаркт миокарда правого желудочка диагностируется редко, однако дает наиболее благоприятный прогноз.
Оказание первой помощи
Для больного проявление данных симптомов может показаться крайне непереносимым периодом, именно тогда нужно сделать все, чтобы предотвратить стрессовое состояние близкого человека. Можно дать больному таблетку успокоительного средства и в срочном порядке вызвать скорую.
Важно! В первые полчаса заметных симптомов решается дальнейшая судьба больного, из этого следует, что оказание квалифицированной медицинской помощи нельзя откладывать ни на минуту.После своевременной госпитализации следует строго придерживаться прописанного врачом режима.
Симптомы и этапы развития инфаркта миокарда
Типичное течение инфаркта миокарда начинается задолго до появления острых симптомов и заканчивается значительно позднее, чем срок госпитализации. Предвестники инфаркта объединяются термином предынфарктное состояние или продромальный период, который длится до 30 суток и позволяет принять меры по предотвращению некроза миокарда.
Признаки продромального периода:
- тахикардия и стенокардия;
- повторяющаяся боль в области сердца;
- в крови возрастает количество эндотелиальных клеток примерно в 4 раза;
- показатели гомоцистеина подскакивают на 25-30% от возрастной нормы;
- одышка, головокружения и отеки конечностей по вечерам.
Обращение к кардиологу с любыми жалобами на неприятные ощущения в груди, одышку, головокружения. резкое учащение пульса и дурноту позволяет диагностировать предынфарктное состояние и избежать инфаркта.
Ангинозная, или острейшая стадия
Пациент, который не обратился к врачу с жалобами на этапе предынфарктного состояния практически всегда сталкивается с данной стадией, шанс пережить острейший период инфаркта есть у 60% пациентов. Фактически, началом инфаркта миокарда в называют именно этот период, длящийся от 15 минут до 3-6 часов. Признаки начала инфаркта:
- интенсивная боль дольше 15 минут, более сильная, чем при стенокардии и отдающая в левую сторону — в руку, грудь, под лопатку, в зубы;
- учащение пульса, появление экстрасистол — беспорядочных внеочередных сокращений сердца;
- ком в горле, паника, страх смерти;
- бледность кожи, посинение носогубного треугольника, липкий холодный пот;
- одышка и сухой кашель, небольшое повышение температуры, озноб;
- при инфаркте правого желудочка набухают шейные вены;
- Возможно резкое повышение или понижение артериального давления, обморок.
Любой приступ стенокардии может развиться в инфаркт миокарда, поэтому вызов скорой при первых признаках значительно повышает шансы на выздоровление. Тяжесть и длительность признаков указывает на увеличение области поражения.
Атипичное протекание инфаркта миокарда
Помимо типичных признаков ангинозной фазы инфаркта, характерных для мужчин, существует ряд нетипичных сценариев, которые чаще отмечаются у женщин:
- Ангинозная форма, при которой симптомы очень похожи на приступ стенокардии, но не связаны с физическим или нервным напряжением. Боль может длиться до нескольких часов, прием нитроглицерина не облегчает состояние. Сходство с межреберной невралгией также довольно выраженное, однако отсутствует болезненность межреберных промежутков.
- Гастралгическая форма. Встречается довольно редко и сопровождается локализацией боли в верхней части живота, отрыжкой, рвотой. Часто гастралгический вариант инфаркта принимают за острый приступ панкреатита, прободение язвы желудка или перитонит. Характерный признак инфаркта в данном случае — мягкий живот без напряжения передней брюшной стенки.
- Астматический инфаркт миокарда достаточно достоверно имитирует приступ астмы: затрудненный вдох, сильная одышка, хриплый выдох. Противоастматические препараты неэффективны.
- Безболевой мелкоочаговый инфаркт — часто возникает у диабетиков, и сопровождается слабостью, одышкой и учащенным сердцебиением. Часто признаки пропадают через некоторое время, однако пациенту необходима госпитализация.
- Церебральная форма протекает во сценарию ишемического инсульта: сильно болит голова, речь становится невнятной. возникает дезориентация, возможны обмороки.
Определить инфаркт миокарда при атипичных формах помогает срочный анализ крови.
Острый период инфаркта
Наступает за острейшим периодом: формируется очаг некротического поражения тканей, а с ним начинается резорбционно-некротический синдром. Общая реакция тканей организма на попадание погибших клеток миокарда в кровоток сопровождается нарушением сердечно-сосудистой деятельности. В целом, если инфаркт миокарда протекает без осложнений, данная фаза занимает 7-10 дней.
Именно в первую декаду после острейшей фазы возможен рецидивирующий инфаркт с высоким уровнем летальности.
Подострый период
На месте некроза тканей постепенно формируется рубец. Сроки его формирования зависят, в первую очередь, от площади поражения и состояния прилегающих тканей миокарда. В среднем стадия длится до полутора месяцев при отсутствии осложнений и рецидивов.
Постинфарктный период
Сформированный рубец уплотняется, а организм начинает адаптироваться к новому состоянию, запуская компенсаторные механизмы. Начинается реабилитация. которая занимает полгода-год.
Что делать больному при инфаркте?
К большому сожалению, во время приступа рядом не всегда находятся люди, которые могли бы помочь. Поэтому важно знать, что предпринимать, если заболевание застало человека в момент, когда рядом никого нет. Первое правило – не паниковать. Паника способна усугубить ситуацию. Человек должен понимать, что первую неотложную помощь при инфаркте можно оказать себе самому. Естественно, в первую очередь, нужно вызвать врача, объяснить, как пройти в дом или квартиру и оставить на всякий случай открытой входную дверь. Далее, необходимо обеспечить наличие свежего воздуха в помещении. Для этого можно открыть окна или включить кондиционер. Следует положить под язык нитроглицерин, который, проникнув в кровь, облегчит болезненные ощущения. Также помочь в первые минуты приступа может аспирин. Препарат способствует разжижению крови и облегчает симптомы заболевания. Для более быстрого действия препарата таблетку нужно разжевать.
Человек должен присесть или прилечь так, чтобы верхняя часть туловища находилась немного выше, чем нижняя. Ноги следует согнуть в коленях. Именно такое положение тела максимально обеспечивает кровоснабжение. Далее необходимо ждать неотложной медицинской помощи.
Лечение
При обращении к врачу на ранних стадиях инфаркта, можно избежать хирургического вмешательства: современные препараты восстанавливают кровообращение и функции миокарда. ограничивают область некроза и снижают риски осложнений.
Оперативное вмешательство показано в острых состояниях. Как правило проводится:
- аортокоронарное шунтирование, которое создает путь для тока крови в обход закупоренного участка артерии;
- ангиопластика коронарной артерии, при которой место закупоривания или сужения расширяется и дополнительно стентируется — внутрь аорты помещается каркас, препятствующий повторному закупориванию.
Последствия и осложнения
Соблюдение всех врачебных предписаний в период реабилитации и после позволяет свести к минимуму осложнения, которые возникают в отсроченной перспективе. В первые часы и дни пациенту угрожают:
- внезапная остановка сердца;
- разрыв межжелудочковой стенки;
- тромбэмболия;
- психоз, повышение тревожности, повышенная психомоторная активность;
- аритмия;
- острая левожелудочковая недостаточность;
- острая правожелудочковая недостаточность;
- кардиогенный шок;
- ранняя аневризма сердца.
Перечисленные осложнения имеют катастрофический уровень летальности, потому в течение 10-15 суток с момента наступления острой фазы инфаркта пациенту необходимо находиться под наблюдением врачей в стационаре.
Поздние осложнения возникают уже в период реабилитации, и могут поддаваться коррекции:
- хроническая сердечная недостаточность;
- поздняя аневризма сердца в области рубца;
- постинфакртный синдром;
- пристеночный тромбоэндокардит с образованием тромбов в сердечных камерах;
- кардиосклероз с последующими нарушениями сердечной деятельности.
Поздние последствия инфаркта
По окончании острого периода заболевания могут развиваться так называемые поздние последствия. К ним относятся осложнения, которые появляются через 10 дней после манифестации ИМ и позже :
- постинфарктный синдром Дресслера, возникает через 2-6 недель после манифестации инфаркта миокарда и проявляется воспалением перикарда, плевры, альвеол, суставов и другими патологическими изменениями;
- тромбоэндокардит с тромбоэмболическим синдромом (возникновение пристеночного тромба в полости сердца, на клапанах сердца);
- поздняя постинфарктная стенокардия, которая характеризуется возникновением или учащением приступов стенокардии. Ее частота колеблется от 20 до 60%.
Некоторые больные, перенесшие острый инфаркт миокарда, находятся в группе высокого риска по развитию повторных осложнений ишемической болезни сердца и прежде всего — рецидива инфаркта миокарда, нестабильной стенокардии. Это связано с тем, что у больных с острым коронарным синдромом наряду с наличием атеросклеротической бляшки, которая осложнилась разрывом и перекрыла просвет коронарной артерии, существуют бляшки и в других артериях. Именно они могут служить причиной повторных эпизодов сердечно-сосудистых событий, вероятность которых очень высока .
Реабилитация и профилактика повторного инфаркта
После стабилизации состояния и восстановления сердечной деятельности начинается длительный и сложный период реабилитации. В течение долгого времени пациенту будет необходим прием ряда препаратов поддерживающей терапии. Антиагрегантные препараты, например, Фазостабил, необходимо будет принимать пожизненно.
Двигательную активность необходимо восстанавливать в качестве профилактики повторного инфаркта, однако действовать нужно плавно. При отсутствии негативных симптомов запрет на ходьбу снимают уже на 2-3й день пребывания в стационаре, однако высокая интенсивность ходьбы, бег, танцы и любые спортивные хобби для пациента под запретом если не навсегда, то минимум до полной реабилитации.
Режим питания придется изменить — после инфаркта миокарда под запрет попадает весь фаст-фуд, жирное мясо, острые приправы, маринады, соусы. Избыточно соленая пища провоцирует отеки, жареные блюда и копчености ускоряют развитие атеросклероза. Разрешенными остаются постное мясо и рыба, практически все фрукты и овощи, большинство круп, молочные продукты. Количество приемов пищи придется увеличить минимум до 4-5 в сутки.
Социальная активность для пациента не запрещена, но должна нести позитивную окраску: минимум стрессовых ситуаций, сильных переживаний, волнений. На пользу пойдет общение с животными, доброжелательными людьми.