Причины пиелонефрита
Пиелонефрит вызывается бактериальной инфекцией. Воспаление часто обусловлено одновременной деятельностью микроорганизмов различного вида, активизировавшихся на фоне действия предрасполагающих факторов.
Инфекция может попасть в почку восходящим путём – через мочеточник, например, из мочевого пузыря (в этом случае пиелонефрит является осложнением цистита) или из половых органов, что особенно характерно для женщин: мочеиспускательный канал (уретра) женщины короткий, что облегчает проникновение инфекции. Именно поэтому пиелонефрит в возрасте 18-30 лет встречается у женщин чаще, чем у мужчин.
Другой путь проникновения – с током лимфы или крови. С кровью инфекция может быть перенесена даже из отдаленных очагов воспаления (например, при тонзиллите, фурункулёзе, нагноении раны).
Факторы, способствующие развитию пиелонефрита
В большинстве случаев для развития пиелонефрита требуется влияние местных предрасполагающих факторов, среди которых:
- нарушение оттока мочи из почки;
- нарушение кровотока в почке;
- заболевания близлежащих органов (прежде всего, кишечника);
- системные заболевания (сахарный диабет и др.).
Среди этих факторов наиболее значимым является нарушение оттока мочи. Застой мочи создаёт среду, благоприятную для размножения бактерий, поэтому при нарушении оттока мочи из почки пиелонефрит является ожидаемым заболеванием.
Нарушение оттока мочи может быть следствием:
- простатита или гиперплазии предстательной железы (аденомы простаты). Подобные заболевания наблюдаются у многих мужчин в возрасте от 30 лет, и чем выше возраст, тем вероятнее заболевание;
- мочекаменной болезни;
- беременности (рост матки приводит к сдавливанию мочеточника. Также сказываются и гормональные изменения).
Стадии пиелонефрита
Несмотря на бурное течение инфекционно-воспалительного процесса в почках, выделяют отдельные стадии его развития. Для каждой характерны достаточно выраженные патоморфологические изменения в почечных структурах.
На начальном этапе патологии в тканях накапливается обильный экссудат, состоящий из водянистой, слегка мутноватой серозной жидкости, насыщенной белками. Это приводит к пока еще незначительному увеличению, напряжению парных органов, периваскулярной инфильтрации. Если больной игнорирует первые дискомфортные ощущения начального этапа, за медицинской помощью не обращается, то патология прогрессирует с последующим гнойно-деструктивным поражением почек.
На следующей стадии развивается апостематозный пиелонефрит – острый гнойно-воспалительный процесс с образованием множественных абсцессов в паренхиме, выраженными признаками общей интоксикации организма. При отсутствии адекватной терапии размеры мелких гнойничков увеличиваются, они сливаются с формированием единого крупного очага, или карбункула. Значительно повышается вероятность абсцесса, спровоцированного прорывом гнойника и проникновением патологического экссудата в расположенные рядом почечные структуры. Они необратимо повреждаются, на их местах образуются соединительные ткани, лишенные какой-либо функциональной активности.
Симптомы пиелонефрита
Различают острый и хронический пиелонефрит.
Симптомы острого пиелонефрита
Пиелонефрит, протекающий в острой форме, начинается внезапно. Основные симптомы следующие:
- высокая температура (39-40° C);
- обильный пот;
- озноб;
- общая слабость;
- боль, концентрирующаяся в области поясницы (при одностороннем пиелонефрите – с одной стороны). Боль носит тупой характер, но может быть очень сильной.
Пиелонефрит часто протекает на фоне затрудненного оттока мочи, но проблемы с мочеиспусканием не являются собственным симптомом данного заболевания.
Симптомы хронического пиелонефрита
Если в процессе лечения остроту симптомов удалось снять, но воспаление полностью не прекратилось, пиелонефрит переходит в хроническую форму. Нередко хронический пиелонефрит развивается и без предшествующего ему острого процесса.
Хронический пиелонефрит проявляет себя ноющей тупой болью в области поясницы, особенно в холодную и сырую погоду. Возможны периоды обострения, в которые острота симптомов возвращается снова.
Часто хронический пиелонефрит протекает скрытно. Может держаться умеренно повышенная температура тела (37-37,5° C), причина которой долго остаётся неизвестной. Нередко хронический пиелонефрит случайно обнаруживается при врачебном обследовании, вызванном совсем другими жалобами пациента.
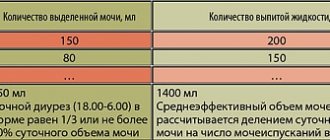
Не выявленный вовремя и оставленный без лечения хронический пиелонефрит приводит к развитию хронической почечной недостаточности, на ранних стадиях проявляющей себя увеличенным количеством ночных мочеиспусканий (от двух и более за ночь).
Симптоматика острого пиелонефрита у мужчин
Так как у мужчин патология развивается преимущественно из-за сужения мочеиспускательного канала, разрастания тканей, наличия опухолевидных образований, то симптоматика пиелонефрита осложняется и признаками первичной болезни:
- угнетением аппетита, приводящим к снижению веса;
- слабостью, быстрой утомляемостью;
- затрудненным мочеиспусканием;
- болезненностью в нижней части спины;
- ощущением неполного опорожнения мочевого пузыря, постоянной жаждой;
- частыми позывами к мочеиспусканию.
Как и у женщин, у мужчин острый пиелонефрит протекает с признаками общей интоксикации организма. Это высокая температура, озноб, чрезмерное потоотделение. Если в моче появились темные кровяные прожилки или примеси свежей крови, то это может указывать на смещение камня.
Методы диагностики пиелонефрита
Неявный характер хронического пиелонефрита способствует его распространённости (в хронической форме пиелонефрит встречается гораздо чаще, чем в острой).
Между тем, пиелонефрит, в том числе и хронический, – это серьёзное заболевание, которое нельзя оставлять без лечения. Каждое обострение пиелонефрита вовлекает в воспаление всё новые участки ткани почек. В результате воспаления ткань отмирает, и в этом месте возникает рубец. Чем больше таких рубцов, тем меньше остаётся нормально функционирующей ткани. Почка сморщивается и перестаёт работать.
Диагностика пиелонефрита проводится с применением лабораторных и инструментальных методов.
Общий анализ мочи
Общий анализ мочи выявит наличие воспалительного процесса. Для пиелонефрита характерно увеличение количества лейкоцитов, а также присутствие бактерий (в норме бактерии в моче не должны обнаруживаться). Вероятно также присутствие белка и глюкозы. Однако подтвердить диагноз пиелонефрит общий анализ мочи не может, так подобные результаты могут быть и при других заболеваниях.
Подробнее о методе диагностики
Анализ мочи по Нечипоренко
При подозрении на пиелонефрит проводится анализ мочи по Нечипоренко. При пиелонефрите следует ожидать повышенное количество лейкоцитов и эритроцитов, а также присутствие цилиндров (в норме они отсутствуют).
Подробнее о методе диагностики
УЗИ почек и надпочечников
УЗИ почек позволяет диагностировать пиелонефрит. С помощью УЗИ могут быть определены размеры почки (пораженная почка уменьшается в размере), обнаружены деформации чашечно-лоханочной системы и камни в почке.
Подробнее о методе диагностики
Экскреторная урография
Урография также может использоваться диагностики пиелонефрита. По сравнению с УЗИ почек у неё есть ряд преимуществ, в частности, она покажет состояние не только почек но и мочевыводящих путей. При наличии опухоли и камня, урография даст возможность оценить, как они влияют на отток мочи.
Подробнее о методе диагностики
Компьютерная томография (КТ)
Компьютерная томография почек используется, когда данных уже проведённых иных исследований недостаточно. В частности, она применяется для дифференциальной диагностики – при необходимости отличить одно заболевание от другого.
Подробнее о методе диагностики
Записаться на диагностику Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Факторы риска
Врачи выделяют целый ряд факторов, способных предрасполагать к поражению почек острым пиелонефритом. Вероятность его развития возрастает при наличии следующих патологических состояний:
- врожденной или приобретенной аномалии строения почек, мочевыводящих протоков, уретры, мочевого пузыря;
- иммунодефицитных состояний, включая ВИЧ;
- мочекаменной болезни;
- сахарного диабета, при котором особенно интенсивно растут и размножаются патогены из-за присутствия глюкозы;
- предшествующих травматических повреждений спинного мозга, органов, расположенных в брюшной полости;
- любого воспалительного хронического заболевания, при котором формируются инфекционные очаги;
- гиперплазии предстательной железы, простатита.
Предрасположены к возникновению острого пиелонефрита пожилые люди, в том числе из-за наличия в этом возрасте ряда хронических заболеваний внутренних органов. Также его развитие может быть спровоцировано хирургическим вмешательством или медицинской манипуляцией.
Методы лечения пиелонефрита
Лечение пиелонефрита должно осуществляться под наблюдением врача, который на исследований установит данный диагноз, назначит курс лечения, будет следить за ходом выздоровления. Очень важно не только лечить сам пиелонефрит, но и устранить причины, приведшие к развитию заболевания.
По поводу лечения пиелонефрита в Москве Вы можете обратиться в АО «Семейный доктор». Лечение заболевания проводят врачи урологи.
Врачи «Семейного доктора» обладают высокой квалификацией и богатым опытом лечения пиелонефрита у детей и взрослых, что позволяет реализовать индивидуальный подход, учитывающий особенности каждого конкретного случая заболевания.
Медикаментозное лечение
Лечение пиелонефрита проводится с помощью антибактериальной терапии и противовоспалительных препаратов. Для укрепления иммунитета используются иммуномодуляторы и поливитамины. При хроническом пиелонефрите также назначаются мочегонные средства и препараты, улучшающие почечный кровоток.
Записаться на прием Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Пиелонефрит острый — симптомы и лечение
Стационарное лечение обычно требуется для беременных, детей, пожилых людей, пациентов с ослабленным иммунитетом, плохо контролируемым диабетом, после трансплантации почек и, конечно же, всех людей с обструкцией мочевых путей. Также желательно госпитализировать людей с острым пиелонефритом единственной существующей или единственно функционирующей почки. Здоровые, молодые, небеременные женщины, которые болеют неосложнённым пиелонефритом, могут лечиться амбулаторно.
Обычно острый пиелонефрит требует исключительно медикаментозного лечения. Показания к хирургическому лечению возникают крайне редко.
Основу лечения острого пиелонефрита составляют антибиотики и нестероидные противовоспалительные средства. НПВС уменьшают болевой синдром, ослабляют симптомы интоксикации и помогают справиться с высокой температурой. Антибактериальная терапия острого пиелонефрита требует отдельного разбора.
Первоначальный выбор антибиотика при остром пиелонефрите является эмпирическим. Через 4-7 дней антибактериальная терапия может быть скорректирована по результатам посева мочи. Эмпирический выбор антибиотика остаётся на усмотрение лечащего врача.
В национальных рекомендациях в качестве средства выбора при остром пиелонефрите указаны фторхинолоны второго и третьего поколения.[4] Тоже самое сказано и в рекомендациях Европейской ассоциации урологов. Между тем, ещё в 2016 году FDA (Управление по контролю качества пищевых продуктов и лекарственных препаратов) рекомендовала отказаться от использования данных антибиотиков из-за большого количества осложнений в отношении связок, суставов и периферических нервов.[6] Поэтому в качестве первой линии терапии рекомендуют использовать цефалоспорины третьего поколения.
Наиболее широко используемым цефалоспорином третьего поколения является цефтриаксон. Активно практикуется ступенчатая терапия с плавным переходом от внутривенно вводимого антибиотика к его пероральному аналогу. С внутривенного цефтриаксона можно перейти на пероральный цефиксим, который также относится к цефалоспоринам третьего поколения. Цефиксим больше известен под своими торговыми названиями: «Супракс», «Супракс солютаб» и «Панцеф».
Часто можно встретить комбинацию из двух антибиотиков для лечения острого пиелонефрита. Как правило, комбинируют цефалоспорины с фторхинолонами или аминогликозидами. Аминогликозиды в виде амикацина обладают явным нефротоксическим действием, поэтому их использование для эмпирической терапии оправдано только в тяжёлых случаях. В целом выбор антибиотика — на усмотрение лечащего врача.[9]
Показания к оперативному лечению возникают при гнойной форме воспаления и остром вторичном пиелонефрите. При вторичном пиелонефрите главная цель хирургического вмешательства состоит в дренировании мочи. Это можно сделать как путём установки почечного стента, так и благодаря чрезкожной пункционной нефростомии.
Гнойная форма острого пиелонефрита требует ревизии и декапсуляции почки, вскрытия гнойных очагов или даже нефрэктомии при гнойном разрушении большей части почки.[4]
Профилактика пиелонефрита
Несмотря на то, что антибиотики излечивают пиелонефрит, они остаются нежелательной мерой для беременной женщины. Поэтому для того, чтобы уберечься от этого заболевания, следует проводить профилактику:
- После обсуждения с лечащим врачом принимайте Синергин. В отличие от многих других антиоксидантных комплексов, Синергин разрешен беременным.
- Не следует допускать переохлаждения. Опасны не столько локальное переохлаждение, сколько системные – купание в холодной воде, сидение под сквозняком, хождение по холодному полу.
- В случае, если беременность запланированная, следует до зачатия вылечить все заболевания мочевого пузыря и мочеточников.
- Во время беременности обязательно сдавать анализ мочи, и в случае положительного анализа на бактерии, сразу начинать лечение.
Каждая беременная женщина хочет, чтобы ее ребенок родился и вырос здоровым и счастливым. И если счастье ребенка зависит от нее только частично, то его здоровье на время беременности – целиком и полностью.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИ ЭКСПЕРТОВ.
Инструментальные исследования
Инструментальная диагностика необходима не только для обнаружения поражения почек. Он проводится для выяснения локализации патологического процесса, степени его выраженности, а также факторов, предрасполагающих к развитию острого пиелонефрита. Наиболее информативны результаты следующих инструментальных исследований:
- УЗИ. С помощью ультразвука удается с высокой точностью дать оценку плотности парных органов, их форме и размерам. На острое воспаление указывают аномальные значения этих диагностических критериев, неравномерное понижение эхогенности.
- КТ. Проведение компьютерной томографии позволяет получить рентгенологическую картину в виде тончайших послойных срезов.
- Экскреторная урография. Диагностическая методика, направленная на обследование всех органов мочевыделительной системы. Они хорошо визуализируются на снимках за счет предварительного внутривенного введения контрастного вещества.
- Цистография. Исследование помогает определить пузырно-мочеточниковый рефлюкс, провоцирующий обратный заброс мочи. Оно заключается в рентгенологическом исследовании мочевого пузыря, предварительно заполненного контрастным веществом.
Также проводится дифференциальная диагностика для исключения патологических состояний, которые проявляются похожими симптомами, например почечной недостаточности.
Клинические проявления пиелонефрита у беременных
Во время вынашивания беременности женский организм подвергается высоким нагрузкам. Из-за постоянно растущей матки может расстраиваться работа внутренних органов. В сочетании с гормональными колебаниями и ослаблением иммунной защиты это нередко становится причиной развития острого пиелонефрита, особенно во втором и третьем триместрах.
Основная причина инфекционно-воспалительного поражения почек у беременных – ущемление растущей маткой мочеточников. В результате нарушения полноценного оттока мочи создаются благоприятные условия для увеличения популяции патогенных микроорганизмов. Нередко пиелонефрит развивается на фоне цистита – острого или хронического воспалительного поражения слизистого слоя мочевого пузыря.
Ведущие признаки заболевания в детском возрасте
Вследствие несовершенства иммунной системы, особенностей кровообращения заболевание в детском возрасте протекает особенно тяжело. Оно проявляется повышенной температурой тела, ознобом, лихорадочным состоянием. Ребенок страдает от приступов тошноты и рвоты, опоясывающих болей, слабости, сонливости, обезвоживания. Из-за диспепсических расстройств отсутствует аппетит.
Любая жалоба ребенка на дискомфорт в области почек должна стать сигналом для незамедлительного обращения за медицинской помощью. Самостоятельно поставить диагноз и провести грамотное лечение невозможно. С помощью данных ряда лабораторных исследований врач определит природу инфекционных возбудителей и назначит соответствующие антибиотики.