Нередко в своей практике пульмонологи сталкиваются с пациентами, страдающими от апноэ сна. Подходы к лечению таких людей имеют свои особенности. Понимание проблемы, умение правильно поставить диагноз и подобрать эффективные способы коррекции нарушения дыхания во сне позволяет врачу значительно увеличить эффективность лекарственной терапии, остановить прогрессирование основной болезни, улучшить состояние человека и качество его жизни. В этой статье мы расскажем о том, что такое апноэ сна, и поговорим о тактике ведения больных с этим синдромом врачом-пульмонологом.
Синдром апноэ сна проявляется спонтанными остановками дыхания более чем на 10 секунд
Синдром обструктивного сонного апноэ — что это?
Патология является расстройством дыхательной функции, для которой характерны периодические остановки дыхания во сне. Также к признакам нарушения относят сильный храп и выраженную дневную сонливость.
Синдром обструктивного апноэ сна – потенциально опасное для жизни состояние! Оно приводит к нарушению отдыха и влияет на обмен веществ в клетках организма.
Пациенты с синдромом обструктивного апноэ входят в группу риска по развитию:
- сердечно-сосудистых заболеваний
- ожирения
- сахарного диабета
- хронических патологий дыхательных путей
Кроме того, отсутствие нормального отдыха провоцирует снижение трудоспособности и в общем ухудшает качество жизни человека.
Что происходит с человеком во сне?
Для здорового сна характерна определённая физиологическая структура, состоящая из следующих стадий:
- Стадия бодрствования
- Первая стадия сна или фаза засыпания
- Вторая стадия сна или фаза лёгкого сна
- Третья фаза глубокого сна
- Четвёртая фаза глубокого сна, а также
- Фаза быстрого сна или REM-фаза (REM — от английского «Rapid Eye Movement» — «быстрое движение глазных яблок»).
В течение одной ночи человек обычно проходит через 4 — 6 циклов сна, состоящих из различных стадий, для которых характерно определённое количество соответствующих фаз сна. Один такой цикл длится приблизительно 90 минут.
Фазы глубокого сна жизненно необходимы организму для физического восстановления, в то время как в течение REM-фаз мозг человека перерабатывает духовную и эмоциональную информацию, полученную в течение дня. В отличие от первой и второй стадий сна во время фазы глубокого сна напряжение мускулатуры («мышечный тонус») значительно снижается. Самый расслабленный мышечный тонус характерен для REM-фазы, когда наиболее интенсивны сновидения. Во время этой фазы отмечаются типичные быстрые движения глазных яблок, что и определило ее название.
Больной, страдающий апноэ, не достигает ночью фаз глубокого сна, так как он постоянно пробуждается в результате сигналов тревоги, посылаемых организмом при остановке дыхания. Это в значительной мере ухудшает самочувствие больного днём.
Причины и симптомы
Синдром обструктивного апноэ может возникать под действием как одного, так и целого ряда факторов. В их числе:
- аномалии развития (крупный язык, смещенная назад маленькая нижняя челюсть)
- анатомические дефекты на уровне носа и глотки (полипы, искривление перегородки и др.)
- увеличение миндалин
- аденоиды
- избыточная масса тела
- эндокринные заболевания (снижение функции щитовидной железы и др.)
- заболевания нервной системы со снижением мышечного тонуса (миодистрофии, инсульты и др.)
- злоупотребление алкоголем
- курение
- прием некоторых лекарственных препаратов (транквилизаторов, снотворных и др.)
- хронические заболевания легких с сужением дыхательных путей и их воздушной проходимости (бронхиальная астма и хроническая обструктивная болезнь легких)
- аллергические реакции
Для патологии характерны следующие клинические проявления:
- выраженная дневная сонливость
- снижение работоспособности
- раздражительность
- депрессия
- набор веса
- учащенное ночное мочеиспускание
- утренние головные боли
- повышение артериального давления после сна
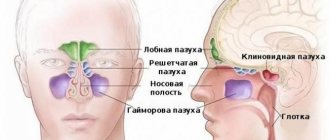
Уровень обструкции — полость носа
Существует немало заболеваний, вызывающих обструкцию полости носа. Основные из них: искривление перегородки носа, хронический ринит, полипозный синусит. Все они являются причиной назальной обструкции и пусковым фактором храпа. Устраняются они хирургическими методами лечения: септопластикой, вазотомией или частичной конхотомией нижних носовых раковин, полипотомией или полисинусотомией.
Классификация
Выделяют несколько степеней тяжести апноэ в зависимости от количества его эпизодов в час:
- Легкая. Для нее характерно 5-14 эпизодов остановок дыхания. При этой степени пациент обычно не ощущает никакого дискомфорта. В некоторых случаях он может жаловаться на дневную сонливость
- Средняя. Характеризуется 15-29 эпизодами апноэ. Близкие пациента могут жаловаться на сильный храп и остановки дыхания. У больных повышается риск развития инфаркта и инсульта. Пациенты с этой формой страдают от головной боли по утрам, нарушений сердечного ритма, повышенного артериального давления, увеличения массы тела, учащенного ночного мочеиспускания
- Тяжелая. Для этой стадии характерна постоянная дневная сонливость, которая нарушает нормальную жизнедеятельность. Если не проводить своевременное лечение, в дальнейшем возможны такие осложнения, как гипертоническая болезнь, стенокардия (особенно в ночное время), хроническая легочная и дыхательная недостаточность. Нередко к осложнениям присоединяются ишемическая болезнь сердца, сахарный диабет 2 типа, существенно повышаются риски развития инсульта и инфаркта, а также внезапной смерти во время сна
Основные признаки
Типичные симптомы апноэ – это:
- головная боль после пробуждения, которая развивается вследствие кислородного голодания клеток мозга;
- ощущение усталости даже после продолжительного спокойного сна, вызванное частыми кратковременными просыпаниями после приостановки дыхания;
- раздражительность, связанная с накапливающейся усталостью;
- ухудшение памяти, внимания и работоспособности;
- беспокойный сон, частые кошмары;
- сухость во рту по утрам;
- постоянная заложенность носа, гнусавая речь.
Медики различают три стадии заболевания: у пациента с легкой формой дыхательные движения останавливаются свыше 5, но не более 10 раз в течение часа сна, при среднем апноэ наблюдается от 11 до 20 остановов, а в тяжелой форме – более 20 задержек.
У вас появились симптомы апноэ?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону
Осложнения
Своевременное лечение храпа и апноэ следует проводить сразу же после выяснения причин и сопутствующих факторов. В противном случае возможно развитие серьезных осложнений и рисков для жизни.
Пациенты с патологиями страдают от:
- снижения концентрации внимания, что может послужить причиной травм в повседневной жизни, в быту (в том числе ДТП)
- повышенного артериального давления (преимущественно в утренние часы)
- нарушений сердечного ритма
Также синдром обструктивного апноэ может спровоцировать инфаркт и инсульт, хронические легочные патологии: бронхиальную астму, бронхит, ХОБЛ и др.
Как проявляется заболевание: основные симптомы
Во сне мышцы гортани расслабляются, дыхательные пути сужаются, прекращается доступ воздуха. В результате происходит остановка дыхания, из-за человек просыпается. Затем дыхание снова восстанавливается, и это повторяется несколько раз за ночь. Частые пробуждения ухудшают качество сна, поэтому днем человек чувствует себя вялым и сонным. Основные проявления апноэ классифицируют на дневные и ночные.
Временная задержка дыхания характеризуется следующими проявлениями в дневное время:
- снижением концентрации внимания;
- постоянным желанием спать;
- апатичным настроением;
- головными болями;
- болезненными ощущениями в области сердца;
- сухостью в ротовой полости;
- снижением половой активности;
- раздражительностью.
Ночью апноэ проявляется в виде:
- обильного потоотделения;
- бессонницы;
- панических приступов;
- храпа;
- ощущения удушья;
- непроизвольного отхода мочи;
- скрежета зубов.
Больной может видеть реалистичные сны и просыпаться несколько раз за ночь от ощущения нехватки воздуха.
Диагностика
Обследование при подозрении на обструктивное ночное апноэ включает полисомнографию.
Она является золотым стандартом диагностики и позволяет вычислить количество эпизодов апноэ во сне, их длительность и степень выраженности происходящих в организме изменений.
Также может выполняться кардиореспираторное мониторирование. Данный метод диагностики является скрининговым и также позволяет выявить остановки дыхания и эпизоды храпа во сне. В рамках обследования определяется уровень кислорода при нарушениях дыхания. Врач может выявить и связь между СОАС и нарушениями проводимости и ритма сердца, повышенным артериальным давлением.
При необходимости пациент также проходит и другие инструментальные и лабораторные исследования. Они позволяют выявить внутренние нарушения в работе организма.
Пациентов направляют на консультации к сомнологу, отоларингологу и другим специалистам. Каждый из специалистов узкого профиля может назначать определенные обследования. Так, например, лор обычно проводит фаринго-, ларинго- и риноскопию. При необходимости под наркозом выполняется видеослипэндоскопия. Эта диагностика позволяет выявить синусит, ринит, хронический тонзиллит и другие врожденные и приобретенные патологии, которые могут стать причиной нарушения дыхания в ночное время.
В распознавании обструктивного ночного апноэ важен и контакт с родственниками пациента. Именно они могут первыми установить факт остановок дыхания во сне.
Как устанавливают диагноз
В настоящее время существует немало способов диагностики апноэ. Некоторые из них можно применять даже в домашних условиях. Вы можете попросить близкого человека понаблюдать за вами во время сна и подсчитать количество задержек дыхания либо оставить рядом с собой диктофон и записать звук собственного дыхания, а утром проанализировать запись. Если ваши подозрения подтвердятся, то необходимо обратиться к врачу-сомнологу, который может назначить:
- сомнографию – исследование, проводимое в условиях медицинского стационара во время ночного сна, с подключенными к телу датчиками, фиксирующими физиологические показатели организма;
- пульсометрию – измерение частоты пульса при помощи электронного прибора, прикрепленного к телу;
- пульсоксиметрию – определение уровня кислорода в тканях;
- суточное ЭКГ – исследование при помощи мобильного прибора с прикрепляемыми к телу электродами для снятия показаний активности сердца.
Также врач назначает клинический анализ крови для определения уровня сахара, ЛПНП, триглицеридов и С-реактивного белка. Могут понадобиться и другие исследования или консультации с профильными специалистами для уточнения причин апноэ у взрослых и определения оптимальной схемы лечения.
Лечение апноэ
Терапия проводится с целью устранения как симптомов патологии, так и ее причин. Это позволяет избавить пациента от проявлений синдрома и существенно повысить качество его жизни. Лечение носит индивидуальный характер. Подходящие методики подбираются исключительно врачом. Причем зачастую к работе с пациентом привлекается не один, а несколько специалистов узкого профиля. Это могут быть отоларингологи, сомнологи, эндокринологи, неврологи и др.
Пациентам назначают:
- СИПАП-терапию. Она актуальна при средней и тяжелой форме патологии. Эффект от терапии проявляется уже после первой ночи. У пациента снижается дневная сонливость, улучшается настроение, нормализуется артериальное давление и в целом повышается качество жизни. СИПАП-терапия – лечение, направленное на устранение остановок дыхания во сне с помощью специального аппарата. Он представляет собой компактное устройство, состоящее из компрессора, увлажнителя, длинной трубки и носовой или носо-ротовой маски. Спать в аппарате можно абсолютно в любой позе. Он не доставит никакого дискомфорта, работает бесшумно и совершенно не мешает окружающим людям. Аппарат нагнетает очищенный и увлажненный воздух в дыхательные пути спящего и параллельно анализирует, достаточна ли сила данного потока или нужно ее увеличить, то есть он «понимает», что возникло апноэ, и устраняет его. В итоге человек высыпается и лучше себя чувствует в течение дня
- Специальные комплексы упражнений. Они направлены на повышение тонуса мышц мягкого неба
- Прием определенных лекарственных препаратов. Они позволяют снизить отечность слизистых оболочек, устранить воспалительный процесс, нормализовать гормональный фон и достичь других выраженных результатов
- Ношение специальных капп. Такие конструкции производятся индивидуально под каждую челюсть и устанавливаются в ротовую полость непосредственно перед сном. Специальные капы гарантируют нормальную циркуляцию воздуха, так как обеспечивают выдвижение вперед нижней челюсти. Это позволяет предотвратить смыкание стенок глотки и гарантирует свободное прохождение воздуха через дыхательные пути. Данный метод лечения обструктивного апноэ сна и храпа подходит мужчинам и женщинам, применяют его при легкой степени тяжести патологии, в том случае, когда ее причиной стали нарушения строения нижней челюсти
Пациентам с врожденными или приобретенными аномалиями носоглотки проводят хирургические вмешательства. Операции допустимы при храпе или апноэ легкой и средней степени тяжести. При тяжелых формах патологии оперативные вмешательства противопоказаны.
В результате одного из исследований американского Национального Института Здоровья выяснилось, что отсутствие гравитации позволяет астронавтам не храпеть во сне. А вот оставшимся на Земле людям приходится иметь дело с силой притяжения. Она приводит к западению языка в положении на спине и возникновению храпа. Об особенностях этого недуга мы поговорили с Романом Вячеславовичем Бузуновым, президентом Российского общества сомнологов, заслуженным врачом РФ, профессором, доктором медицинских наук, ведущим российским экспертом по бессоннице, храпу, апноэ сна и СИПАП-терапии.
Каковы основные причины храпа?
Причин храпа и обструктивного апноэ сна (болезни остановок дыхания во сне) множество: лишний вес, курение, употребление алкоголя, длинный небный язычок и низкое мягкое небо, ретрогнатия и микрогнатия (маленькая, смещенная назад нижняя челюсть), ОРВИ, аденоиды и гипертрофия небных миндалин, искривление носовой перегородки, носовые полипы, аллергический ринит, гипотиреоз, акромегалия (увеличение в размерах языка, разрастание тканей на уровне глотки и сужение просвета дыхательных путей), прием снотворных, транквилизаторов и даже беременность.
Стоит обратить внимание на то, что эта проблема распространена не только среди взрослых. Храпит примерно 10–14% детей, а синдром обструктивного апноэ сна (СОАС) встречается у 2%. Иными словами, сейчас в Москве примерно 40–50 тысяч детей с СОАС. В 90% причиной детского храпа являются аденоиды и гипертрофия миндалин, дальше идет аллергический ринит, как их предшественник, и детское ожирение, которое сейчас активно развивается, особенно в США. Есть и более редкие причины, например, различные деформации челюстно-лицевого скелета.
Чтобы подчеркнуть серьезность проблемы, начну немножко издалека. Как вы думаете, почему родившийся младенец спит по 16 часов?
Скорее всего, ему нужно много энергии для формирования организма…
Вы рассуждаете верно. Дело в том, что в среднем ребенок рождается с весом 3,5 кг, а к совершеннолетию, если это мальчик, он достигает веса примерно 70 кг. То есть масса тела увеличивается в 20 раз. Фактически мозг, если говорить глобально, занимается ночью строительством и поддержкой жизнедеятельности органов и систем.
Вторая задача – переработка информации. Младенцу сны снятся в среднем на протяжении 6 часов, а взрослому – от силы 1,5–2 часа. Почему? Потому что за первые 6 лет жизни ребенок узнает 80% всей аудиовизуальной информации, с которой столкнется за всю свою жизнь. А в REM-сне (от англ. rapid eye movement – быстрое движение глаз) происходит обработка информации, каталогизация. То есть мозг думает, что забыть, как заспать проблему, какие решения принять и как адаптироваться к окружающей среде. Во сне также формируется долговременная память.
А теперь представьте себе, что при апноэ сна его качество существенно нарушается. Это не просто храп, это остановка дыхания во сне. Их бывает несколько сотен за ночь. Они нарушают структуру сна, его стадии, циклы, и получается, что сон уже не может выполнять свою строительную и информационную функции. Храпящие дети и дети с апноэ плохо развиваются физически. Они обычно низкорослые, щупленькие, потому что ночью в глубоких стадиях сна продуцируется соматотропный гормон или гормон роста. Дети растут круглосуточно, но пики продукции этого гормона наблюдаются именно ночью, в глубоких фазах сна, которые исчезают при апноэ.
Представьте, что остановка дыхания происходит раз в минуту. Соответственно, раз в минуту мозг просыпается, потому что нечем дышать, и у него нет возможности дойти до глубокой стадии сна. Дальше разрушается REM-сон, и ребенок перестает нормально усваивать информацию, плохо формирует долговременную память. У него развивается синдром дефицита внимания и гиперактивности, ребенок не может адаптироваться к внешней среде, запомнить и сохранить информацию. Его мозг не обеспечивает полноценного формирования нейронных связей.
При длительном отсутствии нормального носового дыхания из-за аденоидов у ребенка формируется «аденоидное лицо»: большой с горбинкой нос, маленькая смещенная назад нижняя челюсть со скученными зубами. Вот и вырастают такие дети маленькими, щупленькими, с дефектами развития лицевого скелета, да еще и с ограниченными умственными способностями.
Да, последствия действительно серьезные. Давайте поговорим о симптомах у детей и взрослых.
У детей СОАС проявляется прерывистым храпом, остановками дыхания во сне с последующими всхрапываниями, беспокойным сном, ночной потливостью, энурезом, который может сохраняться вплоть до 6-7 лет. Иногда у маленьких детей по ночам случается еще и рвота. А днем у ребенка отмечается синдром дефицита внимания, гиперактивность, трудности в учебе и адаптации в детском коллективе.
Какие симптомы проявляются у взрослых?
Тоже храп и остановки дыхания, но у них, как правило, если речь о среднетяжелой степени СОАС, наблюдается резкая дневная сонливость. Человек засыпает, несмотря на все попытки остаться бодрствующим: за компьютером, на совещании, за рулем автомобиля… Отмечается ночная и утренняя артериальная гипертония, потливость головы и шеи по ночам, приступы удушья, ночная отрыжка, головные боли, беспокойный и неосвежающий сон. Половина пациентов в таком случае пожалуется на бессонницу и состояние разбитости утром.
Представьте себе, приходит такой пациент к неврологу и говорит: «Доктор, у меня беспокойный и неосвежающий сон, частые пробуждения среди ночи, утром просыпаюсь уставшим и невыспавшимся. А днем беспокоит сонливость, раздражительность и снижение работоспособности». О чем подумает доктор? О бессоннице. И назначит снотворные или транквилизаторы. Но в этом случае бессонница является симптомом апноэ сна! А в инструкциях по применению к этим препаратам черным по белому написано, что апноэ сна является противопоказанием к их назначению. Транквилизаторы и гипнотики расслабляют мускулатуру и подавляют активность мозга. Апноэ возникают чаще, длятся дольше, а мозг спит и не реагирует на резкое снижение кислорода. В результате увеличивается риск гипертонии, нарушений ритма сердца и внезапной смерти во сне.
Роман Вячеславович, расскажите, пожалуйста, каковы подходы к коррекции храпа?
Тактика зависит от сочетания причин и тяжести. Причины обычно определяются при осмотре. Как я уже сказал, у детей это в 90% случаев аденоиды и большие миндалины. Тяжелое апноэ сна приводит к нарушению физического и психического развития, что требует агрессивного лечения.
Если мы видим у детей аллергические реакции, их нужно активно и длительно лечить, чтобы не допустить развития аденоидов и гипертрофии миндалин. Если же у ребенка выявляют тяжелое апноэ, обусловленное уже развившейся аденотонзиллярной гипертрофией, это 100% показание к хирургическому лечению. Нет смысла ждать чуда, лучше не будет. Храп в легкой степени можно лечить терапевтически, используя те же кортикостероиды, которые достаточно хорошо убирают отек и даже могут приводить к уменьшению аденоидов. Если причиной храпа является ожирение, разбираемся с ним.
Какие рекомендации вы можете дать взрослым по самостоятельному избавлению от храпа?
Предлагаю начать со следующих:
- Если человек курит – расстаться с этой вредной привычкой, отказаться от приема алкоголя незадолго до сна, от приема снотворных и транквилизаторов. Что касается позиционного лечения, важно выбрать правильную подушку. Она не должна быть слишком низкой – в этой ситуации при положении спящего на спине голова запрокидывается, язык западает, и у человека утяжеляется храп. В то же время, подушка не должна быть и слишком высокой: тогда шея находится в неестественно изогнутом положении, что, опять же, может усугубить храп.
- В идеале желательно использовать анатомическую контурную подушку с утолщением под шеей. Она обеспечивает наиболее физиологичное параллельное положение головы по отношению к туловищу. К такой подушке необходимо привыкать в течение нескольких дней. Поначалу она может даже показаться не очень удобной. Но через непродолжительное время сон на ней станет комфортным.
- Кроме всего прочего, важно обеспечить возвышенное положение изголовья. Приподнять его можно при помощи невысокой (10–15 см) подставки, установленной под ножки кровати с головного конца. В этом случае вся кровать оказывается несколько наклоненной. Или же приподнимается только головная часть кровати (функциональная кровать). В данной ситуации даже в положении на спине язык меньше западает. Кроме этого, жидкость перераспределяется в нижележащие части тела, уменьшается отек носоглотки и увеличивается ее просвет.
- Чтобы облегчить ситуацию с храпом, стоит спать на боку и озаботиться вопросом нормализации веса, если у вас есть лишние килограммы. Один из ведущих механизмов развития храпа – ослабление тонуса мышц глотки. Чтобы вернуть его к норме, рекомендуется делать специальные упражнения, укрепляющие мышцы глотки и языка. Во многих случаях при неосложненном храпе это неплохо помогает.
Как может помочь при храпе и апноэ современная медицина?
Все зависит от особенностей конкретно взятого случая. Допустим, я заглядываю в глотку мужчине и вижу у него так называемые «целующиеся» миндалины, значит его с детства не долечили, гипертрофия третьей степени, глотка закрыта на 90%. Удаляем миндалины – и все, мы излечиваем пациента от храпа и апноэ.
Если мы имеем дело с неосложненным храпом, дыхательные пути открыты, нет ожирения, нет смещенной назад нижней челюсти и есть удлиненный небный язычок, потерявший тонус, стоит подрезать его, и он перестанет биться о стенки дыхательных путей. И мы получаем отличный эффект: реально вылечиваем человека таким оперативным вмешательством. Но, если у пациента выраженное смещение нижней челюсти назад и спадение дыхательных путей на уровне корня языка, то есть там язычок, нет его – абсолютно не важно. Ничего не поменяется, если его отрезать. Аналогичная ситуация и при тяжелой степени апноэ сна на фоне ожирения.
В случае тяжелой степени недуга, сопровождающегося ожирением, полностью избавить человека от храпа мы можем лишь в том случае, если он радикально похудеет. Бывает, спрашиваешь пациента: «Сколько килограммов вы набрали с момента появления храпа?» Он говорит, к примеру, 40. А я отвечаю: «Минус 40 килограммов, и вы – здоровый человек, который не храпит».
Встает вопрос, как это сделать?
Да, но важно вот что еще учитывать: на каком-то этапе степень тяжести апноэ такова, что нарушаются обменные процессы. Помните, мы говорили о том, что во сне продуцируется соматотропный гормон? У детей он отвечает за рост, поэтому дети с храпом плохо растут, а у взрослых он несет анаболическую функцию, отвечает за переработку жира в энергию, в мышечную массу. Это фактически анаболик. И если его начинает не хватать, то жир, который отложился в запас, оттуда плохо уходит – раз. Во-вторых, когда у нас серьезно нарушен сон, растет продукция грелина, который повышает аппетит. При этом падает продукция лептина, отвечающего за чувство насыщения. То есть человеку все время хочется есть, он все время заедает этот стресс, а отложившийся в результате этого жир лежит мертвым грузом.
Люди частенько говорят: «Я не стал больше есть, даже как-то себя ограничиваю. Моя жена ест в два раза больше, а полнею я». Дело в том, что человеку просто не хватает кислорода, и все обменные процессы тормозятся. В результате возникает порочный круг: ожирение запускает апноэ, а апноэ на каком-то этапе запускает процесс дальнейшего прогрессирования ожирения.
Кстати, пациенты с морбидным ожирением, когда масса тела превышена на 50% от нормальных ее значений, и синдромом Пиквика, при котором отмечается снижение насосной функции легких, апноэ сна и гиперкапния (избыточное накопление углекислого газа), находятся в группе риска по развитию острой дыхательной недостаточности при COVID-19. Их компенсаторные механизмы и так работают на пределе, а тут еще выключается какая-то часть легких при коронавирусной пневмонии. Это быстро приводит к развитию острой дыхательной недостаточности и необходимости перевода пациента на ИВЛ, при которой смертность достигает 90%.
И как же помочь человеку с тяжелым апноэ сна и ожирением, если он не может похудеть?
В 1981 году австралийский профессор Колин Салливан изобрел СИПАП – специальный дыхательный аппарат, который помогает человеку дышать. Это прямо спасение для многих людей, особенно для пациентов с ожирением. Аппарат представляет собой компрессор, который через трубку и маску, надеваемую на нос или нос и рот, подает в дыхательные пути небольшую струю воздуха, раздувает дыхательные пути и не дает им спадаться. Прелесть метода заключается в том, что какой бы ни была исходная степень тяжести недуга, мы устраняем все нарушения в первую ночь лечения. Человек ложится спать больным, а просыпается условно здоровым. Говорю «условно», потому что это, своего рода, заместительная терапия. Но пока человек спит с аппаратом, он, по крайней мере, прекрасно высыпается. У него нормализуется давление, исчезает учащенное ночное мочеиспускание, головные боли и другие неприятные симптомы апноэ сна. Многие мои пациенты спят с таким аппаратом годами и даже десятилетиями.
Некоторые факты о храпе
- Оказывается, самой «храпящей» нацией в мире считают корейцев. Это связано с природной предрасположенностью: у людей этой национальности довольно длинное и мягкое небо, что способствует возникновению храпа.
- Уровень храпа соответствует звуковому диапазону от 50 до 100 децибел. С такой же силой звучит отбойный молоток.
- Ежегодно около 3000 человек в США умирает во сне по причинам, непосредственно связанным с обструктивной остановкой дыхания.
Прогноз и профилактика
Следует понимать, что патология не является безобидной! Нарастание ее симптоматики происходит со временем. При этом возможен и летальный исход. Также патология может стать причиной инвалидности человека. Применение современных методов лечения сокращает уровень смертности и увеличивает продолжительность жизни пациентов в среднем на 15 лет.
Лучше не затягивать с обращением к врачу и предотвратить необходимость лечения обструктивного апноэ сна благодаря средствам профилактики, в числе которых:
- своевременная терапия заболеваний рото- и носоглотки
- нормализация веса
- отказ от вредных привычек
- коррекция врожденных и приобретенных аномалий органов дыхания
Важно! Обо всех возможных мерах профилактики расскажет врач. Вам нужно регулярно посещать его, если вы страдаете от врожденных и приобретенных заболеваний, имеете другие предрасполагающие к затруднениям дыхания факторы.
CPAP-терапия
Метод эффективен для лечения ночного апноэ. Человек, страдающий апноэ, надевает специальное оборудование – маску, закрывающую рот либо одновременно нос и рот. Прибор обеспечивает постоянный приток воздуха под давлением. Это препятствует опусканию мягких тканей и предотвращает остановку дыхания. Некоторые устройства оснащены увлажнителями воздуха, работают тихо и не мешают спокойному сну.
Применение аппарата помогает снизить риск инфаркта на 20%, инсульта – на 40%. При этом использование аппарата может провоцировать:
- появление насморка;
- заложенность носа;
- затруднение дыхания через нос;
- вздутие живота и боли в желудке;
- головную боль.
При появлении подобных проявлений следует сообщить лечащему врачу.
Преимущества обращения в МЕДСИ
- Опытные врачи.
У нас работают специалисты первого в России Центра сомнологии. Сегодня они успешно помогают пациентам бороться с синдромом апноэ и храпом и повышают качество их жизни. Сомнологи, неврологи, отоларингологи, психологи и психотерапевты знают, как избавить пациента от различных нарушений - Возможности для комплексной диагностики.
В центре возможно проведение ночного полисомнографического исследования, кардиореспираторного мониторирования и других обследований - Современные и доказавшие свою эффективность методы лечения синдрома ночного апноэ.
Специалисты могут подобрать и провести необходимую терапию - Комфортные условия лечения и индивидуальный подход к каждому пациенту.
Мы работаем в выходные и праздничные дни, располагаем удобными и функциональными помещениями для диагностики и консультаций - Демократичная ценовая политика и программы лояльности.
Получить информацию о проводимых скидках и акциях вы можете у наших специалистов или на сайте в разделе «Акции»
Чтобы пройти лечение апноэ и храпа в Москве в нашей клинике, уточнить цены определенных процедур, необходимо позвонить по номеру +7 (495) 7-800-500. Наш специалист ответит на все вопросы и предложит оптимальное время для посещения МЕДСИ. Также запись возможна через приложение SmartMed.
Уровень обструкции — корень языка
При ожирении, больших размерах языка (акромегалии), гипертрофии язычной миндалины может возникать обструкция на уровне корня языка. Есть много методов лечения обструкции этого уровня, хотя в нашей стране их используют редко. Наиболее простые варианты хирургического лечения — это резекция язычной миндалины и радиочастотная абляция корня языка. Резекция язычной миндалины выполняется при выраженной её гипертрофии, которая может возникать наряду с гипертрофией других миндалин (глоточной и нёбной), обычно ее проводят электроинструментами для уменьшения кровотечения.
Отдельно или параллельно с резекцией язычной миндалины можно проводить радиочастотную абляцию корня языка. Суть этого вмешательства состоит в следующем — в толщу корня и задних отделов спинки языка вводят биполярный электрод, который при включении электрохирургического аппарата создаёт между электродами высоковольтную электродугу, локально разрушая ткань языка, вызывая электроожог. Через какое-то время (около 1 мес.) из-за процесса образования соединительной ткани в месте ожога ткань языка сжимается, подтягивается и размер задних отделов языка уменьшается.
Операция по фиксации (подвески) подъязычной кости (HyoidSuspension). Этот метод оперативного лечения почти не применяют в нашей стране, но часто используют в США, Европе, Японии. Есть несколько вариантов проведения этой операции. Врач делает небольшой горизонтальный разрез кожи в проекции подъязычной кости по складке между подподбородочной областью и передней поверхностью шеи. Далее хирург выделяет подъязычную кость, обвивает её плотными нитями и фиксирует к телу нижней челюсти с помощью винтов или отверстий в кости. При этой операции подтягивается массив тканей, включая корень языка, гортаноглотку, надгортанник и гортань, и несколько мышц, идущих от основания черепа к подъязычной кости.
Выпускаются готовые к использованию системы, например, система Repose, AIRvance, Encore. Часто совместно с HyoidSuspension проводят прошивание тканей корня языка, с подтягиванием кпереди и фиксируют к нижней челюсти. Иногда такая операция проделывается отдельно (TongueSuspension). Есть также вариант фиксации подъязычной кости к щитовидному хрящу, методика операции схожая. Есть и более косметическая методика фиксации и вытяжения мягких тканей языка (TongueSuspension): через разрез в полости рта, по складке между нижней губой и десной, обнажается тело верхней челюсти, в котором выпиливается прямоугольное окно, прямоугольник кости вытягивается кпереди и тянет за собой основание языка, далее прямоугольник кости разворачивается как пуговица и разрез зашивается. Существует вариант фиксации тканей языка к нижней челюсти специальным «якорем».