Переломы костей кисти — травмы, при которых нарушается целостность костей запястья, пясти или фаланг пальцев. Это распространенные повреждения, на долю которых приходится около трети всех переломов костей.Такая тенденция связана как с относительной хрупкостью кисти, приспособленной для выполнения тонких манипуляций, так и с ее высокой активностью. Перелом может произойти в результате падения на согнутую кисть, удара кулаком, ребром ладони или пальцами или прямого удара по кисти.
Костный аппарат кисти состоит из 27 костей трех отделов — запястья, пясти и пальцев. Запястье состоит из 8 губчатых костей, расположенных в два ряда — проксимальный, ближе к предплечью, и дистальный, ближе к пясти. Первым, проксимальным рядом, начиная от большого пальца, располагаются ладьевидная, полулунная и трехгранная кости, образующие сочленение с лучевой костью предплечья — лучезапястный сустав. Четвертая кость проксимального ряда — гороховидная — в формировании лучезапястного сустава не участвует.
Второй, дистальный ряд — многоугольная, трапециевидная, головчатая и крючковидная кости — соединяются с пятью трубчатыми костями пясти, радиально расходящимися от запястья. Дистальные концы пястных костей образуют пять пястно-фаланговых суставов — соединений пясти с пальцами. Первый палец кисти состоит из двух фаланг, остальные — из трех. Фаланги пальцев — короткие трубчатые кости — соединяются между собой межфаланговыми суставами.
Наиболее подвержены переломам кости фаланг пальцев и пястные кости. Кости запястья ломаются достаточно редко. Абсолютное большинство повреждений костей запястья приходится на перелом ладьевидной кости, реже страдают полулунная и гороховидная кости. Переломы крючковидной кости и дистальных костей запястья в клинической практике практически не встречаются.
Переломы костей кисти сопровождаются резкой болью и отечностью в области повреждения, при смещении костных отломков возможна деформация кисти. В месте отека может появиться гематома. При некоторых переломах можно прощупать смещенные костные отломки под кожей или услышать их крепитацию. Диагноз может быть установлен врачом-травматологом, который выяснит жалобы, подробно расспросит о механизме травмы, произведет осмотр и пальпацию области перелома, проверит сохранность движений в суставах. Подтверждает диагноз рентгенологическое исследование кисти, на котором можно визуализировать линию перелома, оценить степень смещения отломков и в результате — определиться с тактикой лечения.
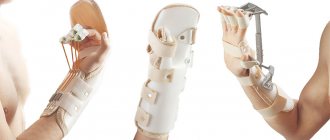
Лечение переломов кисти включает в себя обязательную иммобилизацию гипсовой повязкой на срок от 3 до 8 недель. В случае смещения отломков проводится закрытая репозиция, при ее неэффективности — скелетное вытяжение или остеосинтез. Тщательное сопоставление отломков и консолидация перелома важны для сохранения не только эстетики кисти, но и полноценной ее функции.
Классификация переломов костей кисти
В зависимости от наличия или отсутствия повреждения кожи над переломом различают:
- закрытые переломы — целостность кожи не нарушена;
- открытые переломы — в области повреждения имеется рана, в которой могут определяться костные отломки.
По положению костных отломков:
- без смещения — сломанная кость сохраняет свое положение, отломки точно соприкасаются по линии перелома;
- со смещением — костные отломки расходятся в стороны и в результате не могут срастись по линии перелома без их сопоставления — репозиции.
По вовлечению в перелом суставных структур:
- внесуставные переломы — линия перелома проходит вне полости сустава;
- внутрисуставные переломы — линия перелома находится внутри полости сустава;
- переломовывихи — нарушение целостности кости в сочетании с вывихом в смежном суставе.
По локализации перелома:
- переломы костей запястья;
- переломы пястных костей;
- переломы фаланг пальцев.
Также можно классифицировать переломы кисти в зависимости от количества отломков, степени смещения, присоединения инфекции. Важное значение имеет и этиология перелома — был ли он травматическим или же патологическим — возникшим на фоне заболевания костей. Все эти факторы влияют на выбор лечебной тактики при переломах и в конечном итоге — возможности полного восстановления функции поврежденной кисти.
Кости пальцев
Каждый палец состоит из трех фаланг: проксимальной, средней и дистальной. Исключение составляет первый палец, имеющий только две фаланги —проксимальную и дистальную. Проксимальные фаланги являются наиболее длинными, дистальные — наиболее короткими. Каждая фаланга имеет среднюю часть — тело и два конца — проксимальный и дистальный. На проксимальномконце находится основание фаланги, а на дистальном — головка фаланги. На каждом конце фаланги имеются суставные поверхности для сочленения с соседними костями.
Переломы костей запястья
Кости запястья в силу своей формы, структуры и положения ломаются достаточно редко. Наиболее подвержена перелому ладьевидная кость — крупная косточка в основании большого пальца. Также встречаются повреждения полулунной и гороховидной костей запястья. Трехгранная кость, а также кости дистального ряда — многоугольная, трапециевидная, головчатая и крючковидная — подвержены переломам крайне редко, обычно их переломы сочетаются с вывихами в соответствующих суставах.
Переломы ладьевидной кости
Причина — падение на согнутую кисть, удар кулаком или прямая травма запястья. Возможны следующие варианты:
- внутрисуставной перелом ладьевидной кости — линия перелома находится внутри полости лучезапястного сустава;
- внесуставной перелом — отрыв бугорка ладьевидной кости;
- переломовывих де Кервена — одновременный перелом ладьевидной кости и вывих ее проксимального отломка и полулунной кости из лучезапястного сустава.
Симптомы — боль и отечность в основании большого пальца, невозможность двигать рукой в лучезапястном суставе, сжимать кисть в кулак. Диагноз устанавливается на основании жалоб пациента, данных о характере возникновения травмы, осмотра и рентгенографии костей кисти. Иногда при отсутствии смещения отломков линия перелома при всех его признаках не определяется. В этом случае все равно проводится иммобилизация с повторной рентгенографией через 7-10 дней, когда из-за активации регенеративных процессов линия перелома становится хорошо заметной.
Лечение — иммобилизация гипсовой повязкой на срок 4 недели с последующим контролем и продлением иммобилизации при недостаточной консолидации перелома. При смещении отломков и переломовывихе закрытая репозиция неэффективна, показана фиксация отломков ладьевидной кости спицей. Переломы ладьевидной кости часто осложняются развитием ложного сустава или лизисом костных отломков из-за повреждения кровоснабжающих их сосудов при травме. Поэтому важно выполнять все рекомендации врача, своевременно делать контрольные снимки, чтобы избежать осложнений и ухудшения функции лучезапястного сустава. После восстановления целостности ладьевидной кости для восстановления функции кисти показаны физиотерапевтическое лечение и лечебная физкультура.
Переломы полулунной кости
Причина — падение на согнутую кисть или прямая травма, удар по запястью. Проявляется болью и отечностью, усиливающимися при движениях в III, IV и V пальцах и при разгибании кисти. Диагноз устанавливается с учетом жалоб, механизма получения травмы, объективного осмотра области повреждения и результатов рентгенологического исследования. Для лечения перелома полулунной кости накладывают гипсовую повязку сроком на 4-8 недель. Обычно восстановление протекает без осложнений.
Переломы гороховидной кости
Причина — удар ребром ладони или прямая травма. Проявляется болью и отечностью запястья со стороны мизинца, усилением боли при его движении. Диагноз устанавливают с учетом жалоб, анамнеза травмы, осмотра области повреждения и рентгенографии костей кисти. Для полной консолидации перелома гороховидной кости достаточно 4-5 недель иммобилизации. Осложняется травма редко.
Строение костей запястья
Кисть руки выполняет большое количество задач. Это достигается за счет особенностей ее строения. Кости и суставы образуют неповторимую двигательную систему. В этой статье будет в деталях рассмотрен вопрос строения запястных костей.
Кисть – это сложная совокупность суставов, являющаяся дальним структурным звеном пояса верхних конечностей.
Суставный лучезапястный комплекс
Хватательные способности кисти напрямую зависят от лучезапястного суставного комплекса. Идеальное положение кисти обеспечивается благодаря слаженному сотрудничеству двух суставов, из которых и состоит лучезапястный комплекс:
- лучезапястного;
- среднезапястного.
Пространственная ориентация кисти руки обеспечивается вспомогательными способностями дальних эпифизов предплечья. Нижний луче-локтевой сустав объединяет концы локтевой и лучевой костей. Хотя он и не относится к кисти, но играет важную роль в ее функционировании, а именно обеспечивает ее поворачивание. Это разительно отличает человеческую кисть от скелетных образований животных.
Краткое описание лучезапястного сустава
Лучезапястный сустав по виду напоминает эллипс. Его анатомические особенности следующие:
- С лучевой кости формируется нижний эпифиз лучезапястного сустава (со стороны предплечья).
- Лучезапястный сустав формируется с трех косточек ближайшего ряда со стороны запястья. Это полулунная, ладьевидная и трехгранная косточка.
- Три косточки покрыты гиалиновой пластиной, вследствие чего получается цельная суставная поверхность.
Характеристики среднезапястного сустава
Это нетипичный сустав, который расположен между двумя рядами запястных костей, образующих цельную плоскость. Перемещение сустава возможно благодаря особенностям полулунной кости. Ее значимость сравни оси, вокруг которой осуществляется движение, имеющее ограниченный размах. Устойчивость этих процессов достигается благодаря работе связочного аппарата.
Интересно, что прочность связок очень высокая. При повреждении, более вероятно, что вывихнется или в крайнем случае сломается одна из мелких запястных костей, нежели разорвутся связки.
Представьте строение запястья с его мелкими косточками, как мешок, наполненный камешками небольших размеров. Так, легче понять природу движений и межкостное взаимодействие, возможное благодаря работе связок, гарантирующих стабильное функционирование этого соединения.
В каждом передвижении принимают участие все суставы, из которых состоит запястье. Сгибание кисти на 50º возможно благодаря работе лучезапястного сустава. Сгибание на 35º обеспечивается среднезапястным соединением. В свою очередь, разгибание кисти на 50º достигается благодаря среднезапястному сопряжению, а на 35º – лучезапястным.
Физиологические и анатомические характеристики кисти
Модификация формы кисти – это главное условие для выполнения хватательной функции. Следовательно, для того чтобы схватить предмет и удержать его, кисть должна образовать вогнутость или уплощиться, при упоре на плоскую поверхность. Благодаря этому образуются 3 свода, которые располагаются в разных плоскостях:
- За счет вогнутости запястья образуется поперечный свод.
- Наклонный свод образуется вследствие противопоставления большого пальца остальным пальцам. Это движение образует ладонное углубление.
- Продольный свод формируется костями запястья, которые отходят от пястно-фаланговых суставов.
Соединения запястья и пястья содействуют развитию свода ладони. Они соединяются с помощью связочного аппарата, а также отличаются высокой подвижностью и состоят из дальних запястных суставов и ближних пястных костей. С боку запястья трапециевидная кость сопряжена с первой и второй пястными костями. Первый трапецие-пястный сустав обеспечивает большому пальцу противопоставление его собратьям. Этот сустав отличается от остальных, седловидной формой. Главное отличие сустава в том, что он имеет большую свободу и амплитуду передвижения, что возможно благодаря тому, что капсула не натянута. Тут есть и свой недостаток: такая свобода приводит к тому, что вывих большого пальца случается чаще, нежели у остальных.
Сопряжение пястно-фаланговых суставов обеспечивает сгиб и разгиб пальцев с немаленьким размахом. Суставы имеют седловидную форму. Головка пястной кости – двояковыпуклая, а базис первой фаланги – двояковыгнутое, однако площадь основания фаланги – меньше, нежели пястной кости.
Примечательно, что если бы плоскости суставов были более одинаковыми, то уменьшилась бы вероятность их смещения по отношению друг к другу. Более того, такой расклад значительно ухудшил бы поворотливость руки, что, разумеется, неприемлемо.
Пястно-фаланговый сустав допускает возможность движения с большим размахом. Интересно, что мышцы и сухожилья пальцев превращают их в круговые. Указательный палец обладает наибольшей способностью к смещениям вправо и влево.
Краткое описание межфаланговых суставов
Межфаланговые суставы позволяют человеческим рукам удерживать инструменты. Деятельность суставов поддерживается большим пальцем. Его задача – прижимать предмет к ладони и удержать его. Межфаланговые суставы по виду напоминают шарики, что допускает возможность сгибать/разгибать пальцы.
Посередине основания фаланги присутствует блоковидная вогнутость. Головка следующей фаланги имеет два небольших выступа, которые покрыты гиалиновым хрящом. Посередине головки фаланги – центральный гребень. Отличительная характеристика сустава – размах сгибания превышает 90º. Однако связки фаланг пальцев и межфаланговых суставов не дают суставу так сильно сгибаться.
Строение костей запястья руки улучшает хватательные возможности ладони. Ни одно живое существо не может производить кистью такие сложные манипуляции, которые доступны человеку.
Переломы пястных костей
Длинные и тонкие пястные кости часто ломаются при ударе кулаком или прямой травме. Тяга мышц и движения в кисти до иммобилизации перелома нередко приводят к смещению костных отломков. Выделяют эпифизарные переломы, когда линия перелома локализуется в области головок костей, и диафизарные — переломы тела кости.
Перелом первой пястной кости
Причина — удар согнутым первым пальцем, реже — прямой удар по первой пястной кости.
Перелом основания I пястной кости. Характерная травма для боксеров и бойцов MMA. Различают перелом Беннета — отрыв участка основания первой пястной кости, который удерживается связками, с одновременным вывихом ее большей части в запястно-пястном суставе. Перелом Роландо — многооскольчатый переломовывих I пястной кости. Обе травмы проявляются болью, деформацией и отечностью в области “анатомической табакерки” — области под основанием первого пальца — с усилением боли при движении, попытке сжать кулак. Диагностика осуществляется с учетом жалоб, данных анамнеза травмы, осмотра области повреждения и рентгенографии кисти. Лечат переломы Беннета и Роландо хирургическим путем с применением остеосинтеза — восстановления целостности кости путем фиксации отломков металлическими спицами, штифтами или пластинами.
Перелом средней части I пястной кости. Чаще возникает вследствие прямого удара по кости. Проявляется болью, отеком и деформацией в области первой пястной кости. Диагноз устанавливается с учетом жалоб пациента, сведений о механизме повреждения, осмотра области первой пястной кости и рентгенологического исследования костей кисти. Лечение — гипсовая иммобилизация сроком 4-5 недель, при смещении отломков — предварительная закрытая репозиция. При неэффективности консервативной репозиции для сопоставления отломков проводится операция — спицевой остеосинтез.
Пример операции доктора Валеева по восстановлению после перелома первой пястной кости:
До операции:
После операции:
Перелом II, III, IV, V пястных костей
Причина — удар кулаком или падение на сжатые в кулак пальцы. Могут быть одиночными, но чаще ломаются несколько пястных костей, обычно — четвертая и пятая. Проявляется болью, отеком и деформацией кисти, нередко возникает гематома. Диагностируется на основании жалоб, анамнеза травмы, объективного осмотра и результатов рентгенографии костей кисти. Для лечения перелома без смещения выполняется иммобилизация сроком на 4-5 недель. При смещении отломков показана закрытая репозиция, а при ее неэффективности — скелетное вытяжение или спицевой остеосинтез.
Кости пясти
Пясть состоит из пяти трубчатых пястных костей. Пястная кость первого пальца короче остальных, но отличается своей массивностью. Наиболее длинной является вторая пястная кость. Следующие кости по направлению к локтевому краю кисти уменьшаются в длине. Каждая пястная кость имеет основание, тело и головку.
Основания пястных костей сочленяются с костями запястья. Основания первой и пятой пястных костей имеют суставные поверхности седловидной формы, а остальные — плоские суставные поверхности. Головки пястных костей имеют полушаровидную суставную поверхность и сочленяются с проксимальнымифалангами пальцев.
Перелом фаланг пальцев
Причина — удар пальцами, травма при фиксации пальцев или прямой удар по фалангам. Переломы фаланг пальцев могут быть:
- внутрисуставными;
- внесуставными;
- одиночными;
- множественными — в пределах одного пальца или нескольких;
- сочетаться с вывихами в пястно-фаланговых или межфаланговых суставах.
Симптомы — боль, отек, гематома, деформация. Болевые ощущения усиливаются при попытке движения пальцами. Диагноз устанавливается на основании жалоб, данных анамнеза травмы, объективного осмотра и результатов рентгенографии. Для лечения перелома фаланг пальцев без смещения выполняется фиксация гипсовой повязкой на 3-4 недели. При переломовывихах проводят вправление суставов, при смещении отломков — закрытую репозицию. Если сопоставить отломков закрытым путем не удается, показаны скелетное вытяжение или спицевой остеосинтез.